6 mmHg en las primeras 24hrs en el grupo mortalidad fue de 14 (45%) pacientes comparado con ∆pCO2>6 mmHg en solo 19% pacientes del grupo sobrevida. Concluimos que el ∆pCO2 tiene buena sensibilidad como predictor de mortalidad precoz, al encontrarse que el 83,9 % de los pacientes que fallecen tienen un ∆pCO2 inicial>6mmHg.]]>
6 mmHg at the first 24hrs in the mortality group was 14 (45%) patients compared with ∆pCO2> 6 mmHg at only 19% survival group. We conclude that the ∆pCO2 has good sensitivity as a predictor of early mortality, found that 83.9% of patients whodie have an initial ∆pCO2 >6mmHg.]]>
Diferencia veno-arterial de dióxido de carbono como predictor de mortalidad en pacientes en estado de shock, en Terapia Intensiva del Hospital Viedma, junio 2013-enero 2014
Venoarterial carbon dioxide difference as a predictor of mortality in patients' state of shock at Intensive Therapy unit from Viedma's Hospital, june 2013-january 2014
Luis Arturo Lavadenz Cuentas1, Maria Eugenia Pérez Chacón2, Vivian Corrales Vargas3, Rodrigo Winder-Aguilar Huarita3
1 Médico Intensivista, Hospital Clínico Viedma, Cochabamba-Bolivia.
2 Residente IV de Terapia Intensiva, Hospital Clínico Viedma, Cochabamba-Bolivia. ]]>
Correspondencia a: Maria Eugenia Pérez Chacón maughy40@hotmail.com
Procedencia y arbitraje: no comisionado, sometido a arbitraje externo.
Recibido para publicación: 23 de septiembre de 2014
Aceptado para publicación: 06 de diciembre de 2014
Citar como: Rev Cient Cienc Med 2014;17(2):14-18
Abreviaturas utilizadas en este artículo:
∆pCO2= Delta Dióxido de Carbono.
ScvO2= Saturación Venosa Central de Oxígeno.
pCO2= Presión Dióxido de Carbono en sangre. ]]>
UTI= Unidad de Terapia Intensiva
RESUMEN
El estado de shock es el resultado final de la presencia de hipoperfusión e hipoxia tisular, la evaluación del nivel ∆pCO2 puede identificar situaciones de hipoperfusión tisular o deuda de oxígeno no detectables por otros parámetros como la ScvO2 como predictores de mortalidad en las primeras 24hrs. El objetivo del estudio es evaluar la utilidad de la medición de la diferencia veno-arterial de dióxido de carbono como predictor de mortalidad en pacientes en shock admitidos en la Unidad de Terapia Intensiva del Hospital Viedma, Cochabamba-Bolivia. Se trata de un estudio descriptivo y prospectivo, con una muestra ideal de 74 pacientes con nivel de confianza de 95%. Los datos fueron recolectados mediante una planilla pre-estructurada con las siguientes variables: Sexo, edad, diagnóstico de ingreso, delta CO2 arterio-venoso, lactato, ScvO2, Frecuencia Cardiaca, Presión arterial media al ingreso y a las 24 hrs. Los análisis estadísticos se realizaron en el programa IBM SPSS 20® para Windows. Entre los resultados tenemos que el valor promedio de ∆pCO2 al ingreso de los pacientes fallecidos fue de 8,3 mmHg en comparación a un valor de 5 mmHg en los pacientes sobrevivientes, manteniéndose la diferencia a las 24 hrs. El nivel ∆pCO2>6 mmHg en las primeras 24hrs en el grupo mortalidad fue de 14 (45%) pacientes comparado con ∆pCO2>6 mmHg en solo 19% pacientes del grupo sobrevida.
Concluimos que el ∆pCO2 tiene buena sensibilidad como predictor de mortalidad precoz, al encontrarse que el 83,9 % de los pacientes que fallecen tienen un ∆pCO2 inicial>6mmHg.
Palabras clave: Shock, diferencia, mortalidad, terapia.
ABSTRACT
The shock is the end result of the presence of hypoperfusion and tissue hypoxia, ∆pCO2 level assessment can identify situations of tissue hypoperfusion or oxygen debt undetectable by other parameters such as ScvO2 as predictors of mortality in the first 24 hours.
The objective of the study is to assess the usefulness of veno-arterial carbon dioxide difference measurement as predictor of mortality in shock patients at Intensive Therapy Unit of Viedma's Hospital, Cochabamba-Bolivia. It is a prospective and descriptive study with a perfect simple of 74 patients with 95% confidence level. Data were collected by a pre-structure form with the following variables: Sex, age, diagnosis of income, arteria-venous delta CO2, lactate, ScvO2, heart rate, mean arterial pressure at admission and at 24 hrs. Statistical analyses were performed in the IBM SPSS program 20® for Windows.
]]> We find that the average value of ∆pCO2 to the income of the deceased patients was 8.3 mmHg compared to a value of 5 mmHg in surviving patients, keeping the difference 24 hours a day. ∆pCO2 level >6 mmHg at the first 24hrs in the mortality group was 14 (45%) patients compared with ∆pCO2> 6 mmHg at only 19% survival group. We conclude that the ∆pCO2 has good sensitivity as a predictor of early mortality, found that 83.9% of patients whodie have an initial ∆pCO2 >6mmHg.Keywords: Shock, difference, mortality, therapy.
INTRODUCCIÓN
El estado de shock es el resultado final de la presencia de hipoperfusión e hipoxia tisular secundaria a una alteración entre el aporte y el consumo de oxígeno1 y constituye un problema de salud pública, tanto por la alta prevalencia y mortalidad (46%) que representan, como por los recursos que se destinan para su atención2.
La evaluación de la perfusión tisular se puede realizar a través de la medición de la saturación venosa mixta o central de oxígeno, realizada mediante la toma de una muestra de sangre de la arteria pulmonar o de la vena cava superior. Valores menores de 65 %o 70 % respectivamente predicen un mal pronóstico en pacientes en estado de shock circulatorio reflejando la dependencia entre aporte y consumo de oxígeno3, 4. Sin embargo varios estudios recientes han demostrado que muchos pacientes a pesar de tener valores de ScvO2 mayores o igual a 70 % que indica una adecuada perfusión tisular, pueden tener una evolución tórpida por lo que se ha buscado y evaluado otros marcadores específicos de hipoperfusión tisular como la tonometría gástrica, capnografía sublingual, evaluación en campo oscuro de la microcirculación sublingual, espectroscopia cercana al infrarrojo, niveles de lactato y su aclaramiento, así como la diferencia entre pCO2 venoso-arterial (∆pCO2)5,6.
La medición ∆pCO2 veno-arterial al ser de fácil realización puede ser un marcador útil para la evaluación de la adecuada reanimación en estados de shock, además de ser usado como predictor precoz de mortalidad en pacientes con shock circulatorio cuando el valor de gap CO2 al inicio es > 6 mmHg7, ∆pCO2 veno-arterial se realiza obteniendo simultáneamente muestras de sangre venosa de la cava superior y de sangre arterial para realizar el estudio de gasometría y posteriormente calcular el ∆pCO2 veno-arterial entre estos dos resultados7,8.
Según diversos estudios han demostrado que un ∆pCO2 > 6 mmHg en las primeras 24 horas del manejo de shock circulatorio se correlaciona con un mal pronóstico y muestra la necesidad de una mayor intensidad de reanimación8. Un ∆a-vCO2 amplio puede explicarse por: aumento de la pCO2 venosa secundaria a disminución de gasto cardiaco condicionando hipoperfusión tisular, aumento en la producción de CO2 secundario a la amortiguación de iones hidrógeno por exceso de bicarbonato, aumento en la producción de CO29,10.
Todo esto debido a que muchos procedimientos mencionados no están disponibles en las Unidades de Terapia Intensiva, la evaluación del nivel ApCO2 puede identificar situaciones de hipoperfusión tisular o deuda de oxígeno no detectables por otros parámetros como la ScvO211. Por lo que se decide realizar el presente estudio cuyo objetivo principal es evaluar la utilidad de la medición de la diferencia veno-arterial de dióxido de carbono como predictor de mortalidad en pacientes en shock admitidos en la Unidad de Terapia Intensiva del Hospital Viedma durante las primeras 24hrs, con objetivos específicos de determinar el nivel ApCO2 como predictor de mortalidad en pacientes en estado de shock, determinar la saturación venosa central de oxigeno (ScvO2) como predictor de mortalidad en pacientes en estado de shock, determinar la relación entre ∆pCO2 y la ScvO2, como predictores de mortalidad en pacientes en estado de shock.
]]>MATERIALES Y MÉTODOS
Se trata de un estudio descriptivo y prospectivo. Teniendo como universo de estudio todos los pacientes internados en el servicio de Terapia Intensiva, se usó el programa Epidat 4.0 ® teniéndose como resultado una muestra ideal de 74 pacientes con un nivel de confianza de 95%.
Entre los criterios de inclusión tenemos: Paciente en estado de Shock admitido dentro las primeras 24 hrs. de su patología en el servicio de Terapia Intensiva, pacientes en estado de Shock que porta catéter venoso central en las primeras 24 hrs. de ingreso y la primera toma de muestra correspondiente durante las primeras 6 hrs. de admisión. Como criterios de exclusión: Pacientes en estado de Shock evaluados después de las primeras 24 hrs. de su patología y pacientes en estado de Shock admitidos dentro las primeras 24 hrs. con contraindicación para la colocación de catéter venoso central. Se excluyeron un total de 22 pacientes, de estos 6 pacientes (23%) fallecieron las primeras 12 hrs. de su internación, 5 pacientes (18%) por presentar contraindicación para la colocación de catéter venoso central, 8 pacientes (3%) por haber sido evaluados 24 hrs. después de su diagnóstico y manejo en salas, 3 pacientes (3%) en los que no se realiza la toma de muestra correspondiente (gasometría arterial y venosa central) dentro las primeras 24 hrs de admisión a UTI.
Los datos fueron recolectados mediante una planilla pre-estructurada con las siguientes variables: Sexo, edad, diagnóstico de ingreso, delta CO2 arteriovenoso, lactato, ScvO2, Frecuencia Cardiaca, Presión arterial media al ingreso y a las 24 hrs. Todos los análisis estadísticos se realizaron en el programa IBM SPSS 20® para Windows.
RESULTADOS
De un total de 310 pacientes internados en UTI en el periodo Junio 2013 Enero 2014, se identificaron 96 pacientes en estado de Shock de distinta etiología, de los cuáles se incluyeron a 74 pacientes que cumplieron los criterios de inclusión.
Las edades de mayor frecuencia realizadas en el estudio se encuentran en el intervalo 36 a 45 años representados por un 31% seguida del intervalo de 26 a 35 años con un 24%.
En cuanto al tipo de shock circulatorio según su etiología, la frecuencia de presentación fue, el shock séptico en un 70,3 % seguido del shockhipovolémico en 18,9 % y el shock cardiogénico en 10,8 %. No se presentaron pacientes con shock de tipo obstructivo.
]]> La calificación de la gravedad clínica de los pacientes al momento del ingreso según la escala APACHE II, el 75,7% (56) de los pacientes del grupo estudio tenían una calificación APACHE II mayor de 8 y el 24,3 % (18) tenían un APACHE II menor de 8.La evolución de los pacientes muestra que 31 (42 %) pacientes fallecieron durante su estancia en UTI y 43 (58 %) pacientes sobrevivieron.
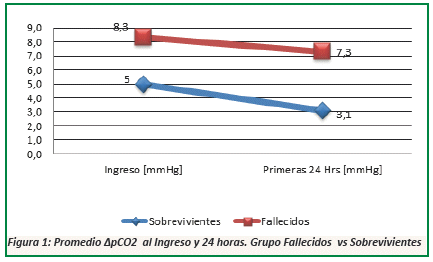
El valor promedio de ∆pCO2 al ingreso de los pacientes fallecidos fue de 8,3 mmHg en comparación a un valor de 5 mmHg en los pacientes sobrevivientes, manteniéndose la diferencia a las 24 hrs. (Ver Fig. 1).

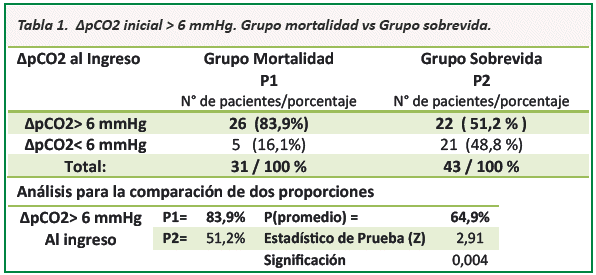
En el grupo de fallecidos se encontró un nivel inicial de ∆pCO2> 6mmHg en 26 (84%) pacientes, esto contrasta con el hallazgo en el grupo de sobrevivientes con un ∆pCO2 inicial > 6 mmHg en 22 (51%) pacientes con un intervalo de confianza del 95% y un valor de p = 0,004 estadísticamente significativo (Ver Tabla 1).
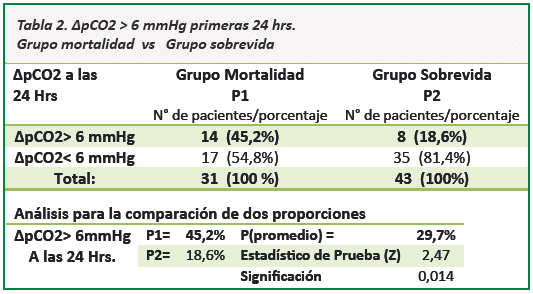
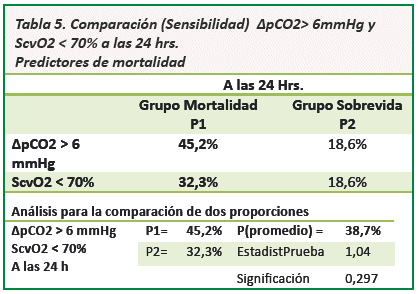
El nivel ∆pCO2> 6 mmHg en las primeras 24 hrs. en el grupo mortalidad fue de 14 (45%) pacientes comparado con ∆pCO2> 6 mmHg en solo 8 (19%) pacientes del grupo sobrevida, con un índice de confianza del 95% y un valor de p=0,014 estadísticamente significativo (Ver Tabla 2).
]]>
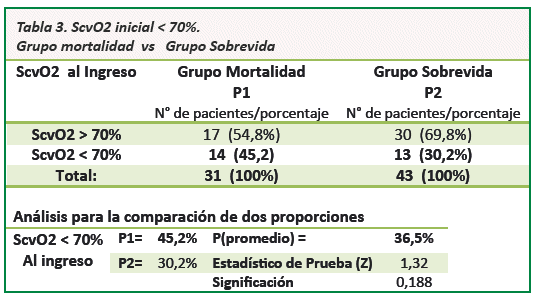
La evaluación de los resultados de Saturación Venosa Central muestran que un valor de ScvO2< 70 % al inicio del estudio en el grupo mortalidad se encuentran en 14 (45 %) pacientes comparado con ScvO2 inicial <70 % en 13 (30%) pacientes del grupo sobrevida. Las proporciones son iguales para ScvO2 inicial <70% entre fallecidos y sobrevivientes, con un índice de confianza del 95% y un valor de p =0,188 estadísticamente no significativo (Ver Tabla 3).
La Scvo2 <70 % en las primeras 24 hrs. en el grupo mortalidad fue de 10 (32 %) pacientes en comparación con 8(19%) pacientes en el grupo sobrevida con un valor de p = 0,177 estadísticamente no significativo (Ver Tabla 4).
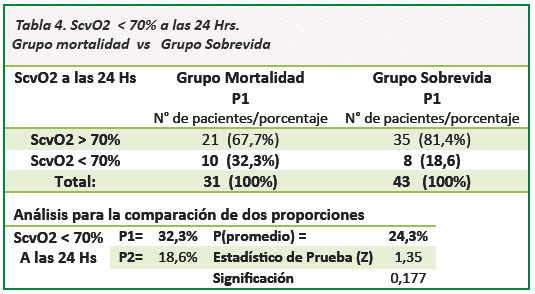
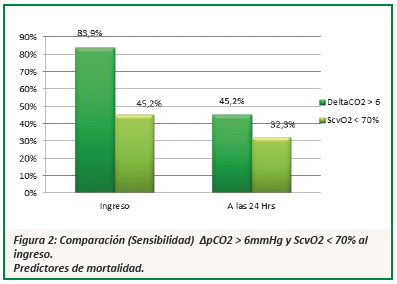
La comparación entre el ∆pCO2 >6 mmHg y ScvO2 <70 %, parámetros establecidos de hipoperfusión tisular muestran que el ∆pCO2 >6 mmHg tiene mayor sensibilidad como predictor de mortalidad precoz de los pacientes en shock circulatorio, al encontrarse que el 83,9 % de los pacientes que fallecen tienen un ∆pCO2 inicial mayor a 6 mmHg comparados con un 45 % de pacientes con ScvO2 inicial <70 % con un índice de confianza del 95 % un valor de p = 0,001(Ver Fig. 2).
DISCUSIÓN
En el manejo del paciente con shock circulatorio es importante revertir de manera precoz la hipo-perfusión tisular para preservar la función de los órganos vitales y evitar el desarrollo posterior de la falla multiorgánica que resulta ser una causa de alta mortalidad en estos pacientes. Por esto es necesario la identificación de parámetros que indiquen el adecuado manejo hemodinámico de estos pacientes para que de esa forma se disminuya la mortalidad de los mismos, el análisis de los resultados de este estudio muestra que un ∆pCO2 veno arterial >6 mmHg tanto al inicio como a las 24 hrs del estudio, es un indicador sensible predictor de mortalidad precoz en pacientes en shock circulatorio con un valor de p = 0,004 y un índice de confianza de 95% datos que relacionan con otros estudios que revelan según un valor de corte ∆PCO2 de más de 6 mmHg en las primeras 24 horas postquirúrgicas se correlacionó con un mal pronóstico y muestra la necesidad de una mayor intensidad de reanimación8,12.
La ScvO2 que es otro parámetro usado para valorar la perfusión tisular no mostró sensibilidad en este estudio como predictor de mortalidad precoz ya que los valores de ScvO2 inicial <70% presentaron en 45% de los pacientes del grupo mortalidad comparado con 30% del grupo sobrevida, no teniendo un valor estadísticamente significativo con un valor de p = 0,188 e índice de confianza de 95%; sin embargo, a las 24 h se evidencia una diferencia porcentual entre los valores de ScvO2 <70% en 32% del grupo mortalidad comparada con un 18 % del grupo sobrevida, pero que sin embargo no tiene un valor estadísticamente significativo con un valor de p = 0,177.
Se ha postulado que la ScvO2 puede no reflejar verdaderos estados de hipoperfusión tisular debido a que situaciones donde existe disoxia tisular y alteraciones en la micro circulación como en los estados de shock circulatorio pueden no producir una disminución detectable de la ScvO213, sin embargo al generarse un estado de metabolismo anaerobio desde el inicio de la hipoperfusión tisular se refleja en cambios precoces y persistentes en los niveles de CO2 tisular con el consecuente aumento en la diferencia veno arterial de CO2. Este análisis se relaciona con el hallazgo en este estudio de una mayor sensibilidad del ∆pCO2 veno arterial como predictor de mortalidad precoz ya que niveles iniciales de ∆pCO2 veno arterial >6 mmHg se detectaron en 84% de los pacientes fallecidos comparado con niveles de ScvO2 inicial <70 % en solo 45 % de los pacientes que fallecen.
Por estos hallazgos es necesario considerar que en el manejo de pacientes con shock circulatorio debe considerarse la valoración integral de los parámetros de perfusión tisular y hemodinámicos, tomando en cuenta que la medición aislada de una ScvO2 puede no ser suficiente para la evaluación precoz de la hipoperfusión tisular con metabolismo anaerobio por lo que debe complementarse con la valoración seriada del ∆pCO2 veno arterial. Se debe considerar los niveles elevados de lactato que son altamente sensibles como indicadores de mortalidad14 el cuál en el hospital no se pudo tener buenos resultados debido a la imposibilidad de realizar seguimiento a las 24 hrs requiriendo mayores estudios.
]]> REFERENCIAS
1. Vera Carrasco Oscar. SHOCK: Enfoque diagnóstico y terapéutico en el adulto. Cuad. - Hosp. Clín. . 2007; 52(2): 93-104. Disponible en: http://www.revistasbolivianas.org.bo/scielo.php?script=sci_arttext&pid=S1652-67762007000200017&lng=es&nrm=iso. ISSN 1652-6776. [Visto: 19/09/14]. [ Links ]
2. Linde-Zwirble WT, Lidicker J, Clermont G, Carcillo J, Pinsky MR. Epidemiology of shock in the United States: analysis of incidence, outcome, and associated costs of care. Crit Care Med 2010; 29:1303-10. [ Links ]
3. Futier, E, Robin, E, Jabaudon, M, Guerin, R, Petit, A, Bazin JE, y Vallet, B (2010). Central venous O2 saturation and venous to arterial CO2 difference as complementary tools for goal directed therapy during high risk surgery. Crit Care. 14(5):193.
4. Bakker J, Vincent JL, Gris P, Leon M, Coffernils M, Kahn RJ. Veno arterial carbon dioxide gradient in human septic shock. Chest 2008; 101:509-515. [ Links ]
5. Vallée F, Vallet B, Mathe O, Parraguette J, Mari A, Silva S, & Genestal M. (2008). Central venous-to-arterial carbon dioxide difference: an additional target for goal-directed therapy in septic shock?. Intensive care medicine. 34(12): 2218-25.
6. Antonelli M, Levy M, Andrews P. J. D., Chastre J, Hudson L, Manthous C, & Torres A. (2007). Hemodynamic monitoring in shock and implications for management Monitorage hémodynamique au cours des états de choc et applications pour la prise en charge. Réanimation, 16: 414-427.
7. José Eduardo Etulain González. Delta de dióxido de carbono para valorar perfusión tisular como predictor de mortalidad en choque séptico. Revista Mexicana Medicina Crítica. 2011; 25(2): 66-70.
8. López Pérez HR, Sandoval Almengor J, Salinas Martínez C, Poblano Morales M, Sánchez Castrillo C, Aguirre Sánchez J, Franco Granillo II. Delta arterial-venoso de la presión de CO2 (ΔPCO2) como indicador de reanimación y mortalidad en cuidados postquirúrgicos cardiovasculares. Revista de la asociación Mexicana de medicina crítica y terapia intensiva 2010; 25(1):13-17.
9. Cuschieri J, Rivers EP, Donnino MW, Katilius M, Jacobsen G. Central venous-arterial carbon dioxide difference as an indicador of cardiac index. Intensive Care Med. 2005 Jun:31 (6):818-22. Epub 2007 Apr 1. [ Links ]
10. Ho KM, Harding R, Chamberlain J. A comparison of central venous-arterial and mixed venous-arterial carbon dioxide tension gradient in circulatory failure. Anaesth Intensive Care 2007; 35: 695-701. [ Links ]
11. Velissaris D, Pierrakos C, Scolletta S, De Backer D, Vincent JL. High mixed venous oxygen saturation levels do not exclude fluid responsiveness in critically ill septic patients. Crit Care 2011; 15: R177. [ Links ]
12. Szilvia Kocsi, Gabor Demeter, Daniel Erces, Eniko Nagy, Jozsef Kaszaki, and Zsolt Molnar, Central Venous-to-Arterial Gap Is a Useful Parameter in Monitoring Hypovolemia-Caused Altered Oxygen Balance: Animal Study, Critical Care Research and Practice, 2013; (2013): 1-7.
13. Monnet, X., Julien, F., Ait-Hamou, N., Lequoy, M., Gosset, C., Jozwiak, M., et al. Lactate and venoarterial carbon dioxide difference/arterial-venous oxygen difference ratio, but not central venous oxygen saturation, predict increase in oxygen consumption in fluid responders. Critical care medicine 2013; 41 (6): 1412-20. [ Links ]
14. Levy B, Gibot S, Franck P, Cravoisy A, Bollaert PE. Relation between muscle Na+K+ ATPase activity and raised lactate concentrations in septic shock: a prospective study. Lancet 2009; 365: 871-5. [ Links ]
]]>