SÍNDROME DE DISTRÉS RESPIRATORIO AGUDO Y COVID-19
Ac. Dr. Oscar Vera Carrasco*
* Especialista en Medicina Critica y Terapia Intensiva
INTRODUCCIÓN
]]> El síndrome de distrés respiratorio agudo (SDRA/ARDS) descrito hace más de 40 años, constituye una de las entidades más importantes de la medicina crítica dada su elevada incidencia, mortalidad, secuelas a largo plazo y ausencia de un tratamiento farmacológico específico.El síndrome de dificultad o distrés respiratorio agudo (SDRA) es la expresión máxima del compromiso pulmonar en aquellos pacientes con neumonía causada por la enfermedad por coronavirus tipo 2 (covid-19). La evolución y las características fisiopatológicas, si bien son comunes a los SDRA típicos, pueden tener algunos elementos diferenciales o particulares. Las manifestaciones tomográficas se han mencionado como muy características y prácticamente patognomónicas, con su expresión de imágenes en vidrio esmerilado, con engrosamiento septal o reticulación, bilaterales, multilobulares y de distribución predominante en zonas periféricas, subpleurales y en segmentos posteriores.
Esta expresión en las imágenes del tórax es verificable esencialmente en los estadios iniciales del compromiso pulmonar, sin que ocurra una inicial o rápida manifestación típica de SDRA, con sus componentes conocidos de ocupación alveolar, en las zonas intermedias, de colapso pulmonar en las zonas dependientes y preservación del tejido pulmonar en las zonas ventrales de los pulmones. En segundo lugar, la manifestación pulmonar de la infección suele ser evidente mucho después del inicio de los síntomas, a veces más allá del sexto o el séptimo día, a diferencia de las neumonías bacterianas y virales habituales, en las que la mayor expresión y el compromiso pulmonar ocurren más rápidamente y al poco tiempo de iniciada la sintomatología.
En tercer lugar, independientemente de la mala evolución que podría ocurrir por la afectación pulmonar, existiría mayor riesgo y, en consecuencia, mayor mortalidad por las alteraciones trombóticas vasculares pulmonares. Diferentes estudios han demostrado un estado de hipercoagulabilidad valorado por aumentos de antitrombina III, factor de von Willebrand, actividad del factor de von Willebrand, concentración del fibrinógeno y factor VIII e incremento viscosoelástico en las pruebas de tromboelastografía, e incluso se ha descripto la presencia de anticoagulante lúpico. En comparación con cuadros de infecciones virales y bacterianas sin relación con la covid-19, los valores de dímero D fueron menores en las infecciones por covid-19, así como menores los puntajes en los índices de coagulación intravascular diseminada (CID).
El cuadro típico del SDRA y producido por otras infecciones pulmonares se define por la aparición de insuficiencia respiratoria aguda, infiltrados bilaterales y ausencia de disfunción cardíaca como causa fundamental del cuadro de insuficiencia respiratoria. Los criterios de Berlín definen esta entidad. Producida la agresión inicial se desencadena una cascada inflamatoria que condiciona aumento de la permeabilidad alveolo-capilar. Formación de edema pulmonar, alteración del surfactante y colapso alveolar. Se produce alteraciones de la mecánica pulmonar con disminución de la capacidad residual funcional y de la complacencia pulmonar.
Además de lo anterior, el shunt intrapulmonar aumenta y se produce una alteración del intercambio de gases con diferentes niveles de severidad con un incremento del trabajo respiratorio y el desarrollo de una insuficiencia respiratoria aguda (IRA).
La presente revisión pretende, de forma breve y esquemática definir el soporte respiratorio en pacientes con insuficiencia respiratoria secundaria a Síndrome de Distrés Respiratorio Agudo (SDRA), en especial en el contexto de la pandemia por COVID-19 que estamos sufriendo.
DEFINICIÓN
El SDRA se define por la aparición de insuficiencia respiratoria aguda, infiltrados bilaterales y ausencia de disfunción cardíaca como causa fundamental del cuadro de insuficiencia respiratoria. Los criterios de Berlín definen esta entidad.
]]> - Temporalidad: aparición del cuadro clínico o de nuevos síntomas respiratorios o empeoramiento, menor a una semana.- Radiografía: opacidades bilaterales no totalmente explicadas por derrames, colapso lobar o pulmonar, o nódulos.
- Origen de edema: insuficiencia respiratoria que no es totalmente explicada por una insuficiencia cardiaca o sobrecarga de líquidos. No necesita evaluación objetiva (ej. Ecocardiografía) para excluir edema hidrostático si no existe ningún factor de riesgo presente.
- Oxigenación: Leve: 200 mmHg < PaO2/FiO2 ≤ 300mmHg, con PEEP/ CAP ≥ 5 cm de H2O. Moderado: 100 mmHg < PaO2/FiO2 ≤ 200 mmHg, con PEEP ≥ 5 cm de H2O. Severo: PaO2/FiO2 ≤ 100 mmHg, con PEEP > 5 cm H20.
(Las PaO2/FiO2 deben adecuarse a los valores de los niveles de altitud de las regiones occidentales de nuestro País)
Relación entre el SDRA y el daño alveolar difuso (DAD)
La relación entre el SDRA y el (DAD) ha sido postulada desde la descripción inicial del SDRA hace casi 50 años21. Sin embargo, aproximadamente solo el 50% de los pacientes con SDRA tienen DAD; el resto está constituido por un grupo heterogéneo de patrones histológicos, muchos de los cuales constituyen enfermedades bien caracterizadas que, de ser diagnosticadas, podrían beneficiarse de un tratamiento específico.
Por ejemplo, estudios post mórtem han demostrado que el 6,5% de los pacientes que clínicamente fueron diagnosticados de SDRA en realidad presentaba una tuberculosis o un tromboembolismo pulmonar o una infiltración neoplásica y que en el 7,6% de los enfermos los pulmones eran normales (podrían corresponder a atelectasias, dado que para fijarse los pulmones debe insuflarse con formaldehído, lo que produce que las atelectasias habitualmente desaparezcan y el pulmón tenga la apariencia histológica de estar sano)22.
Adicionalmente, la reciente demostración de la asociación entre DAD y evolución del SDRA (vide infra) podría determinar que el enfoque clásico del SDRA como una entidad definida exclusivamente por variables clínicas, radiológicas y gasométricas deba ser revisada.
La presente revisión procura analizar la necesidad de evolucionar desde el concepto de SDRA como síndrome a SDRA como enfermedad. Para ello se ha planteado cuatro interrogantes que se consideran prioritarias: a) ¿qué es una enfermedad?; b) ¿qué es el DAD?; c) ¿cómo consideran al DAD las distintas definiciones de SDRA?, y d) ¿qué relación existe entre el DAD y el SDRA?
]]> ¿Qué es una enfermedad?Los algoritmos diagnósticos son las herramientas que utiliza el clínico para transitar racionalmente desde los síntomas y signos por los cuales el paciente consulta (agrupados habitualmente en síndromes) hasta el diagnóstico de una enfermedad específica, que se pueda beneficiar de un tratamiento dirigido23. Posiblemente una de las palabras más frecuentemente utilizadas en medicina sea «enfermedad»; a pesar de lo familiar que nos pueda resultar este término, definirlo constituye un gran reto24.
Desde el punto de vista semántico, la Real Academia Nacional de Medicina de España define en su diccionario de términos médicos la palabra enfermedad como el «conjunto de alteraciones, síntomas y signos que se organizan de acuerdo con un esquema témporo-espacial determinado, que obedece a una causa concreta y que se manifiesta de modo similar en sujetos diferentes, lo que permite clasificar e identificar las distintas enfermedades»25.
Desde el punto de vista de la medicina y de la epidemiología clínica, los eventos o variables relevantes son solo aquellos que: a) afectan a la mortalidad; b) permiten diagnosticar una enfermedad; c) tienen un impacto económico o d) generan malestar, e) incapacidad y/o f) descontento en el paciente.
¿Qué es el daño alveolar difuso (DAD)?
De acuerdo con Katzenstein et al.34, el DAD es una reacción inespecífica del pulmón ante una multitud de agentes agresores. El denominador común es la lesión endotelial y alveolar que determina una exudación de fluidos y células que en ocasiones progresa a una extensa fibrosis intersticial pulmonar. El hallazgo patológico más característico de la etapa aguda del DAD es la presencia de membranas hialinas que al microscopio óptico se visualizan como un material homogéneo, eosinófilo y que se extienden sobre la superficie interna de los alvéolos.
Las membranas hialinas están conformadas por restos necróticos de células epiteliales y proteínas séricas que han pasado desde el torrente circulatorio al espacio alveolar debido al aumento en la permeabilidad de la barrera alvéolo-capilar. Uno de los aspectos más debatidos, y sin una respuesta definitiva, es la necesidad de incluir la presencia de membranas hialinas en el diagnóstico de DAD. En el momento actual los estudios que incluyen un mayor número de pacientes, así como el único estudio que demuestra una evolución diferente entre los pacientes con SDRA de acuerdo con la presencia o ausencia de DAD han considerado la presencia de membranas hialinas como un criterio sine qua non para el diagnóstico de DAD22,35-38
La apariencia del DAD depende del tiempo transcurrido entre la exposición al factor de riesgo y el estudio histológico. Esquemáticamente se pueden reconocer 3 fases consecutivas: una precoz o exudativa caracterizada por exudado intraalveolar, membranas hialinas e infiltrado celular principalmente de linfocitos, células plasmáticas y macrófagos; una intermedia o proliferativa, caracterizada por hiperplasia, atipia y mitosis de neumocitos tipo II con trombosis de pequeñas arterias pulmonares, y una final, de fibrosis u organización, caracterizada por el engrosamiento de la membrana alvéolo-capilar, la proliferación de fibroblastos particularmente en el intersticio y fibrosis.
¿Cómo consideran al daño alveolar difuso las distintas definiciones de SDRA?
La evolución que ha tenido el concepto de SDRA desde la antigua denominación de anasarca idiopática pulmonar postulada por Laënnec en el año 1821 hasta la reciente definición de Berlín33,40 ha tenido un sustancial impacto en el diseño de las investigaciones.
]]> La primera definición de SDRA fue realizada por Ashbaugh et al.21 en el año 1967; si bien se reportaron los hallazgos pulmonares de las 7 autopsias realizadas, ningún patrón histológico se incluyó en la definición.La segunda definición de SDRA fue realizada por Murray et al.44 en el año 1988. Se trató de un sistema compuesto por 3 secciones: a) cronología del evento (agudo o crónico); b) escala de gravedad compuesta (radiología de tórax, relación PaO2/FiO2, PEEP y distensibilidad pulmonar), y c) origen de la lesión pulmonar (causada por neumonía aspirativa, embolia grasa, ingestión de fármacos, inhalación de tóxicos o infección; o asociada a sepsis, múltiples transfusiones sanguíneas, pancreatitis aguda o coagulación intravascular diseminada). Esta definición tampoco incluyó un patrón histológico.
La tercera definición de SDRA fue producto de 2 reuniones (15 de mayo de 1992 en Miami, Estados Unidos, y 25 de octubre de 1992 en Barcelona, España) auspiciadas por la American Thoracic Society (Sociedad Americana del Tórax) y la European Society of Intensive Care Medicine (Sociedad Europea de Cuidados Médicos Intensivos)42. Esta definición considera el SDRA (incluye el término lesión pulmonar aguda para pacientes que cumplen con los criterios del SDRA pero cuyo PaO2/ FiO2 oscila entre 200-300) como un síndrome de inflamación e incremento de la permeabilidad pulmonar asociado con una constelación de anormalidades clínicas, radiológicas y fisiológicas que no pueden ser explicadas, pero sí coexistir con un aumento de la presión auricular izquierda o hipertensión capilar pulmonar. También se menciona que los hallazgos histológicos pulmonares pueden incluir lesión de la barrea endotelial y/o epitelial, así como una respuesta inflamatoria humoral y celular; sin embargo, no se hace ninguna referencia al DAD ni se incluye criterio histológico alguno en la definición.
La cuarta definición fue realizada por Ferguson et al.43 en el año 2005 utilizando el método Delphi. Si bien en los criterios generales que se les brindaron a los participantes antes del inicio del estudio se menciona que el SDRA es el «reflejo» del DAD, ni en el resto del manuscrito ni en los criterios finales se hace mención a él.
La última definición de SDRA se denomina Berlín en reconocimiento a la ciudad que acogió la reunión de consenso en el año 2012. En la versión preliminar de la definición, el panel de expertos acordó que el SDRA es un tipo de lesión pulmonar, inflamatoria, difusa y aguda, caracterizada por el incremento en la permeabilidad vascular y la pérdida de la aireación pulmonar. Las características clínicas (en inglés, hallmark) son la hipoxemia y las opacidades bilaterales asociadas a un incremento del cortocircuito (en inglés, shunt) pulmonar y del espacio muerto fisiológico. El hallazgo morfológico característico de la fase aguda es el DAD compuesto, por ejemplo, por edema, inflamación, membranas hialinas o hemorragia. En la versión final de la definición, sin embargo, no se incluyó ninguna alusión al DAD, justificando esa decisión por la escasa correlación entre el SDRA y el hallazgo de DAD en los estudios post mórtem49.
¿Qué relación existe entre el DAD y el SDRA?
Muchos autores consideran el DAD como el hallazgo histológico más característico del SDRA21,33,34,43,44,51,52; sin embargo, ninguna definición lo considera un criterio diagnóstico (vide supra). Esta realidad podría explicarse principalmente por 2 razones. En primer lugar, la histología que se puede encontrar en pacientes con SDRA es muy heterogénea. El DAD, como máximo, se encuentra en el 62% de los pacientes con SDRA22; el resto está compuesto por una amplia constelación de patrones histológicos (tabla 1), muchos de los cuales tienen un tratamiento específico y difícilmente pueden ser considerados SDRA (por ejemplo, cáncer, tromboembolismo pulmonar, ausencia de lesiones histológicas, etc.).
En segundo lugar, en el mundo real es prácticamente imposible obtener evidencia directa y no sesgada del efecto del DAD en las 6D (death, disease, destitution, discomfort, disability, dissatisfaction) del SDRA. Realizar un estudio que incluya un amplio número de pacientes con SDRA (de distintas edades, etiologías, gravedades, etc.) y con un análisis histológico que permita reconocer el subgrupo de DAD no es posible por motivos éticos, y por tanto, la evidencia del impacto del DAD proviene de estudios post mórtem21,22,34-36,53,54 o de grupos de pacientes con SDRA muy seleccionados, en los cuales se realizan biopsias de pulmón38,55.
Manejo y tratamiento del SDRA y Covid-19
]]> • La oxigenoterapia se inicia si la SaO2 <92 % aire ambiente con el objetivo de mantener una SaO2 > 90%. Los pacientes que ya reciben oxigenoterapia pueden evolucionar a un síndrome de distrés respiratorio agudo (SDRA) que se diagnosticará y clasificará según los criterios de Berlín. Como paso inicial se utilizarán mascarillas con reservorio con flujos mínimos de 10 a 15 L/min para mantener el reservorio inflado y con FiO2 entre 0,60 y 0,95.Se ha de tener precaución con el aire exhalado. Se recomiendo el uso de mascarillas que dispongan de filtro para aire exhalado.
• Las cánulas de O2 a alto flujo o la Ventilación Mecánica No invasiva (VNI) deben reservarse para pacientes muy concretos y se ha de asegurar un sellado adecuado de las interfaces para evitar fugas (doble tubuladura y filtro). La VNI no debe en ningún caso retrasar la indicación de intubación.
- El O2 a alto flujo puede suministrar hasta 60 L/min y comparado con la oxigenoterapia convencional disminuye la necesidad de intubación. No se recomienda en los casos con hipercapnia, inestabilidad hemodinámica y fallo multiorgánico.
- En la VNI, tal y como se ha observado en los pacientes con MERS, el fallo de tratamiento es elevado.
- Deben monitorizarse estrechamente tanto los pacientes con VNI como con cánulas de alto flujo y preparar el entorno para una posible intubación.
• En caso de la necesidad de realizar medidas más agresivas (Ventilación mecánica invasiva, ECMO), se recomienda la consulta del procedimiento Manejo clínico del COVID-19: unidades de cuidados intensivos
Las indicaciones para ventilación mecánica se encuentran descritas en el cuadro 1. En este estudio específicamente valoraremos el cómo se lo maneja en diferentes casas de salud del mundo y sus recomendaciones, al respecto del COVID-19. 20,29
]]>
Con el avance en los conocimientos del manejo de VM, se precisa realizar con volúmenes alveolares corrientes (VC) pequeños para disminuir el daño pulmonar y reducir la liberación de marcadores inflamatorios, mejorar el balance V-P, promover el reclutamiento alveolar y disminuir las secreciones de las vías aéreas. El uso de PEEP óptimo permite prevenir el colapso alveolar al final de la espiración. Se pretende mantener la capacidad funcional residual, mejorar la distensibilidad, disminuir el atelectrauma y mejorar la oxigenación. Sabiendo también que un factor fundamental en la ventilación de estos pacientes es la diferencia entre la presión plateu (determinada por la distensibilidad pulmonar) y la PEEP denominada en inglés Driving pressure (DP).
Al igual la pronación del paciente nace como idea para mejorar la ventilación de distintas zonas. La fracción de cortocircuito disminuye durante la pronación debido a la forma del pulmón. En un paciente supino con SDRA existe una gran diferencia entre la expansión de los alvéolos ventrales con respecto a los dorsales, los cuales se encuentran colapsa- dos por el edema pulmonar y el peso del corazón. En cambio, al pronar existe una distribución más equitativa de la relación V-P y de la expansión alveolar.3,20,29
Mejorar el distrés respiratorio de los pacientes con covid-19 es solo uno de los pilares de tratamiento en esta enfermedad, por lo cual cabe mencionar que controlar la tormenta de citoquinas, disminuir la carga viral, mejorar el manejo del daño multisistémico y el shock son fundamentales e igual de importantes y aunque no sea el objetivo de este estudio, sabemos que solo trabajar en uno de ellos de manera adecuada, no será suficiente por la lucha de aliviar el disconfort intolerable de este proceso mortal.20,29
Aunque no existan al momento guías establecidas sobre el manejo de los pacientes con Covid-19, los expertos creen que deben ser manejados de manera similar a otros pacientes que presentan falla respiratoria en la UCI, teniendo en cuenta que, aunque sea un método beneficioso también puede causar lesión pulmonar inducida por el ventilador por lo que se tiene las consideraciones.17,27,28
Ventilación mecánica en COVID-19
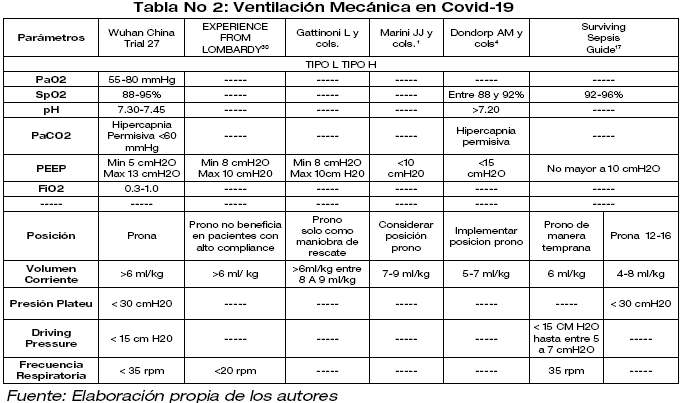
Debido a que se encontró evidencia limitada al momento de realizar el estudio se decidió crear una tabla comparativa sobre los parámetros utilizados en diferentes estudios de ventilación mecánica en COVID-19, por lo que se exponen a criterio de los especialistas, ya que estos valores han demostrado una mejoría clínica y disminución de mortalidad según la experiencia del autor.1,4,5,17,27,30

El objetivo de la ventilación mecánica (VM) es disminuir el trabajo respiratorio, mejorar el intercambio de gases y disminuir el daño pulmonar asociado a la VM. Se deberá procurar una estrategia de protección pulmonar que minimice la sobre distención pulmonar de las zonas dependientes pulmón y el colapso con reclutamiento y desreclutamiento cíclico en las zonas dependientes de la gravedad.
]]> • Modo ventilatorio: al inicio de la VM y durante las primeras 24 horas se deben utilizar modos controlados por volumen (VCV) o por presión (PCV) en todas las categorías de severidad, En la VCV el valor de presión en vía aérea se equipara a la presión plato (PPlat) o presión alveolar siempre y cuando el flujo inspiratorio al final de la insuflación llegue a 0.
Si la ventilación no invasiva (VNI) no ha demostrado mejorar el pronóstico en la IRA, se puede realizar en las formas leves con estricto monitoreo y, si en un plazo de 2 horas no logra la mejoría la mejoría clínica se debe realizar VM invasiva.
• Fracción inspirada de oxigeno (FiO2): utilizar la menor FiO2 posible que asegure una saturación de 90% en todas las categorías de SDRA
• Volumen corriente (VC): en todas las categorías de severidad se recomienda usar 6ml/kg del peso ideal. En la forma grave puede ser necesario disminuir hasta 4 ml/ kg. Se recomienda para obtener el peso ideal la utilización de las siguientes formulas:
Hombres: 50 + 0.91 x (altura en cm-152.4)
Mujeres: 45.5 + 0,91 x (altura en cm-152.4)
• Presión plato (PPlat): mantener ≤ a 30 cmH20. En los pacientes obesos o con aumento de la presión intraabdominal (PIA) se pueden tolerar valores mas altos. En lo posible mantener la diferencia PPlat-PEEP (presión de distención inspiratoria o "driving pressure") ≤ 15 cmH20 para todas las formas de SDRA.
En el SDRA moderado o grave con PEEP alta, es posible tolerar hasta un máximo de PPlat de 40 cm/H20, siempre que se mantenga la presión de distensión inspiratoria ≤ 15 cmH20.
]]>• Frecuencia respiratoria (FR): iniciar con Fr de15 a 20 rpm. Se puede incrementar progresivamente hasta 35-40 rpm para mantener la PaCO2 < de 80 mmHg, siempre que no ocasione PEEP intrínseca (PEEPi)
• Maniobra de reclutamiento alveolar (MRA): debe ser usada como parte de la estrategia de ventilación protectora. Su objetivo es generar apertura alveolar para lograr una ventilación mas homogénea, evitando el reclutamiento y desreclutamiento cíclico y seguida de titulación de PEEP decremental minimiza la presión de distensión inspiratoria. SE realizará en pacientes con SDRA moderado a severo y sin contraindicaciones para el procedimiento. Se considera pulmón reclutado si el índice PaO2/ FiO2 es mayor de 350.
• PEEP: Existen varias formas para la titulacion del nivel de PEEP mas apropiado sin un grado de evidencia que muestre superioridad de una sobre otras. Se describen las que exhiben mas larga experiencia y mayor seguridad en estudios clínicos. Debe evitarse utilizar PEEP inferior a 8 cm/H20.
Para la selección de la PEEP hay estudios que han señalado que, más allá de modalidades de mayor complejidad -tales como la realización de tomografías (método por el cual se determina el peso del pulmón y el potencial de reclutamiento) o la selección por presión esofágica (mediante la cual se obtiene la presión transpulmonar)-, la sencilla tabla del estudio LOV (sigla en inglés para "ventilación abierta de pulmón"), en la que el nivel de la PEEP es seleccionado según la fracción inspirada de oxígeno (FiO2) necesaria para obtener una saturación arterial de oxígeno (SaO2) de 88-93%, puede estratificar los SDRA en leves, moderados y graves con la aplicación de diferentes grados de la PEEP para cada nivel de gravedad (7) .

Ventilación en posición prono en paciente con síndrome de distrés respiratorio agudo/neumonía grave por Covid-19
SDRA: Síndrome de Distrés Respiratorio Agudo; cuyo diagnóstico incluye criterios clínicos y ventilatorios, de acuerdo a la definición de Berlín, se clasifica en:
a) Leve: 200 mmHg <PaO2/FiO2 < 300 mmHg, con PEEP/CPAP > 5 cm H2O.
]]> b) Moderado: 100 mmHg <PaO2/FiO2 < 200 mmHg, con PEEP/CPAP > 5 cm H2O.c) Severo: 100 mmHg < PaO2/FiO2, con PEEP/CPAP > 5 cm H2O.
REFERENCIAS
J. Villar, J. Blanco, J.M. Añón, A. Santos-Bouza, L. Blanch, A. Ambrós, et al. The ALIEN study: Incidence and outcome of acute respiratory distress syndrome in the era of lung protective ventilation. Intensive Care Med, 37 (2011), pp. 1932-1941 http://dx.doi.org/10.1007/s00134-011-2380-4 | Medline
Valentini R. Síndrome de distrés respiratorio agudo en la covid-19. Rev Arg Med 2020;8(3):196-199 [ Links ]
Ai T, Yang Z, Hou H, et al. Correlation of chest CT and RT-PCR testing for coronavirus disease 2019 (COVID-19) in China: a report of 1014 cases. Radiology 2020;296(2): E32-E40 [ Links ]
Grasselli G, Greco M, Zanella A, et al. Risk factors associated with mortality among patients with COVID-19 in intensive care units in Lombardy, Italy. JAMA Intern Med 2020: e203539. doi: 10.1001/jamainternmed.2020.3539. Online ahead of print· Helms J, Tacquard C, Severac F, et al. High risk of thrombosis in patients with severe SARS-CoV-2 infection: a multicenter prospective cohort study. Intensive Care Med 2020;46(6):1089-98 [ Links ] [ Links ]
Hoechter DJ, Becker-Pennrich A, Langrehr J, et al. Higher procoagulatory potential but lower DIC score in COVID-19 ARDS patients compared to non-COVID-19 ARDS. Thromb Res 2020;196:186-92 [ Links ]
E.B. Caser, E. Zandonade, E. Pereira, A.M. Gama, C.S. Barbas. Impact of distinct definitions of acute lung injury on its incidence and outcomes in Brazilian ICUs: Prospective evaluation of 7,133 patients. Crit Care Med, 42 (2014), pp. 574-582 http://dx.doi.org/10.1097/01.ccm.0000435676.68435.56 | Medline
Carramiñana-Domínguez A, Jacas A, Mellado-Artigas R. Estrategias de manejo respiratorio del Síndrome de Distrés Respiratorio Agudo (SDRA) [ Links ]
Santos Cristina y Pedro Alzugaray. Síndrome de Distrés respiratorio Agudo. Catedra de Medicina Intensiva. En CTI protocolos. Editorial cuadrado. Montevideo. Republica Oriental del Uruguay, 2015
Cardinal-Fernández a, Correger E b, Villanueva J c, Ríos F d. Distrés respiratorio agudo: del síndrome a la enfermedad. a Servicio de Emergencia, Hospital Universitario HM Sanchinarro, Madrid, España; b Unidad de Cuidados Intensivos, Hospital Español de Buenos Aires, Buenos Aires, Argentina; c Unidad de Cuidados Intensivos, Hospital Universitario HM Sanchinarro, Madrid, España; d Unidad de Cuidados Intensivos, Hospital Nacional Profesor Alejando Posadas, Buenos Aires, Argentina. Medicina Intensiva. Vol 40, No. 3. páginas 169-175 (abril 2016) https://www.medintensiva.org/es-vol-40-num-3-sumario-S0210569116X00034
[22] A.W. Thille, A. Esteban, P. Fernández-Segoviano, J.M. Rodriguez, J.A. Aramburu, O. Peñuelas, et al. Comparison of the Berlin definition for acute respiratory distress syndrome with autopsy. Am J Respir Crit Care Med, 187 (2013), pp. 761-767 http://dx.doi.org/10.1164/rccm.201211-1981OC | Medline
[23] M.J. Joyner, N. Paneth. Seven questions for personalized medicine. JAMA, 314 (2015), pp. 999-1000 http://dx.doi.org/10.1001/jama.2015.7725 | Medline
[24] J.L. Scully. What is a disease?. EMBO Rep, 5 (2004), pp. 650-653 http://dx.doi.org/10.1038/sj.embor.7400195 | Medline
[25] Real Academia Nacional de Medicina. Diccionario de Términos Médicos. 2012 (consultado 1 Sep 2015. Disponible en: http://dtme.ranm.es/index.aspx [ Links ]
[35] A. Esteban, P. Fernández-Segoviano, F. Frutos-Vivar, J.A. Aramburu, L. Nájera, N.D. Ferguson, et al. Comparison of clinical criteria for the acute respiratory distress syndrome with autopsy findings. Ann Intern Med, 141 (2004), pp. 440-445 Medline
[38] K.C. Kao, H.C. Hu, C.H. Chang, C.Y. Hung, L.C. Chiu, S.H. Li, et al. Diffuse alveolar damage associated mortality in selected acute respiratory distress syndrome patients with open lung biopsy. Crit Care, 19 (2015), pp. 228 http://dx.doi.org/10.1186/s13054-015-0949-y | Medline
]]> [40] J. Phua, T.E. Stewart, N.D. Ferguson. Acute respiratory distress syndrome 40 years later: Time to revisit its definition. Crit Care Med, 36 (2008), pp. 2912-2921 http://dx.doi.org/10.1097/CCM.0b013e31817d20bd | Medline[43] N.D. Ferguson, A.M. Davis, A.S. Slutsky, T.E. Stewart. Development of a clinical definition for acute respiratory distress syndrome using the Delphi technique. J Crit Care, 20 (2005), pp. 147-154 http://dx.doi.org/10.1016/j.jcrc.2005.03.001 | Medline
[44] J.F. Murray, M.A. Matthay, J.M. Luce, M.R. Flick. An expanded definition of the adult respiratory distress syndrome. Am Rev Respir Dis., 138 (1988), pp. 720-723 http://dx.doi.org/10.1164/ajrccm/138.3.720 | Medline
[49] N.D. Ferguson, E. Fan, L. Camporota, M. Antonelli, A. Anzueto, R. Beale, et al. The Berlin definition of ARDS: An expanded rationale, justification, and supplementary material. Intensive Care Med, 38 (2012), pp. 1573-1582 http://dx.doi.org/10.1007/s00134-012-2682-1 | Medline
[51] P. Cardinal-Fernández, A. Esteban, B.T. Thompson, J.A. Lorente. ARDS: Lessons learned from the heart. Chest, 147 (2015), pp. 7-8 http://dx.doi.org/10.1378/chest.14-0874 | Medline
[52] E. Fernández Mondéjar, F. Gordo Vidal. [Acute respiratory distress syndrome. Conclusions and perspectives in the future]. Med Intensiva, 31 (2007), pp. 133-135 Medline
[53] B.V. Pinheiro, F.S. Muraoka, R.V. Assis, R. Lamin, S.P. Pinto, P.J. Ribeiro Jr., et al. Accuracy of clinical diagnosis of acute respiratory distress syndrome in comparison with autopsy findings. J Bras Pneumol., 33 (2007), pp. 423-428 Medline
[54] X. Sarmiento, J. Almirall, J.J. Guardiola, E. Mesalles, L. Labarta, J.L. Mate, et al. Study on the clinicopathological correlation in the secondary acute respiratory distress syndrome. Med Intensiva, 35 (2011), pp. 22-27 http://dx.doi.org/10.1016/S0210-5691(11)70005-5 | Medline
Marco Alfonso Díaz Piedrahita, Fabián Alejandro Suin Guaraca, Edison Javier Martínez Calderón. Distrés respiratorio en Covid-19: epidemiología, fisiopatología y su manejo ventilatorio. MEDICIENCIAS UTA Revista Universitaria con proyección científica, académica y social. https://doi.org/10.31243/mdc.uta.v4i4.376.2020
]]>