HEMORRAGIA OBSTÉTRICA
Dra. Patricia Asturizaga, Dra. Lilian Toledo Jaldin
INTRODUCCIÓN
]]> La mortalidad materna (MM) es una de las principales preocupaciones de la salud pública y representa un buen indicador para medir la calidad asistencial, indicador que permite además, establecer las diferencias socioeconómicas entre los países.Cada día mueren unas 1.000 mujeres por causas prevenibles relacionadas con el embarazo y el parto. En 2008 murieron 358.000 mujeres durante el embarazo, el parto y el puerperio. El 99% de esas muertes se produjo en países en vías de desarrollo y la mayoría eran muertes prevenibles [1].
La hemorragia post parto (HPP) puede conducir a la muerte en un corto lapso de tiempo, como señala Kane el 88% de las muertes por HPP ocurren en las primeras cuatro horas [2]
Por lo tanto, si bien es importante incorporar prácticas de prevención, la hemorragia obstétrica es una urgencia que requiere un adecuado y oportuno accionar de un equipo multidisciplinario para el manejo del shock, así como la disponibilidad de hemoderivados.
EPIDEMIOLOGÍA
La Organización Mundial de la Salud reveló que para el año 2010, la Tasa de Mortalidad Materna mundial es de 402 muertes/100.000 nacidos vivos, y en la declaración del milenio propuso reducir a 100/100.000 nacidos vivos para el año 2015 (75%).
De acuerdo a datos que aporta la "Confidencial Enquiries into Maternal Death and Child Health" (CEMACH), referente de mortalidad para los países desarrollados, las muertes maternas de causa directa han disminuido de 6.24 /100.000 nacimientos a 4.67/100.000, trienio 2006-2008. Se asume que esta reducción fue debida a la disminución de muertes causada por enfermedad tromboembólica, siendo la primera causa de muerte materna la sepsis. Las causas indirectas no han variado, la cardiopatía continúa siendo la principal causa de muerte indirecta [3].
Las principales causas de MM en los países en vías de desarrollo son la hemorragia y la hipertensión, que en su conjunto representan el 50%. La hemorragia postparto (HPP) constituye el 35% del total de las MM. La Organización Mundial de la Salud estimó en 20 millones el número anual de las complicaciones maternas por HPP [1].
Las principales razones que explican esta elevada incidencia son: la falta de acceso de parto asistido por personal capacitado y la práctica inadecuada o limitada del manejo activo del alumbramiento [4]. De acuerdo a Cowen, cuando la paciente es asistida en los servicios de salud, la demora en el reconocimiento de la hipovolemia y el inadecuado reemplazo del volumen, son la razón principal de MM [5].
]]> Se estima que alrededor de 14 millones de mujeres sufren una pérdida de sangre severa después del parto, el 1% de éstas muere y un 12% adicional sobrevive con anemia severa [4].
DEFINICIÓN
No existe una definición universal de la hemorragia obstétrica, porque no se ha establecido claramente, lo que constituye una pérdida sanguínea excesiva.
De acuerdo al momento en que se presenta la hemorragia obstétrica se puede clasificar en hemorragia anteparto (HAP) y hemorragia posparto (HPP) [6]
La pérdida de volumen sanguíneo a una velocidad superior a 150 ml/min (que en 20 minutos causaría la pérdida del 50% del volumen), que puede presentarse durante el estado grávido o puerperal, que supera los 500 ml, postparto o 1000 ml post cesárea [7].
Actualmente se define como HPP a la pérdida sanguínea de gran magnitud que produce cambios hemodinámicos [8].
Criterios diagnósticos [9]
Clasificación (12)
a) Antes de parto: Placenta previa (0.5%)
Precoz 50% (Primeras 24 horas) Atonía uterina (50 a 60%)
Tardío (Entre las 24 horas y la 6ta. semana)
c) Secundarias: Coagulopatías congénitas, adquiridas
Manifestaciones clínicas de HAP
a. Placenta Previa: La hemorragia genital se caracteriza por ser indolora, con expulsión de sangre líquida de cantidad variable, roja rutilante, que aparece en forma brusca e inesperada, la mayoría de las veces en reposo e incluso durante el sueño. Se presenta al final del segundo trimestre, habitualmente sin actividad uterina [16].
La terapia debe estar orientada a prevenir el shock hipovolémico y el parto pretérmino.
b. Desprendimiento prematuro de placenta normoinserta (DPPNI): Síndrome hemorrágico que se presenta por desprendimiento total o parcial de la placenta normalmente insertada [17].
]]> La tríada clásica de síntomas en el DPPNI son: hemorragia dolor e hipertonía uterina. Si el desprendimiento supera el 50%, generalmente ocurre muerte fetal por hipoxia y sobreviene otras complicaciones como shock hipovolémico, alteraciones la crasis sanguínea e insuficiencia renal. Se debe considerar que las cifras de presión pueden aparentar normalidad si existe síndrome hipertensivo del embarazo.La hemorragia genital es oscura y con coágulos, de cuantía variable que no guarda relación con la gravedad del cuadro clínico. Se evidencia irritabilidad uterina progresiva: contracciones uterinas, polisistolía, hipertonía y finalmente un útero de consistencia "leñosa", típico de este cuadro. Es difícil palpar al feto y en un 60 % existen datos de riesgo de pérdida de bienestar fetal y un 15 a 35% muerte fetal. [4,17].
En un DPPNI con feto vivo menor de 34 semanas, sin alteraciones de la coagulación ni existencia de otros problemas maternos y/o fetales, se puede optar por una actitud expectante, con vigilancia del estado materno fetal e inducción de la maduración pulmonar con corticoides [18].
Con feto vivo mayor a 34 semanas, se debe interrumpir el embarazo por vía vaginal, si la paciente se encuentra estable, o por cesárea.
Con feto muerto se puede interrumpir el embarazo por vía vaginal y si existe compromiso del estado general materno la interrupción debe ser por cesárea [18].
c. Rotura Uterina: Se dividen en: dehiscencia (rotura de cicatriz previa) y rotura de útero sin cicatriz previa (por maniobras obstétricas, traumatismos, trabajo de parto prolongado con desproporción feto-materna).
El principal factor de riesgo es el antecedente de una cesárea previa 0.2% [4]. Luego de dos cesáreas previas el riesgo se eleva a 3.7% [19].
Los signos clínicos son: Dolor abdominal, dolor a la palpación, pérdida de bienestar fetal, palpación fácil de partes fetales, muerte fetal, hemorragia vaginal, colapso circulatorio materno; taquicardia, hipotensión.
Si se sospecha de ruptura uterina se debe practicar una laparotomía para valorar la severidad de la misma y decidir la conducta. La histerorrafia se usa en pacientes jóvenes, que deseen preservar su fertilidad y que se encuentren hemodinámicamente estables. La histerectomía se recomienda en pacientes añosas, con paridad satisfecha, cuando la rotura es amplia y anfractuosa o cuando existe compromiso del estado general [20].
d. Rotura de vasa previa: Es una condición rara cuya falta de de diagnóstico puede ocasionar una mortalidad fetal del 60%. Ocurre cuando existe una inserción velamentosa del cordón, que atraviesa las membranas en el segmento inferior del útero por delante de la presentación fetal. Clínicamente se evidencia sangrado genital que ocurre después de la ruptura de membranas, con un útero relajado, en presencia de riesgo de pérdida del bienestar fetal que no guarda relación con la cuantía de la hemorragia [21]. Ante la sospecha se debe analizar la sangre vaginal para determinar si existe hemoglobina fetal y se debe proceder a interrupción inmediata del embarazo por la vía más expedita.
]]> e. Rotura de seno marginal (separación marginal de la placenta): En un 20% de los casos la hemorragia queda limitada a un hematoma retro placentario, existe un sangrado prolongado que se asocia a parto prematuro, rotura de membranas, infección ovular y en ocasiones a consumo de factores e hipofibrinogenemia.El tratamiento es expectante y se basa en reposo absoluto y mantenimiento del estado general de la paciente. En el momento del parto se realiza aminorrexis y transfusión de hemoderivados en caso necesario [20].
MANIFESTACIONES CLÍNICAS DE LA HPP
De acuerdo a Herschderfer un 60% de todas las muertes maternas ocurren en el periodo postparto y un 45% en las primeras 24 horas [22].
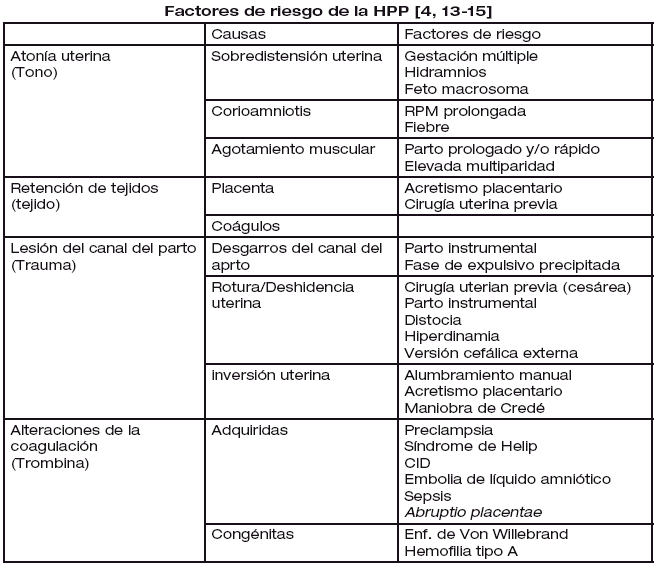
Las tres causas más frecuentes de HPP son: Atonía uterina (50-60%), placenta retenida, restos placentarios (20-30%), laceraciones cervicales y/o vaginales (10%). Todos ellos representan aproximadamente el 95% de todas las causas de HPP [4].
a. Atonía Uterina: Es la causa principal de la HPP [13]. Se presenta en uno de cada 20 partos, representa el 80% de las HPP y es responsable de 50% de las muertes maternas en países pobres.
Los factores de riesgo son: sobre distensión uterina por gestación múltiple, hidramnios o macrosomía fetal, agotamiento muscular por parto prolongado, rápido y/o gran multiparidad; y corioamnionitis por rotura prematura de membrana [23]. Se caracteriza por la incapacidad del útero para contraerse y mantener la contracción durante el puerperio inmediato.
Al examen físico se evidencia sangrado transvaginal abundante, rojo rutilante continuo, no doloroso. Se palpa un útero aumentado de tamaño flácido con poca o nula respuesta a la estimulación manual. Al examinar el canal del parto, no se evidencia laceraciones, el cuello uterino está dilatado y los signos vitales se alteran dependiendo de la cuantía de la pérdida hemática [24].
El manejo activo de alumbramiento reduce el riesgo de HPP en más de un 40% [25, 26].
]]> El tratamiento se basa en vaciar la vejiga y administrar uteroconstrictores, masaje uterino y ocasionalmente medidas quirúrgicas.b. Retención Placentaria: Si luego del manejo activo del alumbramiento y realizar la tracción controlada del cordón, la placenta permanece retenida después de 30 minutos, se establece el diagnóstico de placenta retenida. El primer paso en el manejo de esta patología es la inyección venosa intraumbilical de occitocina: 10-20 U diluidas en 20 ml de solución fisiológica [27].
Si luego de 15 a 30 minutos no se observa signos de desprendimiento se debe realizar una extracción manual de la placenta. Se encuentra contraindicada la administración de ergonovínicos, porque puede ocasionar una contracción uterina tónica que retardaría más la expulsión [28] .
c. Restos Placentarios: El sangrado uterino persistente, secundario a la expulsión incompleta de la placenta, lo que impide una contracción uterina eficaz por lo que se presenta un sangrado persistente. La conducta más adecuada es la revisión de cavidad uterina y legrado instrumental [24].
d. Traumatismo del Canal del Parto: Asociado a un parto instrumentado, a la presencia de un feto macrosómico, a un parto que ocurre antes de la dilatación cervical completa [4].
La hemorragia transvaginal puede ser secundaria a laceraciones del cuello uterino o de la vagina, la severidad de estas lesiones varía de acuerdo con su extensión, desde una pequeña solución de continuidad en la mucosa hasta un desgarro cervical con extensión a parametrio.
Se manifiesta con una hemorragia persistente pero menos cuantiosa que en la atonía y la retención de tejidos. Su reparación debe realizarse inmediatamente luego de constatarse el desgarro. Los Cervicales se suturan en quirófano bajo anestesia general y los vaginales o perineales pueden resolverse en sala de partos, poniendo atención a la formación de hematomas [24].
e. Placenta Acreta: Es la adherencia anormal de la placenta la miometrio. El diagnóstico se puede realizar a través de la ecografía durante la gestación [29].
La incidencia de placenta acreta va en aumento debido al mayor número de cesáreas realizadas. Cuando el útero no presenta cicatriz la incidencia de acretismo es del 5% si existe placenta previa. Con una cicatriz de cesárea previa la incidencia aumenta al 10% y con más de una cesárea previa la incidencia se eleva a más del 50%. de las pacientes presentan placenta ácreta [30].
Actualmente están en investigación conductas alternativas más conservadoras como la embolización de las arterias uterinas, dejando la placenta in situ esperando su reabsorción, así como la administración semanal de metotrexato después del parto, con lo que se logra el alumbramiento espontáneo semanas mas tarde [6, 31].
]]> f. Inversión Uterina: Caracterizada por la triada: Hemorragia transvaginal profusa, dolor y choque. Puede ser parcial; la inversion esta aun dentro la conducto vaginal diagnosticada por examen vaginal y total; el útero se exterioriza a través de la vulva.Se debe revertir el útero manualmente mantener sostenido con oxitócicos, en caso necesario tocolíticos, ritrodina, terbutalina, sulfato de magnesio y/o los anestésicos halogenados, para facilitar reversión uterina. El fracaso requiere tratamiento quirúrgico [32].
g. Hemorragias "Ocultas": Lesiones de la arteria uterina, pueden originar extensos hematomas pelvianos: en ligamento ancho, región para cervical o para vaginal y en retro peritoneo, el diagnostico es clínico, confirmado por ecografía abdomino-pelviana. Cuando el volumen supera los 4 cm de diámetro, requiere tratamiento quirúrgico drenaje y hemostasia.
Hemorragias retroperitoneales secundarias a una histerectomía requieren transfusiones masivas y nueva laparotomía exploradora para efectuar hemostasia, en caso de histerectomía subtotal con sangrado probable de vasos cervico-vaginales se puede realizar una arteriografía de arteria hipogástrica con el objetivo de identificar el vaso sangrante y proceder a su embolización.

TRATAMIENTO
El manejo inicial de la hemorragia obstétrica se basa en la identificación y la corrección de la causa que lo origina. El tratamiento debe estar basado en tres pilares fundamentales [33]:
I. Medidas generales
II. Resucitación
]]> III. Control del sangrado:
A. Tratamiento no quirúrgico
1. Medicamentoso (de primera línea)
2. Intervensionista (de segunda línea)
3. Radiológico
B. Tratamiento quirúrgico
]]>1. Cirugía conservadora
2. Cirugía radical
I. MEDIDAS GENERALES
a. Historia clínica detallada, para identificar la causa del sangrado genital.
- Sonda Vesical para vaciar vejiga y cuantificar diuresis horaria.
- Identificar posibles restos ovulares o laceración del tracto genital.
- Cuantificar la perdida sanguínea.
b. Monitoreo del estado hemodinámico y la resucitación adecuada
- Electrocardiograma, presión arterial y saturación de oxígeno.
]]> - Monitoreo invasivo en paciente hemodinámicamente inestable
II. RESUCITACIÓN
Es restaurar el volumen sanguíneo y mantener la perfusión de los tejidos, para ello se debe seguir los siguientes pasos:
- Volumen alto de oxigeno 8L/minuto.
- Cabeza baja, recostada de lado izquierdo si aún no hubo parto, para evitar compresión aortocava.
- Acceso venoso Branula 14 o 16, se requiere dos vías, previa toma de hemograma, coagulograma y pruebas cruzadas, fibrinógeno. (Recomendación-C).
- Líquidos: cristaloides, coloides evitando dextranos para no alterar la agregación plaquetaria (no exceder 3 a 5 litros) previa transfusión sanguínea. Para iniciar la reposición y expansión del volumen circulante se puede usar 1000-2000 ml de soluciones cristaloides (Recomendación -A), la relación es 3:1 (Recomendación -C) o coloides relación 1:1, (Evidencia-1b). La hipotermia aumenta el riesgo de falla orgánica múltiple y coagulopatía (Evidencia-IV), por lo que los líquidos a reponer deben estar alrededor de los 37 grados para evitar la hipotermia, (Recomendación -C).
- Corregir la acidosis y la hipocalcemia.
]]> - Transfusiones de paquete globular cuando se ha perdido 30 a 40% de la volemia, Hb 6, o Hb 10 con sangrado activo (Recomendación -C)[34].- Se recomienda transfusión de plaquetas, cuando < 75 x103. La Dosis recomendada es una unidad de plaquetas por 10 kg. de peso[34].
- Evitar coagulopatía dilucional, con productos de coagulación, se acepta hemoglobina de 8 mg/dl.
a. Resucitación hemorrágica
Clásicamente la resucitación hemorrágica se basó en la administración de cristaloides, coloides y paquetes globulares, el uso de otros productos como plasma fresco congelado, crioprecipitados, y plaquetas en hemorragias masivas donde las plaquetas son < 50000 mm3, fibrinógeno menor a 100 mg/dl, tiempo de protrombina y parcial de tromboplastina mayor a 1,5xnormal, con el fin de prevenir una coagulopatía dilucional, hipotermia y acidosis que llevan a una coagulopatía disfuncional [35].
En la atonía uterina, placenta acreta, abruptio placentario, se evidencio que la coagulopatia temprana puede iniciarse antes de la hemodilución o el consumo de factores de la coagulación, uno de los mecanismos es a través de la proteína C que a su vez inhibe a los factor V y VIIIa de la coagulación y así desencadenar fibrinólisis y la hemorragia subsecuente.
b. Resucitación hemostática
La resucitación hemostática ha demostrado la reducción de la mortalidad en un 15 a 62% [36, 37]. Involucra los siguientes aspectos:
- Limitar el uso de cristaloides, siendo permisivos con la hipotensión.
]]> - Administración temprana de plasma fresco y plaquetas concomitantemente con paquetes globulares, en una relación (1:1:1), sin esperar pruebas de coagulación.- Uso temprano de factor VII activado recombinante.
Los objetivos a alcanzar son [38]:
Fibrinógeno, >100 mg/dL
Hematocrito, 21 % (hemoglobina, 7 g/dL)
Recuento de plaquetas, >50x103/ μL
Tiempo de protrombina y APTT, < 1.5 tiempos control (Relación Internacional Normalizada RIN < 1.5)
c. Recomendaciones para reposición de líquidos y hemoderivados durante el parto
La hemodilución normovolémica aguda, condiciona, condiciona mayor riesgo de sangrado aunque suele ser subestimada, el flujo sanguíneo uterino representa el 20% del gasto cardiaco.
]]> Recuperación y reposición de células sanguíneas
La recolección de sangre en bolsas de sangre citratada, hasta un litro, en pacientes cuya Hb. es > 10 mg/dl. La reposición puede realizarse en un periodo de 2 a 6 horas, se debe implementar en pacientes que se preveé hemorragia masiva (placenta ácreta, percreta, abrúptio placentario, embarazo ectópico, rotura uterina, etc.) o en pacientes que tengan riesgo de transfusión alogénica. Técnicamente consiste en la recuperación de células sanguíneas de la sangre del campo operatorio a través de filtros que limitan factores tisulares como alfafetoproteína, plaquetas, procoagulantes con la finalidad de su reutilización en la paciente, en forma paquetes globulares recuperados y resuspendidos en solución salina. Sin embargo por el alto costo y riesgo de contaminación y secundariamente embolismo de líquido amniótico iatrogénico, su uso no se ha generalizado [39-41].
Factor VIIa activado recombinante
Constituye terapia de elección en hemorragias masivas siempre y cuando la paciente tenga más de 50000 mm3 plaquetas, fibrinógeno de 50 a 100 mg/ dl, temperatura > a 32 grados centígrados, pH 7,2 y calcio normal ionizado, activa la cascada de la coagulación, se une a las plaquetas y formar depósitos de fibrina; si bien la vida media es de 2 a 6 horas existe riesgo de tromboembolismo pulmonar y/o arterial, la dosis recomendada 90 mg/kg peso [42].
El uso de factor VII activado recombinante si bien es una alternativa para salvar la vida y ha disminuido la muerte por hemorragia obstétrica, es costoso y de difícil administración [43].
III. Control del sangrado
A. Tratamiento no invasivo
1. Tratamiento medicamentoso (De primera línea)
]]> Oxitócicos: oxitocina 10 U, endovenoso lento, constituye una de las recomendaciones preventivas [9], mantener con 20U en 500 ml de solución glucosada.
Maleato de ergometrina 0,2 mg IM y reevaluar a los 10 minutos.
Carbetocina 100 ug, IV previa liberación de receptores con 200 ml de solución fisiológica a infusión continua por 5 a 6 minutos.
Misoprostol 800 a 1000 Ug, vía rectal. (Recomendación-C) [44].
El ácido trenexamico se ha sugerido en caso de atonía refractaria o sangrado persistente secundario a trauma genital [45].
2. Tratamiento intervensionista (De segunda línea) [46-48]
Masaje uterino bimanual, una mano a través de la vagina en puño presionando la pared anterior del útero y la otra supraumbilical sobre cara posterior del cuerpo uterino.
Taponamiento uterino (efectivo en el 84 % de los casos) [49], el dispositivo más utilizado fue el catéter Sengstaken Blakemore, Barki [50].
]]> La colocación de un balón (Cobra Cordis 5F) a la arteria iliaca interna a través de la femoral común, siguiendo la técnica de Seldinger, a una presión1-2atm., se insufla y se deja por 24 horas a 48 horas, con profilaxis antibiótica, este procedimiento es seguro, efectivo y se puede realizar en pacientes inestables. Es importante contar con el apoyo de un radiólogo experimentado [51]. Indumentaria antichoque, no existe estudios randomizados que lo recomienden, la posibilidad de beneficiar al paciente está en disminuir la pérdida de sangre 200 ml aproximadamente lo que no diferencia determina diferencia de la conducta quirúrgica a seguir [43].
3. Tratamiento radiológico: En paciente estable, la embolización de la arteria uterina alcanza una efectividad del 90%, preservando la fertilidad y recuperando las menstruaciones en un 100% después de un parto [52]. Puede presentarse complicaciones como: dolor, fiebre, embolismo pulmonar, infección pélvica hasta necrosis de útero y vejiga (0 a 10%) [33].
B. Tratamiento quirúrgico
1. Cirugía conservadora [46-48]. Se recurre a ella si las otras medidas son insuficientes.
Ligadura de Arteria Uterina inmediatamente después del alumbramiento. (Evidencia III). El éxito es del 90%, más aun si se tiene el dato de placenta ácreta por su alto riesgo de morbi-mortalidad materna,
Ligadura de la arteria iliaca interna efectiva en un 84%.
Las mujeres sometidas a cualquiera de las ligaduras arriba señaladas tienen probabilidades mantener su capacidad reproductiva [53].
Balón del Catéter Fogarty, colocado en arteria iliaca interna durante el preoperatorio sin complicaciones en la cesárea histerectomía [45].
]]> Las suturas de compresión uterina (B-Lynch) [54], son efectivas en el 91% de los casos. Sin embargo, existe riesgo de necrosis uterina, adherencias intrauterinas y abdominales así como piometra [55]. Múltiples suturas cuadradas [56]; procedimiento seguro para hemorragia masiva post parto, asociada a pocas complicaciones de infección, isquemia y adherencias.
De acuerdo a Doumouchtsis no existe diferencias estadísticamente significativas entre los diversos procedimientos como la compresión bimanual, tapón uterino, embolización y /o ligadura de arteria uterina, ligadura de arterias iliacas y suturas de compresión uterina [44, 53].
2. Cirugía radical
Históricamente la primera indicación para histerectomía fue la atonía uterina actualmente son las anormalidades de placentación [57, 58]
La histerectomía continúa siendo la opción de control de sangrado para salvar la vida de la paciente. (Recomendación- C), se realiza para salvar la vida y antes de desencadenar una coagulopatía [33].
La incidencia de cesárea histerectomía ha incrementado no por hemorragia post parto sino básicamente por anomalías de presentación placentaria (acreta) de 2,6 x 10000 nacimientos en 1991 a 1993, a 4,6 x 10000 de 1998al 2000 y finalmente 8x10000 nacimientos en 1998 al 2006, en Canadá y Australia [59-61].
ANESTESIA EN PACIENTES CON HEMORRAGIA MASIVA DESCOMPENSADA
]]> La anestesia epidural es segura y superior a la general (Evidencia-II), menor perdida sanguínea, bronco aspiración, paciente despierta a pesar de la hipotensión por vasodilatación periférica. Si se prevé una cirugía prolongada por placenta ácreta se prefiere anestesia general (Recomendación-B), por la estabilidad hemodinámica de la paciente y el confort. Evidencia-II). Es importante realizar un consentimiento informado en pareja (Recomendación-C) [62, 63]
REFERENCIAS
1. Mortalidad materna, Nota descriptiva N°348 [http://www.who.int/mediacentre/factsheets/fs348/es/] [ Links ]
2. Kane TT, el-Kady AA, Saleh S, Hage M, Stanback J, Potter L: Maternal mortality in Giza, Egypt: magnitude, causes, and prevention. Stud Fam Plann 1992, 23(1):45-57. [ Links ]
3. Saving Mothers' Lives Executive Summary. [http://www.centreformidwiferyeducation.ie/news/cmace-2011-saving-mothers-lives ] [ Links ]
4. Protocolo: Manejo multidisciplinario de la hemorragia obstétrica masiva. Hospital Donostia. [http://www.osakidetza.euskadi.net/r85-ckcmpn05/es/contenidos/informacion/hd_publicaciones/es_hdon/adjuntos/Protocolo45HemorragiaObstetrica.pdf]
5. Cowen: Resuscitation. In: A Textbook of Postpartum Hemorrhage: A Comprehensive Guide to Evaluation, Management and Surgical Intervention. Sapiens Publishing; 2006:170-178. [ Links ]
6. Cunningham FG, Leveno KJ, Bloom SL, Hauth JC, III LCG: Obstetricia de Williams, 22 edn: McGraw-Hill; 2006.
7. Direccion-General-de-Salud-Reproductiva., Secretaria-de-Salud.: Manual de atención: Urgencias obstétricas en unidades de primer nivel. In. D.F. Mexico: D.F: Secretaria de Salud; 2001.
]]>8. Cabrera S: Hemorragia Posparto. Rev Per Ginecol Obstet 2010, 56(1):23-31. [ Links ]
9. WHO: WHO handbook for guideline development. In. Edited by Organization WH; 2012.
10. SGCO: Prevention and management of Postpartum Haemorrhage : SOGC Clinical Practice Guidelines No 88. J Soc Obstet Gynaecol Can 2000, 22(4):271-281. [ Links ]
11. Bonnar J: Massive obstetric haemorrhage. Baillieres Best Pract Res Clin Obstet Gynaecol 2000, 14(1):1-18. [ Links ]
12. Mousa HA, Alfirevic Z: Treatment for primary postpartum haemorrhage. Cochrane Database Syst Rev 2007(1):CD003249. [ Links ]
13. Causes and treatment of postpartum haemorrhage [http://www.utdol.com] [ Links ]
14. Protocolo SEGO. Hemorragia postparto precoz [http://www.sego.es/] [ Links ]
15. Sheiner E, Sarid L, Levy A, Seidman DS, Hallak M: Obstetric risk factors and outcome of pregnancies complicated with early postpartum hemorrhage: a population-based study. J Matern Fetal Neonatal Med 2005, 18(3):149-154. [ Links ]
16. Protocolo Placenta Previa [http://www.maternidadrafaelcalvo.gov.co/protocolos/PROTOCOLO_PLACENTA_PREVIA.pdf]
17. Carrasco S, Morillo M, Medina P: Desprendimiento prematuro de placenta normalmente inserta. Otras anomalías de la implantación. In: Tratado de Ginecología y Obstetricia. vol. II, 2 edn: Editorial Panamericana; 2013:1299-1304.
]]>18. Mercier FJ, Van de Velde M: Major obstetric hemorrhage. Anesthesiol Clin 2008, 26(1):53-66, vi. [ Links ]
19. Caughey AB, Shipp TD, Repke JT, Zelop CM, Cohen A, Lieberman E: Rate of uterine rupture during a trial of labor in women with one or two prior cesarean deliveries. Am J Obstet Gynecol 1999, 181(4):872-876. [ Links ]
20. Martell A, Astorga A: Hemorragias del tercer semestre. In: Obstetricia Moderna. 3 edn: McGraw-Hill; 1999: 250-251 [ Links ]
21. Oyelese Y, Catanzarite V, Prefumo F, Lashley S, Schachter M, Tovbin Y, Goldstein V, Smulian JC: Vasa Previa: The Impact of Prenatal Diagnosis on Outcomes. Obstetrics & Ginecology 2004, 103(5):937-942. [ Links ]
22. Lalonde A, Daviss BA, Acosta A, Herschderfer K: Postpartum hemorrhage today: ICM/FIGO initiative 2004-2006. Int J Gynaecol Obstet 2006, 94(3):243-253. [ Links ]
23. Karlsson H, Perez Sanz C: Hemorragia Postparto. An Sist Sanit Navar 2009, 32 Suppl 1:159-167. [ Links ]
24. Ortiz A, Miño L, Ojeda P, Medina S, Abreo GI: Hemorragia Puerperal. Revista de Posgrado de la VIa Cátedra de Medicina 2011, 206(18) :16-20. [ Links ]
25. Maughan KL, Heim SW, Galazka SS: Preventing postpartum hemorrhage: managing the third stage of labor. Am Fam Physician 2006, 73 (6) :1025-1028. [ Links ]
26. Leduc D, Senikas V, Lalonde AB, Ballerman C, Biringer A, Delaney M, Duperron L, Girard I, Jones D, Lee LS et al: Active management of the third stage of labour: prevention and treatment of postpartum hemorrhage. J Obstet Gynaecol Can 2009, 31(10):980-993. [ Links ]
27. Carroli G, Bergel E: Inyección en la vena umbilical para el manejo de la placenta retenida. Base de Datos Cochrane de Revisiones Sistemáticas 2007, 4(37). [ Links ]
28. Abalos E, Asprea I, García O: Guía para la prevención, diagnóstico y tratamiento de la hemorragia posparto: Ministerio de Salud de la Nación Argentina 2006.
29. Fabiano P, Salcedo L, Poncelas M, Winograd R: Acretismo placentario. Rev Soc Obst y Gin Bs As 2006, 85:123-133. [ Links ]
30. Chattopadhyay SK, Kharif H, Sherbeeni MM: Placenta praevia and accreta after previous caesarean section. Eur J Obstet Gynecol Reprod Biol 1993, 52(3) :151-156. [ Links ]
31. Ganguli S, Stecker MS, Pyne D, Baum RA, Fan CM: Uterine artery embolization in the treatment of postpartum uterine hemorrhage. J Vasc Interv Radiol 2010, 22(2):169-176. [ Links ]
32. Gonzalez-Díaz E, Fernández Fernández C, Fernández Corona A, García González C, González García C: Inversión uterina puerperal. Progresos de Obstetricia y Ginecología 2007, 50(9):537-544. [ Links ]
33. Rudra A, Chatterjee S, Sengupta S, Wankhede R, Nandi B, Maitra G, Mitra J: Management of obstetric hemorrhage. Middle East J Anesthesiol 2010, 20(4):499-507. [ Links ]
34. Blood Transfusions in Obstetrics (Green-top 47) [http://www.rcog.org.uk/womens-health/clinical-guidance/blood-transfusions-obstetrics-green-top-47] [ Links ]
35. Nascimento B, Callum J, Rubenfeld G, Neto JB, Lin Y, Rizoli S: Clinical review: Fresh frozen plasma in massive bleedings - more questions than answers. Crit Care 2010, 14(1):202. [ Links ]
36. Cotton BA, Gunter OL, Isbell J, Au BK, Robertson AM, Morris JA, Jr., St Jacques P, Young PP: Damage control hematology: the impact of a trauma exsanguination protocol on survival and blood product utilization. J Trauma 2008, 64 (5) :1177-1182; discussion 1182-1173. [ Links ]
37. Wafaisade A, Maegele M, Lefering R, Braun M, Peiniger S, Neugebauer E, Bouillon B: High plasma to red blood cell ratios are associated with lower mortality rates in patients receiving multiple transfusion (4</=red blood cell units<10) during acute trauma resuscitation. J Trauma 2011, 70(1 ):81-88; discussion 88-89. [ Links ]
38. CONSENSO : Manejo de la Hemorragia Obstétrica Crítica [http://www.fasgo.org.ar/archivos/consensos/conhemoob.pdf] [ Links ]
39. Rainaldi MP, Tazzari PL, Scagliarini G, Borghi B, Conte R: Blood salvage during caesarean section. Br J Anaesth 1998, 80(2):195-198. [ Links ]
40. Esper SA, Waters JH: Intra-operative cell salvage: a fresh look at the indications and contraindications. Blood Transfus 2011, 9(2):139-147. [ Links ]
41. Liumbruno GM, Meschini A, Liumbruno C, Rafanelli D: The introduction of intra-operative cell salvage in obstetric clinical practice: a review of the available evidence. European journal of obstetrics, gynecology, and reproductive biology 2011, 159(1):19-25. [ Links ]
42. Pacheco LD, Saade GR, Gei AF, Hankins GD: Cutting-edge advances in the medical management of obstetrical hemorrhage. Am J Obstet Gynecol 2011, 205(6):526-532. [ Links ]
43. WHO guidelines for the management of postpartum haemorrhage and retained placenta [http://apps.who.int/rhl/archives/guideline_pphmanagement_kumars_com/en/index.html]
44. Mousa HA, Alfirevic Z: Treatment for primary postpartum haemorrhage. Cochrane Database Syst Rev 2003(1):CD003249. [ Links ]
45. Knuttinen MG, Jani A, Gaba RC, Bui JT, Carrillo TC: Balloon occlusion of the hypogastric arteries in the management of placenta accreta: a case report and review of the literature. Semin Intervent Radiol 2012, 29(3):161-168. [ Links ]
46. Sinha P, Oniya O, Bewley S: Coping with placenta praevia and accreta in a DGH setting and words of caution. J Obstet Gynaecol 2005, 25(4):334-338. [ Links ]
47. Chou MM, Hwang JI, Tseng JJ, Ho ES: Internal iliac artery embolization before hysterectomy for placenta accreta. J Vasc Interv Radiol 2003, 14(9 Pt 1) :1195-1199. [ Links ]
48. Kidney DD, Nguyen AM, Ahdoot D, Bickmore D, Deutsch LS, Majors C: Prophylactic perioperative hypogastric artery balloon occlusion in abnormal placentation. AJR Am J Roentgenol 2001, 176(6):1521-1524. [ Links ]
49. Dabelea V, Schultze PM, McDuffie RS, Jr.: Intrauterine balloon tamponade in the management of postpartum hemorrhage. Am J Perinatol 2007, 24(6):359-364. [ Links ]
50. Laas E, Bui C, Popowski T, Mbaku OM, Rozenberg P: Trends in the rate of invasive procedures after the addition of the intrauterine tamponade test to a protocol for management of severe postpartum hemorrhage. Am J Obstet Gynecol 2012, 207(4):281 e281-287. [ Links ]
51. Penninx JP, Pasmans HL, Oei SG: Arterial balloon occlusion of the internal iliac arteries for treatment of life-threatening massive postpartum haemorrhage: a series of 15 consecutive cases. Eur J Obstet Gynecol Reprod Biol 2010, 148(2):131-134. [ Links ]
52. Pelage JP, Le Dref O, Mateo J, Soyer P, Jacob D, Kardache M, Dahan H, Repiquet D, Payen D, Truc JB et al: Life-threatening primary postpartum hemorrhage: treatment with emergency selective arterial embolization. Radiology 1998, 208(2):359-362. [ Links ]
53. Doumouchtsis SK, Papageorghiou AT, Arulkumaran S: Systematic review of conservative management of postpartum hemorrhage: what to do when medical treatment fails. Obstet Gynecol Surv 2007, 62(8):540-547. [ Links ]
54. B-Lynch C, Coker A, Lawal AH, Abu J, Cowen MJ: The B-Lynch surgical technique for the control of massive postpartum haemorrhage: an alternative to hysterectomy? Five cases reported. Br J Obstet Gynaecol 1997, 104(3):372-375. [ Links ]
55. Ochoa M, Allaire AD, Stitely ML: Pyometria after hemostatic square suture technique. Obstet Gynecol 2002, 99(3):506-509. [ Links ]
56. Cho JH, Jun HS, Lee CN: Hemostatic suturing technique for uterine bleeding during cesarean delivery. Obstet Gynecol 2000, 96(1 ):129-131. [ Links ]
57. Kwee A, Bots ML, Visser GH, Bruinse HW: Emergency peripartum hysterectomy: A prospective study in The Netherlands. Eur J Obstet Gynecol Reprod Biol 2006, 124(2):187-192. [ Links ]
58. Smith J, Mousa HA: Peripartum hysterectomy for primary postpartum haemorrhage: incidence and maternal morbidity. J Obstet Gynaecol 2007, 27(1):44-47. [ Links ]
59. Wen SW, Huang L, Liston R, Heaman M, Baskett T, Rusen ID, Joseph KS, Kramer MS: Severe maternal morbidity in Canada, 1991-2001. CMAJ 2005, 173(7):759-764. [ Links ]
60. Roberts C, Ford J, Algert C, Bell J, Simpson J, Morris J: Trends in adverse maternal outcomes during childbirth: a population-based study of severe maternal morbidity. BMC Pregnancy and Childbirth 2009, 9(1):7. [ Links ]
61. Zwart JJ, Dijk PD, van Roosmalen J: Peripartum hysterectomy and arterial embolization for major obstetric hemorrhage: a 2-year nationwide cohort study in the Netherlands. American journal of obstetrics and gynecology 2010, 202(2):150.e151-157. [ Links ]
62. Parekh N, Husaini SW, Russell IF: Caesarean section for placenta praevia: a retrospective study of anaesthetic management. Br J Anaesth 2000, 84(6):725-730. [ Links ]
63. Ioscovich A, Mirochnitchenko E, Halpern S, Samueloff A, Grisaru-Granovsky S, Gozal Y, Einav S: Perioperative anaesthetic management of high-order repeat caesarean section: audit of practice in a university-affiliated medical centre. Int J Obstet Anesth 2009, 18(4):314-319. [ Links ]
]]>