DESHIDRATACIÓN HIPERNATRÉMICA Y LACTANCIA MATERNA INADECUADA
HYPERNATREMIC DEHYDRATION AND INADEQUATE BREASTFEEDING
*Dra. Beatriz Banda Jara, **Roxana Saunero Nava
INTRODUCCIÓN
La leche materna es el alimento indispensable y exclusivo para la nutrición del neonato y el lactante debido a sus múltiples ventajas; favorece la maduración del tracto digestivo, del sistema inmunológico, sistema nervioso central, protege contra infecciones, alergias, garantiza la nutrición, el crecimiento y desarrollo, favorece el vínculo afectivo madre-hijo-padre y con esto el desarrollo psicológico y cognitivo del bebé, por lo que la leche humana y la lactancia materna deben considerarse como referencia o "patrón de oro" de la alimentación. Los beneficios más importantes y más visibles de la lactancia materna consisten en la inmediata salud y supervivencia del lactante.
La deshidratación hipernatrémica es un trastorno hidroelectrolítico frecuente y precoz que se presenta cuando el recién nacido no succiona adecuadamente o su madre no logra establecer una lactancia materna eficaz. La evidencia actual sugiere que la causa más común es el bajo volumen de leche ingerido. Esta patología puede representar el extremo del espectro del deterioro clínico de la situación debido además a la falla en la detección signos de alerta por parte de los padres y personal de salud.
Se considera hipernatremia cuando la concentración sérica de sodio es mayor a 150 mmol/L pero una cifra 145 mmol/L ya debe llamar la atención.
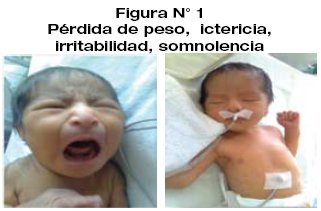
Las manifestaciones de la deshidratación hipernatrémica son la pérdida de peso, fiebre, ictericia, irritabilidad, oliguria. La deshidratación hipernatrémica se presenta alrededor del décimo de vida, con un rango establecido en la literatura de 3 a 21 días, aunque algunos estudios reportan su presencia desde el dia 2; el rango de pérdida de peso informado se encuentra entre 5 a 30%, existe una relación directa entre hipernatremia y pérdida de peso.
EPIDEMIOLOGÍA
Esta patología actualmente constituye un problema de salud de alcance epidemiológico. A partir de la década de los noventa hubo incremento en los casos reportados en la literatura, la incidencia real es difícil de conocer, pues varía en los diferentes estudios, así en Bogotá (Colombia) entre el 1 de enero de 2005 y el 31 de diciembre de 2007 se encontró 15 x 1000, y Jonguitud A. y Villa H en 2005 (Chile) reportó 5 x 1000. En Bolivia no se han reportado casos, sin embargo en el Hospital Materno Infantil la incidencia es de 19 %, constituyéndose en la segunda causa de ingreso a la salas de Neonatología.
La hiperbilirrubinemia, la deshidratación y datos de lactancia ineficaz son los problemas más comúnmente asociados a reinternación precoz. Se ha establecido en estudios realizados en países desarrollados (Canadá) que a partir de la reducción de la estancia hospitalaria de los recién nacidos de 4,2 a 2,7 días, los rangos de readmisión aumentaron de 27 a 38 por 1 000.
ETIOLOGÍA
]]> En recién nacidos alimentados con lactancia materna exclusiva, siendo ésta la única fuente de ingesta, el incremento de sodio traduce la falta de agua, por succión no efectiva o infrecuente que además condiciona el vaciado ineficaz de la mama, aumentando el contenido de sodio de la leche al no ser removida, esto además provoca la involución mamaria con poca producción lo que agrava el cuadro. Un factor contribuyente es el incremento de las pérdidas insensibles por exceso de abrigo especialmente condicionado por el uso de ropa de material polar.La hiperosmolaridad grave puede ocasionar trombosis, hemorragias y derrames subdurales y como consecuencia daño cerebral. Durante la deshidratacipon se produce salida de liquido intracelular como consecuencia del incremento de la osmolaridad plasmática.
FACTORES DE RIESGO
a) Maternos:
Falta de experiencia previa en lactancia
Madre primípara
Pezones planos o invertidos
Dolor, grietas en los pezones
Congestión excesiva, prolongada o permanente
]]> Cirugía previa (incisiones peri areolares, abscesos Complicaciones perinatales (hemorragias, desgarros, hipertensión inducida por el embarazo, infecciones, etc)
Patología previa (sobrepeso, obesidad, diabetes, alteraciones endocrinas, etc.)
Periodo intergenésico prolongado
Parto por cesárea
El alta hospitalaria precoz constituye un factor de riesgo fundamentalmente por la falta de orientación y apoyo efectivo a la madre por parte del personal de salud de las salas de puerperio, por lo que es necesario contar con personal capacitado en el manejo de la lactancia, desde el control prenatal, durante la internación en el postparto y después del egreso. Se justifica retrasar el alta por problemas de lactancia si se demuestra que ello previene problemas de salud en el neonato.
b) Recién nacido:
]]> MANIFESTACIONES CLÍNICAS Separación de la madre en las primeras horas de vida y falta de vigilancia posterior de la técnica de lactancia
Anomalías orales (fisura labial/ platina, micrognatia, macroglosia, anquiloglosia)
]]> Problemas neurológicos o neuromotores (síndrome Down, disfunción de la succión) Variaciones de la succión (no sostenida, no nutritiva, desorganizada, débil)
Dificultad en el agarre de uno o ambos pezones
Recién nacido somnoliento o con señales sutiles de hambre
Irritabilidad, apariencia de hambre después de alimentarse
Pérdida de peso de más de 5 % diario
Deposiciones infrecuentes o meconio persistente por más de cuatro días
Orina menor a 5-6 veces al día, presencia de cristales de uratos en el pañal "orina rojiza"
Exceso de abrigo especialmente con ropa de material polar
Productos múltiples
Los recién nacidos con problemas en lactancia durante los primeros días sufren una pérdida de peso excesiva y un incremento de la cifras de bilirrubinas, cuanto más precoz es la primera alimentación al pecho más rápidamente se elimina el primer meconio, a mayor número de tomas durante los 3 primeros días mayor número de deposiciones menor cifra de bilirrubina.
La persistencia de meconio o demora en el cambio de coloración de las heces más allá del cuarto día de vida, incrementa la circulación enterohepática ocasionando niveles elevados de bilirrubina. La ictericia, es una manifestación frecuente y en un alto porcentaje requiere intervención terapéutica con fototerapia y exanguinotransfusión dependiendo de los niveles séricos. La hipernatremia causa la ruptura de la barrera hematoencefálica, facilitando la difusión de la bilirrubina. Esto puede llevar a un empeoramiento del ciclo de la deshidratación, ictericia e hipernatremia.
Dentro de las manifestaciones de la hipernatremia son evidentes las del área neurológica: fiebre, irritabilidad o letargo, sed, fiebre.
La pérdida de peso, orina y deposiciones escasas son marcadores de bajo volumen (deshidratación). La disminución de los ruidos intestinales y aparición de cristales de urato son signos precoces de deshidratación.
Puede asociarse a hiperglucemia, hipoglucemia, y en ocasiones hiperazoemia prerrenal.

]]>
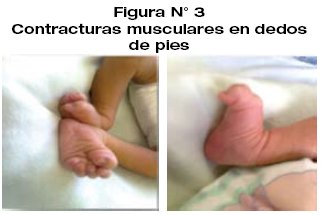
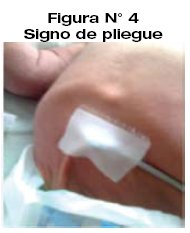
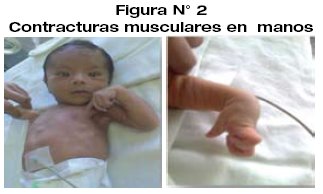
Durante el examen clínico y de acuerdo al grado de deshidratación se evidencia, fiebre, irritabilidad (sensación de hambriento o sediento), letargo, ictericia, depresión de la fontanela anterior, mucosas secas, signo de pliegue positivo, hipertonía y contracturas musculares.
DIAGNÓSTICO
Para el diagnóstico es fundamental el antecedente de ingesta escasa de leche materna, la signosintomatología y los reportes de laboratorio de natremia >150 mmol/L.
Es necesario identificar los factores de riesgo maternos especialmente los que se presentan con mayor frecuencia en los primeros días: pezones doloridos, grietas e ingurgitación mamaria, que en general se deben a una mala técnica de lactancia con alteración en el agarre; cuando el bebé al mamar solo agarra el pezón el cual es traumatizado por las encías o sufre compresión contra el paladar duro.
Interrogar sobre la alimentación y factores de riesgo del neonato, evidenciar signos y síntomas característicos de la deshidratación. Recordar que los padres tienen dificultad para definir que su bebé está enfermo, generalmente no llama la su atención el hecho de que esté somnoliento y duerma mucho, tampoco les es fácil determinar la presencia de signos de hambre o sed.
EXÁMENES COMPLEMENTARIOS
]]> Electrolitemia Hemograma
Bilirrubinemia
Glucemia
Calcemia
Creatinina
NUS
Grupo sanguíneo y Factor Rh
DIAGNÓSTICO DIFERENCIAL
]]> Sepsis Hipoglucemia
COMPLICACIONES
Es una patología potencialmente letal que ocasiona alteraciones neurológicas, coagulación intravascular diseminada, convulsiones, insuficiencia renal, accidentes cerebrovasculares y muerte.
TRATAMIENTO
La hipernatremia en neonatos alimentados al pecho se instala lentamente, lo que permite al sistema nervioso central adaptarse al incremento de osmolaridad producido por la deshidratación intracelular; por ello, el tratamiento requiere la reposición lenta, oral o parenteral de líquidos en 48-72 horas o más en función de la gravedad del cuadro, para evitar el daño cerebral por edema que se puede producir en caso de que la reposición sea rápida. Algunas complicaciones, especialmente convulsiones, ocurren más comúnmente durante el tratamiento.
La corrección por vía oral es la recomendada por sus resultados y la seguridad que ofrece frente a las correcciones endovenosas.
La experiencia del Hospital Materno Infantil de la Caja Nacional de Salud, revela que la deshidratación hipernatrémica se corrige más fisiológicamente cuando se usa la vía oral para lo que se recomienda el uso de sales de rehidratación oral de baja osmolaridad con cálculo de 50-100 ml/k, dividiendo el total en cuatro para administrar en 4 horas, por vaso o sonda nasogástrica. Debido a la buena tolerancia y a la rápida respuesta clínica, esta terapia permite la pronta realimentación al seno lo que en definitiva acorta la estancia hospitalaria.
Se recomienda realizar controles de laboratorio hasta la normalización de los valores séricos.
En pacientes con evolución prolongada de la deshidratación, con gran pérdida de peso y niveles séricos de sodio muy elevados, la rehidratación debe ser más lenta en un periodo de 8 a 12 horas.
]]> Es fundamental el apoyo a la madre para ayudarla a recuperar la confianza en su capacidad de amamantar y de cuidar a su bebé, estimulando la extracción de leche mientras dure el proceso de rehidratación.PREVENCIÓN
La orientación a la madres desde el control prenatal sobre los beneficios de la lactancia materna, el apego precoz, mostrar a las madres como dar de mamar especialmente dentro de las 6 primeras horas, la lactancia materna a demanda, el no administrar otros líquidos al recién nacido, no dar chupones ni biberón son actividades determinantes en el establecimiento de una lactancia eficaz.
Asegurar una instauración correcta de la lactancia, observar en las primeras horas al menos dos mamadas verificando posición, agarre y signos de transferencia adecuada de leche materna al neonato, ausencia de factores de riesgo y técnica de lactancia adecuada antes del alta.
Evitar que la madre adopte posturas inadecuadas que pueden ocasionar contracturas musculares.
Detectar oportunamente dolor o lesiones de los pezones
Examen clínico diario del neonato: vigilando pérdida de peso, fiebre, ictericia, irritabilidad, presencia y frecuencia de diuresis y deposiciones.
Control post natal dentro de las 48 -72 horas posteriores al alta
Recomendar lactancia materna a demanda: 10-12 veces en 24 horas, vigilar presencia de orina 5-6 veces día, reconsultar en presencia de fiebre, irritabilidad, presencia de orina concentrada (orina rojiza), ictericia. No sobreabrigar al recién nacido, evitar el uso de ropa de material polar.
]]> Se deben desarrollar programas de seguimiento de los pacientes que cursaron con deshidratación hipernatrémica, ya que los niveles elevados de bilirrubina e hipernatremia que pueden interferir en la calidad de vida.
Notas
* Pediatra Neonatóloga. Hospital Materno Infantil. C.N.S.
** Pediatra. Hospital Materno Infantil. C.N.S.
REFERENCIAS
1. Banda Jara B. Deshidratación Hipernatrémica Asociada a Lactancia Materna Inadecuada. En Saunero Nava. R. Protocolo de Implementación de la Iniciativa Hospital Amigo. Hospital Materno Infantil. Caja Nacional de Salud.2ª ed. La Paz. 2012-2013. 62-65 [ Links ]
2. Saunero Nava R. Técnicas de lactancia. En Saunero Nava. R. Protocolo de Implementación de la Iniciativa Hospital Amigo. Hospital Materno Infantil. Caja Nacional de Salud.2ª ed. La Paz. 2012-2013. 21-39 [ Links ]
3. Walker M. Influence of Peripartum Factors, Birthing Practices, and Early Caretaking Behaviors. En: Breastfeeding Management for the Clinician Using the Evidence. 2da ed. Sudbury,Massachusetts. Jones and Barlett Publishers; 2011. p. 191-223. [ Links ]
4. Asturizaga A y col. Hipernatremia neonatal: factores de riesgo. Rev Soc Ped 2009:48(3)153-58 [ Links ]
5. Ramírez J.A., Coccia P.A. Hipernatremia Asociada a la alimentación con pecho. En Ceriani Cernadas, Fustiñana, Mariani, Jenik, Lupo.eds. Neonatología Práctica. 4a. Ed. Buenos Aires. 2009. 587 [ Links ]
6. Martin Morales JM, Deshidratación y Lactancia Materna. En Manual de Lactancia Materna de la teoría a la práctica. Asociación Española de Pediatría. Madrid. Editorial Médica Panamericana; 2008.p.189-92 [ Links ]
7. Aguayo Maldonado J, Lozano de la Torre Ma. J. Grietas e ingurgitación. En Manual de Lactancia Materna de la teoría a la práctica. Asociación Española de Pediatría. Madrid. Editorial Médica Panamericana; 2008.p.194-97 [ Links ]
8. Moritz M.L., Manole M, Bogen D.I., Ayus. J.C. Breastfeeding-Associated Hypernatremia: Are We Missing the Diagnosis? Pediatrics 2005:116: 343-47 [ Links ]
9. Peñalver O, Gisbert J, Casero J, Bernal A, Oltra M, Tomás M. Deshidratación hipernatrémica asociada a lactancia materna. An Pediatr (Barc) 2004; 61 (4): 340-3. [ Links ]
10. UNICEF The Baby-Friendly Hospital Initiative. Ten steps to successful breastfeeding 1991. Available online at: //www.unicef.org/programme/breastfeeding/baby.htm [ Links ]
11. Mejía Salas, H. Sales de Rehidratación Oral: de Osmolaridad reducida y otras Rev Soc Bol Ped 2006 45 (3): 201-5
12. Ceriani Cernadas J.M. Regulación térmica y ambiente físico. En Ceriani Cernadas, Fustiñana, Mariani, Jenik, Lupo.eds. Neonatología Práctica. 4ª. Ed. Buenos Aires. 2009. 124-29
13. Bustos Lozano G. Retraso del alta en función de un problema de lactancia. En Manual de Lactancia Materna de la teoría a la práctica. Asociación Española de Pediatría. Madrid. Editorial Médica Panamericana; 2008.p.208-10 [ Links ]
14. Neifert MR: Prevention of breastfeeding tragedles. Pediatr Clin North Am 2001; 48: 273-97. [ Links ]
15. Jonguitud Aguilar A. Villa H. Rev Chil Pediatr. 2005. 76 (5); 471-478. doi: 10.4067/S0370-41062005000500003
16. Juliao, J. Deshidratación hipernatrémica e hiperbilirrubinemia indirecta en el recién nacido a término. Rev. Médica Sanitas. 2009. 12(4); 34-42 [ Links ]
17. Adrogué HJ, Madias N. Hyponatremia. N Eng J Med 2000; 342:1493-1499. [ Links ]
18. Pizarro D. Hipernatremia. Alteraciones hidroelectrolíticas en Pediatria Luis Velasquez Jones. 1991;(7) 66-85
19. Oddie S, Richmond S & Coulthard M Hypernatraemic dehydration and breast feeding: a population study. Arch Dis Child. 2001 October; 85(4): 318-320. doi: 10.1136/adc.85.4.318
20. Unal S et al. Breast-feeding-associated hypernatremia: Retrospective analysis of 169 term newborns Pediatrics International 2008; 50, 29-34 DOI: 10.1111/J.1442-200X.2007.02507.x
21.Trotman H, Antoine M, Barton M. Deshidratación Hipernatrémica en Bebés Amamantados Exclusivamente al Pecho: una Complicación Potencialmente Fatal West Indian Med J 2006; 55 (4): 282 [ Links ]
22. Ip. S, Chung, M, et al. Breastfeeding and Maternal and Infant Health Outcomes in Developed Countries. Evidence Report/Technology Assessment No 153. AHRQ Publication No 07-E007. Agency for Healthcare Research and Quality.(P,1) 2007 [ Links ]
]]>