UNIDAD EN CUIDADOS INTENSIVOS
Dr. Oscar Vera Carrasco*
* Especialista en Medicina Crítica y Terapia Intensiva del Instituto Nacional de Tórax. Profesor Emérito de la Facultad de Medicina - Universidad Mayor de San Andrés (U.M.S.A.)
E-mail: oscar4762@yahoo.es
La evaluación y manejo de la hipertensión arterial sistémica en la Unidad de Cuidados Intensivos (UCI) se da en la crisis hipertensiva, la que requiere tratamiento urgente o de emergencia, o en los pacientes que presentan una elevación más benigna y transitoria de la tensión arterial que es menos crítica.
DEFINICIONES
Crisis hipertensiva: es una situación clínica definida de manera vaga como una elevación severa de la presión arterial. Las urgencias y emergencias hipertensivas son categorías de las crisis hipertensivas que son potencialmente mortales y que pueden ocurrir sobre una hipertensión esencial crónica, secundaria o de novo.
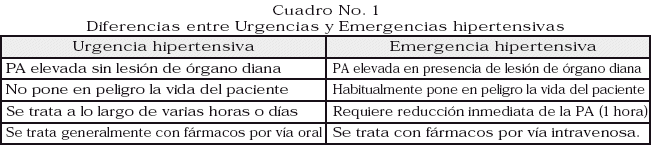
Frecuentemente el paciente presenta una elevación severa de la presión arterial, con presión sistólica mayor de 180 mmHg y diastólica mayor de 120 mmHg. Sin embargo, el nivel de la presión sistólica, diastólica o media en si mismo no distingue entre urgencias y emergencias. Estas se diferencian en la ausencia o presencia de daño progresivo de órganos diana o blanco. Cuadro No. 1

Urgencia hipertensiva: es aquella situación de elevación de la presión arterial (PA) en ausencia de lesión aguda de los órganos diana (cerebro, corazón, riñon), asintomática o con síntomas leves e inespecíficos (cefalea moderada). Debe ser corregida gradualmente en 24-48 horas con medicación oral. Existe un gran riesgo potencial para daño de órganos diana si la PA no se controla pronto
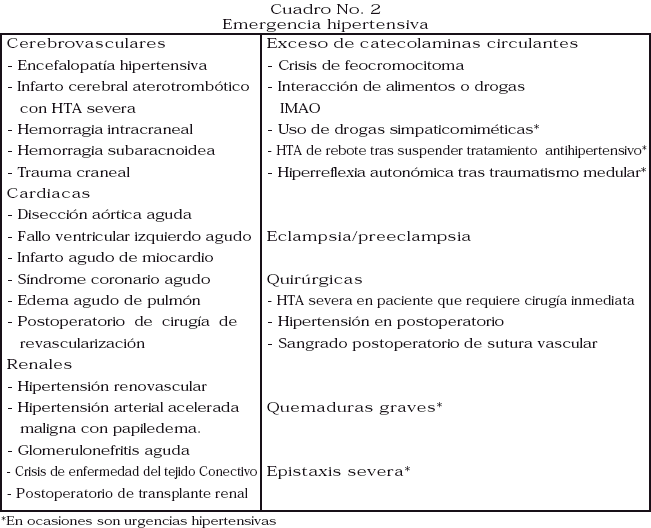
Emergencia hipertensiva: significa que la elevación de la PA está asociada de daño de órganos diana (SNC, miocárdico, hematológico o renal). El riesgo vital es evidente y el manejo terapéutico debe ser inmediato (1 a 2 horas) con fármacos antihipertensivos por vía parenteral. Los cuadros clínicos se muestran en el Cuadro No. 2. La hipertensión acelerada y la hipertensión maligna se refieren a subcategorías con retinopatía exudativa. Probablemente representan un continuo en la progresión del daño orgánico.
]]>
Hiperetensión acelerada: es una crisis hipertensiva con retinopatía de Keith-Wagener-Barker grado III que consiste en la constricción y esclerosis (Ej. Grados I y II) más hemorragias y exudados (convirtiéndose así en grado III). La presencia de exudado es más preocupante que el de la hemorragia aislada.
La hipertensión acelerada puede ser una urgencia o una emergencia, dependiendo de la afectación de otros órganos diana.
Hipertensión maligna: es una crisis hipertensiva con la presencia de retinopatía de Keith-Wagener-Barker grado IV incluyendo los hallazgos ya mencionados más la presencia de papiledema.
Está frecuentemente asociada al daño de órgano diana difuso como la encefalopatía hipertensiva, falla ventricular izquierda, o necrosis fibrinoide, y en ocasiones se asocia con anemia hemolítica microangiopática.
EVALUACIÓN CLÍNICA
En la UCI, a menudo se debe iniciar el tratamiento antes de que se haya completado una revisión exhaustiva del paciente. Una aproximación sistemática ofrece la oportunidad de ser a la vez rápido y abarcarlo todo. Cuadro No. 3
]]>
La historia y la exploración física iniciales deben dirigirse deben dirigirse a diferenciar la emergencia de la urgencia hipertensiva. La gravedad de la situación no se define por la cifras de presión arterial, sino por la afectación orgánica que ocasionen. Figura No. 1
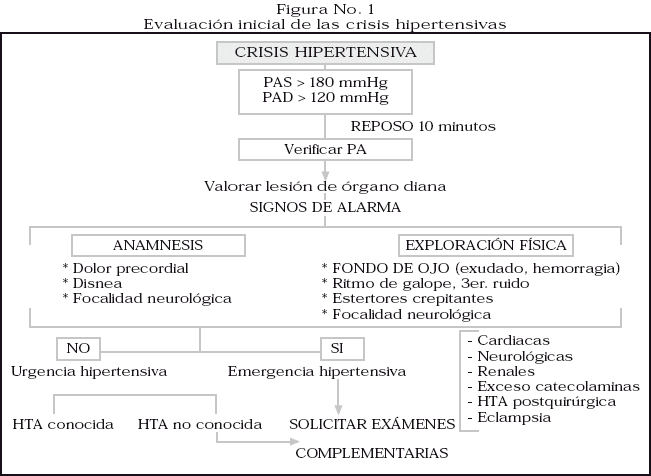
Anamnesis: para responder a las siguientes interrogantes:
¿Es hipertenso?, ¿desde cuando?, ¿qué fármacos toma?, ¿esta bien controlada?, ¿tiene repercusión visceral?
¿Qué otros factores de riesgo cardiovascular presenta?
¿Presenta otras enfermedades asociadas?, ¿consume sustancias tóxicas?
¿Cómo es su estado cardiovascular?, ¿edemas?, ¿dolor torácico?
]]> ¿Tiene alteraciones visuales o síntomas neurológicos?
Exploración física
La exploración general debe valorar especialmente lo siguiente:
La PA debe ser valorada con manguito adecuado en decúbito y bipedestación, si es posible, y en ambos brazos (una diferencia significativa obliga a descartar disección aórtica).
La exploración cardiovascular debe dirigirse a la búsqueda de signos de insuficiencia cardiaca (presión yugular elevada, crepitantes, tercer ruido...).
Exploración abdominal
Pulsos centrales y periféricos (existencia y simetría).
Examen neurológico (nivel de conciencia, signos de irritación meníngea, campos visuales y focalidad neurológica).
]]> Examen de fondo de ojo para valorar la existencia de retinopatía de Keith-Wegener grado III (hemorragia y exudados) o grado IV (papiledema) que son suficientes para diagnosticar la presencia de hipertensión maligna-acelerada.
EXÁMENES COMPLEMENTARIOS
Están encaminados al diagnóstico y/o valorar la repercusión visceral.
En pacientes que presentan EMERGENCIA HIPERTENSIVA sin HTA conocida:
- Hemograma
- Bioquímica: glucemia, NUS, creatininemia, ionograma.
- Análisis de orina con iones y sedimento urinario.
- Electrocardiograma.
]]> - Radiografía de tórax.- Exploraciones específicas del cuadro de emergencia hipertensiva que presente el paciente (TAC, Ecocardiograma, Eco abdominal)
En pacientes hipertensos conocidos con URGENCIA hipertensiva no es necesario realizar exámenes complementarios derivándose para estudio ambulatorio una vez controlada su PA.
TRATAMIENTO
La intensidad de la intervención viene determinada por la situación clínica. Dependiendo del daño de órganos diana, intervenciones tales como la intubación, control de las convulsione, la monitorización hemodinámica y el mantenimiento de la diuresis, pueden ser tan importantes como el control precoz de la PA.
El objetivo del tratamiento inicial es el de detener la progresión del daño de órganos diana, no el de devolver la PA a sus valores normales, ya que la autorregulación cerebral determina el punto límite inicial.
Tanto en los pacientes hipertensos como normotensos, este nivel es aproximadamente un 25% más bajo que la presión arterial media (PAM) o una presión diastólica (PAD) en el rango entre 110 a 100 mmHg. Por lo tanto, un objetivo razonable para el tratamiento inicial es el de disminuir la PAM un 20% a 25% con un fármaco que disminuya la resistencia vascular sistémica (RVS), teniendo en consideración la historia clínica previa del paciente, los eventos precipitantes y la progresión del daño de órganos diana.
No obstante lo anterior, los pacientes con fracaso ventricular izquierdo, isquemia miocárdica o disección aórtica, requieren un tratamiento más agresivo, ya que tanto la RVS como el gasto cardiaco deben ser disminuidos.
La decisión de usar tratamiento parenteral u oral depende de si el paciente está consciente, si existe daño de órganos diana, con qué rapidez se necesita una respuesta, con qué velocidad se debe disminuir la PA, y el riesgo para el paciente de presentar nuevas complicaciones por un tratamiento demasiado agresivo.
]]> Este tratamiento de la HTA parenteral versus oral en la UCI va a depender de la respuesta a las siguientes preguntas: ¿Es una emergencia hipertensiva?
¿Se necesita un efecto rápido?
¿Se necesita una disminución rápida de la PA?
¿Es importante una duración de acción corta?
¿El paciente tiene el riesgo de complicaciones en caso de hipotensión farmacológica?
- Enfermedad arterioesclerótica cardiaca
- Hipertensión renovascular
]]> - Enfermedad cerebrovascular- Deshidratación
- Otro tratamiento antihipertensivo reciente.
La evidencia de enfermedad cardiaca, cardiovascular o renovascular pone al paciente en un gran riesgo si el tratamiento se pasa del límite fijado. Las respuestas a las anteriores interrogantes guían la decisión del tratamiento parenteral frente al oral.
Emergencia hipertensivas
1. Cerebrovascular
Encefalopatía hipertensiva: el cuadro clínico consiste en un deterioro neurológico agudo o subagudo, con cefalea, disminución del nivel de conciencia, convulsiones y coma. Si el paciente presenta focalidad se debe pensar en un accidente cerebrovascular y solicitar una TAC craneal.
Accidente cerebrovascular agudo: la HTA es el mayor factor de riesgo para el desarrollo de un accidente cerebrovascular agudo (ACVA). Además, tras producirse éste suele objetivarse elevación tensional.
El manejo del paciente hipertenso con ACVA va a depender del tipo de ACV y del grado de PA:
]]> - Infarto tromboembólico: se recomienda no tratar la HTA (y suspender la medicación antihipertensiva durante unos 10 días tras el ACVA) a no ser que exista:- Fallo cardiaco o disección aórtica
- PAD > 120 mmHg
- PAS > 220-200 mmHg
Si se utiliza tratamiento trombolítico debe instaurarse tratamiento antihipertensivo a las 24 horas si la PA >185/110 mmHg.
- Hemorragia intracraneal y subaracnoidea: una elevación de la Pa puede aumentar el sangrado, pero su reducción puede provocar isquemia. El tratamiento antihipertensivo en una hemorragia intracraneal debe realizarse si la PAS > 170 mmHg, y el objetivo es mantener la PAS entre 140-170 mmHg. Vigilar signos de hipoperfusión cerebral durante el tratamiento.
- En la hemorragia subaracnoidea, en ausencia de monitorización de presión intracraneal (PIC), no administrar tratamiento antihipertensivo, salvo en HTA severa. Si se decide iniciar tratamiento,utilizar labetalol, debiendo evitar vasodilatadores porque producen aumento de la PIC.
2. Cardiovascular
]]> Insuficiencia cardiaca congestiva, edema agudo de pulmón: en pacientes con falla ventricular izquierda debida a disfunción sistólica puede desencadenar insuficiencia cardiaca y edema agudo de pulmón. Cardiopatía isquémica: en el caso de angina de pecho o infarto agudo de miocardio (IAM) con hipertensión arterial, el objetivo es una reducción gradual hasta conseguir una PAD de 100 mmHg para no disminuir el flujo coronario.
Disección aórtica: la presentación clínica habitual es la de un paciente de edad avanzada con hipertensión de larga evolución que acude por dolor torácico intenso y persistente, el diagnóstico se confirma con ecocardiografía (transesofágica) y/o TAC helicoidal (según disponibilidad). El objetivo es conseguir una PAS de 100-120 mmHg si es tolerada y disminuir la contractilidad cardiaca.
3. Renal
HTA acelerada maligna: HTA severa que se acompaña de retinopatía grado III (exudados hemorrágicos) o IV (papiledema) de Keith-Wagener y deterioro de la función renal aguda y progresiva. El objetivo es conseguir una PA diastólica de 105-100 mmHg en 2 a 6 horas.
Afectación renal: la insuficiencia renal que aparece en el seno de la HTA maligna requiere tratamiento enérgico de las cifras de PA, porque provoca insuficiencia renal microangiopática.
4. Preeclampsia/Eclampsia: HTA severa en el embarazo; si se acompaña de crisis convulsivas estamos frente a un cuadro de eclampsia.
5. Exceso de catecolaminas circulantes: estas situaciones incluyen a los siguientes:
Feocromocitoma
]]> Síndrome de disfunción autonómica como el Guillain-Barré Tras lesión medular
El uso de drogas simpaticomiméticas (cocaína, fenilpropanolamina, anfetaminas, feniciclidina)
La combinación de un IMAO con alimentos que contengan tiramina (quesos fermentados, ahumados, vinos, cerveza, algunas visceras).
Cuando se suspende bruscamente el tratamiento antihipertensivo con bloqueantes adrenérgicos de corta duración, como clonidina o propranolol, puede producirse hipertensión severa e isquemia coronaria debido al aumento de receptores.
6. Quirúrgicas: aquella hipertensión que aparece o empeora en el contexto de una intervención quirúrgica.
Tratamiento de la emergencia hipertensiva
El objetivo terapéutico es la reducción inmediata, pero gradual de la PAM en un 25%, o disminuir la PAD a 100-110 mmHg en un tiempo de de minutos a horas, dependiendo de la situación clínica:
Disección aórtica y edema agudo de pulmón: reducción de la PA en 15-30 minutos.
]]> Encefalopatía hipertensiva: 2-3 horas. Accidente cerebrovascular agudo isquémico: en 12-24 horas.
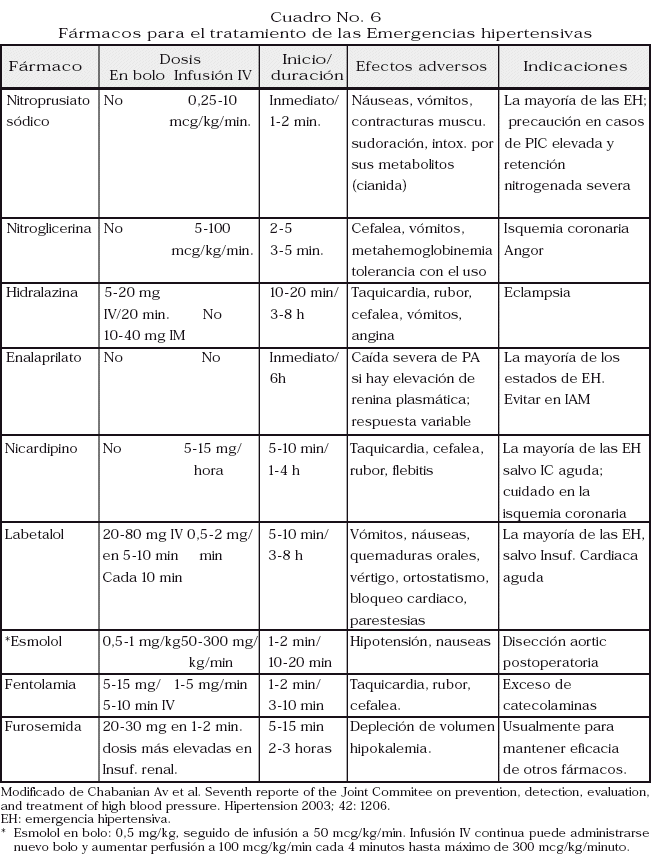
El tratamiento de la emergencia hipertensiva se efectúa con medicación por vía parenteral, Cuadro No. 6, según el cuadro clínico, Figura No. 3. Evitar el descenso brusco de la PA que pueda provocar isquemia renal, cerebral o coronaria.
Tratamiento de la Urgencia hipertensiva
El objetivo terapéutico es reducir la PAD a niveles inferiores a 120 mmHg, o la PAM en un 20%, en un tiempo de 24-48 horas (evitar descensos bruscos o hipotensión por el riesgo de isquemia aguda). Descartar HTA maligna explorando fondo de ojo. Figura No. 2
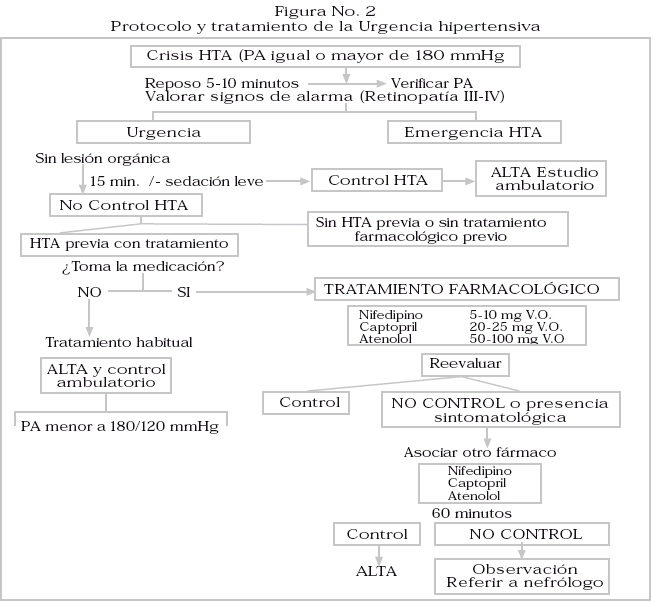
Tras el control de la PA, dejar el tratamiento farmacológico usado y derivar a consulta con Medicina Interna. Los pacientes se derivarán a Nefrología cuando se asocie insuficiencia renal, si existe repercusión sistémica importante (retinopatía, miocardiopatía), en el embarazo, y si hay sospecha de HTA secundaria (historia compatible, soplos vasculares, hipopotasemia, hipercalcemia, microhematuria, prteinuria, asimetría renal por ecografía, etc.).
Consideraciones importantes en el tratamiento de las crisis hipertensivas
En el tratamiento de la disección aórtica se utiliza nitroprusiato, pero siempre asociado a un beta bloqueante.
]]> En los pacientes con exceso de catecolaminas circulantes el tratamiento de elección es fentolamina, labetalol o nitroprusiato. La administración de un betabloqueante está contraindicado hasta que se consigue u bloqueo alfa adrenérgico adecuado, ya que impediría la vasodilatación mediado por los receptores beta 2 y empeoraría la HTA. En el embarazo, están contraindicados el nitroprusiato y los inhibidores de la ECA.
Debe evitarse el uso de nifedipino sublingual, ya que puede provocar descenso brusco e incontrolable de la PA, con riesgo de isquemia de órganos vitales.
Hipertensión de reciente comienzo
En la UCI se pueden observar aumentos de la PA nuevos, inesperados y temporales. Se deben buscar las causas secundarias. Factores como dolor, ansiedad, angina de reciente comienzo, hipercapnia o hipoxia, hipotermia, agitación excesiva tras la sedación, o movilización de líquidos con sobrecarga de volumen pueden conducir a elevaciones breves de la PA. Cuadro No. 4.

Si son necesarios fármacos antihipertensivos, se deben utilizar aquellos de vida media corta a dosis bajas para evitar caídas bruscas de la PA en estas situaciones, generalmente autolimitadas.
Hipertensión perioperatoria
La PA incontrolada puede inducir nuevos daños de órganos diana, aumentar el riesgo dehiscencia de suturas o de sangrado, y empeorar el pronóstico general.
]]> Prequirúrgico: la hipertensión moderada no supone un riesgo mayor para cirugía en un paciente por lo demás normal, pero es un indicador de potencial enfermedad arterial coronaria. Se debe continuar con el mismo tratamiento de la PA, con la misma pauta, hasta la mañana de la cirugía.El pretratamiento (hasta 2 semanas) antes de la cirugía programada con betabloqueantes puede controlar la PA durante la anestesia, intubación y extubación, disminuyendo el riesgo de isquemia.
En pacientes con alto riesgo o enfermedad arterial coronaria conocida, el atenolol intravenoso, administrado preoperatoriamente y durante la hospitalización puede disminuir las complicaciones cardiovasculares y la mortalidad en la cirugía no cardiaca.
Perioperatorio: valores de PA persistentemente superiores a 160/100 mmHg en un paciente previamente o un incremento de más de 30 mmHg (sistólica o diastólica) sobre los valores perioperatorios en un paciente hipertenso conocido, son preocupantes. Una clasificación de gran utilidad de la HTA asociada a la cirugía cardiovascular es aquella que considera la situación clínica en vez del mecanismo patológico específico. Cuadro No. 5.

Postquirúrgico: una vez el paciente retorna a la UCI, el periodo postquirúrgico inmediato (hasta 2 semanas) presenta una gran inestabilidad hemodinámica, pudiendo las presiones sanguíneas variar ampliamente. Hay un aumento en los reflejos presores y la actividad del SNC. El dolor, la hipotermia con temblor, la hipercapnia e hipoxia, o la hiperexcitabilidad de reflejos tras la anestesia pueden conducir a cambios en la PA que requieren ajustes minuto a minuto. El objetivo es evitar tanto la hipotensión por exceso o el control inadecuado.
Debido a que la hipertensión en este contexto normalmente no es severa ni de larga duración y responde habitualmente a pequeñas dosis de medicación antihipertensiva, la infusión intravenosa o el tratamiento con minibolos permite una regulación mas controlada de la PA.
El nitroprusiato y el labetalol son efectivos en la mayoría de las situaciones. En el paciente con lesiones coronarias resueltas, se puede utilizar la nitroglicerina para mejorar el flujo colateral postestenótico.
]]> FÁRMACOS ANTIPERTENSIVOS UTILIZADOS EN LA U.C.I.
1. Vasodilatadores directos
Nitroprsiato sódico: es el fármaco más predecible y eficaz para el tratamiento de la HTA severa. Dilata tanto las arteriolas como las vénulas (reduciendo tanto la precarga como| la postcarga) y disminuye las demandas miocárdicas de O2.
Nitroglicerina: dilata sobre todo el sistema venoso. Útil en la isquemia miocárdica o la insuficiencia cardiaca congestiva.
Hidralazina: es un vasodilatador arterial directo que aumenta el gasto cardiaco, pero incrementa la frecuencia cardiaca por un mecanismo reflejo.
2. Betabloqueantes
Incluye fármacos para la administración por vía parenteral como el labetalol (no selectivo), propranolol (no selectivo), metoprolol (selectivo), y de acción corta el esmolol (selectivo).
Labetalol: es un bloqueante beta y alfa adrenérgico; es particularmente útil para las emergencias hipertensivas, para un control inmediato de la PA inicialmente en bolos y luego infusión continua para mantenimiento.
]]> Esmolol: es un bloqueante adrenérgico beta 1 selectivo, y que debe administrarse en infusión continua.
3. Antagonistas del calcio
Dihidropiridinas: poseen efectos principalmente vasodilatadoras directas:
- Nicardipino: es un vasodilatadors arterial sistémico y coronario de acción rápia, con mínimo efecto sobre la conductibilidad e inotrópica cardiaca.
- Nimodipino: atraviesa la barrera hematoencefálica; se recomienda solo en pacientes con hemorragia subaracnoidea.
- Nifedipino: disminuye la resistencia vascular periférica y aumenta el flujo sanguíneo coronario colateral. Tras la administración oral o sublinlingual aparece una reducción de la PA incontrolada e impredecible. ESTÁ CONTRAINDICADO SU USO POR VÍA SUBLINGUAL.
No dihidropiridinas
- Verapamilo: es un vasodilatador arterial; además, disminuye la conducción aurículoventricular y tiene efecto inotrópico negativo. Evitar su uso en la disfunción ventricular izquierda.
- Diltiazem: es un vasodilatador arterial efectivo, también enlentece la conducción aurículoventricular, pero con un efecto inotrópico menor comparado con el verapamilo.
4. Inhibidores de la enzima convertidora de angiotensina (IECA)
]]> Captopril: tras su administración oral tiene un rápido inicio de acción (30 minutos). No muestra cambios en el gasto cardiaco o es leve, ni en la taquicardia refleja. Enalaprilato: es el único IECA que puede administrarse por vía parenteral. Debe administrarse por vía parenteral. Debe usarse con precaución debido a la taquicardia refleja que produce. Evitar su utilización en el infarto agudo de miocardio (IAM).
5. Otros fármacos
Clonidina: es un agonista adrenérgico alfa 2 central que disminuye la resistencia vascular periférica. Tarda varios días en alcanzar una acción estable.
Fonoldopam: es un agonista adrenérgico de receptores periféricos dopaminérgicos DI y alfa 2, que reduce la PA al producir vasodilatación renal, esplácnica, coronaria y lecho vascular periférico. Esta indicado para un tratamiento corto en las emergencias hipertensivas.
6. Diuréticos
No son considerados como fármacos primarios en el manejo de las crisis hipertensivas, ya que muchos de estos pacientes están hipovolémicos. Sin embargo, en pacientes con sobrecarga de volumen intravascular, los diuréticos de asa como la furosemida o bumetanida, pueden ayudar a regular el volumen intravascular y mantener el gasto urinario.
REFERENCIAS
1. Herrador-Iradier P, Roca-muñoz A, Rodroguez-Padial L. Crisis hipertensivas. En: Julian Jimenez, A, coordinador. Manual de Protocolos y Actuación en urgencias. 2da. Edición. Madrid. Nilo Gráfico 2005; 265-271. [ Links ]
2. Marik PE, Varon J. Hypertensive crisis: challengers and management [Review]. Chest 2007; 131: (6): 1949-1962 (Erratum in Chest); 132 (5): 1721.
3. Srica MB. Evaluation and Management of Hypertension in the Intensive Care Unit. In: Irwin, Richards, Rippe James M. Manual of Intensive Care Medicine, 5th Edition. Philadelphia. Lippincott Williams & Wilkins 2010; 180-183. [ Links ]
4. Regidor-rodríguez D, Fernandez Rojo Ma A, Roca-Muñoz a, Rodriguez-Pdiel L. Crisis hipertensiva en Urgencias. En: Julián Jiménez A. Manual de Protocolos y Actuación en Urgencia. 3a. Edición. Toledo-España. Nilo Gráfico 2010; 301-308. [ Links ]
5. Feldstein C. Management of Hypertensive Crisis. American Journal of Therapeutics 2007; 14: 135-139. [ Links ]
6. Garcia-Gil D, Mensa-J. Crisis hipertensiva. En: García-Gil D, Mensa-Pueyo J, Nogue Xarau s. Terapéutica Médica en Urgencias 2008-2009. Buenos Aires. Editorial Médica Panamericana 2009; 6-10. [ Links ]
7. Agarwarl M, Khan IA. Hypertensive Emergencies and Urgencies. Cardiol clin 2006; 24: 135-146. [ Links ]
8. Kaplan NM, Rose BD. Treatment of specific hypertensive emergencias. Up To Date 2008. [ Links ]
]]>