MANEJO Y TRATAMIENTO DE LOS DESEQUILIBRIOS DEL METABOLISMO DEL SODIO (Segunda Parte)
MANAGEMENT AND TREATMENT OF DYSNATREMIAS (Second part)
Dr. Oscar Vera Carrasco*
* Jefe de la Unidad de Terapia Intensiva del Instituto Nacional de Tórax.
Profesor Emérito de Farmacología de la Facultad de Medicina - U.M.S.A.
HIPERNATREMÍA
La hipernatremia se define como un aumento de la concentración de sodio extracelular por encima de 145 mEq/l (Na+ p >145 mEq/l). La hipernatremia representa un estado de hiperosmolaridad, porque el sodio es el principal determinante de la osmolaridad plasmática.
La hipernatremia se acompaña siempre de hipertonicidad. En consecuencia la "seudohipernatremia" no existe, aunque la hipertonicidad puede presentarse aun cuando las concentraciones de sodio plasmático sean normales o bajas.
Normalmente, incrementos mínimos de la tonicidad estimulan tanto la sed como la liberación de hormona antidiurética (HAD). Aunque la retención renal de agua inducida por la HAD ayuda a corregir la hipernatremia, la sed parece ser el principal mecanismo de defensa. Por el mecanismo de la sed casi nunca se observa hipernatremias graves, a no ser que el paciente tenga una enfermedad neurológica asociada a hipodipsia o que no tenga acceso al agua. Por lo tanto, la hipernatremia afecta más comúnmente a pacientes comatosos, con trastornos primarios de la sed o a niños.
La hipernatremia nosocomial con frecuencia es de origen iatrogénico; se debe a la prespcripción insuficiente o incorrecta de líquidos con pérdidas de agua inesperadas o a la restricción de la ingesta de agua libre, y algunas de las complicaciones más serias no se deben al trastorno mismo, sino a su tratamiento.
ETIOPATOGENIA
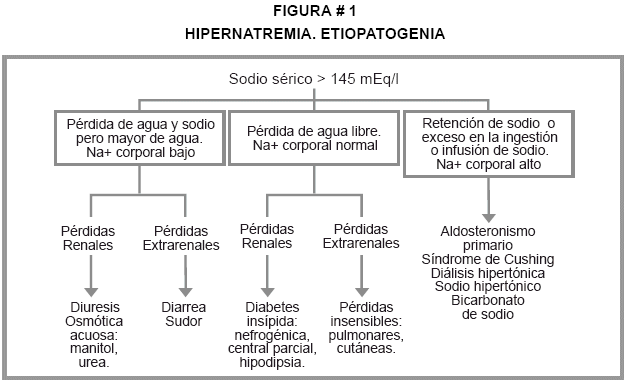
Para fines clínicos, se considera útil clasificar las hipernatremias en: a) debidas a pérdidas puras de agua (agua corporal total bajo y sodio corporal normal), b) trastornos con pérdida de agua y sodio, pero más agua que sodio (agua corporal total bajo y sodio total bajo) y c) situaciones en las que el sodio sérico está elevado por la retención de sodio o la administración indiscriminada de soluciones salinas hipertónicas. Cuadro # 1 y Figura # 1.
]]> CUADRO # 1CAUSAS DE HIPERNATREMIA
Pérdidas puras de agua
Pérdidas insensibles de agua que no se reponen (por piel y pulmones)
Hipodipsia
Diabetes insípida nefrogénica o central
- Post traumática (TEC)
- Causada por tumores, quistes, histiocitosis, tuberculosis, sarcoidosis
- Encefalopatía hipóxica
]]> - Post hipofisectomía- Síndrome de Sheehan
- Idiopática
- Causada por aneurismas, meningitis, encefalitis, síndrome de Guillain Barré
- Causada por ingestión de etanol (transitorio)
Diabetes insípida nefrogénica congénita
Diabetes insípida nefrogénica adquirida
- Causada por enfermedad renal (Ej. Enfermedad quística medular)
- Causada por hipercalcemia (>11 mg/ dl) o hipokalemia (<3 mEq/l)
]]> - Causada por fármacos (litio, democlociclina, foscarnet, metoxifluorano, anfotericina B, antagonistas del receptor de Vasopresina V2, colchicina, vinblastina).
Pérdidas de agua y sodio pero mayor de agua (fluido hipotónico)
Causas renales
- Diuréticos de ASA
- Diuréticos osmóticos (manitol, glucosa, urea)
- Diuresis post obstructiva
- Fase poliúrica de la necrosis tubular aguda
- Enfermedad renal intrínseca
Causas gastrointestinales
]]>- Vómitos
- Drenaje nasogástrico
- Fístula enterocutánea
- Diarrea
- Uso de laxantes osmóticos (Ej. Lactulosa)
Causas cutáneas
]]> Retención de sodio o administración indiscriminada de soluciones hipertónicas de sodio- Quemaduras
- Sudoración excesiva
- Infusión de bicarbonato de sodio hipertónico
- Preparados de dieta hipertónica
- Ingestión de cloruro de sodio
- Ingestión de agua de mar
- Eméticos ricos en cloruro de sodio
- Enemas con solución salina hipertónica
- Infusión intrauterina con solución salina hipertónica
- Infusión de cloruro de sodio hipertónico
]]> - Diálisis hipertónica- Hiperaldosteronismo primario
- Síndrome de Cushing

a) Pérdidas puras de agua (Sinónimos: deshidratación, deshidratación celular)
Es la causa más frecuente de hipernatremia. Esta forma de hipernatremia ocurre por pérdidas extrarrenales o renales de agua que no se reponen. A medida que el agua se elimina, la concentración de sodio se eleva y se desarrolla hiperosmolaridad extracelular, que obliga a la salida de agua del espacio intracelular para recuperar el equilibrio osmótico, lo que condiciona deshidratación celular.
Este síndrome se produce por disminución del aporte de agua o por pérdidas excesivas de agua por el tracto digestivo, el riñón o la piel. Si ambos factores coinciden, la hipernatremia puede ser muy severa.
La disminución del aporte de agua puede ocurrir por falta de agua de bebida, especialmente en ambientes calurosos, por imposibilidad para deglutir, o por trastornos de la sed.
Las pérdidas insensibles de agua por la piel o los pulmones pueden llegara varios litros al día, sobre todo en los pacientes con fiebre, hiperventilación o quemaduras extensas. Este tipo de trastorno se presenta casi siempre en pacientes en estado de coma, anciano, niño o intubado. En todos estos casos se produce una falta casi exclusiva de agua, acentuada además por las pérdidas obligadas por diuresis, sudor y respiración.
]]> Las pérdidas de agua también pueden causar hipernatremia en la Diabetes insípida (DI). La DI puede ser de origen central o neurogénica (por falta de secreción de HAD) o nefrogénica (por falta de respuesta renal a la HAD). Cuadro # 2.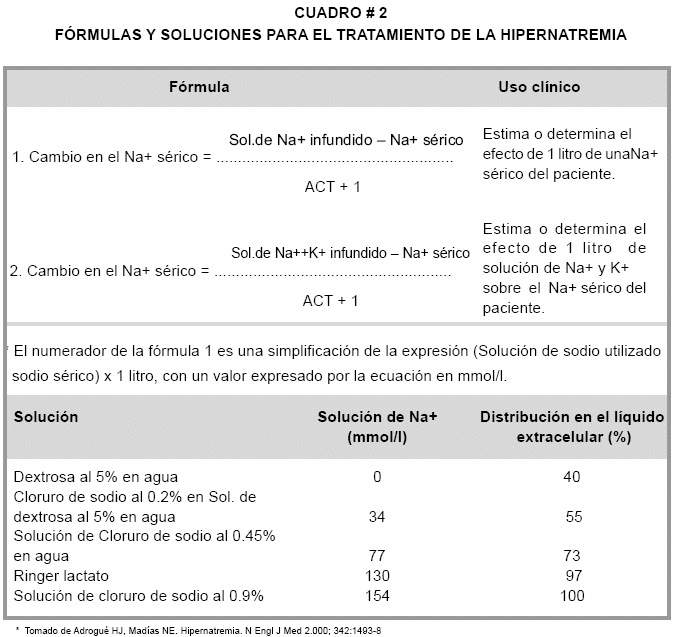
* Diabetes insípida central o neurogénica: La fisiopatología de esta diabetes se caracteriza por ausencia en la síntesis o en la secreción de la HAD, por lo general secundaria a lesiones en los núcleos supraóptico y paraventricular del hipotálamo. Se presenta cuando existe lesión y degeneración de por lo menos el 85% de las neuronas de estos núcleos.
Los padecimientos asociados con mayor frecuencia son tumores de la región diencéfalo-pituitaria, meningitis basal o encefalitis (casi siempre tuberculosis), leucemia, sarcoidosis y el grupo de las histiocitosis, principalmente la enfermedad de Hans-Schuller-Christian.
Los tumores endocraneales son generalmente de la variedad supraselar e incluyen craneofaringiomas, disgerminomas pineales ectópicos, meningiomas, granulomas eosinofílicos y quistes. El cáncer metastásico más común hacia la hipófisis es el mamario.
Ocasionalmente se observa diabetes insípida secundaria a anormalidades vasculares o traumatismos encefalocraneanos (TEC).
Aproximadamente el 50% de los casos son idiopáticos, y este grupo unido al producido por TEC o a varias formas de hipofisectomias, constituyen, el más numeroso de las diabetes insípidas.
La forma familiar se transmite con carácter autosómico dominante; más raramente se puede transmitir con carácter recesivo unido al cromosoma X.
]]> * Diabetes insípida nefrogénica: Se caracteriza por la resistencia del riñón a la HAD. Este padecimiento puede ser congénito o adquirido.
La forma congénita se hereda con carácter recesivo ligado al cromosoma X. El trastorno se presenta poco tiempo después del nacimiento y, se caracteriza por poliuria, orina hipotónica (1.001-1.005), deshidratación, hipernatremia, vómitos y fiebre.
El retardo mental y físico es común en estos niños y se ha atribuido a los episodios frecuentes de deshidratación. La orina permanece hipotónica aún después de la administración exógena de HAD. No se conoce la fisiopatología de esta enfermedad, pero se atribuye a un defecto en la sensibilidad de la adenilciclasa a la HAD y a una insuficiente formación de AMP cíclico.
La diabetes nefrogénica adquirida es muy frecuente, en contraste con la rareza de la forma congénita, pero afortunadamente no es tan grave; la poliuria generalmente oscila entre 3 a 5 litros/ día. Las nefritis túbulointersticiales crónicas, que incluyen diversos tipos de nefropatías obstructivas, lesión renal por drogas, lesiones quísticas, hipoplasias y displasias, pueden manifestarse por polidipsia y poliuria, orina de baja densidad y sin alteraciones en el sedimento urinario.
Existe un sinnúmero de fármacos capaces de producirdiabetes insípida nefrogénica. Cuadro # 2. Se ha descrito también en pacientes con hipercalcemia. El mecanismo de este defecto no está bien definido, pero incluye diversas alteraciones como: caída de la filtración glomerular, depósito de calcio en el intersticio medular y falta de equilibrio osmótico medular, debido a que el calcio compite con la HAD a nivel del tubo colector e impide el flujo de agua a través del epitelio tubular.
La hipokalemia grave y nefropatía kaliopénica igualmente alteran la concentración urinaria. Es probable que trastornos del funcionamiento del mecanismo de contracorriente y de permeabilidad en el tubo colector, contribuyan a este trastorno. La poliuria puede estar condicionada en parte por un aumento de la sed, ya que la hipokalemia estimula este mecanismo a nivel central.
Para investigar el sitio de función deficiente (hipotálamo, osmorreceptores o túbulos renales) se efectúa el siguiente procedimiento:
1. Se deja al paciente con restricción de líquidos durante 8 horas.
2. Después de este tiempo de privación de líquidos, se hidrata al paciente con agua a razón de 20 ml/kg de peso, el mismo que debe administrarse en una hora por vía oral.
]]> 3. Treinta minutos después de iniciada la hidratación oral, se coloca una sonda vesical y se colecta orina por 2 periodos iniciales de 15 minutos cada uno.4. Después de concluidos estos periodos iniciales, en los cuales el flujo urinario debe ser mayor a 5 ml por minuto, se administra solución salina hipertónica al 2,5% a dosis de 0.25 ml/ kg/minuto en un periodo de 45 minutos.
RESULTADOS
- En una persona normal, se observa antidiuresis acentuada durante la infusión o en los siguientes 60 minutos.
- En los pacientes con diabetes insípida central o neurogénica, la antidiuresis no se presenta y hay aumento de la depuración de agua libre debido al aumento de la carga de solutos.
- En los pacientes con poliuria psicogénica se produce antidiuresis normal.
En caso de no haber respuesta a la solución salina hipertónica, se administra Arginina vasopresina acuosa (Pitresin), a razón de 0.1 unidades vía endovenosa. Los pacientes con diabetes insípida neurógena muestran antidiuresis, los que padecen la diabetes nefrogénica no tienen respuesta.
Por otro lado, la diabetes insípida central habitualmente puede distinguirse de la nefrogénica por la osmolaridad urinaria basal y la distinta respuesta tras la administración exógena de Arginina vasopresina (AVP o desmopresina):
- En la forma central la osmolaridad urinaria basal es de alrededor de 100 mOsm/l,y 1 hora después de la administración de AVP se observa un incremento de la osmolaridad urinaria mayor del 50% sobre la basal, mientras que en la forma nefrogénica la osmolaridad urinaria basal puede ser algo más alta, aunque sin pasar de 300 mOsm/l, pero el ascenso después de la AVP es inferior al 10%.
]]> - Si la osmolaridad urinaria basal es superior a 300 mOsm/l, y el ascenso postAVP es mayor del 10% pero inferior al 50%, probablemente se trata de una forma de diabetes insípida central parcial.b) Pérdidas de agua acompañadas de sodio, pero más de agua (pérdida de sodio hipotónico)
* Muchos pacientes pueden perder agua y sodio pero más de la primera que del segundo. Se deben a pérdidas extrarrenales y renales de estos elementos, como ocurre en las situaciones de sudoración profusa, y pérdidas renales debidas a diuresis osmótica.
* Dado que el sudor es hipotónico, los individuos que laboran en medios calurosos pierden grandes cantidades de este líquido hipotónico por la perspiración; si no se reemplaza sodio y agua adecuadamente, desarrollan hipernatremia.
* En una diuresis osmótica, la concentración osmótica urinaria de sodio es menor que la plasmática, por lo tanto, tiende a aparecer hipernatremia.
* Puede aparecer hipernatremia debida a diuresis por urea cuando se administra una alimentación rica en proteinas a pacientes incapaces de manifestar sed. Ejemplo de ello, son los pacientes con íctus e incapaces de deglutir, pacientes en el postoperatorio de neurocirugía o pacientes geriátricos alimentados por gastroclisis.
* En el coma diabético hiperosmolar no cetósico, la intensa hiperosmolaridad de los líquidos corporales se debe a una combinación de hiperglucemia e hipernatremia absoluta o relativa. Debido a que la hiperglucemia por si misma ocasiona inicialmente hiponatremia por inducir un desplazamiento del agua desde el interior de las células, la hipernatremia es consecuencia de una diuresis osmótica intensa de glucosa en pacientes incapaces de ingerir líquidos. La presencia de hipernatremia en los casos de hiperglucemia extrema indica que el agua corporal total sufre una depleción intensa.
c) Exceso absoluto de sodio
La hipernatremia secundaria a exceso de sodio corporal total no es tan común como los trastornos antes descritos.
- Con excepción de la discreta hipernatremia que se describe en los síndromes por exceso de mineralocorticoides, la mayoría de los casos son iatrogénicos.
]]> - La administración excesiva de bicarbonato de sodio durante la resucitación cardiopulmonar o en el tratamiento de la acidosis láctica, pueden originar hipernatremia.- Otro ejemplo de ello es la administración de cantidades importantes de cloruro sódico hipertónico o bicarbonato de sodio a pacientes adultos en estado de coma incapaces de beber.
- No se conoce con exactitud la causa de hipernatremia leve que se encuentra en pacientes con hiperfunción suprarrenal. Presumiblemente, la estimulación de la reabsorción tubular renal de sodio por los esteroides suprarrenales inicie la hipernatremia, y la hipervolemia resultante reajuste al alza el umbral para la liberación de HAD.
CUADRO CLÍNICO
* Los signos y síntomas de la hipernatremia son en su mayoría, de origen cerebral y generalmente están en correlación con la rapidez en el aumento del sodio sérico.
* El aumento de concentración osmolardel líquido extracelular produce salida de agua de las células, lo que condiciona deshidratación celular y explica la signología neurológica de estos pacientes.
* Los síntomas agudos ocurren en muchos pacientes una vez que la natremia excede de 158 mEq/l. Inicialmente puede estar presente una sed intensa, luego disminuye cuando el trastorno progresa y, esta ausente en los pacientes con hipodipsia.
* Las alteraciones del nivel de conciencia se correlacionan con la severidad de la hipernatremia. Puede aparecer letargia, confusión y otros signos de alteración del estado mental, irritabilidad neuromuscular con hiperreflexia, espasticidad, contracciones, convulsiones, estupor o coma.
* La inquietud e irritabilidad aparecen cuando la osmolaridad sérica aumenta a 350-375 mOsm/ kg, mientras la ataxia y los temblores tienden a presentarse cuando dicho parámetro llega a 375-400 mOsm/kg. Una vez que se excede dicha cifra, es probable que ocurran sacudidas asincrónicas y espasmos tónicos. La muerte suele sobrevenir con osmolaridad mayor de 430 mOsm/kg.
]]> * La fiebre puede ser a la vez causa contribuyente y resultado de la deshidratación hipernatrémica. Otros signos como la hipotensión ortostática y taquicardia reflejan una marcada hipovolemia.* Los síntomas neurológicos derivan de la deshidratación cerebral provocada por la salida de agua de las neuronas, con disminución o contracción del volumen cerebral, y en ocasiones la hiperosmolaridad intensa puede ocasionar secuelas neurológicas irreversibles debidas a problemas vasculares como ruptura de venas cerebrales al contraerse el cerebro, con hemorragias intraparenquimatosas y subaracnoideas. También puede observarse trombosis de los senos venosos.
* La gravedad se relaciona con la velocidad de la instauración de la hipernatremia. Las manifestaciones clínicas de la hipernatremia aguda son más marcadas que las de aparición lenta. Esto se debe a que las neuronas, transcurridas 24 a 48 horas, se adaptan a la hipernatremia, reteniendo sustancias osmóticamente activas, debido a la acumulación de aminoácidos conocidos como "osmoles idiogénicos", en particular la taurina, en las células cerebrales que impiden su deshidratación
* En la hipernatremia crónica se presenta irritabilidad, depresión del sensorio (letargia a coma), aumento del tono muscular y de los reflejos tendinosos profundos, fasciculaciones, convulsiones, aumento de las proteinas en el líquido cefalorraquideo, hiperglucemia, hiperkalemia, acidosis metabólica e hipocalcemia.
DIAGNÓSTICO
- Normalmente es posible inferir la causa de la hipernatremia a partir de la historia cuando aquella se debe a pérdida extrarrenal de agua, diuresis osmótica o aporte excesivo de sodio.
- Puede ayudar al diagnóstico la determinación de la osmolaridad y del volumen urinario. En pacientes con una función renal e hipotalámica normal, la osmolaridad en orina será mayor de 700 a 800 mOsm/kg, un hallazgo que implica unas pérdidas de agua libre no reemplazadas, sobrecarga de sodio o, raramente, un defecto primario de la sed.
- El sodio en orina es bajo (menos de 20 mEq/l) con pérdida de agua y depleción de volumen, y mayor (más de 100 mEq/l) después de la ingesta de solución salina hipertónica.
- Una osmolaridad en orina menorde la del plasma sugiere bien una diabetes insípida central (déficit de HAD) o nefrogénica (HAD resistente). Un dato histórico de la diabetes insípida central es que la poliuria asociada es a menudo de aparición brusca. Las pruebas de restricción hídrica pueden confirmar el diagnóstico. Como ya fue descrita anteriormente, en esta prueba, el paciente deja de tomar agua durante varias horas para estimular la liberación de HAD y para dar lugar a retención de agua libre por parte del riñón, dando lugar de este modo a un aumento de la osmolaridad en la orina. Si esta respuesta no sucede, debe administrarse 1-deamino-8-D-arginina vasopresina (DDAVP) un sustituto sintético de la HAD; si la osmolaridad de la orina aumenta, el paciente tiene una diabetes insípida central. En la práctica, los resultados pueden estar oscurecidos por defectos incompletos, bien centrales o nefrogénicos; las mediciones directas del nivel de HAD pueden ser útiles en esta situación.
]]>TRATAMIENTO
* El tratamiento adecuado de la hipernatremia tiene dos aspectos. El primer paso consiste en: controlar la causa etiológica o subyacente, y el segundo, corregirla hipertonicidad
* El manejo de la causa subyacente consiste en la interrupción de las pérdidas de fluidos gastrointestinales, controlar la fiebre, hiperglucemia y glucosuria; suspender la administración de laxantes como la lactulosa o diuréticos, tratar la hipercalcemia y la hipokalemia o corregir los preparados para la nutrición. En los pacientes en coma diabético hiperosmolar, el tratamiento consiste en la administración de solución salina isotónica para reponer el volumen extracelular e insulina para disminuir la glucemia. En caso de diabetes insípida central, la administración de vasopresina debe realizarse con cautela, además de regular el ingreso de líquidos, a fin de que la natremia no disminuya con rapidez excesiva.
* En el manejo de la hipernatremia e hipertonicidad no importa la causa, debe ser con soluciones hipotónicas o isotónicas, por vía oral si el paciente puede beber o por sonda nasogástrica, y si no es posible por estas vías la intravenosa. En el caso de pérdida acuosa pura con sodio corporal normal, con reponer agua sola es suficiente (diabetes insípida); cuando además hay pérdida de sodio, lo indicado son soluciones salinas hipotónicas. En el caso de pacientes con sodio corporal total elevado por la administración de soluciones hipertónicas, la terapéutica incluye la administración de agua sola, uso de diuréticos y diálisis. Figura #2.
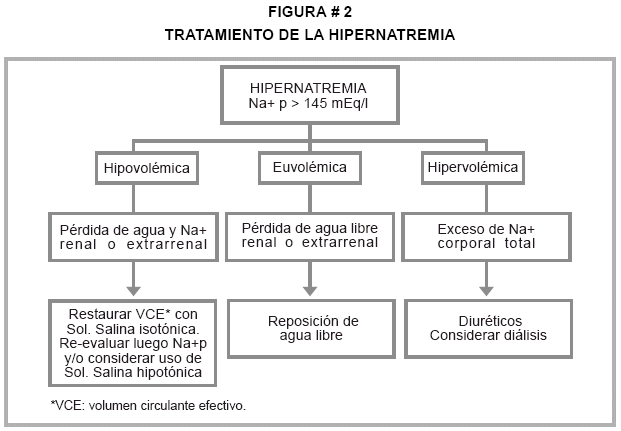
Principios generales
- Considerar como emergencia al paciente hipernatrémico con síntomas del SNC.
- El paciente hipernatrémico asintomático se considera que ha podido adaptarse al medio hiperosmolar aumentando la osmolaridad neuronal intracelular ("osmoles idiógenos").
]]> - No disminuir muy rápidamente la concentración de sodio plasmático, especialmente en un paciente adaptado, para no provocar edema cerebral, convulsiones, secuelas neurológicas graves y permanentes e incluso muerte.- No exceder la velocidad de corrección en más de 1 mEq/hora (hasta 2 mEq/hora en caso de emergencia con hipernatremia que se desarrolla en pocas horas).
- Llevar inicialmente el Na+ plasmático hasta 150-155 mEq/l en las primeras 48 horas.
- En pacientes con hipernatremia de duración prolongada o no conocida es prudente una corrección más lenta. Se recomienda disminuir la concentración sérica hasta un máximo de 0.5 mEq/l y por hora, vale decir, reducir el sodio sérico hasta 10 mEq/l en 24 horas.
Fórmulas y soluciones para la corrección de la hipernatremia
Una vez efectuada la selección de la solución apropiada, se debe determinar la velocidad de infusión. Este cálculo puede realizarse fácilmente con el uso de fórmulas. Cuadro # 3, que estiman los cambios que producen en la concentración sérica de sodio por cada litro de solución que se administre o se retenga.
El volumen requerido y la velocidad de infusión se determina dividiendo la cifra de concentración sérica de sodio a disminuir durante un periodo de tiempo dado, entre el valor obtenido mediante la fórmula uno del Cuadro #2.
El agua corporal total (ACT) expresado en litros del denominador de las anteriores fórmulas debe ser calculado como una fracción o porcentaje del peso corporal. Esta fracción es 0.6 en niños; 0.6 y 0.5 en hombres y mujeres adultas respectivamente; 0.5 y 0.45 en hombres y mujeres de edad avanzada.
Ejemplos de tratamiento
Pérdidas de agua pura
]]> Paciente de sexo masculino, 76 años de edad, en estado de obnubilación, con mucosas secas, disminución de la turgencia en la piel, fiebre, taquicardia y PA 142/82 mmHg., sin cambios ortostáticos. El sodio sérico es de 168 mmol/l y el peso corporal de 68 kg. La hipernatremia ha sido producida por una depleción de agua pura debida a pérdidas insensibles, por lo que se plantea infusión de una solución de dextrosa al 5%.En este caso se estima un agua corporal total (ACT) de 34 litros.
De acuerdo a la fórmula 1, la retención o infusión de 1 litro de dextrosa al 5% puede disminuir la concentración del Na+ sérico en 4.8 mmol/l ([0-168 ] /[34 + 1] = 4.8).
El objetivo del tratamiento es reducir la concentración sérica de sodio en aproximadamente 10 mmol/l en
un tiempo de 24 horas. Por lo tanto se requiere 2.1 litros de la solución de dextrosa al 5% (10 / 4.8).
Al anterior volumen debe añadirse 1.5 litros para compensar la pérdida obligatoria promedio de agua durante las próximas 24 horas de tratamiento. En suma deben administrarse 3.6 litros de solución de dextrosa al 5% en 24 horas o 150 ml por hora.
Durante este tratamiento debe monitorizarse la glucemia para administrar insulina a la primera indicación de hiperglucemia, una complicación que podría agravar la hipertonicidad. Además, es necesaria una estrecha monitorización del estado clínico y laboratorial del paciente, inicialmente a intervalos de 6 a 8 horas, con el objeto de realizar los ajustes en la administración de líquidos.
Pérdidas de agua y sodio, pero más de agua (pérdida de sodio hipotónico)
Paciente de sexo femenino, 58 años de edad, en el post operatorio cursa con ileo y succión a través de sonda nasogástrica. Se encuentra en estado de obnubilación, con disminución de la turgencia cutánea y leve hipotensión ortostática. El sodio sérico es de 158 mmol/l, el potasio 4.0 mmol/l y el peso corporal es de 63 kg.
Se diagnostica hipernatremia secundaria a la pérdida de líquidos corporales hipotónicos y se plantea la administración de solución de cloruro de sodio al 0.45% con el objetivo de disminuir el sodio sérico en 5 mmol/l en las próximas 12 horas.
]]> No obstante existir evidencia de una depleción de líquido extracelular, el estado hemodinámico del paciente no esta suficientemente comprometido para justificar el uso inicial de solución de cloruro de sodio al 0.9%El ACT calculado es de 31.5 l (0.5 x 63) y se estima que la retención de 1 litro de cloruro de sodio al 0.45% reducirá la concentración sérica de sodio en 2.5 mmol/l ([77 - 158] / [31.5 + 1 ] = - 2.5
Debido a que el objetivo es reducir la concentración sérica de sodio en 5 mmol/l en las próximas 12 horas, se requiere 2 litros de la solución (5 / 2.5). A este volumen se añade 1 litro de esta misma solución para compensar las pérdidas gástricas y otros líquidos, sumando un total de 3 litros que deben administrarse en las próximas 12 horas o 250 ml por hora.
Después de 12 horas, la concentración sérica de sodio es de 155 mmol/l. La paciente esta febril y con somnolencia leve, pero hemodinamicamente estable. En este momento el peso de la paciente es de 64 kg, y por lo tanto se estima un ACT de 32 litros (0.5 x64).
En razón a que se consideró no satisfactorio parte de esta corrección, se decide cambiar la administración de la solución por una de cloruro de sodio al 0.2%, con el objetivo de disminuir la concentración sérica de sodio en 10 mmol/l en las próximas 24 horas.
La retención de 1 litro de esta última solución se estima que reduce la concentración sérica de sodio en 3.7 mmol/l ([34 - 155] / [32 + 1] = -3.7). Por lo tanto, se requiere 2.7 litros de la solución (10 / 3.7).
Al anterior volumen de la solución debe añadirse otros 2 litros de la misma para compensar las pérdidas de agua y electrolitos que aún continúan, por lo que se administrará un total de 4.7 litros de la solución antes indicada en las próximas 24 horas o aproximadamente 200 ml por hora.
Pérdidas de sodio hipotónico y potasio
Paciente de sexo masculino, 62 años de edad, con cirrosis hepática alcohólica avanzada y que recibe lactulosa para tratamiento de encefalopatía. En el examen físico esta presente un estado de confusión, ascitis y asterixis. La PA es de 105/58 mmHg. en posición supina, y la frecuencia del pulso de 110 por minuto. El sodio sérico es de 160 mmol/l, el potasio sérico 2.6 mmol/l y el peso corporal de 64 kg.
La hipernatremia de este paciente refleja una pérdida de sodio hipotónico y potasio inducida por el tratamiento con lactulosa. En este caso, además de suprimirse la administración de lactulosa debe administrarse una solución de cloruro de sodio al 0.2% y 20 mmol de cloruro de potasio por cada litro de la anterior solución a ser administrada.
]]> Con la presencia de ascitis, el ACT estimado es de 38 litros (0.6 x 64). Debido a que la concentración sérica de sodio esta determinada por la relación entre la parte "intercambiable" (osmóticamente activa) del contenido de sodio y potasio corporal y el volumen del agua corporal total, la adición de potasio requiere ser incluida en la solución para el cálculo del cambio en la concentración sérica de sodio en el paciente.La fórmula 2, un derivado simple de la fórmula 1 (cuadro 3) incluye la concentración de potasio en la solución a ser administrada. De acuerdo a esta fórmula, la retención o administración de 1 litro de cloruro de sodio al 0.2% conteniendo 20 mmol de potasio, reduce la concentración sérica de sodio en 2.7 mmol/l ([34 + 20] - 160 / [38 + 1] = -2.7).
Para reducir la concentración sérica de sodio en 10 mmol/l en las próximas 24 horas, se requiere 3.7 litros de solución antes indicada (10/ 2.7). Además del anterior volumen de solución calculado, para compensar las pérdidas obligatorias de agua y electrolitos que se mantiene, se debe añadir 1.5 litros de esta misma solución, con lo que se suma un total de 5.2 litros, volumen que se administrará en las próximas 24 horas a razón de 220 ml por hora.
Cabe señalar, que la siguiente fórmula convencional utilizada para la hipernatremia producida por la pérdida de agua pura: Déficit de agua = ACT x (1-[140 / Na+ sérico del paciente]), no es útil para corregir la hipernatremia producida por las pérdidas de sodio hipotónico y potasio.
Hipernatremia por ganancia o sobrecarga de sodio hipertónico
Paciente de sexo masculino, 60 años de edad, con el antecedente de haber recibido 10 ampollas de bicarbonato de sodio en un periodo de 6 horas durante el tratamiento de resucitación por un paro cardiaco recurrente.
Se encuentra estuporoso y con ventilación mecánica. Su PA es de 138/86 mmHg. y presenta edema periférico (+++). El sodio sérico es de 156 mmol/l, el peso corporal de 85 kg y el flujo urinario de 30 ml por hora.
La hipernatremia en este caso se debe a la ganancia de sodio hipertónico, y para su corrección se requiere la excreción del exceso de sodio y agua.
La administración de solamente Furosemida no es suficiente, ya que este fármaco produce una diuresis equivalente a un 0.5 de una solución salina isotónica, lo cual puede agravar la hipernatremia. En consecuencia, la administración tanto de Furosemida y agua libre de electrolitos están destinados a alcanzar los objetivos del tratamiento en este trastorno.
El volumen estimado de ACT es de 51 litros (0.6 x 85). La administración o retención de 1 litro de dextrosa al 5%, la misma calculada a través de la fórmula 1, disminuye el sodio sérico de este paciente en 3.0 mmol/l ([0-156] / [51 +1] =-3.0). Por ende, para reducir la concentración del sodio sérico en 6 mmol/l en un promedio de 8 horas, debe administrarse 2.0 litros de dextrosa al 5% o 250 ml por hora.
]]> La anterior disminución del sodio sérico, mediante ese cálculo, tiene además como objetivo contrarrestar los efectos de las pérdidas renales y extrarrenales de líquidos hipotónicos que se producen durante el tratamiento. No obstante, debe considerarse la reposición de los líquidos que se pierdan, pero no del sodio, debiéndose tener gran precaución en la expansión del volumen del líquido extracelular con los líquidos que se administren. Por lo tanto, la prescripción de líquidos para los reajustes respectivos debe estar basado en una monitorización estrecha del estado clínico y la concentración sérica del sodio.En los pacientes con hipernatremia e insuficiencia renal, además de sobrecarga de volumen, donde no es posible reducir el volumen de líquido extracelular, puede ser necesario un tratamiento con hemodiálisis, hemofiltración o diálisis peritoneal.
REFERENCIAS
1. Gabow P. Hypo-Hypernatremia. In: Cameron S, Davison A, Grunfeld JP, Kerr P, Ritz, eds). Oxford University Press 1992.p. 869-94. [ Links ]
2. Wilson RF. Líquidos y Electrolitos. En: Tintinally JE, Krome RL, Ruiz E, eds. Medicina de Urgencias. Nueva York: Interamericana-Mac Graw Hill 1993.p. 75-101. [ Links ]
3. Oh MS, Carroll HJ. Disorders of sodium metabolism: Hypernatremia and Hyponatremia. Crit Care Med 1992; 20: 94-103. [ Links ]
4. Adrogué HJ, Madias NE. Hypernatremia. N Engl J Med 2000; 342: 1493-8. [ Links ]
5. Blevins LS Jr, Wand GS. Diabetes insipidus. Critical Care Med 1992; 20: 69-72. [ Links ]
6. Vera O. Alteraciones electrolíticas. En: Vera O, ed. Terapia intensiva: Manual de Procedimientos de Diagnóstico y Tratamiento. 2da. ed. La Paz: Impresiones Gráficas "Virgo" 2003.p.105-13. [ Links ]
7. Rose BD. Hyperosmolal states- Hypernatremia. In: Rose BD. Clinical Physiology of Acid-Base and Electrolyte Disorders. 3th. ed. New York: Mc Graw-Hill Information Services Company 1989.p. 639-76. [ Links ]
8. Brennan S, Ayus JC. Acute vesus chronic hypernatremia: How fast to correct ECF volume?. J Crit Illness 1990; 5-330.
9. Palevsky PM, Bhagrath R, GreenbergA. Hypernatremia in hospitalized patients. Ann Intern Med 1996; 124: 97. [ Links ]
10. Snyder NA, Feigal DW, Arieff AI. Hypernatremia in elderly patients. Ann Intern Med 1987; 107-309.
11. Simmons MA, Adcock EW, Bard H, Battaglia FC. Hypernatremia and intracranial hemorrhage in neonates. N Engl J Med 1974; 291:6
12. Adrogué HJ, Madias NE. Aiding fluid prescription for the dysnatremias. Intensive Care Med 1997; 23: 309-16. [ Links ]
13. Cunningham P. Trastornos electrolíticos graves. En: Hall JB, Schmidt, Wood LDE,eds. Manual de Cuidados Intensivos. 2da ed. México: Mc Graw-Hill Interamericana 2000; 713-8. [ Links ]
14. Lida ES, Clive DM. Alteraciones del sodio y del potasio plasmático. En: Irwin RS, Rippe JM, eds. Manual de Cuidados Intensivos. 3a. ed. Madrid: Marbán 2002.p. 361-7. [ Links ]
15. Black RM. Disordersof plasma sodium and plasma potassium. In: Irwin RS, Carra FB, Rippe JM, eds. Intensive care medicine, 4th ed. Philadelphia: Lippincott-Raven, 1999.p. 941-9. [ Links ]
]]>