Cardiopatías Congénitas, Resultados del Manejo Perioperatorio en 18 Meses
Experiencia en el Departamento de Cardiocirugía
Centro Materno Infantil. UNA
Results of Perioperative Care of Patients with Congenital Heart Defects during 18 Months
Experience of the Cardiac Surgery Department of the Centro Materno Infantil.
National University of Asunción
]]>
Carísimo M., Szwako R., Garay N., Pino W., Gaona N., Egusquiza P., Jarolín J., González Ávila F., Sciacca R., Panizza C., Montaner M.*
* Departamento de Cardiocirugía Infantil. Cátedra y Servicio de Pediatría. Centro Materno Infantil. Facultad de Ciencias Médicas. Universidad Nacional de Asunción. Solicitud de Sobretiros: Dr. Wildo Pino. E-mail: wildopino@hotmail.com
(1) Artículo original de Paraguay, publicado en la Revista de Pediatría (Asunción) 2009: 36; 181 - 9 para su reproducción en la XV Reunión de Editores de Revistas Pediátricas del Cono Sur, Paraguay 2010.
Resumen
Introducción: La sobrevida de los pacientes con cardiopatías congénitas ha mejorado en los últimos años gracias al perfeccionamiento en las técnicas diagnósticas, quirúrgicas, anestésicas y de perfusión, así como al advenimiento de nuevas y más selectivas drogas cardiológicas.
Objetivos: Describir el manejo perioperatorio y la evolución postoperatoria de las cirugías realizadas en el Departamento de Cardiocirugía de la Cátedra y Servicio de Pediatría del Centro Materno Infantil (CMI), FCM-UNA en 18 meses de atención y su relación con el carácter de la cirugía (electiva o de urgencia), y el estado físico preoperatorio del paciente, definido por los criterios de la American Society of Anesthesiologists (ASA).
Materiales y Métodos: Estudio observacional, retrospectivo, descriptivo, con componente analítico; se utilizaron fichas clínicas de pacientes operados en el Departamento de Cardiocirugía de enero de 2007 a junio de 2008. Resultados: Fueron operados 91 pacientes, 38 de sexo masculino (42%) y 53 de sexo femenino (58%), con edades comprendidas entre 2 días y 18 años. Las cardiopatías fueron 54/91 (59,3%) patologías simples y 37/91 (40,7%) patologías complejas. Todas con confirmación diagnóstica preoperatoria por ecocardiografía Doppler color. Precisaron cateterismo cardiaco preoperatorio 3/91 pacientes (3,3%). El 100% de las cirugías se realizaron con anestesia general balanceada. De los 91 pacientes operados, 42 (46,2%) fueron sometidos a circulación extracorpórea (CEC) y 49 (53,8%) sin CEC. De los 42 pacientes operados con CEC, todas fueron cirugías correctivas, 40 (95,2%) electivas, 2 (4,8%) de urgencia, 3 (7,1%) reintervenciones y 2 (4,8%) fallecieron. Presentaron complicaciones 16 pacientes (38,1%), 39 (92,9%) requirieron Asistencia Respiratoria Mecánica (ARM) menos de 24 horas y 3 (7,1%) más de 24 horas. Los tiempos de clampado aórtico variaron de 13 a 167 minutos (media 49,1) y los tiempos de CEC de 20 a 253 minutos (media 71,9). Se realizó ultrafiltrado plasmático (UFP) en el 100% de los pacientes operados con CEC, y todos ellos recibieron aprotinina para profilaxis del sangrado. De los 49 pacientes operados sin CEC, 30 (61,2%) fueron cirugías correctivas, 19 (38,8%) paliativas, 31 (63,3%) electivas, 18 (36,7%) urgencias, 1 (2,1%) reintervención y 10 (16,3%) fallecieron. Presentaron complicaciones 18 pacientes (36,7%), 39 (79,6%) precisaron ARM menos de 24 horas y 10 (20,4%) más de 24 horas. Del total de pacientes operados, 34 presentaron alguna complicación, el 50% fue de tipo hemodinámico, 35,3% respiratorio, 23,5% neurológico, 14,7% infeccioso, 14,7% metabólico, 11,8% hematológico y 11,8% renal. El 28% de las complicaciones se presentaron en las cirugías electivas y el 65% en las urgencias.
]]> Conclusiones:La morbimortalidad de los pacientes estuvo directamente relacionada con dos factores: el carácter urgente de la cirugía y el estado físico preoperatorio del paciente (evaluado según criterio de la American Society of Anesthesiologists ASA). No hubo mortalidad en las cirugías electivas y los pacientes fallecidos correspondieron a un estado físico preoperatorio ASA 4. La utilización intraoperatoria de UFP y aprotinina contribuyó para la buena evolución de las cirugías con CEC.
Pabras clave:
Rev Soc Bol Ped 2011; 50 (3): 205-15: Cardiopatías congénitas, atención perioperativa, circulación extracorpórea, cirugía torácica, niño.
Summary
Introduction: Survival of patients with congenital heart defects has improved in recent years thanks to improved diagnostic, surgical, anesthetic, and extracorporeal circulation techniques, and the arrival of new and more selective cardioactive drugs. Objectives: To describe perioperative care and postoperative progress of patients following surgery performed in the department of cardiac surgery and pediatrics department of the Centro Materno Infantil (CMI) of the national university’s school of medical sciences over a period of 18 months, and its relationship to the type of surgery performed (elective or emergency) and the patient’s presurgical physical status classification of the American Society of Anesthesiologists (ASA-PS).
Materials and Methods: A retrospective, descriptive, observational study with an analytical component using the medical records of patients operated on in the department of cardiac surgery between January 2007 and June 2008.
Results: Of the 91 patients undergoing surgery, 38 (42%) were male, and 53 (58%) were female, with ages ranging from 2 days to 18 years. Uncomplicated heart disease was found in 54 patients (59.3%), and complications confirmed by color Doppler echocardiography were found in 37 (40.7%). Cardiac catheters were needed before surgery by 3 patients (3.3%). All surgeries (100%) were performed under balanced general anesthesia. Of the 91 patients operated on, 42 (46.2%) received extracorporeal circulation (ECC) and 49 (53.8%) did not. Of the 42 patients who received ECC, all involved corrective surgery, with 40 (96.2%) of those being elective, and 2 (4.8%) emergency surgery, while 3 (7.1%) were reoperated and 2 (4.8%) died. Complications appeared in 16 patients (38.1%), with 39 (92.9%) requiring mechanically assisted ventilation (MAV) for less than 24 hours, and 3 (7.1%) who received MAV for more than 24 hours. Aortic clamping time ranged from 13 to 167 minutes (mean 49.1 min.) and ECC times from 20 to 253 minutes (mean 71.9 min.). Plasma ultrafiltration (pUF) was done in all (100%) of patients operated on who received ECC, all of whom also received prophylactic aprotinin for bleeding. Of the 49 patients operated on without ECC, 30 (61.2%) were corrective surgeries, 19 (38.8%) were palliative, 31 (63.3%) were elective, 18 (36.7%) were emergency surgery, 1 (2.1%) was a reoperation, and 10 (16.3%) died. Complications appeared in 18 patients (36.7%), with 39 (79.6%) requiring MAV for less than 24 hours, and 10 (20.4%) receiving MAV for more than 24 hours. Of the patients operated on, 34 developed complications, 28% in elective surgeries and 65% in emergency surgeries; by type these were 50% were hemodynamic; 35.3% respiratory, 23.5% neurological, 14.7% infectious, 14.7% metabolic, 11.8% hematological, and 11.8% renal.
Conclusions: Morbidity and mortality were directly related to two factors: being emergency surgery, and the pre--surgical physical status classification of the patient as per the ASA-PS. There were no deaths in the elective surgeries, and the patients who died had an ASA4 preoperative physical status classification. Intraoperative use of pUF and aprotinin contributed to the favorable progress of the patients operated on with use of ECC.
Key words:
]]> Rev Soc Bol Ped 2011; 50 (3): 205-15: Congenital heart defects, perioperative care, extracorporeal circulation, cardiac surgery, child.
Introducción
Las cardiopatías congénitas (CC) son defectos estructurales del corazón y de los grandes vasos producidos durante el desarrollo embrionario y fetal, presente en el momento del nacimiento o diagnosticados más tarde, y que, según el grado de complejidad, pueden ocasionar profundas alteraciones fisiológicas en la dinámica de la circulación sanguínea.
Las CC afectan aproximadamente al 1% de la población infantil mundial. Sin cirugía correctiva, muchos de éstos pacientes mueren prematuramente o quedan permanentemente discapacitados. Aquellos niños nacidos en países con gran desarrollo económico, políticamente estables y con un sistema de salud capaz de proveerles el tratamiento más actualizado, tendrán la fortuna de poder acceder al mismo. Para muchos otros niños, sin embargo, el lujo de una cirugía cardiaca estará disponible solamente para los miembros más pudientes de la sociedad. El 93% de la población que vive fuera de los Estados Unidos, Australasia, Japón y Europa, no tiene acceso a la cirugía cardiaca(1-3). Las CC constituyen la causa principal de muertes relacionadas con defectos neonatales en los Estados Unidos de Norteamérica, cobrando más de 6000 vidas por año. A pesar de los muchos avances en el entendimiento del desarrollo cardiaco, la etiología fundamental de la mayoría de los casos de CC permanece desconocida. Aunque factores causales han sido establecidos, incluyendo diabetes materna, exposición a drogas y variantes genéticas en algunos genes, éstos, como máximo, explican solo una pequeña fracción de los casos. El desarrollo cardiaco anormal ocurre a través de un proceso complejo y que envuelve probablemente tanto factores de riesgo genéticos como ambientales(4,5).
La cirugía de CC es un campo joven y en constante evolución. Desde la primera ligadura de un DAP (Ductus Arterioso Permeable) por Robert Gross en Boston en el año 1938, una mejor comprensión en la anatomía y fisiopatología, mejores técnicas diagnósticas y el advenimiento de la CEC (Circulación Extracorpórea) y la parada circulatoria hipotérmica, han permitido la reparación a corazón abierto de muchas lesiones. Avances en el manejo pre, intra y postoperatorio de éstos pacientes han resultado en excelentes índices de sobrevida incluso para los defectos cardiacos más complejos(6).
La sobrevida de los pacientes con CC ha mejorado en los últimos años gracias al perfeccionamiento en las técnicas diagnósticas, quirúrgicas, anestésicas y de perfusión, así como con el advenimiento de nuevas y más selectivas drogas cardiológicas.
El número de pacientes con indicación de cirugía para CC se está expandiendo en ambos extremos del espectro etario. Hoy en día, recién nacidos de término reciben cirugías correctivas totales como el switch arterial en la transposición de grandes vasos con una mortalidad cercana a cero. Éste y otros procedimientos como la cirugía de Norwood para el síndrome de corazón izquierdo hipoplásico se realizan actualmente de rutina en recién nacidos pequeños, incluso prematuros con peso de 2 kg o menos y edad gestacional de 32 semanas(7,8).
Avances en el entendimiento de las complejas interacciones entre los efectos de la circulación extracorpórea o bypass cardiopulmonar (BCP) y la coagulación e inflamación han reducido la morbimortalidad(9). Así, varios cambios en el manejo del BCP se destacan. La miniaturización del oxigenador, intercambiador de calor y otros componentes del circuito de bypass, reducen el volumen de priming ésto ofrece las ventajas de aminorar la hemodilución de hematíes y factores de coagulación, permitir menor área de superficie de contacto entre la sangre y superficies no endoteliales atenuando así la activación de cascadas inflamatorias y de coagulación y disminuir la exposición a transfusiones sanguíneas. Existe evidencia acumulada de que con el manejo pH stat durante el BCP (análisis de gases sanguíneos con corrección de temperatura para lograr normocarbia y pH normal durante la hipotermia) se optimiza la perfusión y oxigenación cerebral y mejora la evolución neurológica(8,10). Se ha demostrado que la hemofiltración o ultrafiltración luego del BCP remueve los mediadores inflamatorios y reduce el requerimiento de soporte inotrópico y ventilatorio(8,11).
]]> El tratamiento del síndrome de bajo gasto cardiaco (SBGC) luego de la cardiocirugía ha mejorado con la adición de la milrinona (droga inhibidora de la fosfodiesterasa). Los casos pediátricos de SBGC a menudo están relacionados con resistencias vasculares pulmonares anormalmente elevadas, lo cual puede ser tratado con milrinona, además de la terapia estándar de hiperventilación y tratamiento de la acidosis. El óxido nítrico (NO), recientemente aprobado por la Food and Drug Administration (FDA) para su uso en neonatos con hipertensión pulmonar persistente, también es beneficioso en casos cardiovasculares pediátricos(9).Las técnicas anestésicas empleadas actualmente en pacientes sometidos a cirugía cardiaca han sido seleccionadas luego de extensos ensayos y experiencia clínica. Las prácticas clínicas actuales tienen mínima toxicidad orgánica, efectos fisiológicos y cardiovasculares predecibles, comportamiento farmacocinético bien establecido y excelentes perfiles de seguridad. No se ha definido una única técnica anestésica de referencia para todos los pacientes sometidos a cirugías cardiacas(12-16). La combinación de drogas que selectivamente producen hipnosis, amnesia, analgesia y relajación muscular permite el control del estado anestésico y minimiza los efectos colaterales de una sola droga anestésica utilizada en altas concentraciones.
La elección de drogas anestésicas está determinada, en parte, por la enfermedad cardiovascular de base y la clasificación del estado físico preoperatorio del paciente, definida según criterio de la American Society of Anesthesiologists (ASA)(17).
Objetivos
Describir el manejo perioperatorio y la evolución postoperatoria de las cirugías realizadas en el Departamento de Cardiocirugía de la Cátedra y Servicio de Pediatría del Centro Materno Infantil (CMI), FCM-UNA en 18 meses de atención y su relación con el carácter de la cirugía (electiva o de urgencia), y el estado físico preoperatorio del paciente, definido por los criterios de la American Society of Anesthesiologists (ASA).
Material y método
Estudio retrospectivo, descriptivo y observacional de fichas clínicas de los pacientes operados en el Departamento de Cardiocirugía de la Cátedra y Servicio de Pediatría del CMI, FCM-UNA desde enero de 2007 hasta junio de 2008. Para la recolección de datos se utilizó una ficha técnica confeccionada para el efecto y los mismos fueron obtenidos de las fichas de anestesia, fichas de perfusión, técnica quirúrgica e historia clínica de los pacientes intervenidos quirúrgicamente. Los pacientes fueron clasificados según estado físico preoperatorio de acuerdo al criterio de ASA(17).
Población estudiada: Pacientes con diagnóstico de CC corroborada por ecocardiografía y/o cateterismo cardiaco intervenidos quirúrgicamente en el Departamento de Cardiocirugía del Centro Materno Infantil, durante el periodo comprendido de enero de 2007 a julio de 2008.
]]> Variables: Edad, Sexo, Tipo de cardiopatía (simple o compleja, cianótica y acianótica), métodos de diagnóstico (ecocardiografía o cateterismo cardiaco), tipo de cirugía (correctiva o paliativa), Carácter de la cirugía (electiva o urgencia), tipo de anestesia, Uso de Circulación Extracorpórea (CEC), duración de la CEC en minutos, duración del clampado aórtico en minutos, uso de ultrafiltrado plasmático (UFP) y de aprotinina en el intraoperatorio de las cirugías con CEC, aparición de complicaciones, tipo de complicaciones, tiempo de asistencia respiratoria mecánica (ARM) postoperatoria, necesidad de reintervención, obito. Los datos fueron analizados con Epi-info versión 3.4.3.Todos los responsables de los pacientes que fueron intervenidos, firmaron un consentimiento para la cirugía, previa a la misma.
Resultados
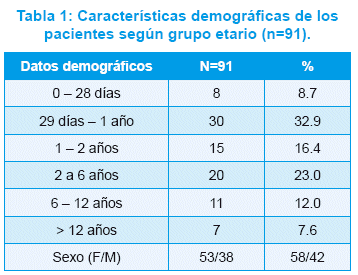
Fueron operados 91 pacientes, 38 de sexo masculino (42%) y 53 de sexo femenino (58%), con edades comprendidas entre 2 días y 18 años, (Tabla 1).

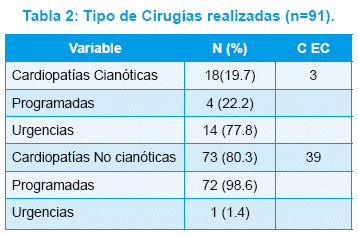
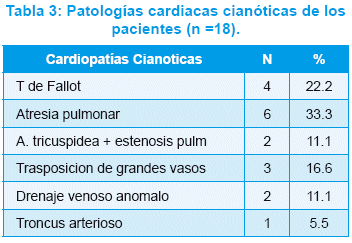
Las cardiopatías fueron 54/91 (59,3%) patologías simples, como CoAo, DAP, CIA y CIV, y 37/91 (40,7%) patologías complejas, entre ellas TF, TGV, DVPAT, TA, AtrP, AtrT y defectos del canal AV. Patologías cardiacas cianóticas fueron 18 (19.7%) y acianóticas 73 (80.3%), (Tabla 2 ,3 y 4).
 ]]>
]]>
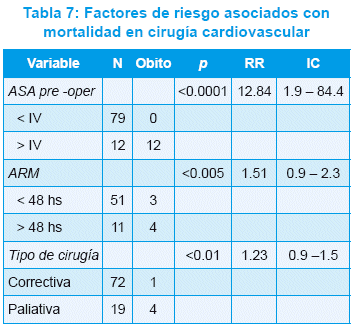
Todas con confirmación diagnóstica preoperatoria por ecocardiografía Doppler color. Precisaron cateterismo cardiaco preoperatorio 3/91 pacientes (3,3%). El 100% de las cirugías se realizó con anestesia general balanceada. De los 91 pacientes operados, 42 (46,2%) fueron cirugías con circulación extracorpórea (CEC) y 49 (53,8%) sin CEC (Tabla 5). De los 42 pacientes operados con CEC, todas fueron cirugías correctivas, 40 (95,2%) electivas, 2 (4,8%) urgencias; 3 (7,1%) pacientes necesitaron ser reintervenidos; 2 de ellos debido a bloqueo AV completo postoperatorio y la cirugía consistió en la colocación de marcapasos definitivo, y el tercero por un taponamiento cardiaco postoperatorio debido a discrasia sanguínea, habiéndose realizado en ese paciente una reexploración más drenaje pericárdico. Luego de esos eventos, éstos 3 pacientes evolucionaron favorablemente; y 2 (4,8%) pacientes obitaron; ambos casos correspondieron a pacientes críticamente enfermos, ASA 4 y fueron cirugías de urgencia (Tabla 6 y 7).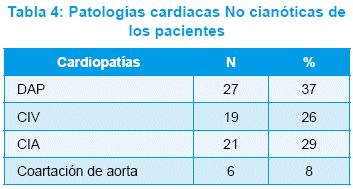
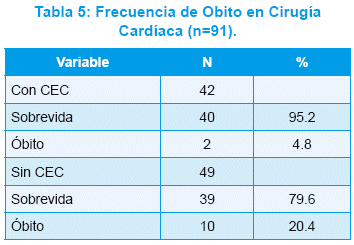
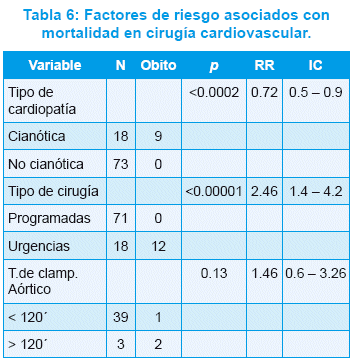
Uno de ellos fue una T. de Fallot de mala anatomía que falleció al tercer día postoperatorio por deterioro hemodinámico progresivo, y el otro fue un T. Arterioso con HTP severa, suprasistémica, tratada con dosis altas de NO, que no pudo separarse de la CEC luego de 253 minutos de duración de la misma y su deceso fue el único caso que se produjo en el quirófano. Presentaron complicaciones 16 pacientes (38,1%), 39 (92,9%) precisaron asistencia respiratoria mecánica (ARM) por menos de 24 horas y 3 (7,1%) por más de 24 horas. Los tiempos de clampado aórtico variaron de 13 a 167 minutos (media 49,1) y los tiempos de CEC de 20 a 253 minutos (media 71,9), en ningún caso se realizó parada circulatoria. Un solo caso con CEC (2,4%) fue realizado bajo hipotermia profunda (15 a 20 ºC), un RN con diagnóstico de TGV que recibió corrección total (cirugía de Jatene), con una duración total de la CEC de 215 minutos y excelente evolución postoperatoria. Los demás fueron operados con hipotermia leve (31 a 36,5ºC).
Se realizó ultrafiltrado plasmático (UFP) en el 100% de los pacientes operados con CEC, y todos ellos recibieron aprotinina para profilaxis del sangrado. De los 49 pacientes operados sin CEC, 30 (61,2%) fueron cirugías correctivas, 19 (38,8%) paliativas, 31 (63,3%) electivas, 18 (36,7%) urgencias, 1 (2,1%) se reintervino y 10 (16,3%) obitaron. Los 10 óbitos registrados, al igual que en el grupo anterior, correspondieron a pacientes críticos, ASA 4, sometidos a cirugía de carácter urgente. Presentaron complicaciones 18 pacientes (36,7%), 39 (79,6%) requirieron ARM por menos de 24 horas y 10 (20,4%) por más de 24 horas.
Del total de pacientes operados, 34 presentaron alguna complicación, el 50% fue de tipo hemodinámico, 35,3% respiratorio, 23,5% neurológico, 14,7% infeccioso, 14,7% metabólico, 11,8% hematológico y 11,8% renal. El 28% de las complicaciones se presentaron en las cirugías electivas y el 65% en las urgencias.
Discusión
En la literatura mundial y en varios estudios internacionales se repite la misma estadística en cuanto a la epidemiología de las CC(18). Así, en un estudio publicado por Alabdulgader en el año 2006 (19), la CIV fue la patología prevalente en 4 estudios realizados en Arabia Saudita, representando el 33,9% del total de CC. La segunda lesión más común fue la CIA, representando el 18,1% del total de CC. Menciona además el autor, que la CIV fue la condición congénita más común en todo el mundo. En nuestra estadística de 91 pacientes, la lesión prevalente fue el DAP (24,2%), seguida por la CIV (14,3%) y la CIA (14,3%).
]]> La ecocardiografía ha reemplazado ampliamente al cateterismo cardiaco como el método diagnóstico principal para niños con CC. La ecocardiografía bidimensional y la ecocardiografía Doppler proveen información estructural y hemodinámica detallada, que en la mayoría de los casos es suficiente para el planeamiento quirúrgico completo de reparaciones primarias de CC complejas(20,21), siendo actualmente considerada como el gold standard en el diagnóstico preoperatorio de CC, ya que ofrece la ventaja de constituir un método no invasivo. El 100% de los pacientes del presente estudio fue diagnosticado mediante ecocardiografía y los hallazgos intraoperatorios coincidieron con los informes ecocardiográficos preoperatorios en todos los casos. Solamente tres pacientes (3,3%) requirieron cateterismo cardiaco preoperatorio.Se citan innumerables opciones para el manejo anestésico intraoperatorio, incluyendo la administración de diversos tipos de drogas (anestésicos locales, opiodes, etc) a nivel neuroaxial (raquídeo y peridural) como coadyuvantes de la anestesia general. Para el grupo de pacientes en estudio ha sido seleccionada la técnica anestésica general balanceada utilizando drogas con perfil farmacodinámico seguro a nivel cardiovascular y con perfil farmacocinético que permitiera la extubación precoz o fast track(22), lo cual se logró en el 85,7% de los pacientes.
Las cirugías realizadas con CEC tuvieron 98% de sobrevida. El paciente de menor edad y peso que recibió cirugía con CEC fue un RN de 23 días de vida y 4 kg de peso, sometido a cirugía de Jatene para corrección total de TGV. La duración de la CEC en éste paciente fue de 215 minutos, no se presentó ninguna complicación y fue dado de alta al 19° día postoperatorio.
Las últimas dos décadas han sido testigo de un incremento en el número de neonatos sometidos a correcciones totales de CC con CEC, aproximadamente el 20% de todas las cirugías cardiacas pediátricas son realizadas dentro del primer mes de vida. Mejoramientos recientes en componentes de CEC más pequeños han contribuido al diseño de mejores circuitos y permitido la reducción del prime(23). Hoy en día, RN de término reciben cirugías correctivas totales con una mortalidad cercana a cero. Cirugías altamente complejas se realizan actualmente de rutina en RN pequeños, incluso prematuros con peso de 2 kg o menos y edad gestacional de 32 semanas(7,8).
A todos los beneficios de la miniaturización de los circuitos de CEC para uso pediátrico y neonatal, deben agregarse el uso sistemático de UFP y aprotinina en el intraoperatorio. La lesión pulmonar es una de las complicaciones de la CEC. El uso combinado de ultrafiltración balanceada (UFB) y ultrafiltración modificada (UFM) puede concentrar efectivamente la sangre, modificar el incremento de algunos mediadores inflamatorios nocivos, atenuar el edema pulmonar y la lesión inflamatoria pulmonar y mitigar el deterioro de la función pulmonar(24), por lo tanto mejora la hemodinamia y disminuye los requerimientos de transfusión. La UFM además disminuye la duración de la ventilación mecánica y la permanencia de tubos torácicos. La utilización óptima de UFM incluye pacientes con hipertensión pulmonar preoperatoria, neonatos y aquellos que requieren una CEC prolongada(24-26) La técnica de ultrafiltración utilizada en todas las cirugías con CEC en nuestros pacientes fue la UFC.
Numerosas controversias han surgido con respecto al uso de la aprotinina tras la publicación del estudio BART (Blood Conservation Using Antifibrinolytics), realizado por el Ottawa Health Research Institute. Los investigadores de éste estudio sostienen que los riesgos de la aprotinina exceden a sus beneficios.
En el estudio BART, los pacientes sometidos a cirugía cardiaca fueron tratados con: aprotinina, ácido tranexámico o ácido aminocaproico. Los análisis luego de la terminación del ensayo revelaron que mientras el número de pacientes con sangrado masivo era muy superior en el grupo tratado con aprotinina comparado con los otros dos, la mortalidad a los 30 días era más alta que el 50% en el grupo tratado con aprotinina(27). Las mismas conclusiones publican los estudios realizados por otros autores(28,29) Sin embargo, todos éstos estudios están basados en pacientes sometidos a cirugías de bypass coronario. Por otro lado, se citan otras publicaciones relacionadas al uso de aprotinina en pacientes pediátricos, entre ellas la de un grupo de India(30), quienes hacen referencia a los beneficios del uso de aprotinina en cirugías de switch arterial en niños. Así también, un grupo de la School of Medicine, Chicago(31), concluyó en un estudio de pacientes pediátricos sometidos a CEC, que no hubo asociación entre el uso de aprotinina y falla renal aguda, necesidad de diálisis, complicaciones neurológicas y mortalidad perioperatoria y a largo plazo.
En el presente estudio de 18 meses de experiencia, hemos utilizado aprotinina en la totalidad de nuestros pacientes operados con CEC. No se observó efectos adversos atribuíbles a la aprotinina en ningún paciente y el 92,9% fue extubado dentro de las primeras 24 horas postoperatorias.
Una variedad de complicaciones amenazantes para la vida pueden ocurrir dentro de las primeras 24 horas. Entre ellas se mencionan falla respiratoria por disrupción de la caja torácica, neumotórax y hemotórax. Además puede presentarse sangrado persistente que puede llevar a una profunda hipotensión arterial o a un taponamiento cardiaco que puede requerir una reintervención. En nuestro análisis de 91 pacientes, tuvimos 4 casos de neumotórax (4,4%), 4 casos de discrasia sanguínea (4,4%) y 3 casos de taponamiento cardiaco (3,3%).
Publicaciones recientes concluyeron que las arritmias postoperatorias son una importante y común complicación de la cirugía a corazón abierto en pediatría, y que el tiempo prolongado de CEC, tiempos de clampado aórtico prolongado, corta edad, bajo peso corporal, uso de hipotermia profunda y parada circulatoria constituyen factores de riesgo(32-34) Nuestra incidencia de arritmias en el postoperatorio fue inferior al de éstos grupos, llegando al 5,5%.
]]> Aparte de las complicaciones hemodinámicas y respiratorias ya mencionadas, se citan las de origen neurológico, infeccioso, gastrointestinal, renal, metabólico y nutricional.La incidencia de isquemia cerebral luego de cirugía cardiaca varía entre el 1 al 4% dependiendo del tipo de cirugía(35). Los factores que pueden presentarse en el acto quirúrgico y podrían ocasionar déficits neurológicos postoperatorios incluyen macroembolización particulada de aire, debris o trombos, microembolización de leucocitos, plaquetas o fibrina, duración de la CEC, hipoperfusión cerebral durante la CEC no pulsátil y parada circulatoria hipotérmica(36-39). Más del 50% de los postoperados de cirugía cardiaca experimentan delirium(40), siendo la administración perioperatoria de anestésicos y sedativos un factor contribuyente significativo. Las complicaciones neurológicas que observamos en nuestros pacientes fueron síndromes convulsivos en el postoperatorio inmediato y un caso de ACV isquémico por embolización.
La retracción esternal excesiva durante una esternotomía mediana puede causar lesión del plexo braquial porque la primera costilla puede seccionar el tronco inferior y sus ramas(41). El mal posicionamiento de los miembros superiores durante la cirugía puede producir neurapraxia debido a compresión del nervio cubital(42). La compresión del nervio peroneo común a nivel de la cabeza del peroné puede causar parálisis o plejia de la dorsiflexión y eversión del pie(43).
No observamos éste tipo de complicación de lesiones de nervios periféricos en nuestros pacientes.
Entre el 10 y el 20% de los pacientes postoperados de cardiocirugía desarrollan infecciones nosocomiales(44,45) Éstas pueden estar relacionadas a la herida operatoria, pulmones, vías urinarias, líneas invasivas o tracto gastrointestinal. La ARM prolongada está relacionada con neumonía nosocomial. Los mayores factores de riesgo para desarrollar infecciones intrahospitalarias son edad neonatal, estadía prolongada en UTI, cierre esternal diferido y procedimiento quirúrgico muy complejo. Entre nuestros pacientes que desarrollaron infecciones postoperatorias (5,5%) predominaron las de tipo respiratorio.
El shock séptico luego de la cirugía cardiaca puede tener consecuencias devastadoras con la subsecuente falla multiorgánica, shock irreversible y muerte. Observamos una incidencia del 4,4%(4/91) de shock séptico en nuestros pacientes, con un 50% de mortalidad.
La isquemia mesentérica luego de la cirugía cardiaca es infrecuente, pero usualmente catastrófica(46,47). Entre los factores de riesgo se mencionan la duración de la CEC (hipoperfusión), uso de drogas vasopresoras (vasoconstricción simpática), uso de balón de contrapulsación intraaórtico u otras fuentes de embolismo, fibrilación auricular, vasculopatía periférica y trombocitopenia inducida por la heparina.
El sangrado gastrointestinal es común y puede causar una morbilidad significativa. Su incidencia puede ser reducida con el uso de protectores gástricos (inhibidores H2, inhibidores de la bomba de protones y sucralfato)(48). En nuestra estadística, hemos tenido un solo paciente de 2 meses de edad sometido a una ligadura de DAP más resección de CoAo más cerclaje pulmonar que presentó hemorragia digestiva alta (HDA) en el postoperatorio.
Brown et al reportan un 6,5% de incidencia de Falla Renal Aguda en 342 pacientes pediátricos postoperados de cirugía a corazón abierto(49). Nuestra estadística es similar, del 4,4%. Las alteraciones del equilibrio hidroelectrolítico y ácido-base son comunes en el postoperatorio de cirugía cardiaca.
Los pacientes debilitados o caquécticos son excepcionalmente pronos a complicaciones de tipo infecciosas en el postoperatorio. Pacientes con índice de masa corporal (IMC) subnormal tienen mayor incidencia de morbilidad(50). En nuestra estadística, tuvimos 2 pacientes (2,2%) que presentaron grados severos de Desnutrición Calórica Proteica con requerimiento de Nutrición Parental y fueron los que mayor tiempo de permanencia hospitalaria tuvieron (69 días y 5 meses).
]]> Una de las conclusiones a las que arribamos con la presente investigación fue que la mortalidad perioperatoria estuvo directamente relacionada con el estado físico preoperatorio de los pacientes, definido según criterio de la ASA, ya que todos aquellos que obitaron pertenecían a la categoría ASA 4. Ésta categoría, según las estadísticas de la ASA, presenta un índice de mortalidad perioperatorio del 7,8 al 23%(51).Los mismos hallazgos exhiben otros investigadores con respecto al índice de mortalidad y el estado físico preoperatorio según criterio de la ASA. Así, un equipo del Departamento de Anestesiología y Cuidados Intensivos de la Universidad de Graz, Austria, refiere que cuanto más elevado es el score preoperatorio, mayor es la tasa de mortalidad(52).
Referencias
1. Davis A. Pediatric Heart Disease in the Developing World. In: Lake C, Booker P. Pediatric Cardiac Anesthesia. 4th ed. Philadelphia: Lippincott Williams & Wilkins; 2005.p.7-12. [ Links ]
2. Pezzela AT. International aspects of cardiac surgery. Ann Thorac Surg. 1998;65:903-904. [ Links ]
3. Cox JL. Presidential address: changing boundaries. J Thorac Cardiovasc Surg. 2001;122:413-18. [ Links ]
4. Mitchell ME, Sander TL, Klinkner DB, Tomita-Mitchell A. The molecular basis of congenital heart disease. Semin Thorac Cardiovasc Surg. 2007;19(3):228-37. [ Links ]
5. Srivastava D. Genetic regulation of cardiogenesis and congenital heart disease. Annu Rev Pathol. 2006;1:199-213. [ Links ]
6. Ohye RG, Bove EL. Advances in congenital heart surgery. Curr Opin Pediatr. 2001;13(5):473-81. [ Links ]
7. Reddy VM, Mc Elinney DB, Sagrado T. Results of 102 cases of complete repair of congenital heart defects in patients weighing 700-2500 grams. J Thorac Cardiovasc Surg. 1999;117:324-30. [ Links ]
8. Andropoulos D, Stayer S. Recent Advances in Anesthesia for Congenital Heart Disease. ASA Newsletter. 2001; 65 (10): Disponible en: http://www.asahq.org/Newsletters/2001/10_01/andropoulos.htm. [ Links ]
9. Tosone S. Advances in many areas of surgery and the support of these patients has yielded a move to repair rather than to palliate even complex defects at an early age: advances in Anesthesia for Patients With Congenital Heart Disease. ASA Newsletter. 2000;64;(8). Disponible en: http://www.asahq.org/Newsletters/2000/08_00/advances0800.html.
10. Kurth CD, O`Rourke MM. Comparison of pH-stat and alpha-stat cardiopulmonary bypass on cerebral oxygenation and blood flow in relation to hypothermis circulatory arrest in piglets. Anesthesiology. 1998;89:110-18. [ Links ]
11. Journois D, Israel-Biet D. High-volume, zero-balanced hemofiltration to reduce delayed inflammatory response to cardiopulmonary bypass in children. Anesthesiology. 1996;85:965-976. [ Links ]
12. Tuman KJ, McCarthy RJ, Spiess BD, Ivankovich AD. Comparison of anesthetic techniques in patients undergoing heart valve replacement. J Cardiothorac Anesth. 1990;4:159-67. [ Links ]
13. Tuman KJ, McCarthy RJ, Spiess BD. Does choice of anesthetic agent significantly affect outcome after coronary artery surgery? Anesthesiology. 1989;70:189-98. [ Links ]
14. Slogoff S, Keats AS. Randomized trial of primary anesthetic agents on outcome of coronary artery bypass operations. Anesthesiology. 1989;70:179-88. [ Links ]
15. Mora CT, Dudek C, Torjman MC, White PF. The effects of anesthetic technique on the hemodynamic response and recovery profile in coronary revascularization patients. Anesth Analg. 1995;81:900-10. [ Links ]
16. Savino JS , Cheung AT. Cardiac Anesthesia. In: Cohn LH, editor. Cardiac Surgery in the Adult. New York: McGraw-Hill; 2008.p.281-314. [ Links ]
17. Keats AS. The ASA Clasification of Physical Status: a recapitulation. Anesthesiology. 1978;49:233-36. [ Links ]
18. Daniels SR. Epidemiology. In: Long WA, editor. Fetal and neonatal cardiology. Philadelphia: WB Saunders; 1990.p.430. [ Links ]
19. Alabdulgader AA. Congenital heart disease in Saudi Arabia: current epidemiology and future projections. East Mediterr Health J. 2006;12 Suppl 2:S157-67. [ Links ]
20. Lai W, Ko H, Parness I. Pediatric Echocardiography. In: Lake C, Booker P. Pediatric Cardiac Anesthesia. 4th Ed. Philadelphia: Lippincott Williams & Wilkins; 2005.p.151. [ Links ]
21. Tworetzky W, McElhinney DB, Brook MM. Echocardiographic diagnosis alone for the complete repair of major congenital heart defects. J Am Coll Cardiol. 1999;33:228-33. [ Links ]
22. Bowler I, Djajani G, Abel R, Pugh S, Dunne J, Hall J. A combination of intrathecal morphine and remifentanil anesthesia for fast-track cardiac anesthesia and surgery. J Cardiothorac Vasc Anesth. 2002;16(6):709-14. [ Links ]
23. Cecere G, Groom R, Forest R, Quinn R, Morton J. A 10- year review of pediatric perfusion practice in North America. Perfusion. 2002;17:83-89. [ Links ]
24. Huang H, Yao T, Wang W, Zhu D, Zhang W, Chen H, et al. Continuous ultrafiltration attenuates the pulmonary injury that follows open heart surgery with cardiopulmonary bypass. Ann Thorac Surg. 2003;76(1):136-40. [ Links ]
25. Bando K, Turrentine MW, Vijay P, Sharp TG, Sekine Y, Lalone BJ, et-al. Effect of modified ultrafiltration in high-risk patients undergoing operations for congenital heart disease. Ann Thorac Surg. 1998;66(3):821-27. [ Links ]
26. Sever K, Tansel T, Basaran M, Kafali E, Ugurlucan M, Ali Sayin O, et-al. The benefits of continuous ultrafiltration in pediatric cardiac surgery. Scand Cardiovasc J. 2004;38(5):307-11.
]]>27. Fergusson DA, Hébert PC, Mazer CD. A clinical trial comparing aprotinin with lysine analogues in high-risk cardiac surgery. N Engl J Med. 2008;358:2319-2331. [ Links ]
28. Mangano DT, Tudor IC, Dietzel C. The risk associated with aprotinin in cardiac surgery. N Engl J Med. 2006;354:353-65. [ Links ]
29. Mangano DT, Miao Y, Vuylsteke A, Tudor IC, Juneja R, Filipescu D, et-al. Mortality associated with aprotinin during 5 years following coronary artery bypass graft surgery. JAMA. 2007;297:471-79. [ Links ]
30. Murugesan C, Banakal SK, Garg R, Keshavamurthy S, Muralidhar K. The Efficacy of Aprotinin in Arterial Switch Operations in Infants. Anesth Analg. 2008;107:783-87. [ Links ]
31. Backer C, Kelle A, Stewart R. Aprotinin is safe in pediatric patients undergoing cardiac surgery. J Thorac Cardiovasc Surg. 2007;134:1421-426. [ Links ]
32. Eaton MP. Antifibrinolytic therapy in surgery for congenitalheartdisease. Anesth Analg. 2008;106(4):1087-100. [ Links ]
33. Chaiyarak K, Soongswang J, Durongpisitkul K. Arrhythmia in early post cardiac surgery in pediatrics: Siriraj experience. J Med Assoc Thai. 2008;91(4):507-14. [ Links ]
34. Rekawek J, Kansy A, Miszczac-Knecht M. Risk factors for cardiac arrhythmias in children with congenital heart disease after surgical intervention in the early postoperative period. J Thorac Cardiovasc Surg. postoperative period. J Thorac Cardiovasc Surg. 2007;133(4):900-4. [ Links ]
35. Ricotta JJ, Faggioli GL, Castilone A. Risk factors for stroke after cardiac surgery: Buffalo Cardiac-Cerebral Study Group. J Vasc Surg. 1995;21:359-63. [ Links ]
36. Borger MA, Ivanov J, Weisel RD. Stroke during coronary bypass surgery: principal role of cerebral macroemboli. Eur J Cardiothorac Surg. 2001;19:627-32. [ Links ]
37. Sylivris S, Levi C, Matalanis G. Pattern and significance of cerebral microemboli during coronary artery bypass grafting. Ann Thorac Surg. 1998;66:1674-78. [ Links ]
38. Brown WR, Moody DM, Challa VR. Longer duration of cardiopulmonary bypass is associated with greater numbers of cerebral microemboli. Stroke. 2000;31:707-13. [ Links ]
39. Hickey PR. Neurologic sequelae associated with deep hypothermic circulatory arrest. Ann Thorac Surg. 1998;65:S65-69. [ Links ]
40. Smith LW, Dimsdale JE. Postcardiotomy delirium: conclusions after 25 years. Am J Psychiatry. 1989;146:452-58. [ Links ]
41. Vander-Salm TJ, Cutler BS, Okike ON. Brachial plexus injury following median sternotomy, part II. J Thorac Cardiovasc Surg. 1982;83:914-17. [ Links ]
42. Morin JE, Long R, Elleker MG. Upper extremity neuropathies following median sternotomy. Ann Thorac Surg. 1982;34:181-85. [ Links ]
43. Vazquez-Jimenez JF, Krebs G, Schiefer J. Injury of the common peroneal nerve after cardiothoracic operations. Ann Thorac Surg. 2002;73:119-22. [ Links ]
44. Cross JT, Campbell GD. Therapy of nosocomial pneumonia. Med Clin North Am. 2001;85:1583-94. [ Links ]
45. Levy I, Ovadia B, Erez E. Nosocomial infections after cardiac surgery in infants and children: incidence and risk factors. J Hosp Infect. 2003;53:111-16. [ Links ]
46. Klotz S, Vestring T, Rotker J. Diagnosis and treatment of nonocclusive mesenteric ischemia after open-heart surgery. Ann Thorac Surg. 2001;72:1583-86. [ Links ]
47. Allen KB, Salam AA, Lumsden AB. Acute mesenteric ischemia after cardiopulmonary bypass. J Vasc Surg. 1992; 16:391-95. [ Links ]
48. Cook DJ, Reeve BK, Guyatt GH. Stress ulcer prophylaxis in critically ill patients: Resolving discordant meta-analyses. JAMA. 1996;275:308-14. [ Links ]
49. Brown KL, Ridout DA, Goldman AP. Risk factors for long intensive care unit stay after cardiopulmonary bypass in children. Crit Care Med. 2003;31:28-33. [ Links ]
50. Carney DE, Meguid MM. Current concepts in nutritional assessment. Arch Surg. 2002;137:42-45. [ Links ]
51. Wolters U, Wolf T, Stutzer H, Schroder T. ASA classification and perioperative variables as predictor of postoperative outcome. Br J Anaesth. 1996;77(2):217-22. [ Links ]
52. Prause G, Offner A, Ratzenhofer-Komenda B, Vicenzi M, Smolle J, Smolle-Juttner F. Comparison of two preoperative indices to predict perioperative mortality in non-cardiac thoracic surgery. Eur J Cardiothorac Surg. 1997;11(4):670-75. [ Links ]
]]>