Restricción de crecimiento intrauterino. Causas, características clínicas, y evaluación de factores asociados a policitemia sintomática
Intrauterine Growth Restriction: Causes, Clinical Characteristics, and Evaluation of Factors Associated with Symptomatic Polycythemia
Gladys M. Godoy Torales1, Mabel Zacur de Jiménez2
1. Médico Pediatra. Jefe de Sala. Servicio de Neonatología. Hospital Nacional de Itauguá.
2. Gastroenteróloga Pediatra. Docente de la Cátedra de Pediatría. Facultad de Ciencias Médicas. Jefe de Sala Hospital Materno Infantil -UNA. Gastroenteróloga Infantil. Departamento de Pediatría. Hospital Nacional de Itauguá. Solicitud de sobretiros: glamargodoy@hotmail.com
Resumo
La incidencia de recién nacidos (RN) con restricción de crecimiento intrauterino (RCIU) en países de América Latina y el Caribe es del 10%. Objetivos: Determinar las causas y características de RCIU, en los niños nacidos en el Hospital Nacional, Paraguay, desde enero de 1999 a diciembre del 2001. Establecer los factores asociados al desarrollo de policitemia sintomática. Material y método: Estudio observacional, descriptivo, de cohorte retrospectivo; y caso-control anidado. Se incluyeron 259 RN con peso de nacimiento < percentil 3. Resultados: 165 (64%) de los RN fueron prematuros, con una media de edad de 33,1 ± 3,1 semanas. 220 RN (84,9%) tuvieron RCIU simétrico, y 37 (14,2%) asfixia perinatal. Las causas más frecuentes de RCIU fueron la hipertensión materna 87 (33,5%), madre adolescente 67 (25,9%), madre añosa 44 (17%), embarazo gemelar 34 (13%), e infecciones del grupo STORCH en 17 (6,5%). Las patologías preponderantes en los RN han sido hiperbilirrubinemia 119 (47%), taquipnea transitoria 76 (30%), enfermedad de membrana hialina 49 (19%), sepsis intrahospitalaría 43 (17%), e hipoglucemia en 14 (36%). De los 195 RN que contaban con hematocrito (Hto), 53 (27%) desarrollaron policitemia; y de ellos 14 (26%) fueron sintomáticos. Los síntomas fueron: hipoglucemia 6 (43%), succión débil 6 (43%), apneas 4 (18%), distress respiratorio e hipotonía en 3 (21%). Los RN con policitemia sintomática fueron en su mayor proporción asfixiados (OR=2,92), con RCIU asimétrico (OR=2,39), e hijos de madres pre-eclámpticas (OR=1,73). Los RN con trombocitopenia menos frecuentemente fueron sintomáticos. No existió diferencia significativa en la media de Hto de los RN sintomáticos y asintomáticos. Conclusiones: La causa más frecuente de RCIU fue la HTA materna, más de la mitad de los RN con RCIU fueron prematuros, la forma simétrica fue la más frecuente. Los factores asociados al desarrollo de policitemia fueron: RN asfixiados e hijos de madres pre-eclampticas.
Palabras claves:
Rev Soc Bol Ped 2010; 49 (3): 218-30: Retardo del crecimiento fetal, etiología, factores de riesgo, policitemia sintomática.
The incidence of newborns (NB) with intrauterine growth restriction (IUGR) in Latin America and the Caribbean is 10%. Objectives: To determine the causes and characteristics of IUGR in children born at the Hospital Nacional in Paraguay from January 1999 to December 2001 and establish which factors are associated with symptomatic polycythemia. Materials and Methods: An observational and descriptive retrospective cohort study with nested case-controls including 259 NB with birthweight below the 3d percentile. Results: 165 (64%) of NBs were premature, with a mean age of 33.1 ± 3.1 weeks. 220 NB (84.9%) showed symmetrical IUGR and 37 (14.2%) perinatal asphyxia. The most frequent causes of IUGR were maternal hypertension 87 (33.5%), adolescent mother 67 (25.9%), older mothers 44 (17%), twin pregnancy 34 (13%), and STORCH group infections 17 (6.5%). The dominant pathologies in NBs were hyperbilirubinemia 119 (47%), transitory tachypnea 76 (30%), hyaline membrane disease 49 (19%), nosocomial sepsis 43 (17%), and hypoglycemia 14 (36%). Of the 195 NB with hematocrit (HCT), 53 (27%) developed polycythemia, and of those, 14 (26%) were symptomatic. Symptoms included hypoglycemia 6 (43%), weak suck 6 (43%), apneas 4 (18%), respiratory distress and hypotonia 3 (21%). The NB with symptomatic polycythemia had mostly suffered asphyxia (OR=2.92), had asymmetric IUGR (OR=2.39), or been children of preeclamptic mothers (OR=1.73). NB with thrombocytopenia were least frequently symptomatic. No significant difference was shown in mean HCT between symptomatic and asymptomatic NB. Conclusions: The most common cause of IUGR was maternal arterial hypertension (AHT). More than half of NB with IUGR were premature, with the symmetrical form being more common. Factors associated with evolution of polycythemia were NB who were asphyxiated or with preeclamptic mothers.
Key words:
Rev Soc Bol Ped 2010; 49 (3): 218-30: fetal growth retardation, etiology, risk factors, symptomatic polycythemia
Introducción
Se estima que cerca de 30 millones de niños nacen anualmente en el mundo con RCIU. La incidencia de RN con RCIU en los países desarrollados es de 6,9%, y en los países en vías de desarrollo es de 23,81%(1).
La detección temprana de RCIU es muy importante, ya que con el manejo perinatal adecuado, al evitar la asfixia y otras complicaciones a las cuales son susceptibles estos RN, se logran mejores resultados. Sin embargo, para efectuar el diagnóstico antenatal es necesario realizar mediciones ecográficas seriadas de las dimensiones fetales; al comprobar que el peso fetal es menor a dos desviaciones estándar, con respecto al peso fetal predecido por el ritmo de crecimiento que presentaba previamente(2,3)). La medición seriada de la circunferencia abdominal del feto, es otro parámetro útil para el diagnóstico, con una sensibilidad de 71%, especificidad de 95%, y valor predictivo positivo de 86%(4).
Conocer las causas de RCIU en nuestra población, nos permitirá dirigir oportunamente la pesquisa diagnóstica a esos grupos de riesgo.
Los RN con RCIU sometidos a un ambiente intrauterino hipoxémico, son propensos a sufrir complicaciones como la asfixia perinatal, Síndrome de Aspiración Meconial (SALAM), hipoglicemia, hipocalcemia, Enterocolitis Necrotizante (ECN), y policitemia(2,3).
La policitemia puede ocasionar el síndrome de hiperviscosidad, que altera el flujo sanguíneo en los tejidos, y puede conducir a trombosis y lesión por isquemia.
El síndrome de hiperviscosidad, no solo está determinado por el nivel de hematocrito sino también por otros factores, por lo tanto, para llegar al diagnóstico, se debe medir la viscosidad sanguínea(5,6); esta determinación laboratorial no se realiza en los hospitales de nuestro medio. Conociendo los factores asociados al desarrollo de policitemia sintomática o hiperviscosidad, se podrá llegar al diagnóstico y tratamiento precoz, pues al confirmar la presencia de hematocrito elevado en ese grupo de riesgo, se podría optar por la realización del tratamiento, antes de que surjan complicaciones.
Considerando los aspectos mencionados previamente, se ha decidido llevar a cabo este estudio, con la finalidad de conocer las causas de RCIU en nuestra población, sus características y complicaciones.
]]>Objetivos
- Determinar las causas de RCIU en los niños nacidos en el Hospital Nacional de Itaguá Paraguay, en el periodo comprendido de enero del año 1999 a diciembre del 2001.
- Conocer las características de los RN con RCIU: tipos de RCIU, la media de edad gestacional, el test de Apgar, y las patologías presentes en dicha población.
- Identificar la incidencia de policitemia en los RN con RCIU y los factores asociados al desarrollo de policitemia sintomática.
Material y método
Estudio observacional descriptivo, de cohorte retrospectivo, con componente analítico. Para analizar los factores asociados al desarrollo de policitemia sintomática, se efectuó un estudio caso-control anidado. El muestreo fue no probabilístico, de casos consecutivos. Se procedió a la revisión de 259 historias clínicas de los RN con RCIU, nacidos en el hospital Nacional de Itaguá, de enero de 1999 a diciembre del 2001.
Los criterios de inclusión para el estudio descriptivo fueron:
]]>- Los RN con diagnóstico de RCIU (ver definición operacional), nacidos en el hospital durante el periodo de estudio.
Fueron excluidos los mortinatos por no contar con la edad gestacional estimada.
Para hallar la incidencia de policitemia, se incluyeron a todos los RN con RCIU que contaban con hematocrito; y para estudiar los factores asociados al desarrollo de policitemia sintomática, se incluyeron solo aquellos RN con RCIU y con diagnóstico de policitemia, que fueron agrupados en sintomáticos y asintomáticos.
Las variables medidas en las madres fueron: edad, paridad, estado civil, nivel educacional; consumo de tabaco, alcohol o drogas; número de controles prenatales, peso previo al embarazo, peso al final del embarazo, ganancia de peso, estatura, índice de masa corporal (IMC), presencia de patología, modo de culminación del embarazo.
Las variables medidas en los recién nacidos fueron: sexo, peso, longitud y perímetro cefálico al nacimiento con sus respectivos percentilos, edad gestacional, APGAR, antecedente de sufrimiento fetal, presencia de asfixia perinatal, tipo de RCIU (simétrico o asimétrico), presencia de malformaciones, facies sindromática, hemoglobina y hematocrito en las primeras horas de vida, presencia o no de síntomas compatibles con síndrome de hiperviscosidad, otras patologías desarrolladas; fallecimiento en la sala de partos y durante la primera semana de vida y sus causas.
Definición operacional de las variables: Se consideró portador de RCIU a aquel RN cuyo peso de nacimiento se hallaba por debajo del percentil 3, con el fin de evitar incluir a los RN pequeños pero sanos. Esta se considera una opción válida, en caso de no contar con el seguimiento ecográfico del crecimiento fetal(7).
Para clasificar a los RN según datos somatométricos y edad gestacional, se empleó la curva de crecimiento de H. Lejarraga(7).
Se clasificó a los RN como portadores de RCIU simétrico, si todas las medidas antropométricas (peso, circunferencia cefálica y talla) estaban por debajo del percentil 3; y asimétrico si solo una o dos medidas se hallaban por debajo de dicho percentil.
La estimación de la edad gestacional de los RN, se realizó al nacimiento con el test de Capurro. Se consideraron prematuros a los nacidos con < 37,4 semanas de edad gestacional, y de término a los nacidos de 37,5 a 42 semanas.
]]> El RN se catalogó como policitémico cuando el valor de hematocrito obtenido de sangre venosa periférica, después de las dos horas de vida, superaba los límites considerados normales para la edad gestacional y peso de nacimiento, según valores de referencia(8).El diagnóstico de asfixia perinatal, se efectuó cuando el RN contaba con dos o más de los siguientes antecedentes: sufrimiento fetal agudo, pH < 7,10 al nacimiento, APGAR < 3 al minuto o < 6 a los 5 minutos de vida, manifestaciones clínicas de asfixia (encefalopatía hipóxicoisquémica, aspiración de meconio, hipertensión pulmonar persistente, insuficiencia renal aguda, shock cardiogénico)(9).
Las madres se catalogaron como adolescentes si tenían ≤ 19 años, y añosas si tenían ≥ 35. Se consideró control prenatal suficiente, si se efectuaron 7 controles o más. Fue catalogado como bajo el IMC inferior a 19(10).
Se clasificó a las madres en dos categorías, según que el peso previo al embarazo fuera < 55 Kg. o ≥ 55 Kg. Considerando la estatura de las madres, fueron divididas en dos categorías, < 1,55 m o ≥ 1,55 m. La ganancia de peso se calificó como inadecuada, si fue < 7,4 Kg. a las 32 semanas, < 9 Kg. a las 36 semanas, < 9,7 Kg. a las 38 semanas, y < 9,9 Kg. a las 40 semanas(10).
Tamaño de muestra: Considerando que la incidencia de policitemia en los RN con RCIU es de 15%(11), para un intervalo de confianza de 95% y una amplitud de intervalo de 0,10, la mínima población a ser estudiada según tabla para estudio descriptivo con variable dicotómica es de 196(12).
Gestión y análisis de datos: Los datos fueron recolectados en una planilla precodificada y registrados en el sistema informático Excel; para su análisis fueron transferidos al sistema Epi-info 2002.
Las variables continuas se expresan como media y desvío estándar. Las variables categóricas y nominales, como proporciones con intervalo de confianza de 95%.
Para analizar la influencia de las variables predictoras de policitemia sintomática (asfixia perinatal, tipo de RCIU, presencia de plaquetopenia en el RN, ser hijo de preeclámptica o no), se empleó la prueba de chi cuadrado, y chi cuadrado con corrección de Yates o test de Fisher, en los casos indicados. Para determinar la fuerza de asociación entre variables se calculó el OR. Se compararon las medias de hematocrito entre los RN sintomáticos y asintomáticos con la prueba de Mann Whitney. Una p< 0,05 se consideró significativa.
Resultados
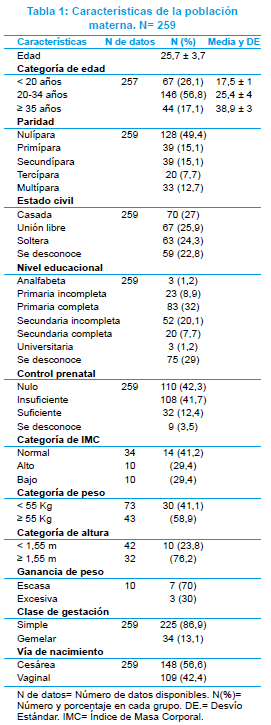
]]> Para el estudio descriptivo, se incluyeron 259 RN con RCIU nacidos en el Hospital Nacional de Itauguá, entre enero de 1999 a diciembre del 2001.Al analizar las características de la población materna, se pudo constatar que la mitad de las madres fueron nulíparas, 128 (49%), y 33 (12,7%) fueron multíparas.
La cuarta parte de la población materna estaba constituida por adolescentes, 67 (26%); y 44 (17%) eran añosas. El control prenatal fue insuficiente y nulo en la mayoría, 218 (84%); 63 (24%) de las madres eran solteras. Al analizar el nivel de instrucción de las madres, se encontró que 3(1%) fueron analfabetas y 106 (41%) solo contaban con estudios primarios.
En 34 madres se conocía el peso previo al embarazo y la estatura; constatándose que 10 (29,4%) tenían un IMC bajo. En 73 madres se contaba con el peso previo al embarazo, comprobándose que en 30 (41%), el mismo fue inferior a 55 Kg. En 10 madres se tenía el dato de ganancia de peso en el embarazo, 7 de ellas tuvieron escasa ganancia, según valores normales para la edad gestacional. En 42 madres con datos de estatura, se halló que 10 (23,8%) eran de baja estatura. Solamente 2 madres eran consumidoras de tabaco.
Las gestaciones fueron simples en 225 (87%), y gemelares en 34 (13%). Hubo un ligero predominio de nacimiento por cesárea, que se produjo en 148 (57%) de los RN.
Los datos referentes a la población materna se pueden apreciar en la Tabla 1.

Considerando las características de los recién nacidos, se vio un ligero predominio de RN de sexo femenino que fueron 149 (57,5%); mayor proporción de RN fueron prematuros, 165 (64%), con una media de edad gestacional de 33,1 ± 3,1 semanas, y media de peso de 1414 ± 408 gramos. Tuvieron una RCIU tipo simétrico, 220 RN (84,9%). Presentaron asfixia perinatal 37 (14,2%) de los RN. Datos detallados de los RN se pueden observar en la Tabla 2.
]]>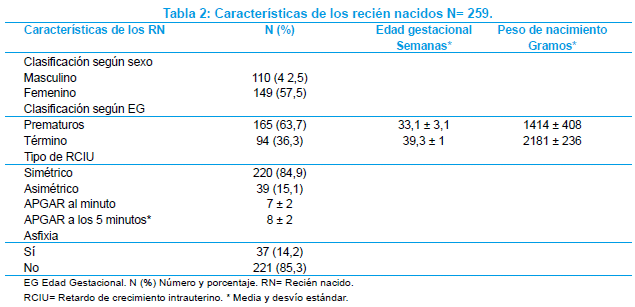
Fallecieron en la primera semana de vida 24 RN (9,2%); 17 dentro de las 24 horas y 7 después de las 24 horas; muchos de ellos presentaban patologías asociadas (Tabla 3).

Las causas más frecuentes de RCIU halladas en la población estudiada fueron la hipertensión materna observada en 87 (33,5%), y madre adolescente en 67 (25,9%). La distribución de la patología hipertensiva en las madres se presenta en la Tabla 4.

Debe mencionarse que 17 (6,5%) de las madres, tenían infecciones del grupo STORCH; de ellas la más frecuente fue la sífilis que se halló en 13 (5%), en tanto que la toxoplasmosis y enfermedad de Chagas se halló en 1 caso respectivamente, (0,38%); 2 (0,7%) RN que presentaban signos clínicos compatibles con infección congénita, pero no contaban con estudio serológico.
Cabe resaltar que en 45 RN (17,3%), no se halló causa aparente de RCIU. Estos datos se encuentran graneados en la Figura 1.
]]>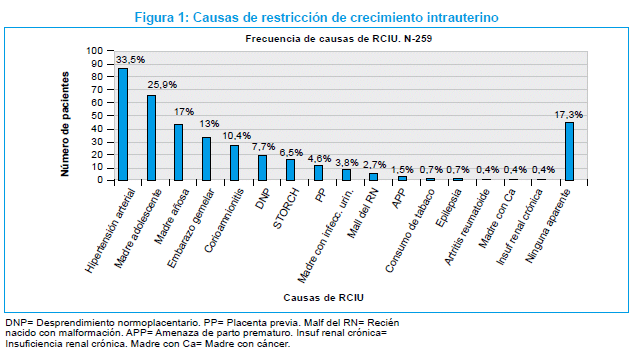
En 96 RN (37%), existía más de una causa de RCIU (Tabla 5).

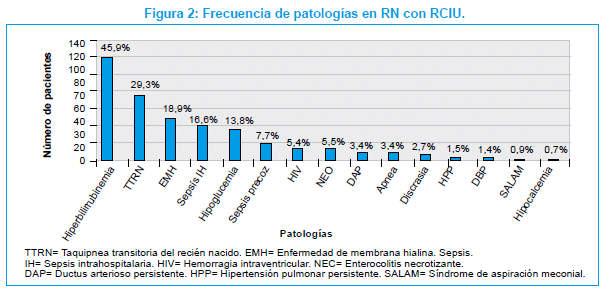
Las patologías más frecuentes presentadas por los RN fueron: hiperbilirrubinemia en 119 (47%), taquipnea transitoria del RN (TTRN) en 76 (30%), enfermedad de membrana hialina (EMH) en 49 (19%), sepsis intrahospitalaria (sepsis IH) en 43 (17%), hipoglucemia en 36 (14%). Las patologías propias de la prematuridad y la sepsis se desarrollaron con menor frecuencia, como puede apreciarse en la Figura 2.
De 195 RN que contaban con hematocrito, 53 (27%) presentaron policitemia. En el grupo de 195 RN, 147 fueron prematuros y 48 de término. Del grupo de niños prematuros 32 (22%) desarrollaron policitemia; y en el grupo de RN de término 21 (44%). La media de edad gestacional de los RN con policitemia fue 36,7 ± 2,4 semanas, y la media de peso de nacimiento 1823 ± 350 gramos.
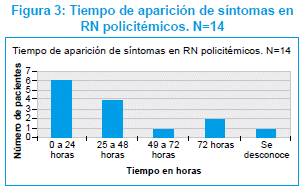
De los 53 RN policitémicos, 14 (26%) presentaron síntomas. 10 RN desarrollaron síntomas en las primeras 48 horas de vida, y 3 RN después de las 48 horas; en un RN no se pudo determinar con precisión el momento de aparición de los síntomas como puede verse en la Figura 3.
]]>
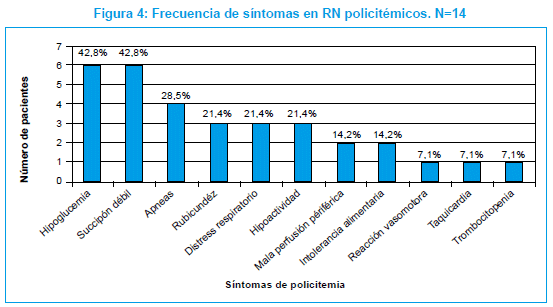
Los síntomas más frecuentes en los RN policitémicos fueron: hipoglucemia, que se presentó en 6 (43%), succión débil en 6 (43%), apneas en 4 (28%), y distress respiratorio e hipoactividad en 3 RN (21%). En la figura 4 se observan los síntomas presentados por los RN con policitemia.
Para evaluar los factores relacionados al desarrollo de policitemia sintomática, se incluyeron los RN con policitemia, que fueron 53. Al analizar la asociación de asfixia perinatal con desarrollo de policitemia sintomática, se halló que solo 2 RN fueron asfixiados, de éstos 1 RN (50%) presentó síntomas de policitemia; en cambio del grupo de RN no asfixiados que fueron 51, 13 (25,4%) tuvieron síntomas de policitemia. Aunque mayor proporción de RN asfixiados presentaron policitemia sintomática, OR= 2,92, la diferencia de estas proporciones no fue significativa, p= 0,46, Test de Fisher.
Evaluando el tipo de RCIU y su influencia en el desarrollo de síntomas de policitemia; se notó que del grupo de RN con RCIU asimétrico, que han sido 7, resultaron sintomáticos 3 (42,8%); y del grupo de RCIU simétrico, que fueron 46, tuvieron síntomas de policitemia 11 (23,9%); aunque se puede notar que mayor proporción de RN con RCIU asimétrico desarrollaron síntomas, la diferencia de proporción no resultó significativa, OR= 2,39. p=0,26, Test de Fisher.
Considerando la importancia de la patología materna, como predictor de la aparición de síntomas; se constató que 25 RN fueron hijos de madres pre-eclámpticas, y de éstos 8 (32%) presentaron síntomas de policitemia; en tanto que de 28 RN hijos de no pre-eclámpticas, 6 (21,4%) desarrollaron síntomas. Si bien existía un ligero predominio de los hijos de pre-eclámpticas en el grupo sintomático, la diferencia no alcanzó significación estadística, OR= 1,73. p=0,38, chi cuadrado.
Evaluando la trombocitopenia como factor asociado a la policitemia sintomática, se halló que en el grupo de RN policitémicos, ninguno de los 5 RN con plaquetopenia presentó síntomas de policitemia 0 (0%); en cambio de 44 RN sin plaquetopenia, 12 (27,2%) tuvieron síntomas, la diferencia no fue significativa, OR= 0,00. p=0,22, Test de Fisher.
Para analizar si el nivel de Hto. influía en el desarrollo de síntomas de policitemia, se compararon las medias de Hto. en los RN sintomáticos y asintomáticos.
La media de Hto. en el grupo de RN sintomáticos fue de 62,3 ± 4,1, y en los RN asintomáticos de 59,5 ± 6,8; fue levemente superior en los sintomáticos, pero la diferencia no alcanzó significancia estadística, p=0,283.
]]> Estos datos se pueden apreciar en la Tabla 6.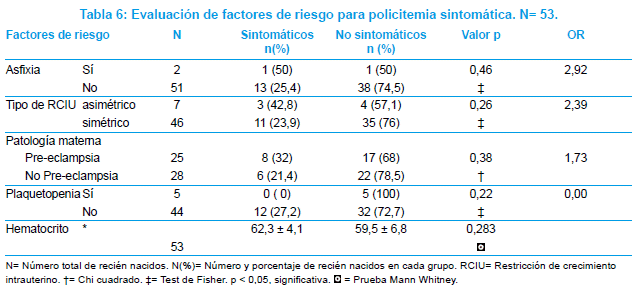
Discusión
En el presente estudio se incluyeron 259 RN con RCIU. La cuarta parte de las madres de estos niños eran adolescentes, una proporción bastante elevada si se compara con un estudio europeo, en el cual 7% de las madres de RN con RCIU fueron adolescentes(13). Esta diferencia se explica posiblemente porque en nuestro país una gran proporción de adolescentes se embarazan, debido probablemente a la falta de educación sexual. Además, en las adolescentes embarazadas, se han hallado varios factores que pueden conducir a RCIU; 17 de las madres adolescentes tuvieron pre-eclampsia, 12 fueron de bajo peso y 5 tuvieron lúes. Esto comprueba que, la elevada incidencia de RCIU en embarazadas adolescentes, se debe a que en ellas son frecuentes patologías, como las infecciones de transmisión sexual, consumo de drogas, nutrición inadecuada, que repercuten negativamente en el crecimiento fetal, y a esto se suma generalmente el control prenatal tardío. Algunos autores señalan, que la RCIU en embarazadas adolescentes está en relación más con el peso previo al embarazo, la talla y el aumento de peso durante el mismo, y no depende de la edad materna(14).
En el presente trabajo se ha comprobado que 44 madres (17%) tenían 35 años o más, proporción menor a lo hallado en un estudio europeo(13), en el cual 27% de las madres de RN con RCIU fueron añosas; en países más desarrollados, las parejas estables se forman a una edad más avanzada, y la decisión de tener un hijo es tomada con mayor responsabilidad y en forma planificada.
Las patologías halladas con mayor frecuencia en las madres añosas fueron, la pre-eclampsia, hipertensión crónica, e hipertensión crónica más pre-eclampsia. Lo señalado, apoya el concepto establecido que la RCIU en las embarazadas añosas ocurre por la presencia de patologías maternas que contribuyen a su desarrollo, así como a los cambios escleróticos vasculares frecuentes a esa edad. Sin embargo, debe destacarse que los resultados de las investigaciones con respecto a la mayor incidencia de RCIU en embarazadas añosas son dispares, pues Melchor y col.(15) efectuando un estudio comparativo entre productos de embarazadas de 20 a 29 años y de más de 35 años, han hallado que la RCIU en este último grupo no fue significativamente más elevada.
Otro hallazgo llamativo fue, que 106 (41%) de las madres solo contaban con un nivel de instrucción primaria y 3 (1%) fueron analfabetas, coincidiendo con publicaciones que señalan, que las madres sin instrucción o con un bajo nivel de educación, tienen dos veces más probabilidades de tener un hijo con RCIU; y el riesgo disminuye al aumentar el nivel de instrucción de las mismas(13).
Posiblemente relacionado al bajo nivel de escolaridad materna, se halló que 84% de las madres tuvieron control prenatal insuficiente o nulo; pues por estudios previos se ha comprobado que el bajo nivel de instrucción se asocia a bajos ingresos económicos, y malos hábitos de salud (inicio tardío del control prenatal, y nutrición inadecuada)(13).
]]> Entre las patologías maternas asociadas a RCIU, llama la atención la alta incidencia de la enfermedad hipertensiva del embarazo, que se observó en 87 (33,5%) de las madres, siendo la hipertensión inducida por el embarazo la preponderante, pues la presentaron 64 de ellas. Esto coincide con lo hallado en otro estudio efectuado en nuestro país, en el cual la patología más frecuente en madres de RN con RCIU, después de la anemia, fue la hipertensión arterial, que se observó en 37,5% de las madres(16). En cambio, en estudios europeos, la incidencia hallada de hipertensión arterial en madres de RN con RCIU es mucho menor, 3 a 4,8%(13,16). La diferencia de incidencia de enfermedad hipertensiva del embarazo en los países puede deberse a factores genéticos, que aparentemente están implicados en el desarrollo de esta patología(15). Además, nuestra población de embarazadas está constituida en gran parte por adolescentes y adultas jóvenes, en quienes la enfermedad hipertensiva del embarazo es más frecuente.Otra causa preponderante de RCIU corroborado, fue la gestación gemelar, ya que 34 (13%) de los RN con RCIU fueron producto de embarazo gemelar; incidencia semejante al del estudio efectuado anteriormente en nuestro país, en el cual 14,7% de los RN con RCIU fueron gemelares(16). Otra investigación pudo comprobar, que hasta un 40 % de productos de embarazo gemelar presentan RCIU(17).
Llama la atención que 27 madres (10,4%), presentaron corioamnionitis, y 10 (3,8%) infección urinaria. El estudio anterior, en nuestro país(16), halló que 1,6% de las madres de RN con RCIU tuvieron infección urinaria; en cambio en un análisis europeo la incidencia fue de 7,5%(13). La asociación de la RCIU con infección urinaria materna, corioamnionitis, y amenaza de parto prematuro, se debe probablemente a la alteración de la circulación uteroplacentaria que ocurre en estas patologías o, a la presencia de un factor que predispone tanto a la RCIU como a la infección materna, como el estado nutricional deficiente de la embarazada. Así, se ha comprobado que existe relación entre deficiencia de hierro y zinc en el embarazo, y el desarrollo de RCIU, rotura prematura de membranas, e infección(10).
En cuanto a consumo de drogas, se encontró solo 2 madres consumidoras de tabaco, 0,8% de la población. Proporción bastante baja al compararla con un estudio europeo, en el que se halló que el 41 % de las madres de RN con RCIU son fumadoras, y que las embarazadas fumadoras tienen un riesgo 1,57 veces mayor de tener hijos con RCIU(13). La diferencia de consumo de tabaco en embarazadas con RCIU de estos estudios, tal vez se debe a que el hábito de fumar en mujeres de nuestro país, al parecer se halla más arraigado en aquellas pertenecientes a un nivel socioeconómico medio-alto, en cambio la población estudiada correspondía a un grupo socioeconómico bajo. Por otro lado, no se halló ningún caso de madre consumidora de alcohol u otras drogas, aunque en la realidad vemos que estos hábitos son muy frecuentes actualmente en nuestro país, sobretodo en jóvenes.
Sorprendentemente en 45 (17,5%) de los RN no existía causa aparente de RCIU, pero debemos señalar que no se ha analizado la presencia de anemia en la embarazada; sin embargo en el estudio efectuado previamente en nuestro país, esta patología se halló en 48% de las madres de RN con RCIU(16); y en un estudio europeo se comprobó que el 28% de las madres de RN con RCIU eran anémicas(13). Además, en muchos casos no se contaba con datos como, el estado nutricional de la embarazada, las características de la placenta (presencia de infarto, tamaño de la placenta, calcificaciones, etc.); tampoco se efectuaron estudios cromosómicos de la placenta; serología para STORCH; por lo tanto, no puede descartarse que hubieran existido cualquiera de estos factores causales, así como el mosaicismo confinado a la placenta, que puede ser responsable de hasta un 20% de RCIU sin causa aparente(18).
El presente estudio comprobó además que, de 34 mujeres con datos de IMC, 10 (29%) lo tenían bajo; y de 73 embarazadas con datos de peso previo al embarazo, 30 (41%) eran de bajo peso. Nieto y col.(19), realizando un estudio caso-control para evaluar la influencia de los factores de riesgo constitucionales y nutricionales maternos para el desarrollo de RCIU, hallaron que el peso pre-gestacional bajo y la escasa ganancia de peso en el embarazo fueron 4,5 y 2,9 veces más frecuentes respectivamente, en el grupo de madres de RN con RCIU.
Es llamativo el hallazgo de la alta incidencia de prematuros entre los RN con RCIU, 165 (63,7%), sabiendo que las patologías que producen RCIU también predisponen al nacimiento prematuro por un lado; además en muchos casos el embarazo debió ser interrumpido por hallarse amenazado el bienestar de la madre y/o del feto. El último factor mencionado, explica el predominio de nacimientos por cesárea registrado en esta población.
Cabe destacar que predominaron los RN con RCIU simétrico, que constituyeron el 85% de la población; debido a que se empleó un criterio muy estricto para el diagnóstico de RCIU, el percentil 3, incluyéndose casos severos de RCIU; además, mayor proporción de los RN incluidos fueron prematuros, con factores causales que actuaron desde etapas tempranas de la gestación, comprometiendo todas las medidas antropométricas.
Una elevada proporción de RN sufrieron asfixia perinatal, 37 (14%), y ésta fue la principal causa de muerte neonatal temprana; hallazgo similar al estudio anterior en nuestro país(16). La incidencia hallada de asfixia en RN con RCIU en las publicaciones oscila entre 2 y 6%(13,20). Como en este estudio se incluyeron casos severos de RCIU, y por lo tanto, probablemente con escasa reserva uteroplacentaria, que pudo predisponerlos a desarrollar con mayor frecuencia asfixia.
Las patologías presentadas por los RN con RCIU, fueron: la hiperbilirrubinemia en 47%, taquipnea transitoria en 30%, policitemia 27%, infecciones 25% (sepsis precoz 8%, sepsis IH 17%), EMH en 19%, alteraciones metabólicas en 15%, asfixia perinatal 14%, hemorragia intraventricular en 6%, y NEC en 5%. En un estudio similar en la India, se encontró una incidencia semejante de policitemia (24%), así como de infecciones y asfixia; sin embargo la incidencia de ictericia (21%), hipoglucemia (7%), y EMH (0,97%), fueron menores(21). Lo mismo se pudo comprobar en otra investigación, en la cual se halló que la incidencia de EMH en RN con RCIU fue de 8%(20). La menor incidencia encontrada en estas publicaciones de EMH, hiperbilirrubinemia y alteraciones metabólicas, se debería a que incluyeron en su población, mayor proporción de niños de término.
]]> Es llamativa la alta incidencia de patologías propias de la prematuridad, halladas en los RN con RCIU, que se opone al concepto tan arraigado de que el estrés crónico a que se halla sometido el feto intraútero favorece la maduración precoz de los órganos. Esta creencia tubo su origen al comparar a los RN por peso de nacimiento, y ver que aquellos RN con igual peso pero con RCIU, no presentaban las complicaciones propias de la prematuridad. Sin embargo, los estudios que comparan a los RN con restricción de crecimiento y crecimiento adecuado, de igual edad gestacional, han hallado que los RN con RCIU tienen elevada incidencia de EMH, además de alta tasa de mortalidad fetal, neonatal y perinatal(22,23).Relacionado a la policitemia, se ha podido comprobar que mayor proporción de los RN de término desarrollaron esta complicación, 56%, comparado con 22% en el grupo de prematuros; acorde a otras investigaciones(5,24-26). Al parecer, se requiere cierto tiempo de exposición al ambiente intrauterino hipoxémico, para que se estimule la mayor producción de glóbulos rojos y se desarrolle policitemia.
Entre los 53 RN policitémicos, 14 (26%) desarrollaron síntomas de hiperviscosidad. La incidencia de policitemia sintomática o hiperviscosidad hallada en diferentes investigaciones varía de 34 a 85%(25,26). La mayor incidencia de policitemia sintomática hallada en dichos estudios, puede explicarse porque han incluido como síntomas de hiperviscosidad, hallazgos que podrían corresponder simplemente a la RCIU, como la hipoglucemia, hipocalcemia; o signos de policitemia y no precisamente de hiperviscosidad, como la hiperbilirrubinemia, plétora, etc. Debemos aclarar que en este estudio, se consideraron como síntomas de hiperviscosidad a estos hallazgos, si iban asociados a otros signos de alteración de la circulación.
La frecuencia de manifestaciones clínicas de policitemia hallada por los diferentes autores difiere; así en este análisis se vio que los síntomas más frecuentes fueron la hipoglucemia, seguida por trastornos neurológicos, digestivos y cardiovasculares. Wiswell y col.(24) también encontraron que el síntoma más frecuente fue la hipoglucemia, seguida de alteraciones digestivas y neurológicas; sin embargo otros autores señalan que los trastornos neurológicos son los preponderantes, seguidos por problemas respiratorios y digestivos(5,26).
Al analizar los factores de riesgo para el desarrollo de policitemia sintomática, se estudió la influencia de la asfixia perinatal, la cual podría favorecer el desarrollo de hiperviscosidad al enlentecer la circulación.
Si bien, se encontró una mayor proporción de niños policitémicos asfixiados que presentaron síntomas de hiperviscosidad, con respecto a los no asfixiados, la diferencia no fue significativa. En cambio Ceriani y col.(26), hallaron que el riesgo de desarrollar policitemia sintomática en los RN pequeños para edad gestacional, aumenta 2,8 veces si presentan depresión al nacer. Sin embargo, los criterios que emplearon para el diagnóstico de asfixia han sido diferentes.
Se evaluó el tipo de RCIU y su influencia en el desarrollo de policitemia sintomática, considerando que los RN con RCIU asimétrico generalmente están asociados a factores que alteran la circulación uteroplacentaria, y por lo tanto pueden ocasionar hipoxia intrauterina, dando como consecuencia la policitemia. Efectivamente se pudo comprobar que mayor proporción de RN con RCIU asimétrico desarrollaron policitemia sintomática comparado a los RN con RCIU simétrico; sin embargo la diferencia no alcanzó significancia estadística, probablemente debido a que en el estudio se incluyeron mayor cantidad de niños con RCIU simétrico que asimétrico.
Una investigación señala, que no es el tipo de RCIU sino la severidad de la misma, la que determina la aparición de complicaciones neonatales, como hipoglicemia, hipocalcemia, policitemia, sufrimiento fetal, y asfixia perinatal(27).
Considerando el tipo de patología materna como determinante del desarrollo de policitemia sintomática, se evaluó la influencia de la pre-eclampsia, ya que el empleo de medicación antihipertensiva en la madre, puede ocasionar hipotensión en el feto y enlentecer su circulación. Se pudo notar, que si bien fue mayor fue el porcentaje de RN hijos de pre-eclámpticas que presentaron síntomas de hiperviscosidad, comparado a los RN de madres no pre-eclámpticas, la diferencia no resultó significativa, tal vez por haberse incluido menor cantidad de RN cuya RCIU fue debida a una causa distinta a la pre-eclampsia. Una investigación señala la no existencia de relación entre las complicaciones neonatales en niños con RCIU y la patología causante de la RCIU(27).
No se pudo comprobar que la plaquetopenia en el RN, sea predictor de hiperviscosidad e implique necesidad de tratamiento, ya que ningún niño con síntoma de hiperviscosidad tuvo plaquetopenia; además todos los niños que desarrollaron plaquetopenia, fueron asintomáticos.
]]> Es sabido que varios factores distintos de la hiperviscosidad, pueden causar plaquetopenia en el RN, como ser hijo de pre-eclámptica, como fueron muchos de los pacientes incluidos en este estudio. Sin embargo, Wiswell y col.(24), hallaron que 5% de los RN con policitemia sintomática tenían plaquetopenia. Finalmente, no se pudo comprobar que el nivel de hematocrito determinara la aparición de síntomas de hiperviscosidad, pues al comparar las medias de hematocrito de los RN sintomáticos y asintomáticos, no hubo diferencia significativa, acorde a lo hallado en otra investigación(27).
Conclusiones
1. La causa más frecuente de RCIU hallada fue la hipertensión arterial materna.
2. El RCIU simétrico fue la forma de presentación más frecuente.
3. Más de la mitad de los RN con RCIU fueron prematuros.
4. Las patologías desarrolladas con mayor frecuencia por los RN con RCIU fueron la hiperbilirrubinemia, seguida por las enfermedades respiratorias (TTRN y EMH), sepsis IH e hipoglucemia.
5. La policitemia se constató en casi un tercio de los RN con RCIU que contaban con hematocrito.
6. Del grupo de RN policitémicos, la cuarta parte fueron sintomáticos.
7. Aunque no se ha podido evaluar adecuadamente la influencia de factores para el desarrollo de policitemia sintomática, por requerirse de una mayor población para el efecto, se notó un predominio de RN asfixiados, con RCIU asimétrico e hijos de pre-eclámpticas entre los RN sintomáticos.
]]>Referencias
1. Bolzán A, Guimarey L, Norry M. Factores de riesgo de retardo de crecimiento y prematurez en dos municipios de Buenos Aires, Argentina. Rev Chil Pediatr. 2000;71(3):25-8. [ Links ]
2. Adeniyi-Jones S. Intrauterine growth retardation. In: Spitzer Alan R, editors. Intensive Care of the Fetus and Neonate. St. Louis: Mosby; 1996.p. 137-48. [ Links ]
3. Kliegman R. Intrauteine growth retardation. In: Fanaroff-Avroy A, editors. Neonatalogy. St. Louis: Mosby; 2000.p. 202-240.
4. Yoshida S, Unno N, Kagawa H, Shinozuka N. Prenatal detection of a highrisk group for intrauterine growth restriction based on sonographic fetal biometry. Int J Gynecol Obst. 2000;68:225-32. [ Links ]
5. Rammamurthy R, Brans W. Neonatal polycythemia: criteria for diagnosis and treatment. Pediatr. 1981;68:168-74. [ Links ]
6. Werner E. Policitemia e hiperviscosidad neonatales. Clínicas de Perinatología. 1995;3:651-67. [ Links ]
7. Lejarraga H, Fustiñana C. Evaluación de crecimiento fetal al nacer. En: Neonatología Práctica. 3a. Edición. Buenos Aires: Médica Panamericana; 1991. p. 49-50. [ Links ]
8. Klaus MH, Fanaroff A. Cuidados del Recién Nacido de Alto Riesgo. 5ta ed. México: McGraw-Hill Interamericana; 2003. [ Links ]
9. González H. Asfixia perinatal. En: Tapia J, Ventura-Junca P, editores. Manual de Neonatología. 2da edición. Chile: Editorial Mediterráneo; 2000.p. 95-112. [ Links ]
10. Hediger M, Scholl T, Shall J, Miller L, Fisher R. Fetal growth and the etiology of preterm delivery. Obstet Gynecol. 1995;85:175-82. [ Links ]
11. Yu V, Upadhyay A. Neonatal management of growthrestricted infant. Semin Fetal Neonatal Med. 2004;9(5):403-9. [ Links ]
12. Hulley S, Cummings S. Tamaño de la muestra para un estudio descriptivo de una variable dicotómica. En: Hulley S, Cummings S, editores. Diseño de la Investigación Clínica. Madrid: Doyma; 1993 .p. 236. [ Links ]
13. Barbal A, Ortolá C, Villarroya E, Ariza N, Lloret A, Donaire C, et al. Revisión retrospectiva del crecimiento intrauterino retardado en el Hospital General d'Elx; epidemiología y diagnóstico. Clin. Invest Gin. Obst. 1998;22(4):42-54. [ Links ]
14. McAnarney R. Embarazo y maternidad en adolescentes: nuevos datos, nuevos problemas. Pediatr. 1985;19(5):283-85. [ Links ]
15. Melchor J, Fernández-Llebrez L, Corcostegui B, Aranguren G. Influencia de la edad materna avanzada sobre el bajo peso y la prematuridad. Clin Invest Gin Obst. 1994;21(4):32-5. [ Links ]
16. Rojas G, Villalba M. Retardo de crecimiento intrauterino. Rev Ginecol Obstet. 1993;(1): 18-22. [ Links ]
17. Nieto A, Yperten R, Valenzuela P. Factores de riesgo constitucionales y nutricionales en el crecimiento intrauterino retrasado. Clin. Invest Gin. Obstet. 1994;21(2):73-9. [ Links ]
18. Escudero A, Rodríguez E, Fernández C, Orille V, Villaverde S. Embarazo y parto en el crecimiento intrauterino retardado. Clin Invest Gin Obst. 1998;22(8):353-58. [ Links ]
19. Maier R, Bialobrzeski B, Gross A, Vogel M, Duden-hausen J. Acute and chronic fetal hypoxia in monochorionic and dichorionic twins. Obstet Gynecol. 1995;86:973-77. [ Links ]
20. Lestou V, Kolousek D. Confined placental mosaicism and intrauterine fetal growth. Current Topic Arch Dis Child Fetal Neonatal. 1998;79:F223-36. [ Links ]
21. Narang A, Chaudhuri M, Kumar P. Small for gestational age babies: indian scene. Indian J Pediatr. 1997;64(2):221-24. [ Links ]
22. Tyson J, Kennedy K, Bruyles S, Rosenfeld R. The small for gestational age infant: accelerated or delayed pulmonary maduration? Increased or decreased survival?. Pediatr. 1995;95(4):534-38. [ Links ]
23. Piper J, Xenakis E, McFarland M, Elliott B, Berkus M, Langer O. Do growth-retarded premature infants have different rates of perinatal morbidity and mortality than appropiately grown premature infants?. Obstet Gynecol. 1996;87(2): 169-74. [ Links ]
24. Wiswell T, Cornish J, Northam R. Neonatal polycythemia: frecuency of clinical manifestations and other associated findings. Pediatr. 1986;78(1):26-30. [ Links ]
25. Gutiérrez C, Serra J, Hering E, Vaisman S. Policitemia neonatal y eritroféresis. Rev Chil Pediatr. 1988;59(1): 16-20. [ Links ]
26.Ceriani Cernadas J, Garbagnati C. Frecuencia de manifestaciones clínicas asociadas a policitemia neonatal y su correlación con algunas variables perinatales. Arch Arg Pediatr. 1988;86:10-16. [ Links ]
27. Kramer M, Oliver M, Me Lean F, Willis D, Usher R. H. Impact of intrauterine growth retardation and body proportionality on fetal and neonatal outeome. Pediatr. 1990;86(5):707-13.
]]>