Tratamiento del dolor en niños
Treatment of pain in childrens
Dr.: Marco Antonio Narváez Tamayo*
*Médico Anestesiólogo. Sub-especialidad en dolor. Coordinador de la Unidad de Estudio y Tratamiento del Dolor. Hospital obrero N° 1 y Hospital materno infantil de la Caja Nacional de salud. La Paz- Bolivia
]]>
Introducción
El alivio del dolor en el niño se ha caracterizado durante años por la insuficiente atención en el ambiente pediátrico y médico en general. Desde las primeras revelaciones y opiniones como la negación de la existencia del dolor en niños bajo la creencia de la inmadurez del sistema nervioso y vías del dolor hasta el fracaso en su tratamiento, frecuentemente por errores de diversa índole como ser: el uso de fármacos con insuficiente potencia, dosis inadecuadas, intervalos insuficientes o medicamentos exentos de actividad analgésica para determinados tipos de dolor que aquejan al paciente pediátrico.
De gran importancia a considerar es la limitación o el impedimento del niño para expresar, transmitir o precisar su dolor (localización, intensidad, características), es todavía más complejo cuanto menor es la edad del paciente pediátrico. Las características del dolor son invaluables a la hora de decidir el tipo de analgésico que le será de mayor beneficio.
El impresionante avance en las ciencias básicas del dolor, la genética, el impacto funcional que repercute en los distintos órganos y sistemas del organismo a causa del dolor, el progreso espectacular de la ciencia y la imagen han posibilitado conocer y entender las características en sus detalles etiopatogénicos y fisiopatológicos; la evolución y una de las más importantes y de vital trascendencia hoy en día es el definir el tipo de dolor; comprender que la diferencia con el tratamiento ya obsoleto y simplista de dolor igual analgésico; a la verdadera práctica médica correcta y actual de prescribir un fármaco analgésico, antiinflamatorio, neuromodular, anticonvulsivante, opiáceo, etc; en función al perfil del dolor y a la entidad clínica especifica que estamos tratando.
De manera práctica podemos clasificar el dolor desde el punto de vista de las estructuras involucradas en:
1. Dolor nociceptivo
a) Somático
]]> b) Visceral2. Dolor neuropático
3. Dolor mixto ó coexistente
4. Dolor psicógenico
Con esta base fundamentada dirigiremos efectivamente nuestro planteamiento terapéutico, sin descuidar características individuales de cada enfermo, como son los antecedentes de enfermedades concomitantes (gastropatía, hepatopatía, idiosincrasia, hipersensibilidad, nefropatía o coagulopatía), sin descuidar las características nociceptivas propias de cada enfermedad productora del síndrome doloroso.
Consideraciones puntuales nos ayudaran a obtener los mejores resultados respecto al alivio del dolor en el niño. Este es el objetivo fundamental de esta revisión, la cual pretende ser un instrumento en busca de mejores días para el niño que sufre dolor.
Recordar que cada niño constituye una totalidad histórica, psíquica y socio cultural, esto hace que cada ser humano le atribuya una palabra que le ayude a describir la experiencia que identifique su dolor o sufrimiento y que el dolor físico en una o más partes del cuerpo la describan como una sensación desagradable y por lo tanto una experiencia emocional que modifica su estado de ánimo.
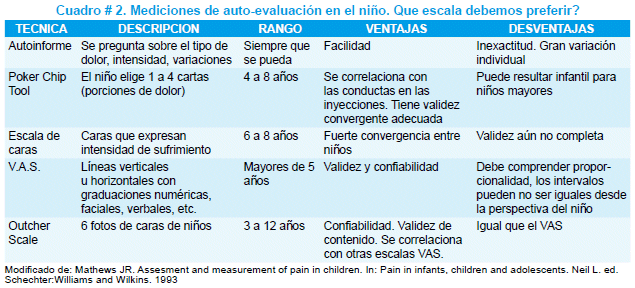
A propósito de la dificultad del niño al transmitir su experiencia dolorosa; son de extrema importancia el uso de diverso tipo de escalas y medidas según la edad del paciente pediátrico que nos facilitan la mejor evaluación posible. Ver cuadros # 1 y 2.
]]>

Barreras para el adecuado control del dolor en el niño
Es útil identificar aquellos aspectos que dificultan o impiden el adecuado control del dolor en el paciente pediátrico. Para evitar que estas barreras limiten nuestro resultado son citadas a continuación para posteriormente, proponer conductas para su práctica y efectiva solución:
1. Incorrecta evaluación del dolor en el paciente pediátrico
2. Pobre valoración de las características de cada tipo de dolor
3. Dificultad en la medición de la intensidad dolorosa
]]> 4. Carencia de conocimientos respecto al dolor de parte del personal de salud5. Inadecuado uso de los coadyuvantes analgésicos
6. Temor a equivocarnos
7. Miedo al uso de opioides
8. Uso inadecuado de dosis e intervalos de los analgésicos
9. Resistencia del médico al manejo multidisciplinar del paciente con dolor
10. Falta de información sobre técnicas y procedimientos intervencionistas efectivos para el control del dolor.
11. Barreras administrativas para el uso de analgésicos opiodes
12. Acceso y disponibilidad limitada a opioides potentes
13. Creencia de que la morfina esta solo indicada para el dolor por cáncer y en la etapa final de la vida
]]> 14. Miedo a la dependencia o adicción en el uso de opioides potentes15. Efectos adversos severos como la depresión respiratoria
16. Pobre uso de técnicas cognitivo conductual en el paciente con dolor
Métodos de valoración
El diagnóstico del tipo de dolor en el niño requiere una exploración meticulosa y exhaustiva, pues el pequeño paciente puede ser incapaz de indicar que tiene dolor y mucho menos de describirlo.
Cuantificar la intensidad dolorosa es una tarea laboriosa pero absolutamente necesaria pues en función a su intensidad y las características del dolor definiremos el planteamiento terapéutico.
Se han diseñado distinto tipo de escalas, técnicas y cuestionarios específicos para niños según su edad y que nos permiten lograr un acercamiento sustancial que mejora en gran medida nuestros resultados y la eficiencia de nuestros tratamientos. Citaremos las más utilizados y con mayor aceptación en el ámbito médico del dolor. Ver cuadros # 1 y 2.
Estos métodos se pueden dividir en subjetivos; que se basan en la capacidad del auto-informe de niño y en objetivos, en los cuales el observador, en función de los cambios de comportamiento que habitualmente se asocian con el dolor como son: el llanto, la expresión facial, las expresiones vocales, la posición antálgica, y las actitudes corporales y del entorno nos permiten llegar a puntuaciones y definiciones más cercanas al grado de dolor o sufrimiento del niño con dolor.
Estos instrumentos de medición deben estar en relación con la edad y capacidades del paciente pediátrico (cuadro # 3). Son de gran utilidad en este grupo etario técnicas y escalas como el "auto-informe, técnica de Póker Chip Tool, la escala de caras, la escala visual análoga, la Outcher scale, la escala de Susan Givens Bell, etc". Ahora nos referiremos a las más utilizadas y recomendadas:
]]>
La escala de caras es un método visual, desde una sonriente y radiante hasta la carita de llanto desenfrenado y sufrimiento, es útil en niños de 5 a 8 años y ampliamente utilizada no solo en la práctica clínica sino también en investigación, ver figura # 1.


La escala visual análoga es el método visual más utilizado en el paciente adulto y el pediátrico mayor a los 6 años. Es una línea horizontal o vertical de 10 cm; desde un punto inicial: sin dolor hasta el extremo de dolor insoportable. En el reverso para el facultativo puede estar la relación en centímetros del 0 al 10, diferenciando el 0 como ausencia de dolor, 1, 2 y 3 dolor leve; 4, 5 y 6 como dolor moderado; 7, 8 y 9 como dolor severo o fuerte y el extremo 10 como dolor insoportable. Esta escala esta actualmente validada plenamente para el uso clínico y la investigación médica.
La escala de Susan Givens Bell, aporta una asociación bastante útil al expresar en su contexto 2 tipos diferentes de signos: los signos conductuales y los signos fisiológicos, en la segunda parte lo atractivo de este tipo de evaluación y medición es la respuesta sistémica a la presencia dolorosa expresada en la frecuencia cardiaca, presión arterial sistólica, la frecuencia respiratoria, sus cualidades, la saturación de oxigeno, etc.
]]> Tratamiento del dolor en el niñoAnalgésicos. De importante mención es el hecho de la inexistencia al día de hoy de alguna prueba que respalde la mayor parte de las creencias sobre los peligrosa asociados a la analgesia, y más bien por el contrario existe demasiada evidencia del devastador efecto del dolor no controlado; son numerosos los órganos y sistemas del cuerpo humano que se ven afectados por la intensidad y duración del dolor. Destacar que los más vulnerables son el sistema cardiovascular, el respiratorio el endocrinológico hasta el sistema inmune y de defensa. Esto sin mencionar la cadena de sucesos que afectan la capacidad intelectual, actividad, psicología, horas sueño, descanso y horas de juego alterados por este agobiante problema.
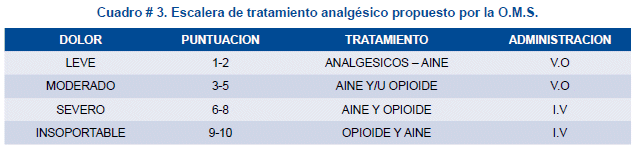
Las siguientes son propuestas para el uso racional de los analgésicos en el paciente pediátrico. Para facilitar la compresión acción de la terapia farmacológica contra el dolor, es necesario diferenciar estos niveles de intensidad dolorosa.
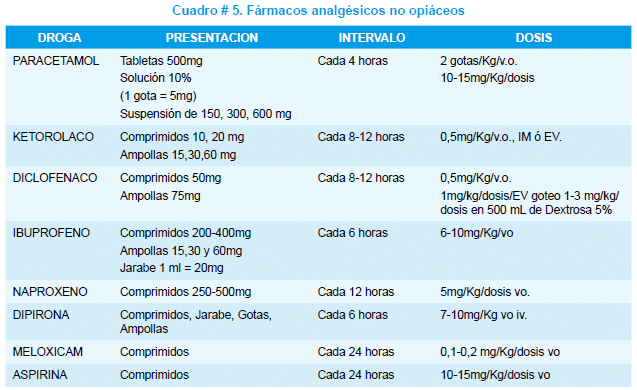
En el dolor leve y moderado los medicamentos no opiáceos son los de elección (cuadro # 5). Su prescripción debe ser a intervalos regulares y adelantarse al nuevo episodio de dolor, es decir no esperar que haya dolor para la administración de los fármacos analgésicos. Recordar que los no opiáceos tienen todos ellos techo analgésico; es decir una vez alcanzada la dosis recomendada y el efecto analgésico, mayores dosis no mejoran la calidad analgesia, sino mas bien aumentan las complicaciones y los efectos adversos. Se debe usar la vía oral, siempre que sea posible, no se aconseja la vía intramuscular por el gran temor en el niño asociado al pinchazo, el periodo de latencia hasta el efecto analgésico y la variabilidad en su absorción desde el músculo. Otra opción es la administración por vía rectal.
En el dolor moderado a severo se deben emplear opiáceos, que empleados correctamente son muy seguros y eficaces en el alivio del dolor (cuadro # 6).
]]>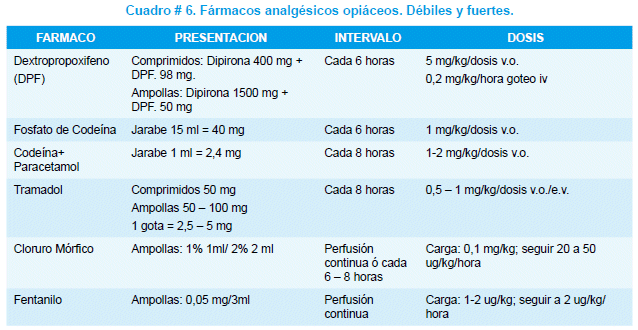
Tienen la gran ventaja de no poseer techo analgésico, es decir permiten elevar su dosis hasta conseguir el efecto analgésico deseado, ahora bien, es importante conocer que cuando son utilizados para el control y alivio del dolor es decir como analgésicos no producen ni adición ni depresión respiratoria, observándose la peculiaridad de que el dolor de cierta manera protege o evita la aparición de efectos secundarios tan injustamente temidos. Otro aspecto fundamental es saber que estos fármacos pueden ser utilizados prácticamente por cualquier vía, deben ser administrados en intervalos regulares o en infusión continua (cuadro # 3).
Los anestésicos locales en indicaciones precisas son muy útiles y de nobles beneficios; en procedimientos menores como la venopunción, vacunaciones y pequeñas intervenciones dermatológicas, biopsia, etc. En estos casos es de gran utilidad la crema "EMLA®": "Anestecin® Lidocaína y Prilocaina al 2,5%, recordando que no es de efecto inmediato, sino mas bien requiere un apósito oclusivo de por lo menos 20 a 40 minutos. Proporciona una analgesia de 0,3 cm en profundidad, su uso debe ser sobre piel intacta y nunca en mucosas ni heridas, esto debido a la posible toxicidad de la prilocaina al atravesar la mucosa y producir en dosis repetidas metahemo-globinemia. Las características farmacocineticas y farmacodinamicas en el paciente pediátrico deben tomarse en cuenta con el mayor rigor posible para evitar posibles daños y adelantarse a los efectos adversos inevitables (cuadro # 4).
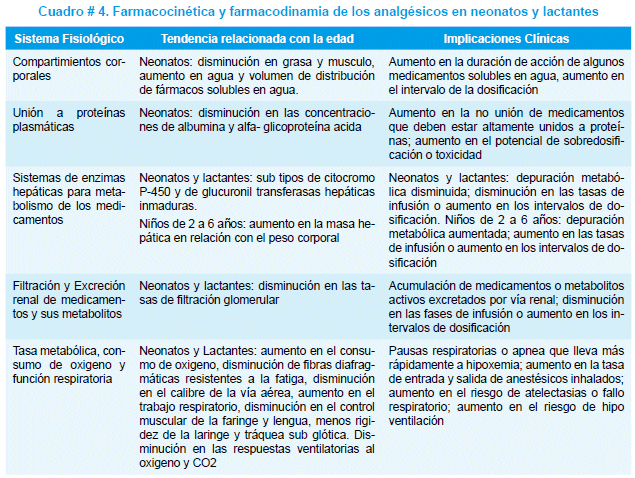
Finalmente los fármacos coadyuvantes son parte fundamental del tratamiento asociado pero coherente del dolor. Su uso pese al gran beneficio que provee es poco utilizado en el paciente pediátrico.
Entre los más utilizados y recomendados están los ansiolíticos e hipnóticos; que son de extrema utilidad al proveer un adecuado descanso nocturno en el paciente que sufre dolor crónico, los fármacos recomendados para este efecto son las benzodiacepinas como el loracepam, oxacepam y midazolam, dependiendo de la edad del niño. De invaluable ayuda ante síndromes dolorosos de características neuropáticas, están los antidepresivos, estos fármacos nos ayudan a modelar el estado de ánimo de los pacientes con dolor crónico que muy frecuentemente forman un círculo vicioso de dolor ansiedad depresión dolor. La amitriptilina, es perfectamente bien tolerado en al ámbito pediátrico, con las debidas precauciones en su cinética e interacciones farmacológicas puesto que son enfermos que reciben una serie de fármacos. La dosis pediátrica es de 0,5 - 1 mg/kg al acostarse, pudiendo elevarse la dosis hasta 5 mg/kg.
El uso de corticoides también es de gran utilidad en situaciones especiales como ser la hepatomegalia, infiltración tumoral del SNC o raíces nerviosas, la hipertensión intracraneana asociada a tumor cerebral y el dolor óseo refractario ó secundario a metástasis óseas. Un aspecto muy interesante es que la asociación de este tipo de fármacos nos va a promover un mejor estado de ánimo y la estimulación del apetito tan necesaria en diversos cuadros de dolor crónico muchas veces asociado al cáncer. El fármaco de elección en este grupo es la dexametasona con una dosis de ataque de 10 mg/m2/SC, para seguir con 4-8 mg/m2/SC, cada 6 h ya sea un pulso corticoideo o un tratamiento corticoideo continuo. Son de mucha ayuda las medidas dietéticas, con apoyo de líquidos en cantidad suficiente y el uso de laxantes. Habitualmente estas sencillas medidas y alguna supervisión dietética puede ser suficiente para antagonizar el efecto gastrointestinal de los opiaceos.
Por último, en este grupo importante de fármacos, también debemos considerar el uso de neurolépticos cuando el paciente álgido se encuentra extremadamente ansioso, agitado o combativo. El más indicado actualmente es el haloperidol. La dosis pediátrica recomendada es de 0,01 -0,02 mg/kg/IV/día y de aquí titular la dosis hasta encontrar el efecto deseado.
]]> Manejo del dolor en el niño con cáncerEl impacto del dolor y la complicada dinámica de sufrimiento en los niños y adolescentes, implica una disminución en las condiciones de vida y esto no debe ser sub estimado. El médico debe tomar la responsabilidad en todos los aspectos del manejo del dolor, asegurando la contribución de los padres, tutores o responsables del estado de salud y bienestar del niño. Además en el paciente oncológico hay que tener un alto grado de sospecha y anticipación de las lesiones previsibles que pueden aparecer en el curso del tratamiento o la enfermedad. Los miedos referentes al uso de opioides y de que solo deben asociarse al final de la vida han limitado que se extendiera su uso en el dolor crónico de origen oncológico.
Hoy se reconoce muy poco por no decir que se ignora el sufrimiento de los enfermos de cáncer en la fase terminal, sobre todo en la infancia, puesto que en esta etapa de la vida el niño es más vulnerable física, económica, social y hasta legalmente; más grave aún si el niño presenta déficit cognitivo. Es relevante y muy perjudicial el prejuicio y temor al uso de la morfina en la cantidad adecuada y a intervalos correctos, la falta de previsión para evitar el dolor de la enfermedad, hace que este fenómeno afecte primero al paciente y en forma directa y proporcional a sus cuidadores.
Se ha demostrado desde 1993 a través de grupos de interés como la OMS, que el dolor en el niño representa un grupo tremendamente vulnerable y con altos índices de insuficiente alivio del dolor y redactan las siguientes consideraciones:
1. El control del dolor debe ser considerado como un componente esencial del tratamiento oncológico, y que con el uso apropiado de la tecnología y recursos disponibles, la mayoría de los niños con cáncer pueden recibir un adecuado control del dolor y cuidado paliativo en cada lugar del mundo aunque la terapia especifica no esté disponible
2. Los analgésicos opiáceos potentes deben ser utilizados para el alivio del dolor moderado a severo ya que son simples de suministrar y eficaces en el control del dolor; se pueden utilizar solos o en adición a los analgésicos no opiáceos o coadyuvantes según cada perfil del dolor de manera individual.
3. La terapia farmacológica opiácea debe ser elegida de manera racional, justa y equitativa para asegurar el alivio del dolor y se debe considerar en este grupo específico la "tolerancia" que hace necesaria un incremento en la dosis para obtener el mismo efecto. También se debe considerar la progresión de la misma enfermedad o las técnicas de tratamiento oncológico como probables generadoras o perpetuadoras del dolor, como ser las intervenciones diagnósticas, terapéuticas, biopsias, quimioterapia o radioterapia. Finalmente y referente a este grupo especial de fármacos no dejar de lado la dependencia física luego de los 14 días de tratamiento, en estos casos, aunque la minoría, se hará la reducción gradual de la dosis entre el 25 a 50% en forma diaria y por intervalos semanales para evitar el síndrome de abstinencia.
4. Mención especial merecen la metadona y la ketamina, fármacos que si bien son de uso desde hacen varias décadas por anestesiólogos, han alcanzado un rol preponderante debido a sus novedosas indicaciones y real utilidad en el dolor oncológico refractario o de difícil control en los últimos años.
5. La dosis correcta de los opiáceos es aquella que provee un adecuado control del dolor, con un grado aceptable de efectos colaterales.
]]> 6. El opiáceo de elección es la morfina y la dosis recomendada es 0,15 - 0,3 mg cada 4 a 6 horas, en menores de 6 meses se recomienda 1/4 a 1/3 de la dosis. La dosis para infusión continua es de 0,03 mg/kg/hora.7. Si el paciente pediátrico pese a una buena evaluación y adecuado manejo analgésico siguiendo las pautas mencionadas y descritas, permanece con dolor; debe proponerse técnicas avanzadas o intervencionistas para el control del dolor. Este particular apartado tiene tres indicaciones precisas: el insuficiente alivio del dolor, efectos adversos intolerables y la preferencia de analgesia selectiva.
Referencias
1. Breibarth W, Strout D. Long term treatment of cancer pain. The management of terminal malignant disease 2000;16:157-72. [ Links ]
2. Deshpande JK, Tobias JD. The pediatric pain handbook. St. Louis: Mosby Yearbook; 1996. [ Links ]
3. Ducharme J. Acute pain and pain control: state of the art. Ann Emerg Med 2002;35:592-603. [ Links ]
4. Ferrel BR, Rhiner M, Shapiro B, et al. The experience of pediatric cancer pain. J pediatr Nurs 1994;9:368-79. [ Links ]
5. Golianu B, Krane EJ, Galloway KS. Pediatrics acute pain management. Pediatr Clin North Am 2000;47:559-87. [ Links ]
6. Mercadente SG. The role of morphine glucoronides in cancer pain. Palliat Med 20007:16:12-7. [ Links ]
7. Yaster M, Krane EJ, Kaplan RF. Pediatric pain management and sedation handbook. St Louis: Mosby-Yearbok; 1997. [ Links ]
8. Zempsky WT, Schester NL. What's new in the management of pain in children. Pediatr Rev 2003 ;24:337-4. [ Links ]
]]>