Traumatic brain injury in children
Drs.: Carlos De Villegas*, Jorge Salazar*
*Médico Pediatra Intensivista. Caja Petrolera de Salud. La Paz
El traumatismo cráneo encefálico (TCE) es la primera causa de morbimortalidad en la infancia, en los países desarrollados. Además es causa de primer orden de retraso mental, epilepsia e incapacidad física en muchos de los afectados.
La mayoría de los protocolos de tratamientos para los pequeños pacientes han sido extrapolados de estudios realizados principalmente en adultos, hasta que el año 2003 se reúne un consenso de expertos para determinar el tipo de evaluación y manejo, además de las diferentes secuelas que puedan originar este tipo de lesiones. La mayoría de las recomendaciones actuales son de medicina basada en evidencia1.
Todos los médicos que atienden niños deben estar concientes de la necesidad de evaluar y tratar de forma oportuna a los pacientes con TCE y sus posibles consecuencias tanto a corto como a largo plazo.
De dicha conducta inicial dependerá minimizar las complicaciones que los pacientes puedan presentar. A medida que avanza la ciencia y la tecnología, más se conoce acerca de la fisiopatología del TCE, pero al momento no se han desarrollado nuevos medicamentos o tratamientos y por ende el pilar fundamental esta basado en la atención primaria que reciben estos pacientes. Por ello la “prevención” se considera de máxima importancia para evitar muertes y secuelas graves e incapacitantes1.
Desde 1979 la tasa de mortalidad asociada a TCE ha disminuido de 24.6/100.000 a 19.3/100.000 pacientes, aunque ello no solo se debe a un desarrollo tecnológico y mejor implementación de las Unidades de Terapia Intensiva Pediátricas, además de los conocimientos últimos en relación al manejo tanto del daño inicial como del daño cerebral secundario, si no también a disminuir los factores de riesgo en la población. Por ejemplo, si bien han disminuido los traumatismos por accidentes de tránsito gracias a las campañas masivas que se realizan en distintos países acerca del uso de cinturón de seguridad o del de no consumir bebidas alcohólicas cuando se maneja, por otra parte han incrementado las heridas por armas de fuego y las lesiones producidas por los deportes extremos, que actualmente están en boga1.
La incidencia tiene un pico en la infancia temprana y otro en la adolescencia media tardía, reflejando los riesgos de traumatismos anteriormente mencionados.
Es dos veces más frecuente en varones, sin embargo esta relación se hace más alta en la adolescencia. Es más frecuente en las clases sociales de menor nivel económico. Entre el 10 a 15% de los niños hospitalizados con TCE tienen una lesión grave, entre el 33 y el 50% de ellos fallecen y quienes sobreviven al TCE grave a menudo desarrollan una discapacidad permanente, pero los que tienen una lesión leve a moderada también tienen riesgo de secuelas motrices y cognitivas a largo plazo2.
El encéfalo del niño está desprotegido en la primera etapa de la vida; la mielinización, cierre de las fontanelas y suturas además el desarrollo de los compartimentos de los espacios cerebrales, hacen que el cerebro se encuentre progresivamente en peores condiciones de protección lo que explica que la mortalidad sea mayor en los niños de menor edad respecto a los mayores1-3.
Ha quedado claramente establecido que el tratamiento del paciente con TCE grave irá encaminado a evitar aquellos factores que se desencadenan tras la lesión inicial (lesión secundaria) y que son los responsables de la extensión del daño y la aparición de lesiones secundarias que empeoran el pronóstico.
La disminución de la mortalidad en los últimos años en los países desarrollados se debe fundamentalmente a la mejor atención en el lugar del accidente, la mejora en normas de atención inmediata y traslado del paciente, la creación de las Unidades de Terapia Intensiva Pediátrica (UTIP), el avance de las técnicas de diagnóstico y monitorización cerebral y la utilización de nuevas modalidades de tratamientos sin apreciarse incrementos de secuelas graves1.
El TCE se define como la lesión traumática producida sobre el cuero cabelludo, bóveda craneal y/o su contenido sufrido por diversos mecanismos.
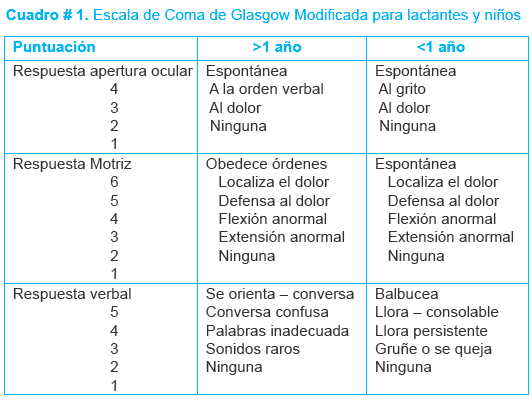
Una puntuación de 13 a 15 define un TCE leve, de 9 a 12 Moderado y menor o igual a 8 Severo1.
TEC leve.
En general en un trauma leve se encuentra; amnesia del episodio, mirada ausente, confusión, desorientación, excitabilidad, cefaleas, nauseas, mareos, trastornos visuales e irritabilidad8.
Sin embargo se debe de valorar el riesgo que corre el paciente con TEC leve pues este al ser subestimado puede condicionar complicaciones para el paciente pediátrico. El grado de riesgo se detalla a continuación, ver cuadro # 2.
Todo TCE de riesgo moderado o severo debe ser internado y valorado por neurología. En TEC con riesgo bajo 3 a 6 horas de observación y si el riesgo es moderado o alto de 12 a 24 horas de observación.
Tipos de lesiones
]]> Conmoción Cerebral. Se refiere a un traumatismo generalmente leve que causa confusión o pérdida de la conciencia menor a un minuto. Durante este tiempo el paciente puede presentar confusión, convulsiones benignas postraumáticas, vómitos, cefalea o letargo, sin demostración de daño cerebral. El pronóstico de la conmoción cerebral pura suele ser favorable y en general no se presentan complicaciones. Es frecuente la amnesia postraumática.Contusión cerebral. Se refiere a una lesión cerebral directa, con áreas de lesión cortical focal, ya sea por un impacto directo o por fuerzas de contacto externas o bien por el contacto del cerebro con superficies intracraneales con traumatismo por fenómeno de “latigazo” o “aceleración / desaceleración”.
Una situación exclusiva de la población infantil, es el quiste leptomeningeo que puede darse fundamentalmente en los menores de tres años cuando hay una fractura ósea y la duramadre se interpone entre los extremos de la fractura impidiendo la consolidación.
]]>Actualmente continúa el debate acerca de la utilidad de los rayos X para determinar lesiones cerebrales subyacentes. Tradicionalmente las radiografías son solicitadas en los pacientes en los que se sospechaba la presencia de una probable fractura de cráneo (pacientes con scalp, trauma de alta energía o hematomas importantes). Si la fractura era determinada mediante la radiografía, el paso siguiente era solicitar una tomografía axial computada (TAC). Pese a que, la radiografía simple de cráneo no muestra daño cerebral en sí, se ha determinado que su presencia es un indicador de lesión intracraneal en niños, de hecho, la presencia de una fractura de cráneo en un niño menor de 2 años es predictor de lesión intracraneal. El beneficio de esta prueba es que; se encuentra fácilmente disponible y no requiere sedación para su realización. Su valor predictivo depende de una adecuada interpretación y de la valoración de otros datos de peligro.
En el cuadro # 3 se describen las recomendaciones para realizar una radiografía de cráneo y en el cuadro # 4, las indicaciones de una TAC.
Fisiopatología
La bóveda craneana se comporta como un sistema cerrado en el cual el contenido, es dado por el tejido cerebral (80%) sangre (10%) y liquido cefalorraquídeo (10%), cuando existe una lesión traumática se produce un aumento del liquido del tejido cerebral (edema) el cual aumenta la presión dentro de este sistema, la respuesta hidrostática inicial es el aumento del drenaje del liquido cefalorraquídeo, que es drenado por el aumento de la presión intracraneal, es por esta razón que uno de los primeros datos de edema cerebral es la disminución del tamaño de las cisternas intracerebrales. Posteriormente, la presión desaloja la sangre venosa disminuyendo así, la presión. Esta compensación refleja se denomina doctrina de Monroe Kellie. La figura # 5, muestra la presión intracraneana en distintas situaciones9.
]]>
Otro mecanismo de autorregulación de la presión intracraneal es la regulación producida por espasmo arterial, secundaria a hiperventilación que disminuye el calibre de los vasos sanguíneos, produciendo una disminución del volumen intracraneal y así una disminución de la presión, sin embargo como se vera más adelante esta disminución del calibre de las arteriolas produce a la larga áreas de infarto cerebral7.
El daño axonal difuso, es la principal característica anatomopatológica de la lesión cerebral traumática. Es de gran importancia por su frecuencia y mal pronóstico, esta representa el substrato anatómico principal detectado hasta hoy en el cuadro clínico del TCE. Se trata de la ruptura de fibras nerviosas (neuronas) por acción mecánica (estiramiento, torsión, tracción, etc.), en vista de las diferentes densidades que tienen los diferentes componentes de la bóveda craneana. La lesión suele acompañarse de pequeñas hemorragias, que en su momento pueden afectar los mecanismos de autorregulación que tiene el flujo sanguíneo cerebral (FSC)7.
Se afectan fibras preferentemente de la sustancia blanca en extensión variable. El cabo distal de las fibras rotas sufre una degeneración walleriana.
Las complicaciones potencialmente fatales inmediatas en estos pacientes son consecuencia de esta ruptura de los axones, que se pueden manifestar como alteración del sensorio o pérdida de la conciencia. El deterioro cerebral puede ser tan intenso como para afectar funciones vitales del organismo, vale decir impulso y calidad respiratoria; el paciente hipoventila o presenta periodos de apnea con hipoxia e hipercapnea, lo cuál posteriormente repercute en el funcionamiento hemodinámico del organismo si no son tratadas adecuadamente7-9.
La cantidad de axones lesionados y el grado de edema resultante está directamente relacionada con la fuerza traumática. La lesión axonal más leve probablemente no dejará secuelas importantes, las más intensas causan daños severos permanentes e incluso la muerte. Juntamente con la ruptura de las estructuras ya mencionadas, se producen daño a nivel de diferentes estructuras vasculares, lo cuál se observará en la tomografía como pequeños hematomas diseminados, pero sin duda la correlación clínica es la que orientará en realidad el diagnóstico, es decir, puede que la TAC no se vea un compromiso severo, salvo discretas hemorragias pequeñas que no ameritan ningún tratamiento, pero en la valoración de nuestro paciente, este se encuentra con un estado de conciencia muy deteriorado (ej. valoración en la escala de Glasgow 4). Esto nos habla de que el hallazgo tomográfico está en relación a daño axonal difuso.
Estas fuerzas traumáticas también producen la ruptura de venas, arterias y senos durales originando diferentes tipos de hematomas que se describirán a continuación.
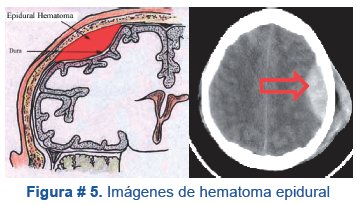
Se trata de una colección hemática entre la tabla interna del cráneo y la duramadre, generalmente por desgarro de la arteria meníngea media, de la vena meníngea medial o del seno dural. Inicialmente la presión es focal, pero si el hematoma aumenta y se afectan los mecanismos de compensación del cráneo, puede originarse herniación del lóbulo temporal y compresión del tronco encefálico. Aunque es poco frecuente en niños su tratamiento es una urgencia neuroquirúrgica, figura # 5.
]]>Es una colección de sangre localizada en la superficie de la corteza, por debajo de la duramadre, generalmente por desgarro de las venas penetrantes. Puede ser aguda o sub-aguda y su efecto neurológico es proporcional al tamaño de la hemorragia. El tratamiento consiste en craneotomía, control de la hemorragia y resección del posible tejido cerebral dañado. El pronóstico depende de la presentación inicial y de la intervención precoz antes de la instauración del edema cerebral difuso. Figura # 6.
Se trata de la colección de sangre en el parénquima cerebral, poco frecuente en los niños pero de mal pronóstico, requieren el máximo soporte de tratamiento médico. Figura # 7.
]]> Hemorragia subaracnoidea.Se produce por ruptura de arterias o venas corticales en los espacios subaracnoideos, por lo tanto entran en contacto con el LCR. Es frecuente en el TCE severo y si la hemorragia es masiva es incompatible con la vida ya que puede provocar vaso espasmo e isquemia cerebral y originar una lesión cerebral isquémica.
El daño cerebral secundario subsecuente, resulta del evento traumático inicial y múltiples procesos fisiopatológicos interrelacionados. La pérdida de conciencia secundaria al trauma, el desarrollo del daño cerebral secundario, la vulnerabilidad del cerebro luego del daño principal, puede ser explicada por un incremento el transporte iónico (Na, K, Ca), cambios metabólicos agudos y alteraciones del fl ujo sanguíneo cerebral (FSC). También se ha determinado que los mediadores bioquímicos se encuentran involucrados en la fisiopatología del daño cerebral secundario y estos incluyen aminoácidos excitatorios, radicales libres y péptidos opiáceos. Un incremento masivo en las concentraciones de potasio extracelular, puede ocasionar una alteración de los potenciales de acción de las membranas celulares y producir como consecuencia pérdida del estado de conciencia.
El edema cerebral es la principal causa para que se incremente la presión intracraneal (PIC), misma que en extremo puede producir herniación cerebral y muerte. Poco después del traumatismo craneal se produce un estado general de hipermetabolismo en el organismo general, lo cuál produce un incremento marcado en el consumo de glucosa, sin embargo, luego de esta fase inicial, un estado de hipometabolismo se presenta principalmente a nivel cerebral, lo que implica una disminución en la síntesis de proteínas y una disminución de la capacidad oxidativa cerebral. Todo ello trae como consecuencia que las células cerebrales se vuelvan más vulnerables para su destrucción si este daño cerebral secundario no se detiene(4).
El objetivo principal que debemos tener en mente al valorar un paciente que ha sufrido un TCE, es diagnosticar lesiones graves en el paciente o complicaciones potencialmente fatales que pudieran producirse posteriormente7.
El manejo de trauma cerebral inicial requiere de un diagnóstico temprano y un tratamiento efectivo para evitar el daño cerebral secundario.
]]> Un paciente que se presenta con alteración del estado de conciencia o al examen físico presenta signos neurológicos de focalización, el daño cerebral es fácilmente diagnosticable, en relación a aquellos pacientes que acuden al servicio de emergencias con un estado de conciencia alerta, sin otros signos que nos orienten en el diagnóstico. Por otra parte los niños luego de haber sufrido un trauma generalmente se encuentran excitados, con alteración del comportamiento y ello hace muy difícil su valoración.Pacientes con un TCE leve pueden presentarse con antecedentes de pérdida de la conciencia menor a 1 minuto, convulsión inmediata luego del trauma, vómitos, cefalea o letargo. Este tipo de pacientes si no reciben un tratamiento adecuado pueden presentar secuelas a largo plazo, por este motivo es importante valorar adecuadamente al niño. Muchos factores como la edad del paciente, el mecanismo y la gravedad de la lesión, la existencia de signos y síntomas, la disponibilidad de interconsultas con neurólogos y radiólogos influyen en el pronóstico a largo plazo de estos pacientes7.
En todos los casos de traumatismo de cráneo se debe obtener una anamnesis exhaustiva que en lo posible obtenga datos sobre el mecanismo del trauma y los signos y síntomas iniciales, entre los que se destacan: amnesia del episodio, amnesia retrógrada, mirada ausente, confusión, desorientación, comunicación confusa, falta de coordinación, emociones inapropiadas o exageradas, deficiencia de la memoria a corto plazo, cefalea, náuseas, mareos, trastornos visuales, sensación de confusión irritabilidad.
Si se sospecha de un traumatismo no accidental (maltrato infantil) en casos de lactantes, la valoración de fondo de ojo puede mostrar hemorragias de retina además de otros datos o lesiones previas que deben ser minuciosamente investigadas8.
El niño con examen físico y neurológico normales no requiere mayor evaluación. Como no hay riesgo para pensar en una lesión intracraneal no está indicada una TAC. Pero si los familiares notan cambios de conducta importantes, el paciente debe ser reevaluado para buscar signos y síntomas tardíos de TCE leve: cefalea persistente, aturdimiento, problemas de memoria, falta de concentración, cansancio rápido, irritabilidad, trastornos visuales, intolerancia al ruido, trastornos del sueño, deterioro del desempeño escolar y cambios del comportamiento.
En estos casos la realización de una TAC es mandatoria por que hay datos de mayor riesgo de lesión intracraneal. Estos pacientes deben ser internados en una institución que cuente con la posibilidad de realizar estudios imagenológicos e interconsulta con neurólogo, contar con equipo quirúrgico capacitado para realizar cualquier procedimiento a nivel craneal8.
Los niños con una enfermedad crónica de base que padece un TCE pueden requerir un control más estricto. El paciente con trastornos madurativos o de comunicación puede estar imposibilitado de describir los síntomas a las personas que lo cuidan, por lo que generalmente deben ser hospitalizados para un mejor control4.
Los pacientes con trauma cráneo-encefálico severo deben ser reanimados, en los primeros minutos si es posible, mediante una serie de estrategias que incluyen intubación endotraqueal, sedación, hiperventilación, y con frecuencia también relajación muscular y administración de diuréticos osmóticos. Con esto es posible prevenir algunas de las lesiones secundarias y el aumento de la presión intracraneal3.
]]> Al mismo tiempo, el paciente debe ser sometido a una exploración física rápida para determinar la extensión del daño neurológico, descartar hipoxia, hipotensión y lesión traumática de otros órganos y sistemas. Sin embargo, es necesario tener presente que la sedación y relajación muscular tienen como desventaja que alteran los hallazgos clínicos.En todos los casos deben ser utilizados otros procedimientos diagnósticos como radiografía cervical, torácica y de pelvis. De igual manera, practicar lavado peritoneal en los casos con sospecha de trauma abdominal cerrado. El paciente también debe contar con un hematocrito en el momento del ingreso, el cual permite determinar el contenido de oxígeno en la sangre y por tanto, el aporte del mismo a los tejidos. Cuando el hematocrito está por debajo de 30% ocurre vasodilatación y aumenta la presión intracraneal4.
Una vez el paciente ha sido evaluado y estabilizado, ya se puede proceder con la solicitud del TAC cerebral, con el fin de precisar la naturaleza, extensión y severidad de las lesiones, al tiempo que son identificadas las colecciones susceptibles de recibir tratamiento quirúrgico.
Las categorías diagnósticas del trauma craneoencefálico, de acuerdo con los hallazgos tomográficos son las siguientes9:
Entre las medidas de soporte más importantes deben ser destacadas las siguientes:
1. Thiessen ML, Woolridge DP. Pediatric minor closed head injury. Pediatr Clin North Am 2006;53:1–26. no tiene la cita
2. Bayir H, Kochanek PM, Clark RS. Traumatic brain injury in infants and children. Mechanisms of secondary damage and treatment in the intensive care unit. Crit Care Clin 2003;19:529-49. [ Links ]
3. Vincent JL, Berré J. Preimer on medical management of severe brain injury. Crit Care Med 2005;33:1392–9.
]]> 4. Atabaki SM. Prehospital evaluation and management of traumatic brain injury in children. Clin Pediatr Emerg Med 2006;7:94–104.5. Hahn Y, McLeone D. Risk factors in the outcome of children with minor head injury. Pediatr Neurosurg 1993;19:135–42.
6. De Villegas C. Tesis de grado: Factores de riesgo para mortalidad en pacientes con hipertensión endocraneana. 2000. Hospital Infantil de México (U.N.A.M.)
7. Poss WB, Brockmeyer DL, Clay B, Dean JM. Pathophysiology and management of the intracranial vault. In: Rogers MC, Nichols DG, ed. Textbook of pediatric intensive care. Pennsylvania: Williams & Wilkins; 1996. p.645–5. no tiene la cita
8. Berger RP, Adelson PD. Evaluation and management of pediatric head trauma in the ED. Clin Ped Emerg Med 2005;6:8-15. [ Links ]
9. Godeit R. Traumatismo encefalocraneal. Pediatr Rev 2001;22:118–24. no tiene la cita.
]]>