Hemolytic uremic syndrome: experience in the Hospital Materno Infantil. Caja Nacional de Salud
Drs.: Marcos Yuri Saldaña Imaña*, Lili Herrera Yucra**
| * | Pediatra – Nefrólogo, responsable de la Unidad de Nefrología del Hospital Materno Infantil de la Caja Nacional de Salud. |
| ** | Medico Residente III de Pediatría, Hospital Materno Infantil de la Caja Nacional de Salud. |
La causa más frecuente de insuficiencia renal aguda en pediatría es el síndrome hemolítico urémico (SHU), caracterizado por anemia hemolítica, insuficiencia renal y trombocitopenia. Se presentan cuatro casos clínicos con antecedente de diarrea y que desarrollaron un SHU, tres de los cuales requirieron diálisis peritoneal aguda y uno curso con severo compromiso neurológico. La evolución fue satisfactoria en todos. Se destaca la importancia de seguimiento a largo plazo por el riesgo de secuelas renales: proteinuria, hipertensión arterial e insuficiencia renal crónica.
Rev Soc Bol Ped 2005; 44 (1): 18-21: anemia, hemólisis, uremia, hipertensión arterial, diálisis.
The most frequent cause of acute renal failure in pediatrics is the hemolytic uremic syndrome (hemolytic anemia, renal failure and thrombocytopenia). It is presented four cases with the antecedent of diarrhea, three of those required acute peritoneal dialysis, one with severe neurological commitment. The evolution was satisfactory in all. It is important the log term pursuit for the risk of renal sequels, proteinuria, arterial hypertension and chronic renal failure.
Actualmente se sabe que el síndrome hemolítico uremico (SHU) puede aparecer en cualquier parte del mundo y su frecuencia va en aumento. Gasser y col. tienen el crédito de haber descrito el SHU hace 50 años (Swiss Journal 1955). Son numerosos los estudios que han establecido el carácter multisistemico de la microangiopatia trombotica que constituye la base anatómica de la lesión, caracterizada por la triada de anemia hemolítica microangiopatica, trombocitopenia e insuficiencia renal. Sin embargo transcurrió un cuarto de siglo desde la observación original para establecer su relación con la enfermedad diarreica aguda. El SHU es la causa más frecuente de insuficiencia renal aguda (IRA) en lactantes y preescolares, siendo responsable del 1.5-5% de las causas que llevan a la insuficiencia renal crónica terminal, dependiendo la serie.(1-4, 13)
Recordando el cincuentenario de su descripción presentamos los casos atendidos el 2004, siendo la causa más frecuente de insuficiencia renal aguda en la Unidad de Nefrología del Servicio de Pediatría del Hospital Materno Infantil de la Caja Nacional de Salud.
Casos Clínicos
Caso # 1. Lactante 10 meses de edad, varón. Residente en La Paz. Sin antecedentes perinatales ni personales patológicos de importancia. Antecedente familiar de diabetes y eritrocitosis. Cuadro clínico de 6 días de evolución caracterizado por disentería, fiebre, vómitos, edema y oligoanuria; recibió cotrimoxazol vía oral de forma ambulatoria.
Al examen físico (EF): frecuencia cardiaca (FC) 100min. Frecuencia respiratoria (FR) 30min; presión arterial (PA) 110/66 mm Hg (percentil (p) 95: 105/59). Irritable, con edema en cara y pies, palidez severa. Examen cardio-pulmonar normal. Abdomen sin visceromegalias. Diuresis horaria (DH) de 0.5 ml/kg/hora.
Exámenes complementarios: Biometría hematica (BH): hemoglobina (Hb) 8.5 g/dl, Hto. 27.2%, reticulocitos 6%, glóbulos blancos (GB) 6400 mm3, segmentados (S) 56%, linfocitos (L): 44%, plaquetas (PL) 200.000 mm3; frotis de sangre periférica: anisocitosis, hipocromía y poiquilocitosis. Química sanguínea (QS): creatinina (Cr) 5.3 mg/dl; VFG (velocidad de filtrado glomerular, calculada por formula de Schwartz) 6.6 ml/min/1.73, nitrógeno ureico serico (NUS): 69 mg/ dl.; Na 118 meq/l, K 5.5 meq/l. Gasometría arterial (GA) pH: 7.29; déficit de base: 11mmol/L. Uroanalisis (EGO): albúmina (+), hemoglobina ++, leucocitos 4-8/ campo; Eritrocitos 6 – 9/ campo. Coprocultivo negativo. Radiografía de tórax: hilios congestivos.
Tratamiento: diálisis peritoneal aguda 3 días; propranolol 7 días. Evolución clínica favorable. Se egreso con DH 1.5 ml/kg/día; PA 90/50 mm Hg. creatinina 1.1 mg/dl con VFG calculada: 32 ml/min./1.73. Hb. 9.5 mg/dl, leucocitos 7800, plaquetas 220.000. Dado de alta a los 12 días de internación.
]]> Caso # 2. Preescolar, 4 años de edad, varón. Residente en Chile. Sin antecedentes perinatales ni personales patológicos de importancia Antecedente familiar de hipertensión arterial sistémica. Cuadro clínico de 7 días de evolución caracterizado por vómitos, dolor abdominal cólico, disentería y compromiso del estado general, recibió tratamiento previo con cotrimoxazol, ácido nalidixico y cefotaxima. Referido de otro nosocomio a nuestra unidad.Al examen físico: PA: 120/80 mm Hg (p95: 111/68); FC 88 /min; FR 28/min, palidez moderada, hidratado, edema en cara. Ruidos cardiacos rítmicos, soplo sistólico funcional. Abdomen: hígado a 4-3-3 cm. del reborde costal derecho, sin esplenomegalia. DH 1 ml/kg/ hora luego.
Exámenes complementarios: BH: Hb: 7.5 g/ dl Hto: 22% GB: 11500 /mm3; C: 3% S: 60%. Pl 40.000/ mm3; Frotis de sangre periférica: hipocromía central (+++), anisocitosis (++), poiquilocitosis (++).QS: Cr: 3.8 mg/dl VFG: 15 ml/min./1.73. NUS: 84 mg/dl; Na: 140mEq/L, K 3.5mEq/L, Cl: 101mEq/L. Coprocultivo negativo.
Durante su internación recibió: furosemida, nifedipina y transfusión de paquete globular una vez. No requirió diálisis peritoneal. Evolución favorable, con antecedente de lipotimia, remitió el edema y la hepatomegalia al 10 día. Se egreso con Cr 1.2 mg/dl VFG 50 ml/min/1.73 NUS: 59 mg/dl; Hb: 9.3 g/dl, Pl 175.000. Dado de alta a los 14 días de internación.
Caso # 3. Preescolar 2 años de edad, femenino. Residente en La Paz. Sin antecedentes perinatales ni personales patológicos de importancia. Cuadro clínico de 1 semana de evolución caracterizado por fiebre, vómitos y disentería, recibió cotrimoxazol y cefotaxima previamente.
Al examen físico: FC 110 /min FC 36 /min PA: 110/ 70mmhg (p95: 105/62). Palidez severa y edema de cara y pies. Examen cardio-pulmonar normal; abdomen sin visceromegalias. DH 0.3 ml/kg/hora.
Exámenes complementarios: BH: Hb: 12.9 g/dl; GB: 6900, S 68%, M 2% L 30%, Pl: 45.000; Frotis de sangre periférica: Anisopoiquilocitosis células en casco, hipocromía (+++), basofilia difusa. QS: Cr: 4.5mg/dl VFG: 11cc/min/1.73, NUS: 85.4mg/dl. Na: 122 K: 4.49, Cl: 92. pH: 7.25, HCO3:13.1 meq/l PCO2 30 mm Hg. Coprocultivo negativo.
Durante su internación recibió: diálisis peritoneal 10 días, propranolol. Evolución favorable con remisión de edema, al 10mo día se suspendió antihipertensivo Se egreso con PA: 90/50 mm Hg; Hb: 13.2 g/dl GB: 7800 mm3, S 60% L 28% M 2%, Pl 328.000; Cr: 0.3 mg/dl. VFG: 124 ml/min/1.73 m2, NUS: 11mg/dl. Vol. DH 1.2 ml/kg/h. Control de Creatinina 0.3 mg/dl VFG 155 ml/ min/1.73, al mes de ser egresada. Dada de alta a los 17 días de internación.
Caso # 4. Preescolar, 3ª años, femenino. Residente en La Paz. Sin antecedentes perinatales ni personales patológicos de importancia. Cuadro clínico de 1 semana caracterizado por hiporexia, tos, fiebre, disentería, vómitos convulsión tónico clónico generalizada con retroversión ocular y nistagmus vertical de duración 5 minutos antes al ingreso. Recibió antitusivos. No antibióticos.
Al examen físico: PA: 90/60 mmHg (p95: 107/62), FC: 88, malas condiciones generales, Glasgow 8, palidez moderada, petequias en miembros inferiores, edema facial. Examen cardio-pulmonar normal. Abdomen sin visceromegalias. Examen neurológico: pupilas midriáticas, fondo de ojo con papiledema, areflexica, asimetría facial por paresia de hemicara izquierda, miembros espásticos reflejos osteoarticulares aumentados. Babinsky (+). DH 0.2 ml/Kg. / hora. Permaneció en terapia intensiva 10 días.
]]> Exámenes complementarios: BH: Hb: 9.2 g/dl, reticulocitos 3.8%. GB 16.000 mm3 S: 72%. Plaquetas. 83.000 mm3. QS:: Cr 7.4 mg/dl, VFG 7 ml/min/1.73 NUS: 208 mg/dl Na: 144 meq/l K 3.2 meq/l, Cl: 111 meq/l; GA pH: 7.37 HCO3: 15.6 meq/l BUT: -11.2. Coprocultivo negativo. La tomografía axial computarizada craneal reporto edema cerebral.Recibió: diálisis peritoneal 6 días. Se transfundió paquete globular y plasma en una ocasión, además de tratamiento anticonvulsivante con fenobarbital. La evolución fue favorable, con recuperación del estado de conciencia al 3er día, remisión del edema al 6to día. Se egreso neurologicamente integra, DH 3 ml/Kg/hora Creatinina: 0.3 mg/dl VFG 174 ml/min/1.73 m2 SC, NUS: 15 mg/dl. Dada de alta a los 23 días de internación.
Existen áreas endémicas, como Argentina cuya incidencia esta en el orden de 7/100.000 habitantes. La mayor frecuencia se produce en primavera y verano y en menores de 5 años. Nuestros casos se presentaron entre septiembre y enero, en un promedio de edad 2.45 años., sin predominio de genero2.
Fueron Kaplan y Dummond quienes propusieron clasificar el SHU en: asociada a infecciones que incluiría la forma clásica ó epidémica, con pródromo diarreico y de alta prevalencia en la edad pediátrica (SHU D+) 90%; el SHU idiopático que tiene presentación hereditaria o esporádica, probablemente relacionada con disfunción endotelial primaria; el SHU asociado a enfermedad multisistemica u otro factor precipitante y el SHU resultante de la exposición a toxinas (drogas o radiación). Los cuatro casos presentados correspondieron a SHU D+ con pronóstico favorable en relación al SHU sin el antecedente diarreico (SHU D-)2-6,7.
Se estima que 1% de los coprocultivos rutinarios corresponden a Escherichia coli productora de toxina shiga (STEC) de los cuales 50% corresponden a serotipos no O157. El SHU D+ en más del 90% de los casos es secundario a STEC, aunque también se ha relacionado a Shigella dysenteriae tipo 1. El serotipo O157:H7, cuya prevalencia depende del área geográfica, esta relacionado con un mayor tiempo de diálisis y la presencia de diarrea sanguinolenta. Resulta significativa la incidencia de otros serotipos denominados no O157, que como causa de SHU D+ están en el orden del 43%. En ninguno de nuestros pacientes se logró aislar germen del coprocultivo, atribuimos a la administración previa de antibióticos2,4,8,9.
Saber si el uso de antibióticos en la diarrea secundaria a STEC incrementa el riesgo de SHU D+ es incierto, aunque estudios recientes muestran que el cotrimoxazol y las fluoroquinolonas están asociados con un riesgo mayor de SHU D+ por STEC O157:H7. Tres de nuestros casos utilizaron antibióticos previamente correspondientes a los enunciados. Sobre la base que la infección cede en forma autolimitante cuando aparecen los síntomas de SHU D+, en todos los casos se suspendió la administración de antibióticos una vez establecido el cuadro7-9.
El cuadro clínico del SHU D+ puede separarse en un periodo prodrómico caracterizado por diarrea (92%), disentería (76%), vómitos (71%), fiebre (51%) o infección respiratoria aguda (25%); y un periodo de estado caracterizado por edema (58%), hipertensión arterial sistémica (HAS) (52%), anuria (52%), signos neurológicos (33-50%), púrpura (33%), convulsiones (31%) e insuficiencia cardiaca (7%). De acuerdo al gasto urinario el compromiso renal se clasifica en leve cuando existe ausencia de anuria y riesgo de insuficiencia renal crónica (IRC) del 2%; moderada (60%) si el periodo de anuria fue menor o igual a 7 días o la oliguria menor a 14 días con riesgo de IRC de 30%; severa si el periodo de anuria fue mayor a 7 días o la oliguria mayor a 14 días con riesgo de IRC del 90%. Los casos presentados cursaron con un período prodrómico que duró en promedio de 9.25 días, caracterizado por disentería y vómitos, tres con fiebre y uno con infección respiratoria aguda. El periodo de estado tuvo un promedio 16.5 días y se caracterizo en todos los casos con edema, tres HAS y oligoanuria menor a 7 días, un caso con manifestaciones neurológicas mayores (convulsiones), un caso con púrpura y otro con hepatomegalia. Por el periodo de oligoanuria un caso fue grado leve, dos moderados y uno severo2,7,10,14
Hasta el momento no se dispone de otras medidas que las de soporte en el SHU. De los cuatro casos tres requirieron diálisis peritoneal aguda con catéter rígido Fueron Gianantonio y col. los primeros en reportar la disminución significativa en las tasas de mortalidad con el diagnostico oportuno y el inicio temprano de diálisis peritoneal en el SHU D+. La diálisis peritoneal proporciona un método eficaz para la extracción de volumen y la corrección de las alteraciones hidro-electrolíticas y ácido base, tales como la hiponatremia, hiperpotasemia, hipocalcemia y acidosis metabólica, además de permitir el aclaramiento del inhibidor activador del plasminogeno tipo1. En nuestros pacientes fueron indicación de diálisis: oligoanuria, HAS secundaria a hipervolemia, hiperazoemia y acidosis metabólica. Un paciente tuvo la presentación de insuficiencia renal aguda con gasto urinario conservado, sin necesidad de diálisis, el tiempo de diales promedio fue 6.33 días7,14. Parte del tratamiento de soporte es el control de la HAS y las convulsiones. Tres pacientes requirieron tratamiento antihipertensivo, por no responder a la extracción de volumen por medio de diálisis y furosemida. Se transfundió paquete globular a un paciente por cifras de Hb menor a 8 g/d y lipotimia, en otro se transfundió plasma fresco por severo compromiso de sistema nervioso central7,14.
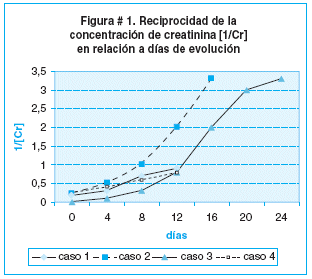
]]> De los cuatro casos dos alcanzaron función renal normal, uno regreso a su país de origen y otro fue referido a otro centro hospitalario por carecer de seguro social, para su seguimiento (figura # 1).En relación a las manifestaciones extrarenales, las referidas a sistema nervioso central son las más frecuentes. Las convulsiones están en el orden del 20%, ocasionalmente relacionadas con trastorno metabólico de base, cuya incidencia ha disminuido con la diálisis temprana, pudiendo ser la isquemia en la microvasculatura de SNC la causa, encontrándose edema cerebral entre 3-5%. Ningún paciente desarrollo complicación quirúrgica gastrointestinal atribuible a la acción de las toxinas sobre la mucosa intestinal (infarto colonico, perforación intestinal, vólvulos o prolapso rectal) 9,11-13.
El pronóstico a largo plazo en el SHU D+ es variable dependiendo la serie examinada estableciéndose que 15 – 40% de los pacientes quedan con alguna secuela (deterioro de la función renal, proteinuria o hipertensión arterial). Lo que hace necesario el seguimiento a largo plazo de estos pacientes.
Referencias
1. Siegler LR. The hemolytic uremic syndrome. Pediatr Clin North Am 1995; 42: 1505-29. [ Links ]
2. Repetto AH. Epidemic hemolytic uremic syndrome in children. Kidney Int 1997; 52: 1708-19. [ Links ]
3. Florentin DL. Prevalencia de la insuficiencia renal aguda y de sus etiologías más frecuentes en pacientes nefrológicos pediátricos. Arch.argent.pediatr 2001; 99:219-25. [ Links ]
4. Barletta G, Bunchman T. Acute renal failure in children and infants. Curr Opin Crit Care 2004; 10: 499-504. [ Links ]
5. Hari P, Kumar SI, Mantan M, Kanitkar M, Batra B, Bagga A. Chronic renal failure in children. Indian Pediatrics 2003;40:1035-42. [ Links ]
6. Corrigan JJ, Boineau GF. Hemolytic uremic syndrome. Pediatr Rev 2001; 22:365-9. [ Links ]
7. Gianviti A, Tozzi AE, De Petris L, Caprioli A, Rava L, Edefonti A, et al. Risk factors for poor renal prognosis in
children with hemolytic uremic syndrome. Pediatr Nephrol 2003; 12:1229-35.
8. Andreoli PS, Trachtman H, Acheson D, Siegler LR, Obrig GT. Hemolytic uremic syndrome: epidemiology, pathophysiology, and therapy. Pediatr Nephrol 2002;17:293-8. [ Links ]
9. Gerber A, Karch H, Allerberguer F, Verweyen HM, Zimmerhackl LB. Clinical course and the role of shiga toxin-producing Escherichia coli infection in the hemolytic uremic syndrome in pediatric patient, 1997-2000, in Germany and Austria: a prospective study. J Infect Dis 2002;186:493-500. [ Links ]
10. Urizar R, Cerda J, Muñoz AR, Largent AJ, Saieh AC. Nuevos conceptos acerca del síndrome hemolítico urémico. Rev Chil Pediatr 1991; 62:61-8. [ Links ]
11. Qamar UI, Ohali M, MacGregor D, Wasson C, Krekewich K, Marcovitch S, Arbus G. Long term neurological sequelae of hemolytic uremic syndrome: a preliminary report. Pediatr Nephrol 1996;10:504-6. [ Links ]
12. Schulman LS, Kaplan SB. Management of patients with hemolytic uremic syndrome demonstrating severe azotemia but not anuria. Pediatr Nephrol 1996;10:671-4. [ Links ]
13. Neild HG. Haemolytic uraemic syndrome in practice. Lancet 1994; 343: 398-401. [ Links ]
14. Fitzpatrick MM. Haemolytic uraemic syndrome: current views on aetiology, pathogenesis and treatment. Current Pediatrics 1997; 7: 28-31 [ Links ] ]]>