RESUMENES DE ARTICULOS DE LA LITERATURA PEDIATRICA*
Tuberculosis Infantil en el Mundo Subdesarrollado
Adams LV. Pediatr Annals 2004;33:685-90.
* Compiladores: Drs.: Ricardo Arteaga Bonilla, Ricardo Arteaga Michel
Un tercio de la población mundial está infectada con Mycobacterium tuberculosis (MT). El año 1989 la Organización Mundial de la Salud (OMS) estimó en aproximadamente 1.3 millones de casos de tuberculosis (TB) y 450,000 fallecimientos por año en menores de 15 años. La vasta mayoría de los casos (más de 90%) ocurre en países subdesarrollados.
La tuberculosis es una causa importante de morbilidad y mortalidad en la población mundial infantil; en los países industrializados representa sólo 5 a 10% casos de TB anual, en tanto que en los países pobres la cifra fluctúa entre 20 y 25%. Los niños menores de 5 años desarrollan las formas más severas de TB (miliar y meningitis) las cuales están asociadas con altos porcentajes de mortalidad. Se estima que el porcentaje de casos en aquellos países con alta incidencia de TB alcanza a 200/100,000 habitantes e incluso 1.000/1000,000 en algunos países.
]]> BCG y Tuberculosis en niños
La eficacia de la vacuna fluctúa entre 0 y 80%. En un estudio meta-analítico se encontró que el efecto protector contra todas las formas de TB alcanza a 51%, 64% para meningitis y 78% contra las formas diseminadas de TB. Debido al efecto altamente protector contra estas formas fatales de TB, la OMS recomienda la vacuna BCG inmediatamente después del nacimiento en países con alta prevalencia de tuberculosis, esta recomendación también se aplica a todos los neonatos en áreas donde la prevalencia del virus de inmunodeficiencia es elevada, dado el alto riesgo de desarrollar tuberculosis y la escasa posibilidad de reacciones adversas serias en los neonatos expuestos a HIV, aunque cabe resaltar que la eficacia de la BCG en los lactantes infectados por HIV es desconocida. La vacuna BCG no debe ser administrada a lactantes y niños infectados con HIV o inmunodeprimidos debido a otra causa.
Formas de presentación
La TB miliar es una complicación temprana y se presenta tres a seis meses después de la infección primaria. Esta complicación es el resultado de la diseminación hematógena que puede involucrar dos o más órganos. La TB aguda diseminada TB miliar con o sin TB meníngea es más común en niños menores de cinco años en tanto que la TB pulmonar post-primaria es más frecuente en mayores de 10.
Diagnóstico
La confirmación del diagnóstico de TB en niños tiene cierto grado de dificultad tanto en países desarrollados como subdesarrollados.
Debido que el esfuerzo de la tos es pobre en los niños, el extendido de esputo para bacilos ácido alcohol resistentes (BAAR) no es un medio efectivo para el diagnóstico de la TB infantil, en tanto que el aspirado gástrico es el mejor método para obtener muestras de esputo; adicionalmente la muestra gástrica permite implementar técnicas de cultivos micobacterianos. En circunstancias ideales, la muestra de aspirado gástrico resulta ser la única capaz de conformar el diagnóstico de TB en aproximadamente 40% de los casos. Debido a la naturaleza paucibacilar del niño con TB, la técnica de amplificación de ácidos nucleicos no es un método útil en el diagnóstico de la enfermedad.
]]> El estudio radiológico de tórax tiene mayor rendimiento que el BAAR y el cultivo de aspirado gástrico. El hallazgo más común es la linfadenopatía hiliar o mediastinal.La prueba de tuberculina es otra medida diagnostica útil, aunque un resultado negativo no descarta TB debido que la malnutrición, infección por HIV y la TB diseminada pueden causar falsas negativas, por esto la prueba es más valiosa cuando es positiva. La OMS define resultado positivo una induración de 10 mm o más cuando el niño no ha sido vacunado con BCG, sin embargo reconoce que entre 10 y 14 mm en un niño que recibió la vacuna puede ser debida a infección tuberculosa o vacunación. No obstante el estado de vacunación, la prueba de tuberculina debe ser interpretada en el contexto del cuadro clínico y la historia de contacto con TB.
Con el propósito de afinar el diagnóstico se han propuesto una serie de sistemas con diferente puntaje que identifican la probabilidad que un niño curse con TB, sin embargo ninguno de estos (16 estudios) han sido adecuadamente controlados.
Tratamiento
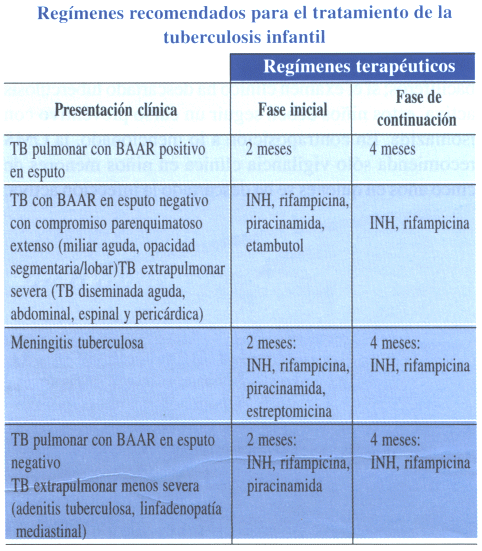
Debido a que el cultivo no se encuentra disponible al momento del diagnóstico, el tratamiento debe ser instituido tempranamente después de la sospecha. Los regímenes terapéuticos recomendados en niños se muestran en la tabla.
El etambutol es un fármaco que requiere cuidadoso monitoreo del órgano de la visión, sin embargo este efecto indeseable es rara vez observado en niños; por otro lado cabe resaltar que este quimioterápico no atraviesa la barrera hematoencefálica por lo que debe ser sustituido con estreptomicina en caso de meningitis TB.
En virtud a la elevada incidencia de resistencia a los fármacos antituberculosos, la aplicación de cuatro drogas se recomienda como régimen estándar en la fase inicial; el etambutol puede ser retirado del esquema al contar con el resultado del cultivo y la susceptibilidad antimicrobiana. El porcentaje de éxito terapéutico alcanza 95% en niños con TB pulmonar o formas menos severas de TB extrapulmonar. Aunque en la TB infantil el desarrollo de resistencia durante el tratamiento es poco probable debido a la baja carga bacilífera, los niños pueden contraer TB con organismos multiresistentes cuando entran en contacto con pacientes portadores de Mycobacterium resistentes.
Uno de los grandes inconvenientes de la terapia antituberculosa es el abandono antes de concluir el esquema; en un reciente estudio en Malawi de 2,739 niños con TB sólo 45% completaron el tratamiento y 17% fallecieron durante la terapia.
]]>La evaluación de los niños debe incluir una historia clínica y examen físico cuidadosos, una radiografía de tórax, reacción a la tuberculina y pruebas para HIV; si el paciente presenta datos de infección activa debe instalarse inmediatamente terapia apropiada. Si la enfermedad ha sido descartada, la terapia preventiva, ahora conocida como tratamiento de la "infección tuberculosa latente", debe ser instaurada.
La Liga Internacional contra la Tuberculosis recomienda que todos los niños menores de cinco años deben ser evaluados rigurosamente cuando viven con pacientes bacilíferos; si el examen clínico ha descartado tuberculosis activa, estos niños deben seguir un curso preventivo con isoniazida. En contraposición a lo mencionado, la OMS recomienda sólo vigilancia clínica en niños menores de cinco años en quienes se ha descartado la infección activa.
Efectos del HIV sobre la tuberculosis infantil
Se estima que en el sub Sáhara Africano 11 a 64% de los niños con TB están infectados con HIV. La coinfección con el virus complica el diagnóstico de la TB ya que la prueba de tuberculina y la radiografía de tórax son menos sensibles y el rendimiento del cultivo para micobacterias es mucho menor que en el paciente sano. Por otro lado la infección por HIV incrementa los porcentajes de mortalidad por TB siendo seis veces más alta en los portadores. Finalmente, la duración del tratamiento de la TB debe prolongarse entre nueve y doce meses en los niños infectados por HIV.
******
]]>