ACTUALIZACION
Celulitis preseptal y orbitaria
Periorbital and orbital cellulitis
Drs.: Ricardo Arteaga Bonilla*, Dr. Ricardo Arteaga Michel**
* Jefe del Servicio de Infectología, Hospital del Niño "Dr. Ovidio Aliaga Uría". La Paz Bolivia.
** Médico Residente de Cirugía Pediátrica, Hospital "Roberto Del Río". Universidad de Chile. Santiago Chile.
La infección del contenido de la órbita y estructuras adyacentes incluye un grupo de padecimientos sobre los cuales el clínico debe actuar en forma inmediata y certera. Tanto la celulitis preseptal (CPS) como la orbitaria si no son adecuadamente tratadas se corre el riesgo que desencadenen complicaciones serias que involucran el sistema nervioso central e incluso provoquen la muerte.
El septo orbitario es una lámina fibrosa que se extiende desde el periostio del hueso de la órbita hasta los párpados, constituyendo una barrera efectiva que evita la diseminación de la infección a la órbita(1). Esta barrera anatómica permite diferenciar la celulitis preseptal de la orbitaria; cuando la infección compromete las estructuras anteriores al septo la celulitis es preseptal, en tanto si es afectado el tejido localizado por detrás de éste, el cuadro se denomina celulitis orbitaria (CO); en esta última entidad debe incluirse otros padecimientos menos frecuentes como el absceso subperióstico y intraorbitario.
]]> Existe gran diferencia en la incidencia y evolución entre los dos padecimientos, sin duda la celulitis periorbitaria es mucha más frecuente y menos agresiva que la orbitaria. Se hace mención que la letalidad de esta última en la era preantibiótica fue del 17% y una cuarta parte de los sobrevivientes quedaban ciegos(2). No obstante la notable disminución de la prevalencia de la CO desde la introducción de los antimicrobianos, esta infección es responsable de múltiples complicaciones como pérdida de la visión, trombosis de seno cavernoso, absceso cerebral y en los casos más severos muerte(3), razón por la cual el diagnóstico y tratamiento deben ser precisos y oportunos.
Etiopatogenia
La relación anatómica del tejido orbitario y periorbitario con estructuras vecinas resulta ser un componente vital para el entendimiento de la fisiopatología de la infección. La proximidad de los senos paranasales, aparato lágrimonasal y dientes con la órbita, y la natural labilidad de esas estructuras respecto a la infección (sinusitis, dacriocititis, absceso periapical) constituyen un factor de riesgo importante en la génesis de la celulitis, por otro lado la escasez de válvulas en el sistema venoso entre la órbita y el compartimiento facial, hacen proclive la diseminación hematógena de los gérmenes concurrentes en los focos de infección citados(4). Otro detalle anatómico que favorece la infección preseptal es el escaso espesor de la piel palpebral (la piel más delgado del cuerpo) y el tejido subcutáneo compuesto por tejido músculofibroso sin grasa, lo cual hace posible que los párpados sean poco complacientes y se edematizen dramáticamente cuando se llenan de líquido(5).
La sinusitis etmoidal es el origen más común de la CO debido a que el seno etmoidal esta separado de la órbita por la lámina papirácea, estructura porosa de 0.5 mm de espesor sumamente lábil a traumatismos. La fractura de esta o la dehicencia congénita permiten relacionar fácilmente el seno etmoidal con la órbita; otra vía que comunica ambas estructuras es la foramina, sitio por donde atraviesan las arterias etmoidales(6). El periostio (periórbita) constituye una barrera que limita la diseminación de la infección del seno a la órbita, sin embargo cuando esta es rebasada por la agresión bacteriana se forma el absceso subperióstico y a partir de este punto, una vez contaminado el tejido contiguo se presenta el absceso orbitario.
La infección del tejido periorbitario usualmente es secundaria a traumatismos e infecciones de piel circundante, incluyendo picadura de insectos; la vía hematógena es muy común en niños de 3 a 36 meses de edad quienes están en alto riesgo de contraer bacteremia por Streptococcus pneumoniae(7). Eventualmente la infección sinusal puede desencadenar celulitis preseptal(8).
Microbiología
El predominio bacteriano en el foco de infección depende de la puerta de entrada. En caso de traumatismo, infección de piel o picadura de insecto, Staphylococcus aureus y Streptococcus pyogenes son los agentes más importantes. Ya se comentó el rol de Streptococcus pneumoniae en las celulitis preseptales secundarias a bacteremia en menores de tres años, en esta también debe incluirse Haemophilus influenzae Tipo b. Un capítulo interesante resulta ser la infección dental (absceso periapical) donde predomina la flora anaeróbica (bacteroides, fusobacterium) y bacterias del género estreptococos. Cuando el origen es sinusal Staphylococcus aureus, Streptococcus pyogenes, Haemophilus influenzae no tipificable, Streptococcus pneumoniae y anaerobios son los microorganismos responsables(5).
]]> Manifestaciones clínicas
La inspección de la piel y párpados es imprescindible buscando traumatismo reciente o infección vecina. Los signos respiratorios de más de 10 días de duración, descarga postnatal, halitosis son útiles en el diagnóstico de sinusitis, por otro lado recordar que dacriocistitis y la infección dental puede ser el origen de la enfermedad.
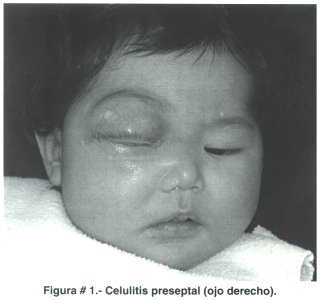
Los párpados adquieren un aspecto muy característico en la infección periorbitaria, son fáciles de advertir todos los signos inflamatorios donde destacan eritema y edema que dificulta la apertura palpebral. El paciente puede presentar fiebre y compromiso del estado general; el exudado suele ser muy común en la mayoría de los niños, quienes a su vez comprometen únicamente un lado (Figura # 1), sólo en 5% están afectados ambos ojos. Ocasionalmente acompaña al proceso compromiso facial del lado afectado; en nuestro servicio esta asociación es frecuente cuando el origen es odontogénico.
Los pacientes con celulitis orbitaria o absceso suelen cursar con toxemia, pero los signos más importantes son proptosis, quemosis, oftalmoplegía (ojo fijo), disminución de la agudeza visual y dolor; casi siempre los párpados se encuentran edematizados (Figura # 2).
La pérdida de sensibilidad en el área de distribución de la rama oftálmica del trigémino, el desarrollo de neuropatía craneal, ptosis y oftalmoplegía externa del ojo contralateral y alteración del estado de conciencia son signos ominosos que orientan afectación del seno cavernoso y leptomeninges(9). Estos hallazgos son suficientes para iniciar tratamiento antimicrobiano agresivo.
Diagnóstico
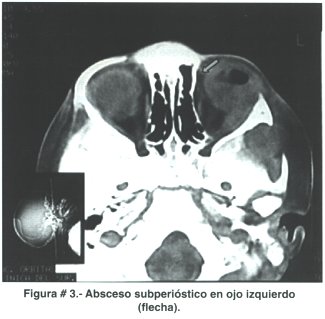
La celulitis periorbitaria se diagnostica en base a la presencia de signos inflamatorios en el área preseptal. El problema radica cuando estos signos son muy manifiestos y el edema palpebral no permite una apropiada exploración del globo ocular, en estas circunstancias existe la posibilidad de confundirse con celulitis orbitaria, por esta razón y a la menor duda debe practicarse tomografía computarizada de la órbita con el propósito de observar compromiso del tejido orbitario. Los cortes axiales y coronales delgados de la órbita permiten diferenciar con toda nitidez la inflamación preseptal u orbitaria. El absceso subperióstico se encuentra localizado a lo largo de la parte media de la pared orbitaria, contigua al seno etmoidal opacificado (Figura # 3).
]]>
Algunos pacientes suelen evolucionar formando abscesos intraorbitarios fácilmente identificables mediante tomografía (Figura # 4) e incluso a través de un estudio radiológico de cráneo en el que ocasionalmente suele observarse un nivel hidroaéreo (Figura # 5).
El hemograma casi siempre se acompaña de leucocitosis con desvío izquierdo, velocidad de sedimentación globular acelerada y proteína C reactiva por encima de 10 mg/dL. Los hemocultivos son muy útiles para establecer el diagnóstico microbiológico, aunque es positivo en menos del 10% de los pacientes(10). El rendimiento de los cultivo por aspiración del área preseptal, secreción conjuntival y material purulento obtenido por drenaje suelen ser mayores al hemocultivo. Finalmente, cuando existe sospecha de infección sinusal o peridentaria, una radiografía de senos paranasales y panorámica de piezas dentarias son de gran ayuda para definir el origen de la enfermedad.
Tratamiento
La decisión de internar a los pacientes con celulitis periorbitaria se basa en la presencia de fiebre y síntomas de toxi-infección; recordar que cuando no existe compromiso del estado general suele ser suficiente la terapia oral y observación cuidadosa en domicilio, en tanto que el paciente con síntomas de infección sistémica debe hospitalizarse para recibir terapia antimicrobiana parenteral (Cuadro # 1).
Las formas postraumáticas o por heridas circunvecinas deben ser tratadas cubriendo agentes Gram positivos, en este escenario son útiles las cefalosporinas de primera generación, cloxacilina o clindamicina por espacio de siete a diez días. Cuando se sospecha bacteremia como puerta de ingreso de la infección debe ampliarse el espectro antimicrobiano empleando cefotaxima y cloxacilina, en el entendido de que Streptococcus pneumoniae ó Haemophilus influenza tipo b serían los microorganismos responsables. Ocasionalmente la lesión se absceda y requiere drenaje quirúrgico. En general, cuando la terapia antimicrobiana es óptima y no se observan complicaciones (absceso), el resultado es favorable en las primeras 48 horas, tiempo en que la fiebre desaparece y disminuyen los signos inflamatorios.
]]> Todos los niños con celulitis o absceso orbitario deben ser hospitalizados y recibir amoxicilina-clavulanato o ampicilina-sulbactam (en nuestro medio sólo contamos con amoxicilina-sulbactam) por vía parenteral. Esta asociación es totalmente razonable por su amplia cobertura sobre la flora anaeróbica (incluyendo agentes productores de beta-lactamasa); como se recordará estos microorganismos son prevalentes en infecciones dentarias y eventuales en la sinusitis, que con mucho son la causa más frecuente de CO. Otra alternativa es cefotaxima y cloxacilina, aunque el espectro de estos fármacos desatiende anaerobios (las isoxisolilpenicilinas tienen escasa acción sobre anaerobios y ninguna la cefalosporina). La terapia debe ser prescrita por espacio de 10 a 14 días, sin embargo cuando existe destrucción ósea (osteomielitis) el tratamiento se prolonga de tres a seis semanas(11).La evaluación y seguimiento de los pacientes con celulitis orbitaria debe estar a cargo de un equipo médico multidisciplinario -pediatra, otorrino, oftalmólogo-, estos últimos ante la posibilidad de una intervención quirúrgica. No existe consenso respecto al momento en que el paciente con CO debe ser tratado quirúrgicamente, las propuestas no son del todo esclarecedoras aunque la mayoría de los expertos proponen drenaje cuando el absceso intraorbitario es amplio y bien definido, en caso de oftalmoplegía y deterioro significativo de la agudeza visual, en presencia de absceso subperióstico o cuando el rendimiento del esquema antimicrobiano es inútil después de 24 a 36 horas(1,11).
Referencias
1. Givner LB. Periorbital versus orbital cellulitis. Pediatr Infect Dis J 2002;21:1157-8. [ Links ]
2. Gamble RC. Acute inflammation of the orbit in children. Arch Ophthalmol 1933;10:483-97. [ Links ]
3. Israele V, Nelson JD. Periorbital and orbital cellulitis. Pediatr Infect Dis J 1987;6:404-10. [ Links ]
4. Chandler JR, Langenbrunner DJ, Stevens ER. The phatogenesis of orbital complications in acute sinusitis. Laryngoscope 1970;80:1414-28. [ Links ]
5. Powell KR. Orbital and Periorbital Cellulitis. Pediatr Rev 1995;16:163-7. [ Links ]
6. Mills RP, Kartush JM. Orbital wall thickness and the spread of infection from the paranasal sinuses. Clin Otolaryngol 1985;10:209-16. [ Links ]
7. Givner LB, Mason Jr EO, Barson WJ, Tan TQ, Wald ER, Schultze GE, et al. Pneumococcal facial cellulitis in children. Pediatrics 2000;106:e61. [ Links ]
8. Murray A. Albanazawy L, Morrissey MS. Periorbital cellulitis secondary to ethmoiditis in a 5-week-old child. International Journal of Pediatric Otorhinolaryngology 2000;52:1001-3. [ Links ]
9. Lessner A, Stern GA. Preseptal and orbital cellulitis. Infect Dis Clin North Am 1992;6:933-52. [ Links ]
10. Rodriguez Ferran L, Puigarnau Vallhonrat R, Fasheh Youssef W, Ribó Aristazábal JL, Luaces Cubells C, Pou Fernández J. Celulitis periorbitaria y orbitaria. Revisión de 107 casos. Anales de Pediatría 2000;53:567-72. [ Links ]
11. Starkey CR, Steele RW. Medical management of orbital cellulitis. Pediatr Infect Dis J 2001;20:1002-5. [ Links ] ]]>