Púrpura de Schönlein-Henoch en Paciente Pediátrico, a Propósito de un Caso
Schönlein-Henoch púrpura in pediatric patients, a case purpose
Cinthia Claros Arispe1,a, Haldrin Antonio Bejarano Forqueras1,b
1 Hospital del Niñ@ Manuel Ascencio Villarroel, Cochabamba, Bolivia.
]]> a Médico Pediatra; b Residente de Pediatría*Correspondencia a: Cinthia Claros Arispe
Correo electrónico: doc.cicla@hotmail.com
Recibido el 21 de abril de 2011, Aceptado el 13 de mayo de 2011
Resumen
La púrpura de Schönlein-Henoch es una vasculitis leucocitoclástica, la más común en pediatría, que afecta a pequeños vasos, su etología no es conocida, es una enfermedad multisistémica que afecta piel, articulaciones, tracto gastrointestinal y riñones. Se presenta caso clínico de escolar de 11 años de sexo femenino la cual cursó con púrpuras palpables en miembro inferiores asociado a dolor abdominal al ingreso de su internación como antecedente dos semanas antes presentó infección en tracto respiratorio alto que evoluciónó favorablemente. En el tratamiento de la púrpura se le administró corticoide con lo cual mejoró el cuadro clínico abdominal favorablemente ya que en un momento se pensó que éste dolor abdominal podría complicarse con proceso quirúrgico como invaginación intestinal.
Palabras claves: púrpura de Schoenlein-Henoch, vasculitis, caso clínico, pediatría.
Abstract
]]> Schonlein-Henoch Purpura is a leukocytoclastic vasculitis, most common in children which affects small vessels; its etiology remains unknown, it is a multisystemical disease that affects skin, joints, gastrointestinal tract and kidneys. The clinical case is presented in a 11 years old female children, with a palpable purpura associated to abdominal pain, in the moment of the hospitalization, having presented two weeks before a history of upper respiratory tract infection that evolved favorably; with a corticosteroid administration, the Purpura this improved clinically and the abdominal pain decreased, instead of increasing, in which case it was thought that it may be complicated with a surgical process as an intestinal instussusception.Keywords: púrpura Schoenlein-Henoch, vasculitis, case reports, pediatrics.
La púrpura de Schönlein-Henoch (PSH) una vasculitis causada por mecanismo inmunológico frecuente en niños varones de 2 a 11 años. Se caracteriza por una púrpura palpable, artritis o artralgias, dolor cólico abdominal o hemorragia gastrointestinal y nefritis. La etiología es desconocida. Con frecuencia se encuentra el antecedente de afección del tracto respiratorio superior por el estreptococo betahemolítico grupo A, Yersinia o Mycoplasma (más raramente) o por virus (EB, varicela, parvovirus B-19, etc.). Otros desencadenantes pueden ser fármacos (penicilina, ampicilina, eritromicina,quinina), alimentos, exposición al frío o picaduras de insectos1.
Entre las manifestaciones clínicas más frecuentes tenemos:
Manifestaciones cutáneas. El exantema palpable eritematoso violáceo de tipo urticarial aparece en el 80-100% de los casos. Simétrico, en miembros inferiores y nalgas preferentemente, puede afectar cara, tronco y extremidades superiores. En niños menores de dos años se puede encontrar angioedema de cara, cuero cabelludo, dorso de manos y pies. En lactantes edema agudo hemorrágico o "vasculitis aguda leucocitoclástica benigna"2.
Manifestaciones articulares. Artritis o artralgias, transitorias, no migratorias, presentes en un 40-75% de los casos. Se inflaman grandes articulaciones como tobillos o rodillas. Puede preceder al rash y ser la primera manifestación en un 25% de los casos.
Manifestaciones gastrointestinales. El síntoma más frecuente es el dolor abdominal presente en el 40-85% de los casos. Se asocia con vómitos si es grave. Suele aparecer después del exantema, pero en un 14% de los casos puede preceder a los síntomas cutáneos, Se puede encontrar sangrado en heces en la mitad de los casos (macro o micro). El dolor abdominal se debe a la extravasación de sangre y líquidos dentro de la pared intestinal que puede llegar a ulcerarse, invaginarse o perforarse. También, aúnque más infrecuentemente, puede haber una pancreatitis, un infarto intestinal o un hídrops vesical.
]]> Manifestaciones renales (25 -50%). Aparecen generalmente en los dos primeros meses, tras inicio del cuadro. Marca el pronóstico a largo plazo pudiendo cronificarse, aunque solo el 1% evolucióna a insuficiencia renal.Manifestaciones neurológicas. Cefaleas, cambios sutiles del comportamiento, hipertensión, hemorragias del sistema nervioso central, y muy raramente neuropatías periféricas.
Manifestaciones hematológicas. Diátesis hemorrágica, trombocitosis, déficit de factor VIII, déficit de vitamina K e hip otrombinemia.
Manifestaciones pulmonares. Neumonía intersticiales y, hemorragia pulmonar.
Manifestaciones testiculares. Dolor, inflamación o hematoma escrotal con riesgo de torsión testicular.
El tratamiento consiste en dieta blanda, paracetamol o ibuprofeno pautado, más sueroterapia y/o dieta absoluta si precisara.
Los corticoides (prednisona 1-2 mg/kg/d) pueden ser efectivos en el tratamiento del dolor abdominal y de la artritis. En cambio, no tienen ningún efecto sobre la púrpura y no modifican la duración del proceso o la aparición y frecuencia de las recidivas. Cuando hay nefritis grave (con insuficiencia renal, síndrome nefrótico o más del 50% de los glomérulos con semilunas en la biopsia renal) el tratamiento es controvertido. Algunos autores creen que no hay un tratamiento efectivo, mientras que otros apoyan el tratamiento con corticoides, asociados o no a inmunosupresores, para prevenir la nefropatía crónica y mejorar los resultados finales3. Otros tratamientos, como la plasmaféresis o la administración de inmunoglobulinas intravenosas no superarán la categoría de tratamientos anecdóticos, que precisan de más estudios para poder ser recomendados. También son necesarios más estudios para comprobar la eficacia de la administración de factor XIII en el tratamiento del dolor abdominal y de la hemorragia gastrointestinal en la PSH4.
El diagnóstico es clínico. No suele haber problemas en reconocer el cuadro si éste es completo, pero sí los hay cuando sólo domina un síntoma.
Presentación del caso
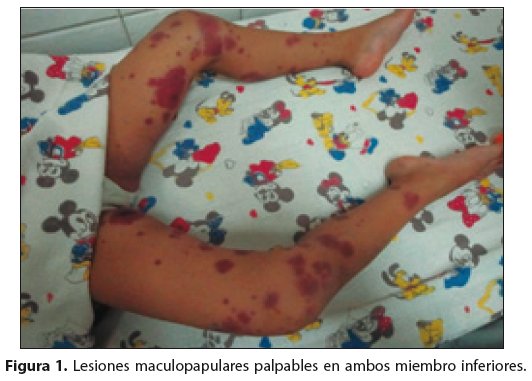
]]> Se presenta el caso de un paciente de 11 años de sexo femenino, ingresó con cuadro clínico de dos días de evolución caracterizado por presentar lesiones maculopapulares en ambos miembros inferiores acompañado de dolor abdominal difuso. Con clínico antecede de haber cursado con cuadro respiratorio alto faringoamigdalitis, dos semanas antes de su ingreso la cual cedió con administración de amoxicilina más ibuprofeno con evolución aparentemente favorable.Al examen físico se evidenciaron lesiones maculopapulares palpables sobrelevantadas en miembros superiores y ambos miembros inferiores extendiéndose a región glútea (fig. 1), el abdomen estaba blando, depresible con peristaltismo conservado no doloroso a la palpación profunda.

La biometria hemática de ingreso presentó leucocitos de 9200, hemoglobina 13,6, hematocrito 40%, plaquetas 71300, segmentados 53%, linfocitos 47%, tiempos de coagulación dentro la normalidad, proteinuria de 24 h de 52mg/24 h.
La evolución a los 2 días de internación fue con dolor abdominal espasmódico acompañado de deposiciones melénicas, se descartó patología quirúrgica con ecografía abdominal y evolución favorable del cuadro con inicio de corticoide vía oral, habiendo mejoria de la sintomatología abdominal.
Discusión
En el diagnóstico en el hemograma puede haber moderada leucocitosis o eosinofilia, anemia poco importante secundaria a sangrado, VSG y plaquetas elevadas. Si hay inflamación, aumento de las cifras de amilasa en caso de pancreatitis y diátesis hemorrágica secundaria a déficit del factor VIII. En orina se puede observar hematuria y ocasionalmente proteinuria. Hay cifras elevadas de urea y creatinina en caso de fallo renal.
Los niveles de IgA en sangre pueden ser normales o elevados. El enema baritado y la ECO abdominal deben realizarse en casos de dolores abdominales agudos intensos.
]]> Efectuar radiografía de tórax si sospechamos afectación pulmonar o tomografía axial computarizada craneal si hay síntomas neurológicos.La evolución es autolimitada en 4 a 8 semanas. En casi la mitad de los casos tiene uno o dos brotes cada vez menos intensos.
En este caso clínico el diagnóstico de PSH fue por antecedente de cuadro respiratorio previo, además de lesiones típicas que presentó en ambos miembros inferiores,
Lo más importante en nuestro paciente fue descartar complicación quirúrgica como intususcepción intestinal, ya que presentó a los 2 días de internación dolor abdominal con deposiciones melenicas.
Durante el manejo se inició corticoide para mejorar el dolor abdominal, como se recomienda en la literatura, con lo que respondió favorablemente descartando la patología quirúrgica.
Referencias bibliográficas
1. Ozen S, Ruperto N, Dillon MJ, et al. EULAR/PReS endorsed consensus criteria for the classification of childhood vasculitides. Ann Rheum Dis 2006; 65: 936-41. [ Links ]
2. Grupo de trabajo de la Sociedad Española de Hematología Pediátrica. Protocolo de estudio y tratamiento de la púrpura trombopénica inmune. An Esp Ped 1996; 44: 623-631. Protocolo SEHP-2004. [ Links ]
3. Bosch X, Font J, López-Soto A, Ingelmo M.Vasculitis. En: Rojas-Rodríguez J, Ramos M. Enfermedades autoinmunes sistémicas y reumáticas. Barcelona: Doyma; 1997: 121-136. [ Links ]
4. Cassidy JT Petty RS. Vasculitis. En: Cassidy JT, Petty RE. Textbook of pediatric rheumatology. 2nd ed. New York: Churchill Livingstone; 1990.: 377 - 423. [ Links ]
]]>