Toxicodermias. Erupciones cutáneas por fármacos
Toxicoderms. Drug rashes
Jimena Aguilar EscobarI; Ruitter Calvi FernandezII
IMédico internista, posgrado toxicología clínica y ambiental ]]> II Residente de Medicina Interna Hospital Obrero Nº2CNS
Recibido: 09 10 07.
Aceptado: 04 03 08.
Resumen
Las reacciones adversas provocadas por medicamentos originan una variedad de síndromes, con afección localizada o multiorgánica. Las manifestaciones de piel y mucosas representan la forma más frecuente y la de mayor diversidad morfológica. Estas reacciones cutáneas se pueden producir mediante mecanismos inmunológicos y por fenómenos de otra naturaleza (idiosincrasia). La identificación de los diferentes patrones clínicos de este tipo de dermatosis, cuya severidad varía desde formas leves y autolimitadas hasta aquellas potencialmente letales, constituye la base para el diagnóstico. Existen otros factores que le imprimen una complejidad al problema: una expresión clínica muy variable y que además carece de especificidad etiológica en relación con medicamentos; la evaluación diagnóstica de los casos suele basarse en datos clínicos, ya sea porque interviene un mecanismo de producción no inmunológico, o bien, por las limitaciones tecnológicas para demostrar que un medicamento es la causa de la reacción adversa.Se presenta un caso de una mujer de 62 años con toxicodermias por fármacos.
Palabras Clave: Reacciones cutáneas; Toxicodermias
Abstract
Side effects produced by medicines causes a variety of syndromes, with localized or multiorganic disease. Signs in skin and mucous appear as the more common way and with an important morphologic diversity. That cutaneous reactions can be produced due to immunological mechanisms and due to other origins (idiosyncrasy). Identification of the different clinical patrons in this kind of dermathosis, which severity changes from level and limited situations to lethal ones, constitutes the basis of diagnosis. There are other factors that introduce complexity into the problem: a variable clinical expression that bears no etiological relation to medicines; diagnosis evaluation is usually based in clinical data, because a nonimmunological mechanism mediates, or due to the technological limitations in the demonstration that a medicine is the side effect origin. We present a clinical case of a 62 years old woman who has toxicoderms by drugs.
Keywords: Cutaneous reactions; Toxicodermas
Introducción
Los toxixoderminas o reacciones cutáneas adversas provocadas por medicamentos son dematosis que pueden afectar a la piel, mucosas o anexos cutáneos por la administración de un medicamento ya sea por vía tópica, oral o parenteral. La frecuencia de la toxicodermias, habitualmente, se basa en reportes de casos y en estudios retrospectivos, que únicamente permiten establecer una estimación en torno del problema. No existen datos epidemiológicos de su prevalencia. Las manifestaciones cutáneas representan un 30% de las reacciones adversas a medicamentos.
ETIOLOGÍA: Entre los factores predisponentes destacan el sexo femenino, la polimedicación, las enfermedades subyacentes (alteraciones inmunológicas, neoplasias), las infecciones virales (sobretodo por virus de EpsteinBarr), citomegalovirus y virus de la inmunodeficiencia humana (VIH), la exposición solar y las propiedades farmacológicas y vía de administración del medicamento (en especial la vía oral).
Aunque la Patogenia es poco conocida posee tres grandes ejes: predisposición genética, alteraciones del metabolismo detoxificador farmacológico y alteraciones del sistema inmune. Desde el punto de vista patogénico las toxicodermias pueden subdividirse en: reacciones inmunológicas (mediadas por mecanismos de hipersensibilidad tipo I y IV) y no inmunológicas (sobredosificación, teratogenicidad, interacciones o acumulación).
Las toxicodermias pueden imitar cualquier dermatosis. Se manifiestan a través de un espectro de formas clínicas, que incluye desde reacciones leves y autolimitadas como la urticaria, hasta formas graves y potencialmente letales como el síndrome de StevensJohnson. En medio de esta diversidad clínica y a pesar de que existen algunas reacciones cutáneas que pueden considerarse como específicamente causadas por medicamentos, eritema fijo pigmentado y necrólisis epidérmica tóxica, la gran mayoría de ellas corresponden a síndromes, lo que significa que pueden tener causas diferentes a los medicamentos, a propósito del caso clínico mencionamos tres patrones clínicos relacionados al caso.
ERITEMA POLIMORFO: Este es un patrón clínico caracterizado por la afección de piel y mucosas;considerando su grado de severidad, se han descrito dos formas de presentación. Una leve (eritema polimorfo clásico o menor),con predominio de las lesiones cutáneas que típicamente muestran una configuración en diana habitualmente localizadas en sitios acrales. Existe una forma severa (eritema polimorfo mayor o síndrome de StevensJohnson), en función de una afección cutánea más extensa y difusa especialmente en el tronco, pero sobre todo por la presencia de erosiones en dos o más mucosas. En algunos pacientes con esta forma severa, puede ser difícil establecer la diferencia con otro cuadro grave que es la necrolisis epidérmica tóxica. Sobre este punto se han propuesto algunos criterios clínicos, tales como la extensión del despegamiento epidérmico. El depósito de inmunoglobulinas en la pared vascular y la participación de complejos inmunes pueden estar involucrados en su patogenia. El eritema polimorfo puede asociarse con diversos factores etiológicos: infecciones (virus del herpes simple), enfermedad general (LES), entre otros.
COMPLEJO SÍNDROME DE STEVENSJOHNSON (SSJ) / NECRÓLISIS EPIDÉRMICA TÓXICA (NET): Su etiología es fundamentalmente farmacológica, destacando las Sulfamidas, los anticonvulsivantes, los AINES, el alopurinol, los betalactámicos y la nevirapina ( antirretroviral). Aparece entre 1 y 3 semanas desde el inicio de la medicación responsable, generalmente precedido por un cuadro pseudogripal. Se caracteriza por la aparición rápida en 13 días, generalizada y preferentemente troncal, de máculas eritematosas, purpúricas o de morfología similar a las lesiones en ”diana” del Eritema Multiforme, aunque de morfología más variable y atípica. La piel se desprende al frotar (signo de Nikolsky) y rápidamente suelen aparecer vesículas y ampollas que dan lugar a un desprendimiento epidérmico, cuya extensión total sirve para subclasificar esta enfermedad (SSJ cuando el área desepitelizada es inferior al 10% de la superficie corporal total (SCT), NET o síndrome de Lyell cuando es superior al 30% y de cuadros de solapamiento cuando se sitúa entre el 10 y el 30% de la SCT). La afectación visceral y mucosa es casi constante. Su mortalidad es importante y oscila entre cifras inferiores al 5% en el SSJ y el 30% para la NE.
SÍNDROME DE HIPERSENSIBILIDAD MEDICAMENTOSA: Aparece progresivamente a las 26 semanas del inicio de la medicación, especialmente anticonvulsivantes (hidantoínas, barbitúricos y carbamazepina) y sulfamidas. Es un cuadro potencialmente letal que se caracteriza por la presencia de un exantema que puede evolucionar hacia una eritrodermia exfoliativa con una tonalidad cianótica, acompañándose de sintomatología sistémica como fiebre, adenopatías, hepatitis, nefritis intersticial, artralgias, carditis y eosinofilia. Pese a la retirada del fármaco la hepatitis puede persistir durante meses y algunos casos desarrollan linfomas a largo plazo.
]]>Caso clínico
Paciente femenino de 62 años de edad con cuadro clínico de aproximadamente 4 semanas de evolución caracterizado por presencia de lesiones maculares eritemato/cianóticas en miembros superiores, inferiores y tronco, alzas térmicas no cuantificadas, mialgias, malestar general, polipsia y poliuria en la ultima semana. Tiene el antecedente de consumo de carbamazepina, difenilhidantoina, diacepan, fluoxetina, amitriptilina, paracetamol, dicloxaciclina, nimodipino e insulina NPH prescriptos en diferentes momentos por patología epiléptica ; diabética (diabetes Mellitus tipo 2), psiquiatrica (síndrome depresivo mayor, adicción a benzodiacepinas y alcoholismo), consumidos en forma indiscriminada.
Al examen físico de ingreso paciente en regular estado general hipertensa (PA 150/100) con mucosa oral seca, discreto dolor abdominal en epigastrio e hipocondrio derecho, lesiones maculares eritemato/cianóticas en miembros superiores (fig 1, 2) inferiores (fig 3, 4, 7, 8, 9) tronco, lesiones ampollares desgarradas en manos y piernas (fig 5, 6).
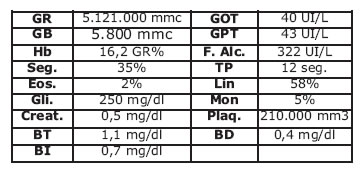
Solicitamos un laboratorio y obtuvimos los siguientes datos:

Ecografía abdominal, reporta esteatosis hepática moderada.
A las 24 horas de internacion presenta además lesiones vesiculares en región sacroccocigea y glútea (fig 10), a las 48 horas paciente ansiosa, lesiones maculares y ampollares se intensifican coincide con la aplicación por parte de la paciente de loción no indicada (fig 11), se solicita aislamiento por riesgo de infección, y manejo de patología psiquiatrica.
Comentarios
]]> Toda toxicodermia, por inocua que inicialmente pudiera parecer, tiene el potencial de evolucionar hacia una forma grave, sobre todo en los pacientes con algún tipo de inmunosupresion. Los principales marcadores clínicos y analíticos de gravedad son: eritema confluente de rápida aparición, signo de Nikolsky positivo, ampollas y/o áreas de piel denudada extensas, púrpura palpable, necrosis cutánea, dolor cutáneo, urticaria generalizada con edema facial, mucositis, fiebre, taquipnea, hipotensión, adenopatías, artralgias o artritis, eosinofilia, linfocitosis atípica y alteraciones de la función hepática. Las principales toxicodermias con un potencial riesgo vital son el angioedema, la enfermedad del suero, las vasculitis, la eritrodermia, el síndrome de hipersensibilidad, el síndrome de StevensJohnson y la necrólisis epidérmica tóxica. Todos estos cuadros pueden evolucionar hacia una insuficiencia cutánea aguda (ICA), en la que se pierde, de forma similar a los grandes quemados la integridad estructural y/o funcional de una extensa superficie cutánea. La ICA se manifiesta con un estado catabólico muy intenso, alteraciones inmunológicas, elevado riesgo de infecciones, pérdida de la homeóstasis térmica e hidroelectrolítica y fracaso multiorgánico (cardíaco, renal, pulmonar...) con posibilidad de evolución fatal. En cuanto al tratamiento su principio fundamental es la retirada de todos los fármacos sospechosos, así como toda medicación no imprescindible, ya que en caso contrario la enfermedad podría progresar por mantener un medicamento responsable poco evidente. Generalmente, la sola retirada del agente responsable produce mejoría y/ o curación. Cuando sea preciso sustituir los medicamentos sospechosos, se deben utilizar compuestos pertenecientes a otros grupos farmacológicos y sin reactividad cruzada con éstos. En caso de que entre los posibles responsables esté un fármaco imprescindible y no haya marcadores de gravedad, se puede mantener y observar la evolución clínica durante 2448 horas, siempre y cuando no estén presentes fármacos de alto riesgo (sulfamidas, anticonvulsivantes, alopurinol, betalactámicos y AINEs) ni marcadores de gravedad betalactámicos y AINEs). Las formas leves sólo suelen precisar tratamiento sintomático, con antihistamínicos orales y corticoides tópicos, los corticoides orales generalmente son innecesarios. Siempre debe hacerse un seguimiento cercano las primeras 2448 horas, debido a la posibilidad de evolución a formas graves. Cuando las lesiones no remitan pese a la suspensión de los medicamentos sospechosos, conviene revisar la historia clínica reinterrogando al paciente, ya que puede haberse identificado erróneamente al agente causal. También se debe evaluar que la nueva medicación pautada no incluya ningún fármaco con reactividad cruzada con alguno de los posibles agentes causales.Las formas graves precisan hospitalización y, en algunos casos, ingreso en una unidad especializada de cuidados intensivos y/o quemados, donde se les manejará como a los grandes quemados, con medidas de soporte vital (control hidroelectrolítico, térmico, metabólico), y prevención de infecciones. El uso de corticoides sistémicos es controversial, algunos la limitaban a la anafilaxia, el angioedema, la eritrodermia, el síndrome de hipersensibilidad y la enfermedad del suero. La adrenalina es el tratamiento de choque en el angioedema y la anafilaxia. En cualquier caso se recomienda anotar en la historia clínica y en los informes que se entreguen al paciente todos los medicamentos que tomaba en el momento de aparición de la toxicodermia y en el mes previo, porque al registrar los fármacos más sospechosos se corre el riesgo de ignorar al auténtico responsable y readministrarlo, pudiendo provocar una recidiva, con evidentes implicaciones para la vida del paciente y serios problemas médicolegales.
En cuanto al caso clínico la evolución de la paciente fue favorable, la terapéutica establecida siguió protocolos descritos en la bibliografía, fue externada tras 10 días de hospitalización, con un buen control metabólico, toxicológico además de estricto apoyo por psiquiatría.
Bibliografía
1. Bonnetblanc JM. Réactions cutanées aux médicaments chez l´enfant. Ann Dermatol Venerol 1997; 124: 339345. [ Links ]
2. Carroll MC, YuengYue KA, Esterly NB, Drolet BA. Druginduced hypersensitivity syndrome in pediatric patients. Pediatrics 2001; 108: 485492. [ Links ]
3. Daoud MS, Schanbacher CF, Dicken CH. Recognizing cutaneous drug eruptions. Reaction patterns provide clues to causes. Postgrad Med 1998;104: 101115. [ Links ]
4. Drake LA, Dinehart SM, Farmer ER, Goltz RW, Graham GF, Hordinsky MK, et al. Guidelines of care for cutaneous adverse drug reactions. J Am Acad Dermatol 1996; 35: 458461. [ Links ]
5. Ibia EO, Schwartz RH, Wiedermann BL. Antibiotic rashes in children: a survey in a private practice setting. Arch Dermatol 2000; 136: 849854. [ Links ]
6. LeauteLabreze C, Lamireau T, Chawki D, Maleville J, Taieb A. Diagnosis, classification, and management of erythema multiforme and StevensJohnson syndrome. Arch Dis Child 2000; 83: 347352. [ Links ]
7. Ratón JA, Díaz JL. Utilidad de las pruebas epicutáneas en el diagnóstico de las toxicodermias. Piel 2001; 16: 5759. [ Links ]
8. S. Bel Pla, D. García Fernández, V. GarcíaPatos Briones. Toxicodermias: etiología, patogenia y patrones clínicos (I). JANO 2001; 61: 3541. [ Links ]
9. Shin HT, Chang MW. Drug eruptions in children. Curr Probl Pediatr 2001;31: 207234. [ Links ]