VASOESPASMO CEREBRAL RELACIONADO A HIPERGLICEMIA EN PACIENTE CON HEMORRAGIA SUBARACNOIDEA ANEURISMATICA: CASO CLÍNICO Y REVISIÓN DE LA LITERATURA
CEREBRAL VASOSPASM RELATED TO HYPERGLYCEMIA IN PATIENT WITH SUBARACOID ANEURYSMATIC HAEMORRHAGE: CLINICAL CASE AND REVIEW OF LITERATURE
Dr. Igor Gonzalo Toco Olivares*, Dra. Alisson Karla Quisbert Portugal **, Univ. Sergio Armando Ochoa Pinto***
* Cirujano Cerebrovascular, Jefe de Enseñanza e Investigación Servicio de Neurocirugía, Hospital de Clínicas Universitario La Paz - Bolivia
** Médico Residente V, Servicio de Neurocirugía, Hospital de Clínicas Universitario La Paz - Bolivia ]]>
*** Universitario, Universidad Mayor De San Andrés, Facultad de Medicina, nutrición y enfermería, La Paz - Bolivia.
Autor responsable: Dr. Igor Toco Olivares
Dirección: calle Manuel Marica, Condominio Espacio S/N Zona Miraflores
Teléfono: 71880660
e-mail: igortocoolivares@gmail.com
RESUMEN
La hemorragia subaracnoidea aneurismática es un fenómeno muy grave asociado a altas tasas de morbimortalidad, esta depende de la severidad inicial. El control de la glucosa es uno de los cuidados que se debe tener en cuenta ya que está estrechamente relacionada con el desarrollo de las complicaciones secundarias.
Se presenta el caso clínico de un paciente con antecedente de diabetes tipo 2 tratada irregularmente, que presentó una hemorragía subaracnoidea aneurismática, complicada con vasoespasmo cerebral, infarto, hidrocefalia secundaria e infecciones pulmonares en relación a hiperglicemia durante el post operatorio de difícil y refractario tratamiento.
]]> Exponemos los mecanismos fisiopatológicos que ocasionan alteraciones de los fenómenos de autorregulación vascular cerebral y en consecuencia trastornos de la perfusión cerebral que decaen sobre el estado neurológico del paciente, sobresaltando que el control de la glucemia en el transcurso de una hemorragia subaracnoidea puede ayudar a un mejor desenlace de los pacientes.Palabras clave: Hiperglucemia, hemorragia subaracnoidea, vasoespasmo cerebral.
ABSTRACT
Aneurysmal subarachnoid hemorrhage is a very serious phenomenon associated with high rates of morbidity and mortality, this depends on the initial severity. The control of glucose is one of the care that must be taken into account since it is closely related to the development of secondary complications.
We present the clinical case of a patient with a history of type 2 diabetes treated irregularly, who presented an aneurysmal subarachnoid hemorrhage, complicated by cerebral vasospasm, infarction, secondary hydrocephalus and pulmonary infections in relation to hyperglycemia during the post-operative period of difficult and refractory treatment. We expose the pathophysiological mechanisms that cause alterations in the cerebral vascular self-regulation phenomena and consequently cerebral perfusion disorders that decrease the neurological state of the patient, highlighting that the control of glycemia in the course of a subarachnoid hemorrhage can help a better outcome of the patients.
Key words: Hyperglycemia, subarachnoid hemorrhage, cerebral vasospasmo.
INTRODUCCIÓN
La hemorragia subaracnoidea es una extravasación de sangre en el espacio subaracnoideo, una de sus principales causan se deben a la rotura de una aneurisma cerebral, que representa 5% de los eventos cerebrovasculares.1,2,5
]]> En términos de discapacidad y sobrevida, del 25 al 69 % de los pacientes puede presentar un mal desenlace aun cuando se encuentren en un buen estado neurológico al momento del ictus; la mortalidad por este padecimiento puede ser de 6-63%.1,2Como consecuencia de la hemorragia, puede presentarse edema, vasoespasmo cerebral tardío e infarto cerebral, los cuales pueden estar relacionados a estados de hiperglucemia; estas complicaciones determinan, al menos en parte, el desenlace de los pacientes.4,6
La hemorragia subaracnoidea, desencadena mecanismos como la activación del eje hipotalámico pituitario adrenal, y la activación del sistema nervioso simpático, que se relaciona con el aumento de la hormonas del estrés como el cortisol y catecolaminas, además de citocinas inflamatorias, hasta aproximadamente el día 10 de ocurrido el evento vascular, todo esto ocasiona mayor glucogenólisis, gluconeogénesis, proteolisis y lipólisis, que resulta en una producción excesiva de glucosa, además de condicionar una resistencia a la insulina con hiperinsulinemia secundaria.7,8,9,11,12,13
Antiguamente se creía que la hiperglucemia era una respuesta beneficiosa adaptativa a la enfermedad crítica, para proporcionar de sustratos a los órganos que dependen predominantemente de la glucosa como sustrato metabólico, como el cerebro, sin embargo la hiperglucemia al ingreso y durante el curso clínico se asocia con diversas complicaciones intrahospitalarias como insuficiencia respiratoria, infecciones nosocomiales y deterioro de la cicatrización de heridas, todas las cuales contribuyen a un resultado deficiente. 1,4,5
CASO CLÍNICO
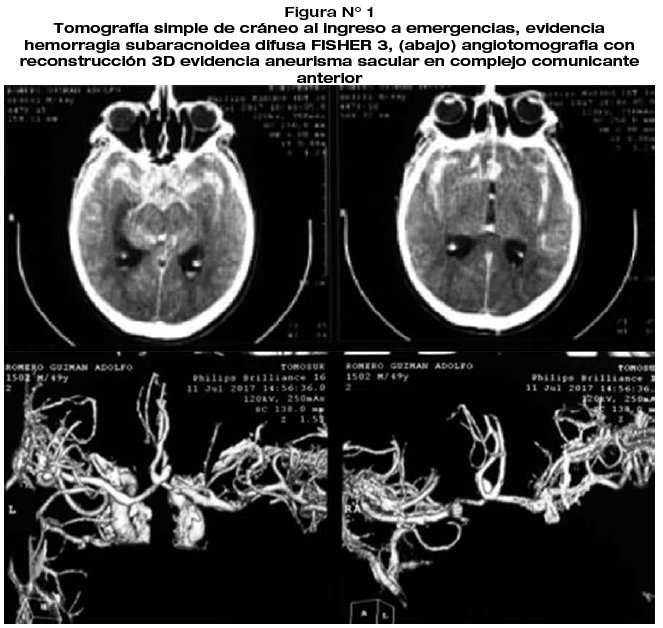
Paciente masculino de 49 años de edad, con antecedente de cefalea de inicio súbito, de gran intensidad y posterior deterioro del estado de consciencia, con el antecedente de refieren diabetes tipo 2 tratada irregularmente, sin controles adecuados en los dos últimos años. Al examen físico paciente en malas condiciones generales, piel y mucosas levemente pálidas, signos vitales: FC: 96 latx min, FR: 24 resp/min, PA 150/90mmHg, T: 37,2 grados C., sO2: 86%. Neurológicamente paciente irritable desorientado Glasgow 12/15, pupilas 3mm hiporreflecticas, fuerza muscular conservada. En la tomografía simple de cráneo se evidencia hemorragia subaracnoidea FISHER 3. Se realizó Angiotomografía que evidencia lesión aneurismática en complejo comunicante anterior, característica sacular de proyección supero-posterior. Se realiza el manejo intensivo de la hemorragia subaracnoidea, realizando manejo y control de las cifras de Glicemia tan elevadas, llegando a conservar basales de 120-135mg/dl, se programa intervención quirúrgica para clipaje microquirúrgico al 6to día de sangrado.
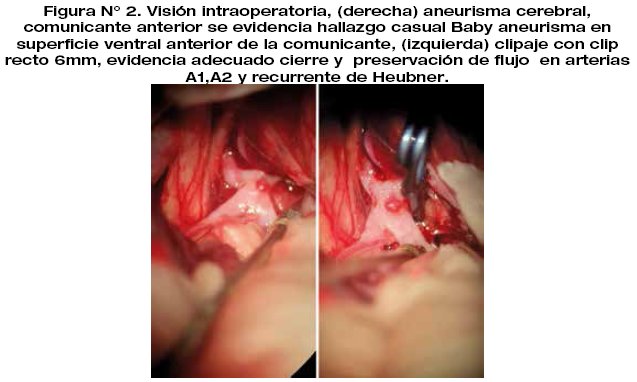
El procedimiento quirúrgico se realiza sin complicaciones, evidenciando indemnidad de flujo en complejo comunicante, recurrentes de ambos lados, segmentos A1, y A2 de arteria cerebral anterior posterior al clipaje.
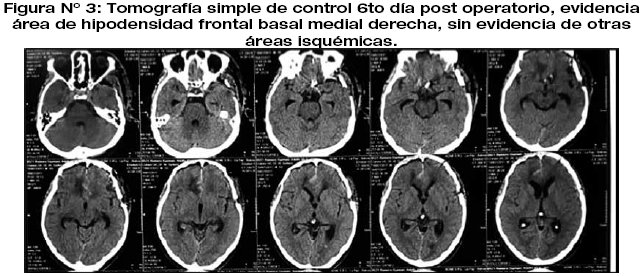
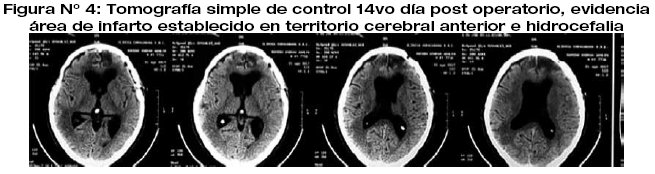
El post operatorio inmediato fue favorable el paciente se mantuvo estable consciente orientado, sin datos de focalización motora ni sensitiva. Al 6to día post operatorio, el paciente presenta deterioro neurológico caracterizado por estado de sopor Glasgow 9/15, pupilas 3mm hiporreflecticas ambas, evidenciando el control laboratorial aumento de las cifras de glicemia de 350mgs/dl, por lo que se realiza cambios en su esquema terapéutico. La tomografía de control evidencia área de hipodensidad frontal medial basal derecha, sugerente de vasoespasmo cerebral, la evolución del paciente fue tórpida, con valores de glicemia de difícil manejo, presentando en la tomografía a los 10 días del post operatorio áreas establecidas de infarto de territorio de ambas cerebrales anteriores, además de hidrocefalia secundaria, que requirió derivación ventrículo peritoneal. El desenlace fatal del paciente se presentó a los dos meses del post operatorio, tiempo durante el cual permaneció en estado apálico, asociando cuadros infecciosos severos pulmonares.

DISCUSIÓN
El vasoespasmo cerebral puede presentarse entre 4 y 12 días después del ictus y en algunos casos genera síntomas neurológicos. Aproximadamente la mitad de los pacientes con vasoespasmo detectado por angiografía presentan síntomas relacionados. Los ensayos clínicos aleatorios han demostrado que el control glucémico estricto mejora el resultado de los pacientes con esta patología.7,8,9
Un meta-análisis realizado por Nyika D. Kruyt y cols, relaciona el vasoespasmo en los pacientes que cursan con niveles elevados de glicemia posterior a una hemorragia subaracnoidea, reconoce a la hiperglicemia como un fenómeno desencadenado por el estrés metabolico, habiendo estudios que demuestran que la magnitud de la hemorragia determina el grado de liberación de catecolaminas y por lo tanto los niveles de glucosa; además que la hiperglicemia puede presentarse con el evento agudo es decir que no es preexistente, estas alteraciones del metabolismo de la glucosa determinan vasoespasmo, isquemia secundaria, progresión al infarto y pronostico clínico deficiente.8,9
]]> Adicionalmente, la hipoglucemia aumenta la mortalidad asociada a la hemorragia subaracnoidea en modelos experimentales aunque algunos estudios clínicos no muestran ningún valor predictivo de la hipoglucemia para la vasoconstricción. En cualquiera de los casos, el control de la hiperglucemia en la hemorragia subaracnoidea debe ser cuidadoso para evitar que resulte más bien contraproducente. 8,11,12,13 En cuanto a la alteración metabólica, se ha encontrado en la mayor parte de la literatura al disbalance del óxido nítrico como común denominador en la aparición del vasoespasmo, la hiperglucemia severa podría interferir con la relajación del músculo liso vascular al inhibir la síntesis de óxido nítrico (NO). La elevación de la concentración de glucosa a aproximadamente 460 mg/dL inhibe la actividad de la dimetilargininasa, la enzima que degrada a los inhibidores endógenos de la sintasa del NO (NOS), en células de músculo liso vascular por un mecanismo que involucra a alguna especie reactiva de oxígeno. Esto se refleja en que la glucosa, que a partir de 270 mg/dL, aumenta la concentración de dimetilarginina asimétrica (inhibidor endógeno de la sintasa del óxido nítrico, NOS). Esto contrasta con los estudios que sugieren un aumento en la síntesis del NO en la hemorragia subaracnoidea que podría estar relacionado con el proceso inflamatorio que acompaña a la enfermedad; la discrepancia podría explicarse por la actividad de diferentes isoformas de la NOS, la del sistema vascular y la de la respuesta inflamatoria. En conjunto, algunos estudios indican que la glucosa puede reducir la vasorrelajación, otros estudios muestran que también puede estimular a moléculas vasoconstrictoras. La hiperglucemia aumenta en 35% la secreción de endotelina-1 (ET-1) por las células endoteliales de la aorta a través de un mecanismo independiente del cambio en la presión osmótica. Además del vasoespasmo, esto puede favorecer la isquemia cerebral dado que la ET-1 provoca la liberación de un aminoácido excitador como aspartato en células granulares del cerebelo por un mecanismo que depende de la concentración extracelular de calcio. Esto, entre otros mecanismos, sugiere que la hiperglucemia podría inducir vasoconstricción e isquemia, aunque la modulación entre estos mecanismos puede ser recíproca. Algunos otros estudios avalan la interacción entre la ET-1 y los aminoácidos excitadores. 6,11,1
CONCLUSIONES
El pronóstico de la hemorragia subaracnoidea se encuentra estrechamente ligado al cuidado del paciente críticamente enfermo, el interés por el efecto de la hiperglucemia después de hemorragia subaracnoidea se ha incrementado; numerosos estudios han mostrado asociación intensa entre nivel elevado de glucosa y morbilidad en Terapia Intensiva después de enfermedad cerebrovascular y hemorragia subaracnoidea aneurismática.
REFERENCIAS
1. E.T Bogason, B. Anderson, N. Brandmeir , E.W. Church , J.Cooke, G.M. Davies . The epidemiology of admissions of nontaumatic subarchnoid hemorrhage in the United Stages Neurosurgery., 74(2014), pg 27-29
2. Al-Khindi T, Macdonald RL, Schweizer TA. Cognitive and functional outcome after aneurysmal subarachnoid hemorrhage. Stroke. 2010;41(8):519-536. [ Links ]
3. Passier PE, Visser-Meily JM, Rinkel GJ, Lindeman E, Post MW. Life satisfaction and return to work after aneurysmal subarachnoid hemorrhage. J Stroke Cerebrovasc Dis. 2011;20(4):324-329. [ Links ]
4. Crowley RW, Medel R, Dumont AS, et al. Angiographic vasospasm is strongly correlated with cerebral infarction after subarachnoid hemorrhage. Stroke. 2011;42(4):919-923. [ Links ]
5. Nakae R, Yokota H, Yoshida D, Teramoto A. Transcranial Doppler ultrasonography for diagnosis of cerebral vasospasm after aneurysmal subarachnoid hemorrhage: mean blood flow velocity ratio of the ipsilateral and contralateral middle cerebral arteries. Neurosurgery. 2011;69(4):876-883;discussion 883. [ Links ]
6. Baird TA, Parsons MW, Phanh T, Butcher KS, Desmond PM, Tress BM, Colman PG, Chambers BR, Davis SM. Persistent poststroke hyperglycemia is independently associated with infarct expansion and worse clinical outcome. Stroke. 2003;34:2208 –2214.
7. Capes SE, Hunt D, Malmberg K, Pathak P, Gerstein HC. Stress hyperglycemia and prognosis of stroke in nondiabetic and diabetic patients: a systematic overview. Stroke. 2001;32:2426 –2432.
8. Williams LS, Rotich J, Qi R, Fineberg N, Espay A, Bruno A, Fineberg SE, Tierney WR. Effects of admission hyperglycemia on mortality and costs in acute ischemic stroke. Neurology. 2002;59:67–71.
9. Bruno A, Levine SR, Frankel MR, Brott TG, Lin Y, Tilley BC, Lyden PD, Broderick JP, Kwiatkowski TG, Fineberg SE. Admission glucose level and clinical outcomes in the NINDS r-tPA stroke trial. Neurology. 2002;59:669–674.
10. Demchuk AM, Morgenstern LB, Krieger DW, Linda Chi T, Hu W, Wein TH, Hardy RJ, Grotta JC, Buchan AM. Serum glucose level and diabetes predict tissue plasminogen activator-related intracerebral hemorrhage in acute ischemic stroke. Stroke. 1999;30:34 –39.
11. Bruno A, Kent TA, Coull BM, Shankar RR, Saha C, Becker KJ, Kissela BM, Williams LS. Treatment of Hyperglycemia in Ischemic Stroke (THIS): a randomized pilot trial. Stroke. 2008;39:384 –389.
12. Gray CS, Hildreth AJ, Sandercock PA, O’Connell JE, Johnston DE, Cartlidge NE, Bamford JM, James OF, Alberti KG. Glucose–potassium insulin infusions in the management of post-stroke hyperglycaemia: the UK Glucose Insulin in Stroke Trial (GIST-UK). Lancet Neurol. 2007;6: 397–406.
13. Stroke Trials Registery Available at: www.strokecenter.org/trials/TrialDetail.aspx?tid_681. Accessed January 6, 2008.
14. Adams HP Jr, del Zoppo G, Alberts MJ, Bhatt DL, Brass L, Furlan A, Grubb RL, Higashida RT, Jauch EC, Kidwell C, Lyden PD, Morgenstern LB, Qureshi AI, Rosenwasser RH, Scott PA, Wijdicks EF. Guidelines for the early management of adults with ischemic stroke: a guideline from the American Heart Association/American Stroke Association Stroke Council, Clinical Cardiology Council, Cardiovascular Radiology and Intervention Council, and the Atherosclerotic Peripheral Vascular Disease and Quality of Care Outcomes in Research Interdisciplinary Working Groups. Circulation. 2007;22:115:e478–e534.
]]> ]]>