Diagnóstico temprano de leucemia aguda en niños y adolescentes
Early diagnosis of acute leukemia in children and adolescents
Drs.: Raúl David Onostre Guerra*, Susan Sardinas Castellón*, Astrid Riveros Morón*, Julio Álvarez Endara*, Haydeé Velásquez*, Silvia Vásquez Rivera*
* Médicos de planta, Hospital del Niño "Ovidio Aliaga Uría". Sala de Oncohematología Pediátrica. La Paz-Bolivia.
Correspondencia: onostreraul@hotmail.com
]]>
Introducción
La leucemia aguda linfoide o mieloide es un grupo de enfermedades malignas de la médula ósea, que provoca una proliferación clonal incontrolable de leucocitos inmaduros o blastos, que suelen pasar a la sangre periférica e invadir ganglios, hígado, bazo y otros tejidos.
Puede manifestarse a cualquier edad, aunque es más habitual en los niños entre los 2 a 6 años de edad. Esta enfermedad se presenta con una frecuencia ligeramente mayor en los varones que en las mujeres.
La enfermedad se clasifica en aguda y crónica; en los niños el 98% de las leucemias son agudas. Las leucemias agudas en los niños se subdividen en leucemia Linfoblastica aguda (LLA) que corresponde al 60% de los casos y leucemias no linfoblástica (LNLA) que ocurren en el 38%.
Etiología
Aún no es bien conocida y se piensa que hay una compleja relación de factores genéticos, ambientales e inmunológicos que la originan. Los factores de riesgo que clínicamente deben tomarse en cuenta son:
]]>1. Peso > 4000 g. al nacimiento
2. Edad materna >35 años
3. Edad paterna >40 años
4. Historia materna de pérdidas fetales
5. Exposición a radiación ionizante in útero y pos-natal
6. Exposición directa a hidrocarburos y pesticidas
7. Alcoholismo durante el embarazo
8. Tabaquismo durante el embarazo
9. Hermano gemelo con leucemia aguda
]]> 10. Síndrome de Down
Cuadro Clínico
Anemia + purpura + fiebre, es la triada sintomática que está presente casi en los 2/3 de los casos de leucemia y si se acompaña de hepatomegalia, esplenomegalia, adenopatías o de leucocitosis, el diagnóstico está hecho.
Los signos y síntomas más frecuentes son:
Anemia arregenerativa: se manifiesta por palidez, progresiva de la piel y mucosas (un 90% tiene hemoglobina < 10 g/dl.), fatigabilidad, disnea de esfuerzo, cefalea, irritabilidad, somnolencia, taquicardia o soplos.
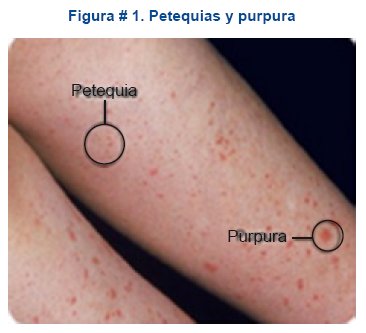
• Hemorragias: por trombocitopenia o por liberación de sustancias procoagulantes que pueden originar CID o fibrinólisis primaria (habitual en las leucemia mieloide). La piel y mucosas son sitios habituales de sangrado como síndrome purpúrico (petequias, equimosis, hematomas: ver figura #1), epistaxis, hemorragia retiniana y raras veces hemorragias digestivas.

Fiebre: No tiene un patrón definido, en la mayoría de los casos obedece a una infección asociada (favorecida por una neutropenia de menos de 1000/mm3).
]]> Adenopatías o visceromegalias palpables: sobre todo cervicales, bilaterales, pequeñas y a veces dolorosas. También pueden haber adenopatías mediastínica y abdominales (retroperitoneales). La hepatoesplenomegalia es variable y no dolorosa.Los signos y síntomas infrecuentes son:
Compromiso osteoarticular: un 25% de los niños se quejan de dolores osteoarticulares al inicio del cuadro. El dolor se produce por infiltración leucémica del periostio, infarto óseo o expansión de la cavidad medular por células leucémicas y responden poco a los analgésicos comunes.
Compromiso del sistema nervioso central: puede ser asintomático o evidenciarse como un hallazgo en el análisis del líquido cefalorraquídeo o provocar vómitos, convulsiones, problemas de equilibrio y parálisis del VI par.
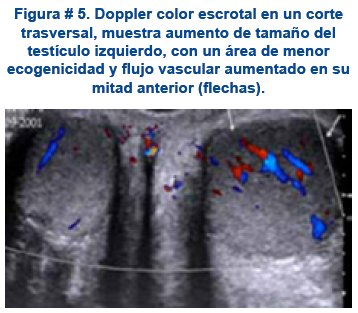
Compromiso genitourinario: en un 10% de los niños puede haber aumento del volumen testicular, unilateral o bilateral, no doloroso.
Compromiso cutáneo: la infiltración leucémica de la piel se denomina leucemides; varía desde la nodular hasta la maculopapular, son de color rojo violaceo y no dolorosos.
Compromiso de otros órganos: tracto gastrointestinal (hemorragia digestiva por úlceras), en el ojo (hemorragias retinianas), corazón (infiltración pericárdica, derrame pericárdico, taponamiento cardiaco). El pulmón puede ser comprometido por infecciones condicionadas por la neutropenia.
Historia clínica
Debe basarse en los siguientes elementos:
]]> a) Interrogatorio Realizar una historia clínica enfocada a identificar los factores de riesgo.
Investigar el tiempo de evolución del cuadro (promedio cuatro a seis semanas).
Indagar sobre las manifestaciones clínicas de los síndromes: anémico, neutropénico, purpúrico e infiltrativo.
b) Manifestaciones clínicas
• Síndrome anémico.- Se caracteriza por la presencia de palidez y síntomas de hipoxia como: fatiga, irritabilidad, astenia, adinamia, somnolencia, secundarios a la disminución de la hemoglobina.
Síndrome neutropénico.- Se caracteriza por fiebre y/o procesos infecciosos persistentes o recurrentes, secundarios a neutropenia.
• Síndrome purpúrico.- Se caracteriza por la presencia de petequias, púrpura, equimosis, epistaxis, gingivorragia u otras manifestaciones de sangrado secundarias a la trombocitopenia.
• Síndrome Infiltrativo.- Se caracteriza por la presencia de dolor óseo; adenomegalias; hepatomegalia; esplenomegalia; infiltración a piel, parótidas, encías, testículos; formación de tumores sólidos (cloromas); leucocitosis y masa mediastinal.
• Síndrome metabólico.- Se caracteriza por alteraciones bioquímicas que reflejan la carga tumoral total y son la consecuencia de la proliferación y destrucción excesiva de las células leucémicas. Las alteraciones encontradas son: hiperuricemia, hiperkalemia, hipocalcemia, hiperfosfatemia, elevación de la creatinina (síndrome de lisis tumoral) y elevación de la deshidrogenasa láctica.
]]> c) Exploración física:Buscar durante la inspección general:
Palidez,
Hemorragia en piel y mucosas,
Claudicación
Buscar en los aparatos y sistemas:
Adenomegalias
Crecimiento de parótidas
Hepatoesplenomegalia
Crecimiento testicular
]]> Afección de pares craneales Exoftalmos (cloromas retrooculares).
Síndrome de compresión medular (cloromas paravertebrales).
Síndrome de vena cava superior y/o mediastino superior (conglomerados ganglionares cervicales y mediastinales).
Laboratorio
Hemograma: la biometría hemática puede ser normal en la etapa inicial de presentación de la leucemia. Durante la evolución pueden aparecer citopenias aisladas (anemia, neutropenia o trombocitopenia) o combinadas (bicitopenia o pancitopenia). La anemia es normocítica, normocrómica con reticulocitos bajos. Los leucocitos pueden variar desde lo normal a valores de leucopenias graves hasta hiper-leucocitosis. El recuento de plaquetas puede estar normal o muy bajos.
Mielograma
El diagnóstico definitivo y la tipificación de la leucemia se hacen con el mielograma o aspirado de médula ósea. Esta muestra deberá ser analizada con:
1. Microscopia convencional: puede mostrar celularidad normal o aumentada, compuesta por una población de 80% o más de blastos (células inmaduras, con cromatina nuclear difusa o laxa; pueden tener uno o varios nucléolos y un citoplasma basófilo con gránulos o sin ellos), con megacariocitos disminuidos o ausentes. En una medula normal se puede encontrar <5% de células inmaduras (para hacer el diagnóstico de leucemia se requiere más del 25%).
]]> 2. Citometría de Flujo: con el uso de la Citometría es posible definir si las células leucémicas analizadas son de estirpe linfoide o mieloide y además si expresan antígenos de superficie. En la leucemia Linfoblastica además del CD 45 (leucocitario común) y el CD34 (precursores hematopoyéticos muy inmaduros), se expresan además TdT, CD1O (antígeno común), CD79a, CD19 (estirpe B), CD3 y CD7 (estirpe T). En la leucemia mieloide el CD117 (células precursoras mieloides inmaduras), CD33 (antígeno mieloide y monoide inespecíficos), CD15 (Neutrófilos), CD14 (Monocitos).3. Estudio citogenético: consiste en el análisis de los cromosomas y sus alteraciones estructurales o numéricas. Son importantes como factores pronósticos.
Estudios de Gabinete
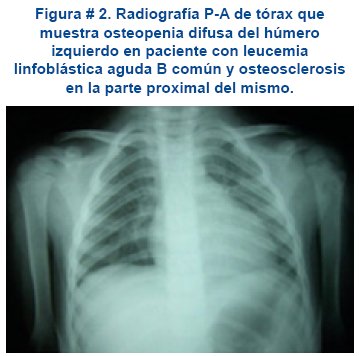
Radiografía de tórax. Se realiza durante el proceso diagnóstico de un niño con sospecha de leucemia y con dolor osteoarticular; donde se muestra osteopenia difusa y osteosclerosis, ver figura # 2.
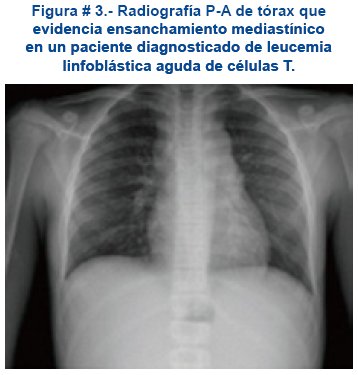
La presencia de un ensanchamiento mediastínico en un paciente con hepatomegalia y/o esplenomegalia y alteraciones del hemograma es muy indicativa de LLA, ver figura # 3.
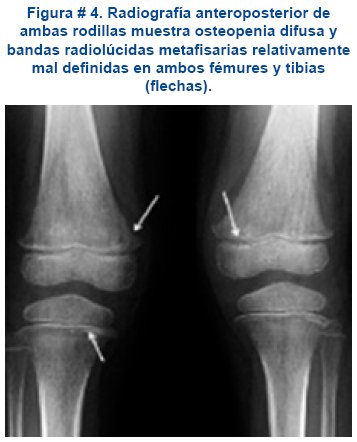
Radiografía de huesos largos: Es característico encontrar en algunos casos de leucemia infantil la presencia de lesiones osteolíticas y bandas metafisarias transversas radiotransparentes, ver figura # 4.
]]>
Ultrasonido testicular: Se realizará en aquellos niños que tienen crecimiento o aumento de consistencia en testículos, ante la posibilidad de infiltración testicular, ver figura # 5.
Ultrasonido abdominal: En búsqueda de hepatoesplenomegalia.
Gammagrafía ósea con el radiotrazador tecnecio 99. Suele mostrar hipercaptación en huesos largos, pelvis y columna, tanto en fase aguda como en fase tardía.
Resonancia magnética (RM) de los huesos infiltrados: muestra una señal hipointensa en las secuencias T1 con normalidad de las secuencias en T2 y ausencia de realce tras la administración de contraste.
Criterios de referencia
]]> Los criterios de referencia a una unidad de oncohematología se los describe en el cuadro # 1, tomando en cuenta la historia clínica y estudios de laboratorio.
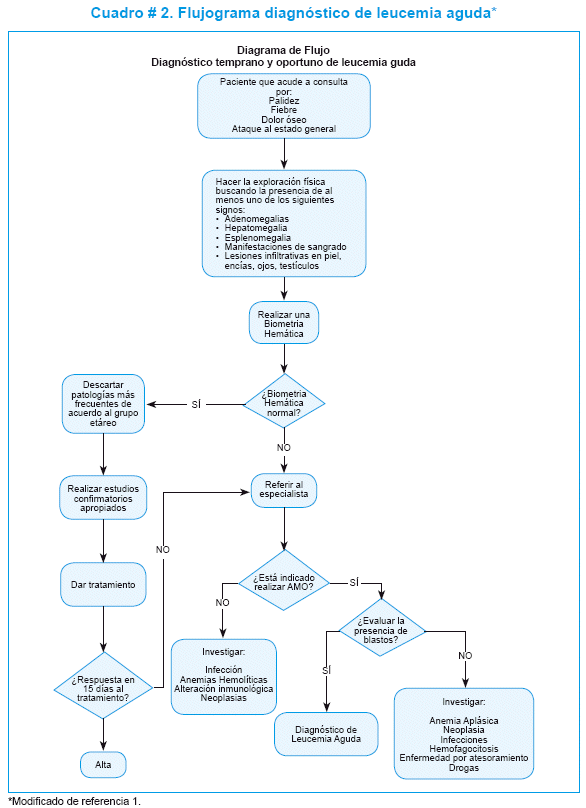
En el cuadro # 2, se presenta un algoritmo de evaluación para el diagnóstico temprano y oportuno de leucemia aguda.
Referencias
1. CENETEC. Guía de práctica clínica: Diagnóstico y tratamiento de leucemia linfoblástica aguda. Mexico.DF. 2009 [ Links ]
2. García M, Badell I. Leucemia en la infancia signos de alerta. An Pediatr Contin 2012; 10: 1-7 [ Links ]
3. Riquelme V, García Estudios de imágenes en el diagnóstico precoz de leucemia en pediatría. Rev Chil Radiol 2012; 18(1): 24-29. [ Links ]
4. Ministerio de Salud de Chile. Protocolo cáncer infantil: versión PINDA 2005. [ Links ]
5. Wietstruck MA. Leucemias. En: Paris E, Sánchez I. Beltramino D, Copto A. Pediatria Meneghello. 6ta. Ed. Buenos Aires: Medica Panamericana 2013. p.1677-84. [ Links ]
]]>