INTRODUCCIÓN
El género Pseudomona se adapta fácilmente al ambiente hospitalario por su ubicuidad y su gran capacidad para colonizar ambientes húmedos. Es responsable de infecciones oportunistas, catalogado como el patógeno intrahospitalario por excelencia. Si bien su prevalencia es menor frente a Enterobacterias como: Klebsiella pneumoniae o Escherichia coli, es alarmante el rápido desarrollo y trasmisión de mecanismos de resistencia 1.
La frecuencia en el aislamiento varía de un hospital a otro, incluso en el mismo hospital entre diferentes salas, las especies con menor frecuencia P. stutzeri, P. fluorescens, P. pútida, entre otras. Sin embargo, P. aeruginosa es la especie más relevante y con mayor prevalencia en infecciones nosocomiales, siendo estas las de peor pronóstico. Este patógeno se asocia a altas tasas de mortalidad en la Unidad de Cuidados Intensivos (UCI), tanto en población adulta y pediátrica, así como en pacientes inmunocomprometidos 2,3.
En los últimos años P. aeruginosa ha sido ampliamente descrita; posee varios factores de virulencia, siendo el más estudiado la percepción de quórum o Quorum sensing; este factor es clave, para la colonización de dispositivos médicos (puntas de catéter, sondas, entre otros) 4,5. Tiene una estrecha relación con la mortalidad en las UCI como agente causal de neumonía asociada a la ventilación mecánica (NAV) 6.
Cada vez es más difícil ignorar su amplia distribución con la aparición de cepas multidrogorresistentes (MDR) pues P. aeruginosa posee resistencia intrínseca a muchos antibióticos, lo cual limita las opciones terapéuticas 7,8. Esto es debido a su capacidad selectiva evitando que penetren diversas moléculas a su membrana externa o expulsándolos al ingresar en la célula (Bombas Eflujo); en este contexto, la resistencia adquirida tiene mayor relevancia clínica y epidemiológica, se genera mediante la adquisición de plásmidos, por una transferencia horizontal de genes con la consecuente aparición de cepas multirresistentes, llegando a extremo drogorresistentes (XDR) incluso pandrogorresistentes (PDX) 9,10.
La Organización Mundial de la Salud (OMS) coordina varios programas ante esta problemática, es así que en febrero del 2017 publicó su primera lista de «patógenos prioritarios» con el objetivo de guiar, promover la investigación y desarrollo de nuevos antibióticos 11. En este boletín se cataloga como prioridad crítica 1 y dentro de los patógenos ESKAPE (Enterococcus faecium, Staphylococcus aureus, Klebsiella pneumoniae, Acinetobacter baumannii, P. aeruginosa y Enterobacter); los de mayor relevancia son los Bacilos Gram Negativos, resistentes a carbapenémicos y a cefalosporinas de tercera generación, por su fácil diseminación 12,13.
En Europa, el programa de Vigilancia de la resistencia a los antimicrobianos, ubica la P. aeruginosa tercero en la incidencia nacional; 19,3 % fueron MDR y 12,2% tiene resistencia a imipenem, meropenem o ambos 14. Con un panorama en el período desde el 2006 hasta el 2011, el Sistema de Vigilancia Nacional de China reportó, una resistencia a carbapenémicos del 23.6% 15,16.
Según el estudio SENTRY, Programa de vigilancia antimicrobiana presente en Asia-Pacífico, Europa, América Latina y América del Norte, desde 19997 hasta el 2016; América Latina con una frecuencia del 41,1%, fue la región con mayor porcentaje de fenotipos de P. aeruginosa MDR 17,19.
En Norte América en donde la incidencia es mucho menor del 18,9% la red nacional Seguridad en Salud de los Estados Unidos con el apoyo del Centro para el Control y la Prevención de Enfermedades (CDC), en el 2014 reportó P. aeruginosa resistente a carbapenémicos que sintetiza metalobetalactamasas (MBL) del tipo VIM (Metalobetalactamasa codificada por el integrón de Verona) proveniente de Tijuana 17,19,20.
El Instituto de Salud Pública en Colombia, según la Red Nacional de Vigilancia de la Resistencia a los Antimicrobianos, en 2018 reportó: 49,4% P. aeruginosa MDR, resistente a los carbapenémicos en un 28,7% y proviene de UCI; el genotipo más frecuente fue VIM. En el mismo sentido, Brasil reportó una prevalencia del 11% a nivel nacional 21.
Ecuador no queda exento a esta problemática; la Red Nacional de Vigilancia y Resistencia Bacteriana de Ecuador (REDNARBEC) en el 2015 reportaron los primeros casos de P. aeruginosa MDR cuyos genotipos fueron bla-VIM y bla-IMP. Durante el periodo 2018 la prevalencia de este patógeno a nivel nacional fue el 8% del total de microorganismos enviados a vigilancia; la resistencia a los carbapenémicos en muestras procedentes de hospitalización fue 30%, siendo aún más alarmante en UCI cerca del 50% 22.
No se tiene un conocimiento preciso de la realidad local, pero existen trabajos de pregrado, en los repositorios de Universidades locales, como el dirigido por Dr. Ochoa médico del servicio de infectología reporto una prevalecía del 8,1% de la P. aeruginosa, en pacientes con infecciones asociados a atención de salud (IASS). 23,24
El conocimiento de los principales mecanismos de resistencia y antibiotipos es fundamental para describir posibles alternativas terapéuticas frente a P. aeruginosa. El objetivo de la presente investigación fue caracterizar los principales mecanismos de resistencia y antibiotipos presentes en aislados clínicos de Pseudomona spp., a partir de su prevalencia en el Hospital Vicente Corral Moscoso, periodo 2015-2019.
MATERIALES Y MÉTODOS
La presente investigación fue de tipo documental, descriptiva, no experimental, de corte transversal con enfoque cuantitativo. La población de estudio estuvo comprendida por 1225 registros en la base de datos que se reportaron con Pseudomona spp., en el Hospital Vicente Corral Moscoso (Hospital General Docente de alta complejidad y centro de referencia de la Zona 6); durante el periodo enero de 2015 a diciembre de 2019.
Criterios de inclusión. Se tomaron en cuenta los registros de todos los cultivos positivos para Pseudomona spp provenientes de diferentes servicios, tanto ambulatorios como hospitalizados.
Criterios de exclusión. Se excluyeron del estudio las cepas provenientes de cultivos de vigilancia epidemiológica, y aquellas que tengan datos incompletos; para la categorización de perfiles de resistencia se excluyeron aislados duplicados.
Los datos fueron descargados y registrados en el programa EpiCenter- BD del departamento Microbiología, luego exportados a Excel® para su posterior análisis; además se complementó con los subregistros de trabajo diario de las pruebas fenotípicas como: inactivación, pruebas de disco combinado y doble disco, con inhibidores específicos (sinergia).
Se utilizó estadística descriptiva, análisis de frecuencia y asociación; para los cuál se generó una base de datos en el programa SPSS versión 20.0 y para al análisis de susceptibilidad e informe acumulado, se utilizó el programa WHONET 5.6; siguiendo las recomendaciones de CLSI.
Aspectos Éticos
Esta investigación se fundamentó en los principios éticos de la Declaración de Helsinki Adendum de Taiwán 2016; se protegió la privacidad de los pacientes de los cuales se obtuvieron los aislados bacterianos objetos de estudio; fueron manejados con estricta confidencialidad y su información se utilizó solo con fines investigativos.
RESULTADOS
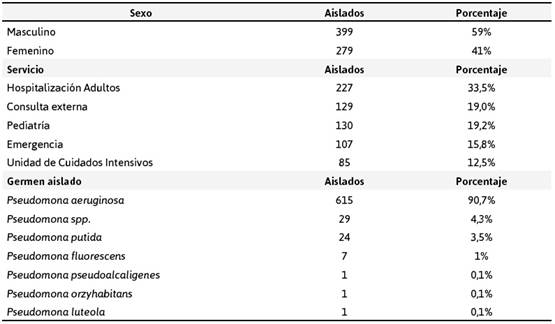
En el hospital, dentro de los gérmenes Gram negativos aislados durante el periodo enero 2015 y diciembre de 2019, la P. aeruginosa ocupa el tercer y cuarto lugar en frecuencia de aislamientos. En el servicio de microbiología se analizaron 678 aislados compatibles al género Pseudomona, procedentes predominantemente en el género masculino (x2= 21,239 p= 0,000) y del servicio de hospitalización (x2= 220,814 p= 0,000); se incluyeron las especialidades de cirugía, clínica y ginecología dónde la especie P. aeruginosa es más frecuente (x2= 3242,145 p= 0,000), tal como se resume en la Tabla 1.
En la Figura 1 se representa la tendencia del perfil de susceptibilidad, se destacó que en el año 2017 existió un mayor número de aislados MDR (25,3%) y XDR (7.79%).
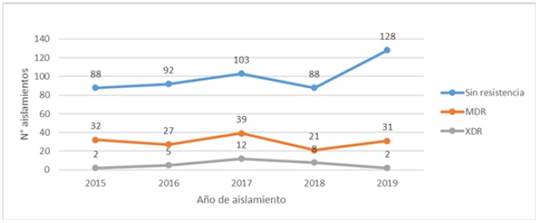
Figura 1 Tendencia de aislamientos según su perfil de resistencia durante el periodo enero 2015 y diciembre 2019.
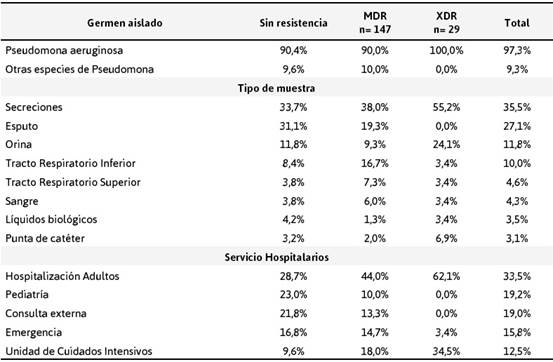
En la Tabla 2 se resumen la relación de los fenotipos MDR y XDR según el tipo de muestra y el servicio de procedencia; en donde aquellas P. aeruginosa que presentaron resistencia a 3 o más antibióticos se catalogaron como MDR con el 83,6 % mientas que el 16,4 % restante fueron XDR. Por otra parte, se corroboró que no existe relación significativa entre la resistencia a los antimicrobianos y la especie (x2= 3,123 p= 0,210). También se correlacionó con el tipo de muestras aquellas catalogadas como secreciones (heridas, hueso, tejido, entre otras) tiene una relación significativa con el fenotipo XDR (x2= 40,821 p= 0,000).
Sin embargo, a pesar del número reducido de aislados en esputo, tracto respiratorio superior e inferior fueron categorizados como MDR (36,3 %). Los aislados XDR fueron receptadas de los servicios hospitalarios en su mayoría, (x2= 63,038 p= 0,210) seguida de la Unidad de cuidados intensivos.
Los niveles de concentración inhibitoria mínima (CMI) de CMI50 y CMI90, permanecieron estables durante enero de 2015 y diciembre de 2019 para: ciprofloxacina (0,5- 4), gentamicina e imipenem 2,16; dentro de los carbapenémicos: meropenem frente a imipenem fue más estable pues su CMI50 fue menor, como se muestra en la Tabla 3, y lo demuestra en los datos acumulados de resistencia observados en la Figura 2.
Tabla 3 Susceptibilidad de Pseudomonas aeruginosa
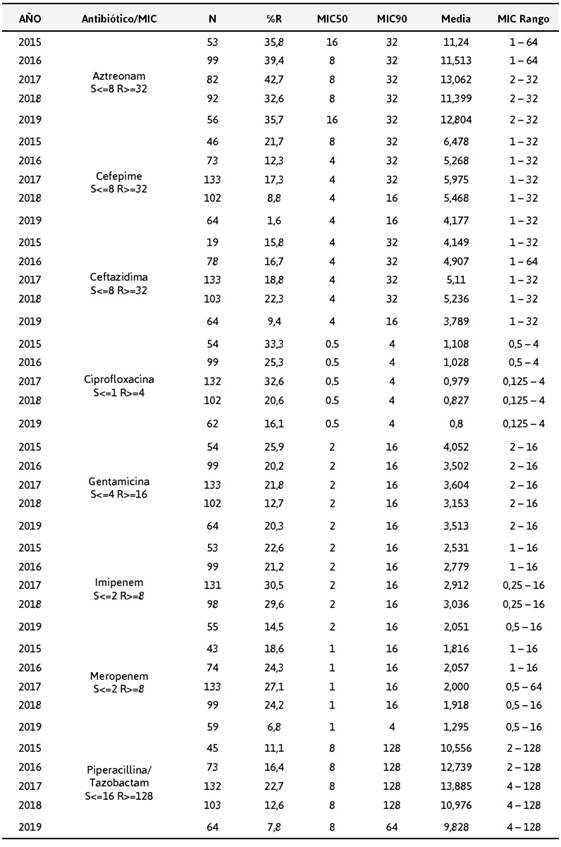
N=número; %R: % de Resistencia; CMI50, concentración inhibitoria mínima al 50%; CMI90, concentración mínima inhibitoria al 90%
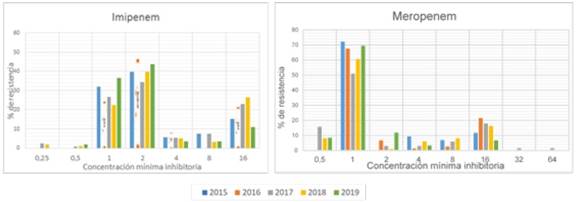
Figura 2 Resistencia anual a imipenem y meropenem en Pseudomona aeruginosa por concentración mínima inhibitoria
Entre las cefalosporinas, ceftazidima mostró un 81,38% y cefepime 78,54 % de sensibilidad, en la Tabla 3 se resumen CMI50, y CMI90 misma que es estable. Cefepime muestra una población con tendencia a mayor probabilidad de resistencia como muestra la Figura 3.
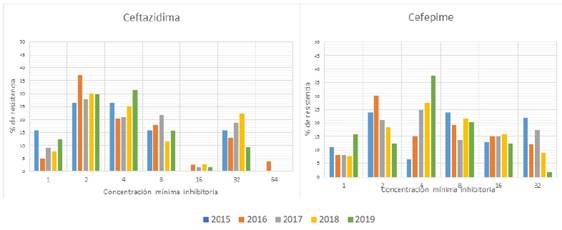
Figura 3 Resistencia anual de ceftazidima y cefepime en Pseudomona aeruginosa por concentración mínima inhibitoria
Frente a una posible infección por P. aeruginosa de acuerdo con el foco infeccioso se puede consultar la Tabla 4 y Tabla 5, en las cuales se describe el perfil completo de susceptibilidad. Las muestras de orina procedentes de pacientes hospitalizados indicaron que durante el 2017 se aislaron el mayor número de cepas XDR, lo cual se puede evidenciar por un cambio drástico en la cartilla de susceptibilidad y en los 3 primeros años se evidenciaron resistencias críticas; sin embargo, esto dio un giro favorable durante el 2018 y 2019 donde la sensibilidad fue absoluta.
Tabla 4 Informe acumulado de susceptibilidad de la Pseudomona aeruginosa aisladas en orina en los servicios ambulatorios y hospitalización pacientes del hospital.
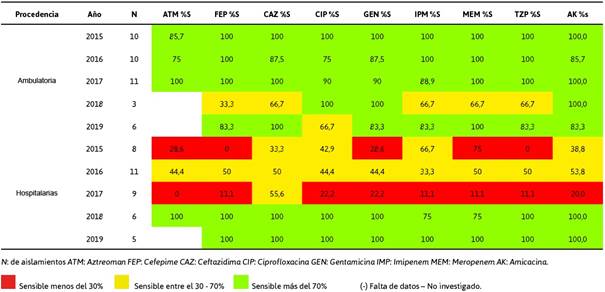
En la Tabla 5 se reporta la sensibilidad intermedia para Aztreonam con una CMI50 variable, pero con tendencia a resistente, lo cual sería limitante para aquellos pacientes con antecedentes de alergia a ß-lactámicos y carbapenémicos.
Tabla 5 Informe acumulado de susceptibilidad de la Pseudomona aeruginosa aislamientos en varios en pacientes del hospital.
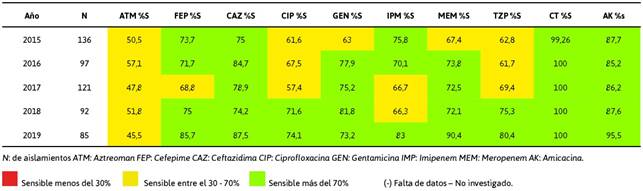
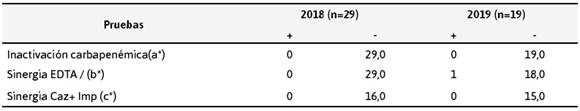
Aunque se identificó la presencia de una MBL por métodos fenotípicos en P. aeruginosa; se sugiere que los casos en los que se presentó resistencia a los carbapenémicos fueron debido a otros mecanismos; entre estos destaca la impermeabilidad de membrana, afectando principalmente a imipenem dentro de esta familia de antimicrobianos como se reporta en la Tabla 6.
DISCUSIÓN
En este estudio la frecuencia en el sexo masculino fue predominante igual al reportado en Venezuela 25, Italia 26; sin embargo existen estudios que muestran resultados contrarios como en Teherán (Irán) 2. En cuanto a la incidencia de P. aeruginosa es comparable con la encontrada en otros países Ghana 27, Egipto 7, Vietnam 28; Italia 26, y la reportada en algunos países de América latina 29.
El mayor porcentaje de aislamiento provienen del servicio de hospitalización, puesto que el presente estudio se incluyeron las salas de cirugía, clínica, ginecobstetricia y quirófano, sin embargo, muestra relación con los reportados en Venezuela 25, Bolivia 30, Yemen 31, Egipto 7 en donde las secreciones o heridas fueron más representativas.
Respecto al perfil de resistencia a carbapenémicos Wang y colaborares(15), mostraron una prevalencia alta 29,2% en el área de UCI, similar a la encontrada en este estudio, pues gran parte de las muestras ingresadas en esta Unidad son de MDR a XDR; mientras que Farhan y colaboradores 7 encontraron una alta incidencia de MBL en el área de UCI, hecho que diferencia de este estudio. Por métodos fenotípicos se identificó únicamente una cepa MBL procedente de hospitalización en una secreción de herida, la mayor población de cepas XDR se concentraron en este mismo servicio, esto se debe a la existencia de una sala de aislamiento de infectología mismo que se encuentra dentro del servicio de hospitalización clínica.
La terapia antimicrobiana inicial con la Pseudomona aeruginosa es compleja pues se toma en cuenta varios factores y su rápida adaptación ha provocado mayor mortalidad; un antibiótico de primera línea por su acción antipseudomona podría ser piperacilina-tazobactam; sin embargo, en China 15 mostró una resistencia alta >25% igual a la reportada en Pakistán 32, contrario al hallazgo en este estudio, pues la resistencia más alta no superó este valor y se manifiesta con una tendencia en descenso. Con relación a las cefalosporinas, se encontraron porcentaje son menores con respecto a los reportados en Lima-Perú del 37% 33, Sucre-Bolivia fue del 42,7% 30, siendo mayores a los encontrados en Colombia 34 con una tendencia en descenso para ceftazidima comparable con China 15.
En cuanto al uso de ciprofloxacina el panorama es bueno pues se mantuvo estable a pesar de que los patrones encontrados difieren de otros países como, Ghana 27 o Pakistán 32.
Finalmente en cuanto a los antibióticos carbapenémicos imipenem resultó ser más susceptible, similar con Irán 2; contrario al que se manifiesta en Vietnam 28. Considerando el uso de terapia combinada, aminoglucósidos y polimixinas se encontró alta sensibilidad de colistina, hallazgo que se debe tener muy en cuenta y evitar la pérdida de sensibilidad y aparición de resistencia como la reportada en Brasil 35.
CONCLUSIONES
La Pseudomona aeruginosa es considerada como crítica por su multirresistencia, en muchos países se encuentra entre el tercer y cuarto lugar siendo las MBL tipo VIM las más frecuentes. Sin embargo, el presente estudio reveló niveles de resistencia mucho menor que los reportados a nivel mundial, es muy probable que esto se deba una baja incidencia en comparación con otros bacilos Gram negativos, sin embargo, la unidad de cuidados intensivos muestra una alta prevalencia con cepas MDR y XDR.
El uso racional de los antibióticos es primordial, para mantener niveles de susceptibilidad adecuados en un germen como el estudiado, considerando el sitio de acción, tipo de infección, entre otros factores que podrían afectar el tratamiento del paciente, sin embargo, se podrían considerar para el tratamiento de P. aeruginosa en primera línea frente a una infección del tracto urinario, se podría sugerir un tratamiento con fluoroquinolonas (ciprofloxacina) o β-lactámicos como: ceftazidima, piperacilina-tazobactam o cefepime; pues durante el periodo en estudio, no existen valores alarmantes en cuanto a la resistencia antibacteriana, pues gran parte de estos se encuentran aceptables, pero cuando esta infección se da durante la estancia hospitalaria se debe tener en cuenta de la alta probabilidad de que se trate de un fenotipo MDR.
Las infecciones nosocomiales son más complejas en su tratamiento, sin embargo, el uso de ceftazidima, cefepime y ciprofloxacina deberá contar con la respectiva vigilancia por la creciente resistencia el medio hospitalario con pacientes con riesgos de coinfección se debería considerar el uso de terapia combinada piperacilina/tazobactam y los carbapenémicos, siempre en combinación con los aminoglucósidos y manteniendo la vigilancia respectiva; en el presente estudio no se identificaron cepas PDR y colistina tiene alta sensibilidad