Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Investigación e Innovación Agropecuaria y de Recursos Naturales
versión impresa ISSN 2409-1618
RIIARn vol.5 no.Especial La Paz 2018
ARTÍCULOS
Sarcocistiosis (Arrocillo, Falsa triquina, Falso cisticercos, Sarcosporidiosis); Revisión literaria
Celso Ayala Vargas70
70 Docente Investigador, Facultad de Agronomía, Universidad Mayor de San Andrés, Bolivia.
Introducción
En nuestro país, son numerosas las enfermedades que aquejan a los animales, constituyéndose en un factor importante que diezma la producción animal, por lo mencionado es necesario conocer y desarrollar acciones que puedan coadyuvar en el control, tratamiento y erradicación de las enfermedades que afectan a cada una de las especies domésticas y de esta manera proporcionarle tanto al producto como a los consumidores un aspecto fundamental sobre la inocuidad de los alimentos.
En esta oportunidad, nos avocaremos a la descripción de una enfermedad que afecta drásticamente en la producción de carne en los camélidos sudamericanos. Por tanto la descripción del presente documento, hace referencia sobre una revisión de varios trabajos de investigación desarrollados en torno a la enfermedad de la sarcocistosis, que afecta a diversas especies domesticas y silvestres, y un capitulo especifico del desarrollo de la enfermedad en llamas y alpacas que son confundidas con otro tipo de patologías como la cisticercosis o la triquinosis que afectan a otras especies animales.
El objetivo es generar conocimiento, sobre la identificación del patógeno causante de la enfermedad de sarcocistosis en diferentes especies domesticas y silvestres específicamente en los camélidos sudamericanos.
Descripción
Sarcocyst (en griego: sarkos carne =, kystis = vejiga).
La Sarcocistosis es una enfermedad causada por organismos del género Sarcocystis. Los miembros de este género son parásitos unicelulares que se encuentran en los músculos y otros tejidos de mamíferos, aves y reptiles. Hasta hace muy poco aun existe una discusión sobre la exacta clasificación taxonómica de la Sarcocystis, algunos estudiosos la han relacionado con los protozoos mientras que otros autores la identifican con los hongos. En experimentaciones recientes, se ha podido demostrar que algunas especies de Sarcocystis, que afectan al ganado bovino y ovino son parásitos intermediarios de coccidias y los hospederos definitivos se encuentran en los gatos, perros y seres humanos.
Existen algunas diferencias morfológicas entre los quistes de Sarcocystis de diferentes animales. El sarcocistos encontrado en ovejas, conejos, ratones, llamas y patos tiene una visibilidad macroscópica, mientras que otras formas de mamíferos (ciervos, alces y otros) son microscópicas.
En los patos, los quistes son marcas blanquecinas que se asemejan a granos de arroz, mientras que los quistes en los conejos son más delgados y alargados. Hay numerosas especies de Sarcocystis según la literatura, la mayoría de ellos son nombrados de acuerdo al hospedero intermediario en los que se encuentran, por ejemplo: S. rileyi (pato), S. cuniculi (conejo), S. tenella (ovinos) y S. miescheriana (cerdos). Estos parásitos no siempre son de un hospedero específico estos pueden parasitar a otros animales y es posible que todos representen a una sola especie.
Los quistes de Sarcocystis fueron reportados por primera vez, por Miescher (1843), en los músculos estriados de un ratón (quistes filiformes). En 1865, las estructuras similares fueron encontrados en el músculo de cerdo (Sarcocystismeischeriana) nombre que fue propuesto para identificara los mismos (Dubey et al., 1976).
Durante mucho tiempo, se debatió si las especies de Sarcocystis, son protozoos u hongos. Luego de 124 años, después del primer informe de Sarcocystis, en 1967, los bradizoítos fueron estudiados por microscopía electrónica, donde se observa el api complexo de los protozoos así como se los encuentra en el Toxoplasma y Eimeria, (Senaud J. 1967).
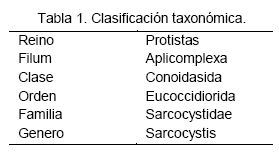
El ciclo de vida y todas las demás fases se desconoce hasta 1970, cuando los bradizoítos de sarcocistos de músculos de aves, fueron inoculadas en cultivos de células de mamíferos y se sometió a las etapas en el desarrollo sexual y ooquistes (Fayer, 1970). También se denota que los sarcocistos fueron alimentados a diferentes potenciales hospedadores definitivos -perros, gatos y seres humanos- S. bovicanisse encontró que abarca a tres especies, S. bovicanis. S. bovifelis y S. bovihominis (que son denominados de esta manera por los hospedadores intermediarios y definitivos). (Heydorn y Rommel. 1972; Rommel y Heydorn, 1972; Rommel et al, 1972) Apoyan la clasificación taxonómica del sarcocystis expresado en la Tabla 1.
Distribución
La distribución de la enfermedad es cosmopolita y se encuentra en muchas especies, incluyendo ovejas, vacas, caballos, cerdos, perros, gatos, conejos, ratones, pollos y los seres humanos. Muchas especies de vida silvestre se han encontrado infectadas, incluyendo ciervos, alces, caribúes, patos, focas entre otros. A continuación se describen las especies de Sarcocystis de acuerdo a su hospedero específico, existen dos especies que corresponden a los camélidos sudamericanos:
Sarcocystis accipitris, Sarcocystis alces, Sarcocystis alceslatrans, Sarcocystis ameivamastigodryasi, Sarcocystis americana, Sarcocystis arieticanis, Sarcocystis asinus, Sarcocystis atheridis, Sarcocystis aucheniae, Sarcocystis bertrami, Sarcocystis bigemina, Sarcocystis booliati, Sarcocystis bovicanis, Sarcocystis bovifelis, Sarcocystis bovihominis, Sarcocystis buffalonis, Sarcocystis cameli, Sarcocystis camelopardalis, Sarcocystis campestris, Sarcocystis chamaleonis, Sarcocystis cernae, Sarcocystis cervi, Sarcocystis cervicanis, Sarcocystis canis, Sarcocystis capracanis, Sarcocystis cornixi, Sarcocystis crotali, Sarcocystis cruzi, Sarcocystis cuniculi, Sarcocystis cymruensis, Sarcocystis danzani, Sarcocystis dasypi, Sarcocystis debonei, Sarcocystis diminuta, Sarcocystis dirumpens, Sarcocystis dispersa, Sarcocystis dubeyella, Sarcocystis dubeyi, Sarcocystis equicanis, Sarcocystis falcatula, Sarcocystis fayeri, Sarcocystis felis, Sarcocystis fusiformis, Sarcocystis gallotiae, Sarcocystis garnhami, Sarcocystis gracilis, Sarcocystis grueneri, Sarcocystis hoarensis, Sarcocystis fusiformis, Sarcocystis gallotiae, Sarcocystis gerbilliechis, Sarcocystis gigantea, Sarcocystis giraffae, Sarcocystis gongyli, Sarcocystis gracilis, Sarcocystis greineri, Sarcocystis grueneri, Sarcocystis hardangeri, Sarcocystis hemioni, Sarcocystis hemionilatrantis, Sarcocystis hericanis, Sarcocystis hircicanis, Sarcocystis hirsuta, Sarcocystis hofmanni, Sarcocystis hominis, Sarcocystis horvathi, Sarcocystis idahoensis, Sarcocystis inghami, Sarcocystis jorrini, Sarcocystis kinosterni, Sarcocystis kirkpatricki, Sarcocystis kirmsei, Sarcocystis klaseriensis, Sarcocystis kortei, Sarcocystis lacertae, Sarcocystis lamacanis, Sarcocystis leporum, Sarcocystis levinei, Sarcocystis lindemanni, Sarcocystis lindsayi, Sarcocystis medusiformis, Sarcocystis melis, Sarcocystis mephitisi, Sarcocystis miescheriana, Sarcocystis mihoensis, Sarcocystis mitrani, Sarcocystis mongolica, Sarcocystis montanaensis, Sarcocystis mucosa, Sarcocystis moulei, Sarcocystis murinotechis, Sarcocystis muris, Sarcocystis muriviperae, Sarcocystis neotomafelis, Sarcocystis nesbitti, Sarcocystis neurona, Sarcocystis odoi, Sarcocystis odocoileocanis, Sarcocystis ovicanis, Sarcocystis ovifelis, Sarcocystis oviformis, Sarcocystis ovalis, Sarcocystis phacochoeri, Sarcocystis phoeniconaii, Sarcocystis podarcicolubris, Sarcocystis poephagi, Sarcocystis poephagicanis, Sarcocystis porcifelis, Sarcocystis porcihominis, Sarcocystis rangi, Sarcocystis rangiferi, Sarcocystis rauschorum, Sarcocystis rileyi, Sarcocystis rodentifelis, Sarcocystis roudabushi, Sarcocystis scandinavica, Sarcocystis seremi, Sarcocystis sibarita, Sarcocystis zigodontas, Sarcocystis singapurenses, Sarcocystis peri, Sarcocystis stehlinii, Sarcocystis stenodactylicolubris, Sarcocystis suicanis, Sarcocystis suihominis, Sarcocystis sulawesiensis, Sarcocystis sybillensis, Sarcocystis tarandi, Sarcocystis tarandivulpes, Sarcocystis tenella, Sarcocystis tilopodi, Sarcocystis turcicii, Sarcocystis turdi, Sarcocystis ursusi, Sarcocystis villivilliso, Sarcocystis wapiti, Sarcocystis zamani.
Ciclo de vida
Las especies de Sarcocystis, corresponden al grupo de protozoarios, parásitos intracelulares que tienen un ciclo de vida, en la que intervienen necesariamente dos especies animales presa-depredador, dentro los cuales una de ellas es el hospedero intermediario y otro es el hospedero definitivo.
La descripción del desarrollo inicial, se basa en estudios de S. cruzi en los bovinos (Fayer, 1979; Fayer y Johnson, 1973) plantean que después de que el hospedero definitivo libera ooquistes o esporoquistes a través de sus heces, los hospederos intermediarios susceptibles ingieren estos esporoquistes diseminados en el pasto, agua y otros, pasando directamente al intestino delgado. Las paredes del esporocisto se abren y liberan cuatro esporozoitos móviles que migran a través del epitelio intestinal, hacia las células endoteliales de las pequeñas arterias, por todo el cuerpo. Después de unos 15 a 16 días, de haber ingerido esporoquistes, se produce la primera reproducción asexual (esquizogonia o llamada también merogonia), en la cual se producen numerosos merozoitos (células morfológicamente similares a los esporozoitos y bradizoítos).
Las generaciones posteriores de merozoitos se desarrollan en el flujo de sangre de las arteriolas, vasos capilares, vénulas y venas, y culminan la reproducción asexual de la última generación en los músculos. Después de 27 días de la ingestión de esporoquistes, los merozoitos que constituyen la segunda generación (Trypanosoma Sarcocystsis), pueden ser observados en la sangre periférica, donde algunos se mantienen sin reproducirse con uno o dos núcleos. En la tercera generación asexual aparecen los esquizontes multinucleados en los capilares de todo el cuerpo. Los merozoitos de esta generación invaden las células musculares, para formar metrocytes (células madre), e iniciar su formación.
Los sarcocystos, inician su acción como un organismo unicelular el cual contiene un solo metrocito y que a través de repetidas multiplicaciones asexuales se acumulan numerosos metrocitos, por tanto también aumenta el tamaño del sarcocystis. Los metrocitos de forma redondeada aun son no maduros, hasta transformarse en organismos infecciosos y adquieren la forma de media luna denominados bradizoítos (que proviene del griego brady = lento, zoite = pequeños animales). Este proceso de maduración varía en cada una de las especies, como media se tiene 2 meses o más hasta la formación de bradizoítos y sarcocystos dentro el huésped definitivo los cuales pueden vivir durante meses o años.
Los sarcocystos de cada especie varían en tamaño, que van desde tamaños microscópicos hasta macroscópicos, también varían en longitud y circunferencia, además que los sarcocystos desarrollan paredes estructuralmente distintas, que varían en espesor, en los cuales se encuentran numerosos bradizoítos. Los sarcocystos se encuentran prácticamente en todos los músculos estriados del cuerpo, incluyendo la lengua, el esófago y el diafragma, también en el músculo cardíaco y en menor medida en el músculo liso. Los sarcocystos también se han encontrado en pequeñas cantidades en el tejido neural, como en la médula espinal, el cerebro y las fibras de Purkinje del corazón. Los seres humanos al parecer son huéspedes accidentales como hospederos intermediarios, en el desarrollo de sarcocystos en los músculos estriados, porque que hay poca o ninguna oportunidad de que puedan mantener un ciclo de vida ya que los seres humanos no son frecuentemente comidos o expuestos a las heces de un hospedero definitivo carnívoro.

Las etapas dentro el huésped definitivo (Predador), prosiguen después de que este ha consumido carne contaminada con sarcocystos. La pared del sarcocysto se rompe mecánicamente para dejar salir a los bradizoítos, estos bajo movimientos propios penetran las células de la lámina propia intestinal. En esta etapa cada bradizoíto intracelularse convierte en microgametos, es decir gametos femeninos y masculinos. Después de la unión sexual de los dos gametos, el citoplasma del macrogameto experimenta un desarrollo secuencial (esporogonia) y se convierte en un ooquiste maduro que contiene dos esporoquistes. A continuación los ooquistes pasan a la luz intestinal para formar parte de las heces del cuerpo, la pared del ooquistes es delgada y a menudo se rompe, liberando esporocistos individuales, los que pueden ser observados en las heces. Los esporocistos de la mayoría de las especies miden aproximadamente 10 x 15 mm, contienen cuatro esporozoitos y un discreto cuerpo residual granular, estos son potencialmente infecciosos para los huéspedes intermediarios susceptibles.
Etiología
Existen múltiples especies de sarcocistosis, pero desde el punto de vista de la salud humana, nuestro interés se centra en aquellas que afectan al hombre o están dentro del ciclo de vida de la especie, como: S. hominis, S. bovihominis, S. Su ihominis y S aucheniae.
Como se ha mencionado anteriormente las sarcocistosis son coccidias, cuyo ciclo vital se debe cumplir a través de dos huéspedes, un definitivo y otro intermediario, en el huésped definitivo (predador) se desarrolla el ciclo sexual gametogonia, y en el huésped intermedio (presa) el ciclo asexual esquizoogonio.
El hombre actúa como huésped definitivo de las especies antes citadas, al ingerir la carne cruda o insuficientemente cocida de res o llama con quistes musculares (sarcocystes), en el intestino del hombre se liberan merozoitos (conteniendo los quistes) que penetran bajo el epitelio intestinal y se alojan en la lamina propia. Los merozoitos se diferencian en micro y macrogametos que fecundados se transforman, en ooquistes que esporulan dentro del intestino (formación de esporozoitos), Los esporoquistes son eliminados en forma esporádica con las heces durante varios meses y cuando los bovinos, llamas o cerdos ingieren estos esporoquistes se contaminan, una vez en el tubo digestivo de bovinos, llamas o cerdos la acción combinada de la bilis y la tripsina rompe la pared de los sarcocystos y estos pasan a la circulación sanguínea y a diferentes órganos. La esquizoogonia (división asexual) se produce en el endotelio vascular, son llevados por la sangre e invaden el tejido muscular donde siguen multiplicándose asexualmente y por ultimo dan lugar a los quistes que contienen miles de merozoitos, el ciclo vital se renueva cuando el hombre ingiere carnes con quistes que contienen merozoitos maduros (carne contaminada).
En algunos casos el hombre dentro el ciclo de vida del sacocystos puede actuar como hospedero intermediario, y el sarcocystos puede ser ubicado en el músculo esquelético y músculo cardíaco, pero también se han encontrado en los músculos de la laringe, la faringe y la parte superior del esófago. Los Sarcocystos de S. hominis son microscópicos en los músculos de bovinos, mientras que los de S. suihominis son macroscópicos en los músculos de los cerdos.
La especificidad del hospedero intermediario
Como la mayoría de las especies de Sarcocystis. S. hominis y S. suihominis están genéticamente programados para completar sus ciclos de vida en determinados hospedadores intermediarios o dentro de acogida de especies estrechamente relacionadas. Por ejemplo, esporoquistes de S. hominis infectan al ganado vacuno, pero no a los cerdos mientras que las de S. suihominis infectan a los cerdos, pero no a bovinos. Del mismo modo, los seres humanos parecen servir como hospedadores intermediarios de varias especies no identificadas de Sarcocystis, tal vez estas infecciones sean debidas a la ingestión de esporoquistes de primates no humanos y excretadas por sus depredadores.
La especificidad de hospedadores definitivos
Similares relaciones de especificidad se han encontrado en huéspedes definitivos de algunas especies. Los perros y los coyotes sirven como huéspedes definitivos de S. cruzi, pero los seres humanos y los gatos no (Leek y Fayer, 1978).Los seres humanos, los bubalinos y monos rhesus pueden servir como huéspedes definitivos de S. hominis (Heydorn et al, 1976). (Fayer et al, 1979) plantea que los seres humanos, chimpancés y macacos Rhesus, pueden servir como huéspedes definitivos de S. suihominis.
Pre valencia
Sarcocistosis muscular en humanos
El Sarcocystis lindemanni, fue el nombre propuesto por primera vez para todos los casos de sarcocystos intramuscular en humanos (hospedero intermediario), pero esta no fue descrita claramente, ya que existen evidencias múltiples de quistes con diferencias morfológicas, lo que sugiere que existen probablemente varias especies de Sarcocystis implicados en infecciones humanas (Dubey et al, 1970).
Se ha reportado que la sarcocistosis afecta a un amplio rango de edad entre las personas, desde recién nacidos, pasando por los 26 años y llegando hasta personas de 75 años de edad. (Lele et al, 1986).
Dubey et al, (1970) Indicó que la mayoría de 46 casos reportados en hallazgos histológicos en 1990 son de países tropicales o subtropicales de Asia y el sudeste asiático, una de China, dos de malasia de origen indio; otras dos personas de origen indeterminado, uno de África, Europa y los Estados Unidos, cinco de América Central y del Sur, once procedentes de la India, y trece del sudeste asiático, que posiblemente sean debidos a los hábitos alimentarios y los niveles de saneamiento ambiental.
Sarcocistosis muscular en los animales
Al examen de los tejidos muscular en los mataderos, se indica que un alto porcentaje de ganado en todo el mundo está infectada con sarcocystos, el caso más fácil de identificar histológicamente es el de S. cruzi, que infecta a los caninos por el consumo de carne de vacuno con sarcocystos (Van Knapen, 1987).
La mayoría de los estudios no han diferenciado las especies de sarcocystos que se encuentran en la carne, pero debido a que S. hominis (infectan del ganado a los humanos) y S. hirsuta (infectan del ganado a felinos) son difíciles de distinguir, excepto por microscopía electrónica, por tanto algunos datos de prevalencia pueden ser erróneas, por ej. S. hominis no se ha detectado en los Estados Unidos, mientras que se informa que hasta un 63% del ganado en Alemania está infectado, de 238 canales de bovinos examinados en India, más del 80% están infectados (Jain y Shah 1987).
Sarcocistiosis intestinal en humanos
De una base de encuestas limitadas, se determinó que la sarcocistosis intestinal en humanos se da con mayor frecuencia en Europa que en otros continentes (Dubey et al, 1970). De muestras fecales de niños examinados en Polonia y Alemania, el 10,4 y el 7,3% fueron positivas, respectivamente. En un experimento de consumo de carne cruda que contenía S. hominis, se alimenta a siete voluntarios humanos, seis de ellos excretaron esporocistos y dos presentaron diarrea (Pena et al, 2001).
En el Tíbet, se detectó que el 42,9% de las muestras de carne examinada en el mercado, estaban contaminadas con S. hominis y S. suihominis, también se indica que en el análisis fecal de 926 personas se encontraron esporoquistes de S. hominis y S. suihominis en un 21,8% y el 7% respectivamente (Yu, 1991).
Transmisión de animales a humanos
El consumo de carne cruda o mal cocida, que contiene sarcocistosis maduros como en la carne de cerdo (S. hominis y S. suihominis), da lugar a la infección de los seres humanos con sarcocistosis intestinal. En Tailandia, al examen histológico se denotan lesiones intestinales en aquellas personas que consumen carne poco cocida de ganado Bos indicus. (Bunyaratvej et al, 1982)
S. cruzi es la especie más frecuente en el músculo de bovinos, que infecta a los perros pero no a los seres humanos. Leek y Fayer (1978) también indica que muchas especies de animales domesticados contienen sarcocystos infecciosos en la carne, pero se desconocen a sus huéspedes definitivos, esto incluye a camellos, llamas, búfalos, yaks, y a especies de cerdos que no son domésticos como Sus scrofa. La carne de los reptiles, aves y especies de mamíferos silvestres contienen sarcocystos, que se comen en diversas partes del mundo, con consecuencias desconocidas. Por lo tanto, existen muchas fuentes potenciales que provocan la sarcocistosis intestinal humana, pero de los cuales se desconoce su origen.
Síntomas
a) Los humanos como hospederos definitivos
Voluntarios en Alemania consumieron carne cruda que contiene S. hominis, fueron infectados y al análisis fecal se encontró que las heces contenían ooquistes (Aryeetey y Piekarski 1976; Rommel y Heydorn, 1972) de ellos una persona se enfermó y los signos aparecieron después de 3-6 h de haber consumido la carne infectada, causando, náuseas, dolor de estómago y diarrea, síntomas que fueron transitorios, el cual duró alrededor de 36 h.
Chen et al, (1999) indico que voluntarios en China consumieron en forma experimental de 1.567 a 14.740 sarcocistos de S. hominis en carne de búfalo infectada, ellos presentaron dolor abdominal, distensión, diarrea acuosa y eosinofilia a partir de la 1ra semana y terminando a las 4 semanas después de haber ingerido sarcocistos, la enfermedad tuvo un curso rápido y una resolución de forma espontánea y sin tratamiento. El caso señala, un consumo excesivamente grande de sarcocistos, que no es posible encontraren carne infectada en forma natural.
Voluntarios en Alemania, que comieron carne cruda de cerdo infectada con S. suihominis, evacuaron en sus heces ooquistes y los síntomas se manifestaron entre las 6-48 h más tarde, incluyendo náuseas, pérdida del apetito, dolor de estómago, vómitos, diarrea, dificultad en la respiración y el pulso rápido (Heydorn, 1977; Rommel y Heydorn, 1972). Otros voluntarios que comieron la misma carne pero cocida permanecieron asintomáticos (Heydorn, 1977). Los síntomas parecen estar relacionados con la cantidad de sarcocistosis en la carne consumida y su cocción de las mismas pero las reacciones individuales varían considerablemente.
b) Animales Hospederos Intermediarios
A dos semanas después de que los bovinos y ovinos ingieren los esporocistos de Sarcocystis (en pasto o agua infectada), que provienen de las heces de perros que han sido alimentados con carne infectada, en su tracto digestivo desarrollan merozoitos en células endoteliales de las pequeñas arterias, por este hecho la temperatura corporal se eleva. Aproximadamente a las cuatro semanas después de la ingestión de esporoquistes, prosigue una reproducción asexual que es posteriora la maduración de las células endoteliales vasculares, la cual es acompañada de una reacción inflamatoria aguda.
Esta reacción se caracteriza por una infiltración masiva perivascular de células mononucleares y hemorragia petequial multiorgánica asociada con debilidad, fiebre, aborto en las hembras preñadas y a veces la muerte (Johnson et al, 1974; Johnson et al, 1975; Leek et al, 1977; Proctor et al, 1976). La gravedad de la infección depende del número de esporoquistes ingeridos. Algunos animales no se recuperan completamente de la fase aguda y la infección se vuelve crónica, se caracteriza por la falta de apetito, pérdida de peso, lana o pelo quebradizo, retraso o déficit en el crecimiento, atrofia muscular, letargo y debilidad. Al examen histológico revela a menudo una miositis generalizada, incluyendo glositis y la inflamación del músculo cardíaco.
c) Humanos como Hospederos Intermediarios.
Los casos en humanos, han reportado la presencia de quistes en los músculos, la mayoría sin ningún tipo de síntomas o respuesta inflamatoria. Sin embargo, ocho casos de Sarcocystis con vasculitis y/o miositis se han reportado en la India, donde se encontraron sarcocistos en biopsias realizadas a cuatro personas con quistes y dolor en las extremidades (McLeod et al, 1980; Mehrotra et al, 1996).
De 15 militares estadounidenses en Malasia, siete presentaron fiebre aguda, mialgias, broncoespasmo, erupciones pruriginosas, linfadenopatía y nódulos subcutáneos asociados con eosinofilia, la elevación de la velocidad de eritrosedimentación y elevación de los niveles de creatinina quinasa, a las muestras de biopsia se encontraron Sarcocistos, cuyos síntomas mejoraron por el tratamiento con albendazol, el cual duró más de cinco años. (Arness et al, 1999).
Diagnóstico
El diagnóstico presuntivo de sarcocistosis intestinal en humanos (hospedero definitivo), se basa en los síntomas y antecedentes por el consumo de carne cruda o poco cocida proveniente de animales infectados. El diagnóstico definitivo, exige la identificación de esporoquistes en las heces, esto puede requerir de varios exámenes de heces por varios días después de haber comido la carne. Los esporoquistes de S. hominis se excretan los primeros 14 a 18 días después de la ingestión de carne de res y los de S. suihominis se excretan de 11-13 días después de la ingestión de carne de cerdo.
Los esporocistos pueden ser vistos por microscopía de campo, en una flotación fecal húmeda y otros medios de flotación de soluciones de alta densidad, como de cloruro de sodio, cloruro de cesio, sulfato de zinc, sacarosa, Percoll, Ficoll-Hypaque, así como los gradientes de densidad como las de formol-acetato de etilo y otros métodos de sedimentación, esto debido a que los esporocistos de diferentes especies se superponen en tamaño y forma, no permitiendo distinguirse a las especies sólo por microscopía.
En el caso de sarcocistosis intramuscular (hospedero intermediario), se sospecha sobre la sintomatología de varias combinaciones de criterios, entre ellos las persistentes mialgias, debilidad episódica, nódulos subcutáneos, dermatomiositis, eosinofilia y niveles elevados de creatinina quinasa muscular. En algunos casos, los hallazgos clínicos a menudo son vinculados con un historial de residencia o viaje a lugares tropicales, que conllevan a una biopsia del músculo afectado. Los sarcocistos en muestras de biopsia muscular se pueden identificar mediante examen microscópico de cortes histológicos teñidos con hematoxilina y eosina, y otras tinciones. Las células inflamadas que pocas veces se encuentran en contacto directo con los sarcocistos, han provocado en algunos casos miositis, mionecrosis, inflamación intersticial perivascular, vasculitis, miositis eosinofílica y han sido asociados a los problemas de sarcocistosis intramuscular (Arness et al, 1999; McLeod etal, 1980).
La Sarcocystis pueden ser detectados en la carne, mediante la observación directa de sarcocistos en forma macroscópica y al examen microscópico por cortes histológicos. Grandes cantidades de carne pueden ser inspeccionadas artificialmente a través de una solución de pepsina y ácido clorhídrico y al examen microscópico del sedimento se nota la presencia de bradizoítos. Durante muchos años, la miositis eosinofílica, se observó como un tinte azul-verde en la superficie de las canales frescas, las mismas que tiene una relación con infección por sarcocistos, las cuales pueden ser confirmadas generalmente con cortes histológicos de los músculos. Sin embargo, muchos animales contaminados por sarcocistos no muestran respuesta inmune celular, mientras que numerosas infecciones experimentales en el ganado no han podido dar lugar a miositis eosinofílica (Johnson etal, 1974; Johnson etal, 1975; Proctoret al, 1976; Stalheim et al, 1976).
Tratamiento
No se conoce profilaxis o tratamiento para sarcocistosis intestinal, ya que las infecciones son limitadas de corta duración y asintomáticas. La eficacia de cotrimoxazol 8 o furazolidona 36 quedan a ser demostradas.
Ningún tratamiento profiláctico o terapéutico para miositis, vasculitis, relacionados con lesiones en humanos han sido aprobadas. Las profilaxis probadas en estudios experimentales en animales, para su tratamiento de las infecciones son datos aún insuficientes. Arness et al, (1999) indica que la eficacia del albendazole queda por ser sustentada en un test controlado. La terapia immunosupresiva para vasculitis o miositis, reduce la reacción inflamatoria severa o facilita la proliferación del parasito que todavía es aun no conocido. El uso de piremetamina u otra droga conocida efectiva relativa a protozoarios como el Toxoplasma, es también desconocido. Por tanto los casos de tratamientos reportados y otros casos de estudios controlados no son bases de evaluación, por tanto no pueden ser recomendados como tratamientos.
Prevención
La sacositosis puede ser prevenida, a través del cocimiento o congelamiento de la carne infectada, son acciones que matan a los bradyzoitos en el sarcocystos. Los sarcocystos en el musculo de cerdo resultan ser no infecciosos después del cocimiento de la carne entre 60, 70 y 100°C por un lapso de tiempo de 20, 15 y 5 min, respectivamente. El congelamiento de -4 a -20°C por 48 y 24 horas respectivamente, tiene como resultado a bradizoitos no infecciosos en la carne de cerdo Saleque etal, (1990). Los productos procesados y carne fresca reflejan resultados de laboratorio favorables ante la cocción y el congelamiento (Leek y Fayer, 1978).
Como profilaxis el uso de anticocidas o fármacos como el amprolium y salomicina, son efectivas en prevenir severas afecciones y muerte en terneras y corderos (Fayer y Johnson. 1975; Leeky Fayer 1980; Leeky Fayer. 1983).
No existe reporte alguno sobre la profilaxis en humanos. La mejor forma de combatir la enfermedad es prevenir la infección del alimento de los animales, no permitiendo que los esporoquistes de heces humanas, lleguen al agua y pastos. Otra medida fundamental preventiva es no proporcionar carne contaminada a los hospederos definitivos (hombres, perros, gatos y otros), para tener mayor seguridad de ello es mejor congelarlas, por periodos de dos días o más, o cociéndola para matar a los bradizoitos infecciosos. Estas medidas pueden prevenir el desarrollo de los estados intestinales en humanos que sirve como hospedero definitivo. La prevención para que los humanos no puedan ser infectados como hospederos intermediarios, es prevenir la ingestión de esporoquistes que frecuentemente se encuentran en fuentes de agua contaminada o alimentos bañados o irrigados con agua contaminada.
Sarcocistosis en camélidos sudamericanos
Los camélidos sudamericanos (Llama y Alpaca), se constituyen en el patrimonio natural de los Altos Andes, no solo porque son las únicas especies domesticas que contribuyen en la solución de problemas económicos, sociales y alimenticios de los pobladores de esta regiones, sino también porque son las únicas especies que pueden vivir y producir en altitudes mayores a los 3800 msnm, siendo las únicas especies domesticas que aprovechan de forma eficiente las praderas nativas que se distribuyen en estas regiones.
Las alpacas y llamas, por sus aptitudes productivas son muy atractivas para la producción de fibra y carne respectivamente, pero ambas especies se ven frecuentemente afectada por la presencia de macroquistes de Sarcocystis aucheniae y de microquistes de Sarcocystis lamacanis, los cuales ocasionan grandes pérdidas económicas, por el rechazo del consumo humano de las carnes infectadas con sarcocystos, las cuales presentan un aspecto no agradable.
La especificidad de los camélidos sudamericanos domésticos, permite la presencia de dos especies de Sarcocystis en su etapa de huésped intermediario. El S. aucheniae, el cual manifiesta quistes macroscópicos en la musculatura de llamas y alpacas, quistes que miden entre 0.1 a 1 cm de largo, de un color blanco con apariencia de un grano de arroz compacto que tienden a crecer lentamente en las fibras musculares esqueléticas. Por el contrario el S. lamacanis genera quistes de un menor tamaño (microscópicos) pero que se desarrollan más rápidamente y resultan más infectivos que el anterior, tendiendo a localizarse en la musculatura cardíaca (Leguía et al., 1990; Perle et al., 1999).
Actualmente, con la finalidad de prevenir y controlarla presencia de la sarcocistiosis, se están llevando a cabo diversos estudios tendientes a eliminar éstos parásitos mediante la utilización de drogas in vitro como el ponazuril (Lindsay et al., 2000; Franklin et al., 2003), así también se han evaluado algunos tratamientos con Toltrazuril en caninos infectados experimentalmente con Sarcocystis sp. procedentes de CSA (Barrientos et al., 2007). Así mismo se han probado vacunas para prevenir la sarcocistiosis en alpacas (Hung et al, 2004) con resultados aún desconocidos.
Se señala que el desarrollo de métodos para el cultivo in vitro de Sarcocystis, se perfila como una alternativa válida para sustituir a los modelos de experimentación animal, ya que se dispondría en el laboratorio de una suspensión de parásitos que podrían facilitar estudios sobre la interacción huésped-parásito, además de disponer de una fuente de extracción de proteínas y material genético para estudios moleculares bioquímicos e inmunológicos futuros.
Ciclo de vida
La sarcocistosis es una coccidea de ciclo de vida indirecto y de tipo predador-presa, con reproducción sexual en el epitelio intestinal del predador (perro y carnívoros silvestres) y reproducción asexual en el endotelio vascular de los órganos y tejido muscular de la presa (alpacas y llamas), estos adquieren la enfermedad mediante la ingestión de pasto o agua contaminados por esporoquistes (Leguía y Guerrero, 1989).
El ciclo de vida es diferente a los de Eimeria y Toxoplasma (Leguía 1999) por lo siguiente:
- Los ooquistes esporulan en la lámina propia del intestino, dando lugar a dos esporoquistes con cuatro esporozoitos cada uno. La membrana del ooquiste es muy frágil y a menudo se rompe liberando esporoquistes que son evacuados al exterior con las heces.
- Ausencia de reproducción asexual en el intestino del predador.
- Periodo patente en el predador prolongado de 42 a 72 días.
La falta de la definición morfológica de las distintas especies, y sobre todo al desconocimiento de los ciclos biológicos se creyó que los quistes encontrados en cada especie hospedadora pertenecían a una misma especies parasitaria, actualmente se ha demostrado lo contrario, que pueden servarias especies y que alguna de ellas pueden desarrollarse en varios hospederos definitivos ( et al., 1999).
Las especies que se conocen han demostrado ser altamente específicas para el hospedero intermediario, pero no para el hospedero definitivo (Rojas, 1990; Radostits et al., 2002). Varias especies de Sarcocystis son altamente patogénicas para los hospederos intermediarios, siendo poco patogénicos para el hospedero definitivo (Barriga, 2002).
Etiología
La sarcocistosis es una enfermedad causada por un parásito protozoo apicomplexo denominado S. aucheniae. En 1903, Brumpt describió al S. aucheniae como nombre específico de todos los sarcocystis de camélidos sudamericanos (Torres et al., 1981), posteriormente Leguía et al. (1989) propusieron llamar S. aucheniae a aquél que produce macroquistes en las fibras musculares esqueléticas y que son de maduración lenta y S. lamacanis a aquel que produce microquistes en la musculatura cardiaca y son de maduración rápida (Guerrero y Hernández, 1967; Leguía et al., 1989, 1990; Perle etal., 1999).
Características morfológicas
Las formas parasitarias del Sarcocystis aucheniae son: Los ooquistes a diferencia de los de la clase Isospora sp., están esporulados cuando son eliminados con las heces y contienen dos esporocistos, cada uno de ellos con cuatro esporozoítos (Urquhart etal., 2001). Los ooquistes presentan una cubierta ooquística muy tenue y delicada, por lo que durante la defecación o el tránsito intestinal se rompe con facilidad, liberando los esporocistos que contiene, encontrándose libres en las heces; los cuales se identifican morfológicamente porque tienen un tamaño aproximado de 12-16 x9-11 um.
Los esquizontes se encuentran en células endoteliales de los hospedadores intermediarios, son de pequeño tamaño y miden de 2-8 umde diámetro (Urquhart etal., 2001).
Los quistes pueden crecer notablemente y formar estrías blancas como granos de arroz dentro el músculo, señalándose que pueden llegar a varios cm de longitud (Barriga, 2002); llegando a medir de 0.1-1 cm de largo (Leguía et al., 1990). Según un estudio realizado porTaype etal., (2004) a través de microscopía electrónica, se ha podido determinar las ultra estructuras tanto externas como internas del macroquiste de S. aucheniae.
Diversos estudios señalan el desarrollo de métodos para el cultivo in vitro de Sarcocystis. Así, Fayer (1972) fue el primero en cultivar Sarcocystis, a partir de S. neurona en células de aves y mamíferos. Luego tenemos el cultivo de S.cruzi (Straka et al., 1991) NO HAY, S. capracanis y S. tenella (Straka et al., 1991) , especies patogénicas de Sarcocystis en bovinos, cabras y ovinos respectivamente, así como cultivos de especies con baja patogenicidad como S. hirsuta en bovinos. Recientemente se han hecho cultivos de S. neurona en monocitos de bovino a partir de homogenizados de médula espinal de equinos afectados (Davis et al., 1991) y S.singaporensis en células endoteliales de cerebro de ratas (Duvey et al., 1976).
En la Facultad de Medicina Veterinaria de la Universidad Mayor de San Marcos, (citado por Leguía se logró la reproducción de cistozoitos de Sarcocystis aucheniae en cultivo primario de células embrionarias de cornete nasal de alpaca y en cultivo de líneas celulares establecidas de riñón de mono africano (Cercopithecus oethiops) y de riñón de bovino (BHK) Además, se demostró que los cistozoitos producidos in vitro, mantuvieron su antigenicidad pues reaccionaron frente al antisuero antimacroquistes de Sarcocystis aucheniae en las pruebas de inmunofluorescencia indirecta e inmunoperoxidasa. (Uzuriaga., et al2008).
Epidemiología
La sarcocistosis, está asociada a la convivencia de llamas y alpacas con perros y a la alimentación de estos con carne cruda o poco cocida, de las cuales se ha observado lo siguiente:
- Los perros y carnívoros silvestres, después del consumo de carne infectada, eliminan diariamente y por periodos prolongados, millones de esporoquistes. Legía et al. (1989), reporta una eliminación de hasta dos millones de espoquistes en perros infectados experimentalmente con microquistes.
- Los esporoquistes son inmediatamente infectivos y pueden permanecer viables durante mucho tiempo en condiciones de humedad y bajas temperaturas.
- Debido a la ausencia de reproducción asexual, el perro no desarrolla inmunidad y es reinfectado continuamente.
- Excesiva cantidad de perros en las zonas ganaderas
- La infección puede efectuarse durante todo el año. Sin embargo los pastizales se contaminan con mayor cantidad de esporquistes durante la primavera y el verano.
- El 95% de llamas y alpacas mayores a dos años se encuentran infectadas con micro y macroquistes (Guerrero et.al.1967)
- Las alpacas y llamas adquieren inmunidad después de la exposición a pequeñas dosis infectivas. Ello previene infecciones agudas o subagudas, pero no evita infecciones crónicas que se traducen en la presencia masiva de micro y macroquistes en animales adultos.
- La matanza clandestina de animales favorece la diseminación de la enfermedad porque los perros son alimentados con carne infectada.
Patología
El principal efecto patógeno es producido por la destrucción masiva del endotelio vascular, de capilares y arteriolas de todos los órganos del cuerpo, como consecuencia de la reproducción asexual del parásito. Leguia et al. (1989), reporta que alpacas tuis de cuatro meses de edad inoculadas experimentalmente con 160.000 esporoquistes de S lamacanis, presentaron cuadros clínicos agudos y muerte entre los 21 - 26 después de la inoculación.
Diagnóstico
En el hospedero definitivo, a través del examen fecal, se permite la detección de espoquistes y ooquistes. En los hospederos intermediarios (llamas y alpacas), el diagnóstico es difícil porque el curso de la enfermedad es subclínico y que en las lesiones agudas, los síntomas y lesiones no son específicos, ya que pueden ser confundidas con otras enfermedades infectocontagiosas o intoxicaciones, por esta razón un diagnostico presuntivo, debe basarse en una evaluación crítica de la historia clínica de la enfermedad apoyada en pruebas de laboratorio. Sin embargo en inoculaciones experimentales se ha observado depresión del apetito, fiebre, excesiva salivación, anemia, disnea, pérdida de peso, debilidad, incoordinación, postración y muerte.
Un signo clínico es la anemia normocitico - normo cro mico, que es la característica de una reducción dramática de valores de los glóbulos rojos (55%), hemoglobina (56%), Hematocrito (73%) y glóbulos blancos (61%). Por otra parte se debe tener presente que Duvey (1970), informa sobre casos de aborto durante la fase aguda de la enfermedad en ovinos y vacunos.
A la necropsia, el hallazgo de quistes macroscópicos visibles o al examen histopatológico en los músculos afectados con microquistes. En inoculaciones experimentales, los cambios patológicos observados fueron: severa congestión, acompañada de infiltración de células mononucleares, edema y hemorragias equimoticas en las serosas de todo el tracto gastrointestinal, órganos tóraco-abdominales (pulmón, corazón, hígado, páncreas, etc.) y del sistema nervioso central, así como los músculos esqueléticos y cardiacos con extensas áreas de hemorragia y necrosis; el miocardio con una coloración roja oscura, casi negro, los músculos esqueléticos, de aspecto moteado, con áreas de color rosado pálido alternadas con bandas rojo negruzcas; hidrotórax, hidropericardio e hidroperitoneo, con abundante líquido serohemorrágico.
Tratamiento
El tratamiento es impráctico por las siguientes razones: No existe tratamiento efectivo contra las infecciones una vez que los síntomas se han desarrollado, fármacos anticoccidiales, como el amprolium, en dosis de 50 a 100 mg/kg de peso por 30 días consecutivos pueden prevenir la sarcosistosis clínica, solo si se suministran al inicio de la enfermedad (Fayer et al, 1982). No hay terapia efectiva luego que los microquistes y macroquistes, se han desarrollado en la musculatura.
Prevención y control
Debe estar orientada esencialmente a prevenir la enfermedad a través de la interrupción del ciclo biológico del parásito, es decir evitando que perros y carnívoros silvestres tengan acceso a carnes infectadas. Sin embargo esta actitud aparentemente sencilla, ofrece serias dificultades por los hábitos tradicionales y los bajos niveles socioeconómicos y culturales del poblador andino. Las principales medidas preventivas son:
- Educación sanitaria considerando el rol fundamental de los carnívoros en el ciclo bilógico de la enfermedad;
- Prohibir la faena clandestina de los animales;
- evitar que los perros u otros carnívoros tengan acceso a carne contaminada;
- limitar la población de perros en las zonas ganaderas.
Bibliografía
Arness, MK, JD Brown, JP Dubey, RC Neafie, and DE Granstrom. 1999. An outbreak of acute eosinophilic myositis due to human Sarcocystis parasitism. Am. J. Trop. J. Trop. Med. Med. Hyg. 1: 548-553. [ Links ]
Aryeetey, ME, and G. Piekarski. 1976. Serologische Sarcocystis -studien an Menschen und Ratt Beaver, PC, RK Gadgil, and P. Morera. 1979. Sarcocystis in man: a review and report of five cases. Am. J. Trop. J. Trop. Med. Med. Hyg. 28: 819. Bunyaratvej, S., P. [ Links ]
Bunyawongwiroj, and P. Nitiyanant. 1982. Human intestinal sarcosporidiosis: report of six cases. Am. J. Trop. J. Trop. Med. Med. Hyg. 31: 36-41 .en. Z. Parasitenkd. 50: 109-124. [ Links ]
Barriga; O. 2002. Las enfermedades parasitarias de los animales domésticos en la América latina. P 194-195. Editorial Germinal. Santiago. [ Links ]
Barrientos, M.; A. Chávez; D. Ticona; V. Leyva. 2007. Efecto del Toltrazuril y la combinación de Sulfadoxina y Pirimetamina en el tratamiento durante el periodo prepatente de la Sarcocistiosis canina Rev. Inv. Vet. del Perú. 18(1). [ Links ]
Chen, X., Y. Zuo, and W. Zuo. 1999. Observation on the clinical symptoms and sporocysts excretion in human volunteers experimentally infected with Sarcocystis hominis. Zhongguo Ji Sheng Chong Xue Yu Ji Sheng Chong Bing Za Zhi 17: 2527. (In Chinese.). [ Links ]
Dubey, J. P. 1976. A review of Sarcocystis of domestic animals and other coccidia of cats and dogs. J. Am. Vet. Med. Assoc., 169: 1061-1078. [ Links ]
Dubey, J. P.; C. S10. Fayer, R. 1970. Sarcocystis: development in cultured avian and mammalian cells. Science 168: 1104-1105. [ Links ]
Fayer, R. 1972. Gametogony of Sarcocystis sp. in cell culture. Science 175: 65-67. [ Links ]
Fayer, R. 1979. Multiplication of Sarcocystis bovicanis in the bovine bloodstream. J. Parasitol. 65: 980-982. [ Links ]
Fayer, R., JP Dubey, and RG Leek. 1982. Infectivity of Sarcocystis spp. from bison, elk, moose, and cattle via sporocysts from coyotes. J. Parasitol. 68: 681-685. [ Links ]
Fayer, R., AO Heydorn, AJ Johnson, and RG Leek. 1979. Transmission of Sarcocystis suihominis from humans to swine to nonhuman primates (Pan troglodytes. Macaca mulatta. Macaca irus). Z. Parasitenkd. 59: 15-20. [ Links ]
Fayer, R., and AJ Johnson. 1973. Development of Sarcocystis fusiformis in calves infected with sporocysts from dogs. J. Parasitol. 59: 1135-1137. [ Links ]
Fayer, R., and AJ Johnson. 1975. Effect of amprolium on acute sarcocystosis in experimentally infected calves. J. Parasitol. 61: 932-936. [ Links ]
Franklin, R.P.; R.J. Mackay; K.D. Gillis;S.M. Tanhauser; P.E. Ginn; T.J. Kennedy, 2003. Effect of a single dose of ponazuril on neural infection and clinical disease in Sarcocystis neurona-challenged interferon gamma knockout mice. Vet. Parasitol. 114 (2):123-130. [ Links ]
Guerrero, D.; J. Hernández. 1967. Ciclo evolutivo del Sarcocystis. Segundo Boletín Extraordinario IVITA Nov., Lima 70-71. [ Links ]
Guerrero, C.; J. Hernández; J. Alva. 1967. Sarcocystis en alpacas. Rev. Fac. Med. Vet., Lima 21: 69-76. [ Links ]
Hung, Armando; C. Bravo de Rueda; N. Arias; C. Martínez; A.G. Murguía. 2004. Sarcocystis auchenia: FASE 1. Proyecto PROCOM-CONCYTEC. [Online]. Disponible: http://tumi.lamolina.edu.pe/estrategia/descarga/archivo2.pdf [10/02/07]. [ Links ]
Heydorn, AO, and M. Rommel. 1972. Beitragezum Lebenszyklus der Sarkosporidien. II. II. Hund und Katze als Ubertrager der Sarkosporidien des Rindes. Berl. Muench. Tieraerztl. Wochenschr. 85: 121-123. [ Links ]
Heydorn, AO 1977. Sarkosporidien enfiziertes Fleisch als mogliche Krankheitsurache furden Menschen. Arch. Lebensmittelhyg. 28: 27-31. [ Links ]
Jain, PC, and HLShah. 1987. Sarcocystis hominis in cattle in Madhya Pradesh and its publichealth importance. Indian Vet. J. 64: 650-654. [ Links ]
Johnson, AJ, R. Fayer, and PKHildebrandt. 1974. The pathologyof experimental sarcosporidiosis in the bovine. Lab. Investig. 30: 377-378. [ Links ]
Johnson, AJ, PK Hildebrandt, and R. Fayer. 1975. Experimentally induced [ Links ]
La Perle, K.; F. Silverio; D. Anderson; A. Blomme. 1999. Dalmeny Disease in an alpaca (Lama pacos): Sarcocystiosis, eosinophilia myositis and abortion. J. Comp. Path., 121: 287-293. [ Links ]
Leguía, G.1991. The epidemiology and economic impact of llama parasites. Parasit Today, 7:54-56. [ Links ]
Leguía, G.; N. Clavo. 1989. Sarcocistiosis o «triquina». Boletín Técnico N° 7-CICCS UNMSM CI IVITA Agosto - Lima - Perú. p 5-19. [ Links ]
Leguía G.; F. Arévalo. 1990. Efecto de la cocción, refrigeración, congelación y deshidratación (charqui) sobre la viabilidad del Sarcocystis de alpacas. Rev. Cienc. Vet., Lima 6(1): 19-28. [ Links ]
Leguía, G.; E. Casas. 1999. Enfermedades parasitarias y atlas parasitológico de camélidos sudamericanos. p 23-30. Editorial de Mar. Lima. [ Links ]
Leguía, J.; C. Guerrero; R. Sam; A. Chavez. 1989. Infección experimental de perros y gatos con macroquistes y microquistes de Sarcocystis de alpacas (Lama pacos). Rev. Cienc. Vet., 5(3): 10-13.
Leguía, G.; C. Guerrero; A. Chavez; F. Arévalo; R. Sam. 1990. Estudio de la sarcocistiosis en alpacas. En: Avances sobre investigación en salud animal camélidos sudamericanos. Ed. IVITA UNMSM, Lima 23:43-46. [ Links ]
Leek, RG, and R. Fayer. 1978. Infectivity of Sarcocystis in beef and beef products from a retail food store. Proc. Helminto. Soc. Wash. 45: 135-136. [ Links ]
Leek, RG and R. Fayer. 1980. Amprolium for prophylaxis of ovine Sarcocystis . J. Parasitol. 66: 100-106. [ Links ]
Leek, RG, and R. Fayer. 1983. Experimental Sarcocystis ovicanis infection in lambs: salinomycin chemoprophylaxis and protective immunity. J. Parasitol. 69: 271-276. [ Links ]
Leek, RG, R. Fayer, and AJ Johnson. 1977. Sheep experimentally infected with Sarcocystis from dogs. Disease in young lambs. J. Parasitol. 63: 642-650.
Lele, VR, PV Dhopavkar, and A. Kher. 1986. Sarcocystis infection in man. Indian J. Pathol. Microbiol. 29: 87- 90. [ Links ]
Lindsay, D.; J. Dubey. 2000. Determination of the activity of Diclozuril against Sarcocystis neurona and Sarcocystis falcatula in cell cultures. J. Parasitol., 86(1): 164-166. [ Links ]
Lindsay, D.; J. Dubey; T. Kennedy. 2000. Determination of the activity of ponazuril against Sarcocystis neurona in cell cultures .Vet Parasitol. 92(2):165-169. [ Links ]
McLeod, R., RN Hirabayashi, W. Rothman, and JR Remington. 1980. Necrotizing vasculitis and Sarcocystis: a cause and effect relationship? South. Med. Med. J. 73: 1380-1383. [ Links ]
Mehrotra, R., D. Bisht, PA Singh, SC Gupta, and RK Gupta. 1996. Diagnosis of human Sarcocystis infection from biopsies of the skeletal muscle. Pathology 28: 281-282. [ Links ]
Proctor, SJ, D. Barnett, OHVStalheim, and R. Fayer. 1976. Pathology of Sarcocystis fusiformis in cattle, p. 329- 336. Proceedings of the 19th Annual Conference of the American Association of Veterinary Laboratory Diagnosticians. [ Links ] [ Links ]
Radostits, O.; C. Gay; D. Blood; W. Kenneth; H. Cliff. 2002. Medicina veterinaria: Tratado de las enfermedades del ganado bovino, ovino, porcino, caprino y equino. p 1550-1553. Editorial Mc Graw-Hill. España. [ Links ]
Rojas, M. 1990. Parasitismo de los rumiantes domésticos: terapia, prevención y modelos para su aprendizaje. p 335-343. Editorial Mijosa. Lima. [ Links ]
Rommel, M., AO Heydorn, and F. Gruber. 1972. Beitrage zum Lebenszyklus der Sarkosporidien. I. Die Sporozyste von S. tenella in den Fazes der Katze. Berl. Muench. Tieraerztl. Wochenschr. 85: 101 -105. [ Links ]
Saleque, A., PD Juyal, and BB Bhatia. 1990. Effect of temperature on the infectivity of Sarcocystis meischeriana cysts in pork. Vet. Parasitol. 36: 343-346. [ Links ]
Senaud, J. 1967. Contribution a l'etude des sarcosporidies et des toxoplasmes Toxoplasma . Protistologica 3: 169-232. [ Links ]
Stalheim, OH, SJ Proctor, R. Fayer, and M. Lunde. 1976. Death and abortion in cows experimentally infected with Sarcocystis from dogs. 19th Ann. Proc. Proc. Vet. Vet. Lab. Laboratorio. Diagnost. p. p. 317-327.
Straka, S., J. Skracikova, I. Konvit, M. Szilagyiova, and L. Michal. 1991. Sarcocystis species in Vietnamese workers. Cesk. Epidemiol. Epidemiol. Mikrobiol. Immunol. 40: 204-208. [ Links ]
Taype, L., Vélez, V., Díaz, G., Torres, J., Fernán-Zegarra, J., y J. Zegarra. 2004. Descripción de la estructura y ultraestructura de la pared primaria del Sarcocystis aucheniae hallados en alpacas (Vicugna pacos) en la comunidad de Tocra-Arequipa. Resúmenes de la XVII Reunión de la Asociación Peruana de Producción Animal. Piura - Perú. [ Links ]
Torres, J.; M. Bober; J. García. 1981. Avance en el estudio del ciclo biológico del Sarcocystis aucheniae. Avance Veterinario UNICA, Chincha 1(1): 37-40. [ Links ]
Van Knapen, F., D. Bouwmann, and E. Greve. 1987. Study on the incidence of Sarcocystis spp. in Dutch cattle using various methods. Tijdschr. Diergeneeskd. 112: 1095-1100. [ Links ]
Urquhart, G.; J. Armour: J. Duncan; A. Duna; F. Jenmings. 2001. Parasitología Veterinaria. 2a ed. p 239-276; 305-306. Editorial Acribia. Zaragoza. [ Links ]
Uzuriaga, M.; R. Sam.; T. Lopez. ; A. Manchego.; A. Alvarado. 2008. Desarrollo de estadios asexuales de Sarcocystis aucheniae en cultivo de células. Rev. investig. vet. Perú v.19 n.1 Lima ene./jun. [ Links ]
Yu, S. 1991. Field survey of Sarcocystis infection in the Tibet autonomous region. Zhongguo Yi Xue Ke Xue Yuan Xue Bao. 13: 29-32. (In Chinese). [ Links ]