Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Integra Educativa
versión On-line ISSN 1997-4043
Rev. de Inv. Educ. v.6 n.2 La paz ago. 2013
Artículos de investigación originales
La investigación operativa en salud y su relevancia para lograr los objetivos nacionales e internacionales de desarrollo en Bolivia
Operational research in health and its relevance to reach the national and international development goals in Bolivia
Pilar Hernández Pastor
Investigadora
Instituto Internacional de Integración
Convenio Andrés Bello
phernandez@iiicab.org.bo
Recibido: Agosto de 2013 /Aprobado: Septiembre de 2013
RESUMEN
La investigación operativa (IO) en salud, disciplina poco desarrollada todavía, tiene como objetivo proporcionar información útil a las personas que tienen el poder de tomar decisiones para mejorar las políticas en salud a nivel local, regional o nacional. La IO tiene como particularidad que las preguntas de investigación surgen de problemas detectados en la implementación de proyectos de salud en el terreno, y que las respuestas a estas preguntas pretenden solucionar estas dificultades. Actualmente, una de las principales barreras para alcanzar los objetivos de desarrollo nacionales e internacionales en Bolivia es la debilidad de los sistemas de salud, por lo que la investigación operativa se presenta como una herramienta útil para solventar este problema.
Palabras claves: Investigación operativa, brecha de implementación, fortalecimiento de sistemas de salud, Bolivia.
ABSTRACT
Operational research (OR) in health, a still poorly developed discipline, has the objective of providing with useful information to decision-makers in order to improve health policies at local, regional or national level. OR research questions are originated from problems detected on the implementation of health projects in the field, and the answers to these questions aim at giving a solution for these difficulties. Currently, one of the main barriers to reach the national and international development goals in Bolivia is the weakness of the health system, and therefore operational research could be a useful tool in order to solve this problem.
Keywords: Operational research, implementation gap, health systems strengthening, Bolivia.
El señor Mamani migró desde el Altiplano para cultivar coca en los Yungas de Bolivia. Ahí, en su trabajo diario en el monte, un mosquito portador de leishmaniosis le infectó. Él desconocía por completo esta infección, y por esto no le dio demasiada importancia a su herida que no sanaba. Unas semanas después, al ver que todos los remedios caseros que probó no le funcionaban, decidió hacer un esfuerzo e ir al centro médico más cercano, que se encontraba a dos días de viaje. Allí le tomaron una muestra y le diagnosticaron la enfermedad. A su vez, le indicaron que el tratamiento consistía en inyecciones de un medicamento llamado Glucantime® que tenían que ser aplicadas por tres semanas todos los días. Al escuchar esto el señor Mamani, se despidió de la enfermera que lo atendía y no volvió más. No podía permitirse acudir cada día a un centro médico tan lejano, ni tampoco internarse. En la actualidad, su leishmaniosis cutánea ha pasado a ser mucocutánea, y le ha dejado impedido para trabajar. Si el sistema de salud hubiera utilizado la investigación operativa para idear una estrategia de aplicación de tratamiento en poblaciones alejadas, el señor Mamani a estas alturas estaría curado, trabajando con normalidad y a su familia no le faltaría el ingreso económico tan necesario. Ésta es una situación imaginaria pero, a la vez, totalmente representativa de la realidad sanitaria boliviana.
1. Clasificación y terminología de la investigación científica en salud
A nivel internacional existe poca estandarización y la terminología es muy confusa, así como heterogénea, en referencia a la investigación operativa, tanto en idioma castellano como en inglés. Este tipo de investigación ha mostrado su utilidad en diversas disciplinas, sin embargo, su aplicación en el área de la salud se encuentra todavía poco desarrollada. Es por esta razón que en esta área, y en contraste con otros tipos de investigación científica, no existe todavía demasiada bibliografía en castellano y la poca bibliografía disponible está en inglés.
Para entender qué es la investigación operativa, es necesario situar la misma dentro de un esquema global. Existen varios modelos e intentos de clasificar los distintos tipos de investigación científica. Éstos incluyen desde el denominado "modelo de ocho fases" hasta el "modelo de dos fases", pasando por el "modelo de cinco fases" (Sussman, 2006). Tanto el modelo de ocho fases, como el de cinco o el de dos, sitúan las investigaciones científicas en una línea de tiempo ideal que va desde la investigación básica hasta la aplicada, pasando por todas las etapas necesarias hasta llegar a su implementación óptima en diversos escenarios reales.
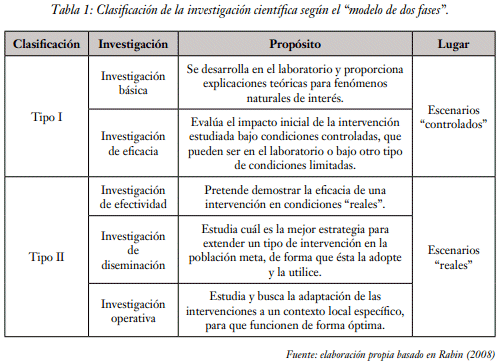
Por su sencillez y practicidad, se empleará el modelo de dos fases, en que los estudios se dividen en tipo I y tipo II. Los estudios de tipo I incluyen, a su vez, la investigación básica y la investigación de eficacia. La investigación básica se desarrolla en el laboratorio y tiene como finalidad proporcionar explicaciones teóricas para fenómenos naturales de interés. La investigación de eficacia evalúa el impacto inicial de la intervención estudiada bajo condiciones controladas, que pueden ser en el laboratorio u otro tipo de condiciones limitadas (Rabin, 2008). Así, los resultados de las investigaciones de tipo I no pueden extrapolarse a la rutina diaria de implementación en condiciones "reales".
Los estudios de tipo II incluyen la denominada investigación de efectividad, que pretende demostrar la eficacia de una intervención en condiciones "reales"; la investigación de diseminación, que estudia cuál es la mejor estrategia para extender un tipo de intervención en la población meta de forma que ésta la adopte y la utilice; y finalmente, la investigación operativa (IO), que estudia y busca la adaptación de las intervenciones a un contexto local específico, para que funcionen de forma óptima (ver Tabla 1).
Algunos autores consideran que existe una barrera en la "transición de eficacia a efectividad" (Glasgow, 2003), que de alguna manera representa la brecha entre los estudios de tipo I y los de tipo II para trasladar intervenciones llevadas a cabo en escenarios "controlados" a los escenarios "reales". Se cree que esta dificultad de transición es en parte causada por la asunción lógica de algunos investigadores de que estudios de eficacia exitosos darán lugar a estudios de efectividad igualmente exitosos, sin tener en cuenta la heterogeneidad de los factores a los que las intervenciones en escenarios "reales" se someten.
Para centrarnos en la investigación operativa es importante destacar que ésta también se conoce con los nombres de investigación de operaciones, investigación de ejecución (IE) (implementation research en inglés) e incluso también como un subtipo de la investigación de transferencia (del inglés, translational research) (Rubio, 2010). En la literatura se utiliza a veces el término unificado de D+I (Dissemination and Implementation" research), es decir, investigación de "diseminación y ejecución".
Finalmente, hay que mencionar que otros autores no consideran que la investigación operativa y la de ejecución sean términos sinónimos, sino que una está incluida dentro de la otra. Según esta clasificación, la investigación operativa es parte de la investigación de ejecución, que a su vez se incluye dentro de la investigación de sistemas de salud (Remme, 2010). De este modo, la investigación operativa y la de ejecución están orientadas a la acción y buscan solución a problemas operativos. Los resultados de la primera se dirigen al personal de salud, y los de la segunda a las personas que toman las decisiones más inmediatas, como directores de establecimientos de salud, coordinadores de programas, etc. A diferencia de estas dos primeras, la investigación de sistemas de salud pretende solucionar problemas más complejos y contempla los sistemas de forma más global, y los destinatarios de sus resultados son aquellos cuya decisión alcanza un nivel más elevado, generalmente político.
Independientemente del tipo de clasificación o nomenclatura que elijamos, este artículo se va a centrar en la utilidad de la investigación operativa para la contribución a la mejora de los sistemas de salud y, en consecuencia, a alcanzar los objetivos de desarrollo nacionales e internacionales en muchos países, incluyendo Bolivia.
2. Introducción y relevancia de la investigación operativa en salud
El origen de la investigación operativa (IO) no está demasiado claro. Sin embargo, la teoría más ampliamente aceptada explica que fue durante la Segunda Guerra Mundial cuando el denominado Comité Tizard, conformado por un grupo de científicos ingleses, optimizó la utilización de la tecnología de radar para defender Gran Bretaña ante la mayor capacidad de la fuerza aérea alemana (Gass, 2011). Desde entonces, la investigación operativa ha sido empleada con éxito para mejorar tanto procesos industriales, como gubernamentales u otros varios. No obstante, su aplicación en el área de salud está poco desarrollada todavía y los recursos que se invierten en ésta son escasos en comparación con las inversiones en otros tipos de investigación científica.
En una reunión de trabajo de diversas organizaciones relacionadas con la salud llevada a cabo en Ginebra en el año 2008, se concluyó que la investigación operativa (IO) o de ejecución (IE) se define de la siguiente manera:
Entra en los límites de la investigación operativa toda investigación que produzca conocimientos prácticos útiles (pruebas, resultados, información, etc.), con los que se pueda mejorar la ejecución de un programa (p. ej. su eficacia, eficiencia, calidad, acceso, expansión, sostenibilidad) independientemente del tipo de investigación (diseño, metodología, planteamiento). (Fondo Mundial, 2008)
La particularidad de la investigación operativa es que las preguntas de investigación surgen a partir de problemas detectados en la implementación de programas o proyectos en el terreno, y que las respuestas a estas preguntas pretenden solucionar estas dificultades (Zachariah R, 2009)1. Mientras que otros tipos de investigación científica empiezan con una pregunta de investigación y terminan en una publicación y/o presentación en conferencias internacionales, la investigación operativa sigue otro recorrido. Una vez finalizada la investigación y obtenidos los resultados, éstos tienen que llegar de forma efectiva a las personas encargadas de tomar decisiones, para que éstos hagan un cambio de estrategia o política. Los denominados "tomadores de decisiones" (traducción literal del inglés, decision-makers) incluyen las personas que tienen responsabilidad decidir sobre proyectos, programas, estrategias de implementación o políticas, entre otras. Éstos pueden ser directores o coordinadores de proyectos, responsables municipales, departamentales, nacionales o internacionales de salud, ministros o responsables de organismos gubernamentales o no gubernamentales.
Para que los resultados y recomendaciones derivados de la investigación operativa alcancen de forma eficaz a los "tomadores de decisiones", es necesario publicar sus resultados en las revistas que utilizan el sistema de "revisión por pares". Sólo cuando los resultados de las investigaciones sean publicados, se darán por validados y podrán representar el primer paso para que se traduzcan a cambios de políticas, estrategias o prácticas tanto a nivel local, regional o nacional (Zachariah, 2012). Así, la IO, a diferencia de otros tipos de estudios científicos, tiene como finalidad última la mejora en la implementación de los programas de salud.
La investigación operativa es de tipo multidisciplinar e incluye tanto métodos cuantitativos como cualitativos. Éstos pueden ser llevados a cabo desde la perspectiva epidemiológica, estadística, antropológica, sociológica, económica, o desde las ciencias políticas, entre otras. La IO incluye tres tipos principales de métodos (Zachariah R, 2009): descriptivo, que puede llegar a clasificarse como estudio transversal si es que existe un fuerte componente analítico; caso-control, en que se comparan grupos sometidos a una intervención y grupos no sometidos a la misma intervención para ver la diferencia en los resultados y compararlos; y el análisis de cohorte prospectivo o retrospectivo, en que se hace un seguimiento de un grupo de individuos a lo largo del tiempo o se estudian los resultados de un seguimiento que se hizo previamente.
Según Zachariah (2009), existen al menos tres razones por las que la investigación operativa en salud es relevante: 1) Mejorar los resultados de los programas de salud en relación a la atención médica o prevención; 2) Evaluar la factibilidad de nuevas estrategias o intervenciones en lugares o poblaciones específicos; y 3) Proponer cambios de políticas. Para entender la diferencia entre estos tres propósitos, vamos a ver ejemplos de cada uno de ellos.
En un estudio llevado a cabo en cuatro países diferentes, se realizó una auditoría en los laboratorios de diagnóstico con el objetivo de comprobar la calidad de las muestras de esputo producidas por los pacientes y utilizadas para el diagnóstico de la tuberculosis. Durante estas auditorías, se comprobó que solamente con dos muestras se alcanzaba prácticamente la misma fiabilidad de resultados que con tres muestras, política vigente en los países estudiados. Una vez publicados estos resultados, los Programas Nacionales para el Control de la Tuberculosis en esos países adoptaron una estrategia de "dos muestras" (Katamba, 2007; Mabaera, 2006; Rieder), lo que trajo consigo una ventaja para los pacientes, ya que no era necesario que acudieran tantas veces a los establecimientos de salud, y un ahorro de los materiales y tiempo del personal en el laboratorio, ya que se redujo el volumen de trabajo. De este modo, se produjo una mejora de los resultados de un programa de salud en relación a la atención médica, entre otros aportes. Es interesante resaltar que, actualmente, y a pesar de estos estudios validados, en Bolivia sigue vigente la política de "tres muestras" para el diagnóstico de la tuberculosis.
Un ejemplo que muestra la utilidad de la IO en la evaluación de la factibilidad de nuevas estrategias o intervenciones en lugares o poblaciones específicos, es un estudio que se llevó a cabo en Sudáfrica y que planteó un nuevo modelo para la administración de tratamientos antirretrovirales (ART) en las zonas rurales del país. Este modelo de descentralización de servicios demostró que no era necesario que fueran médicos los que administran el tratamiento, y que el programa funciona perfectamente cuando son las enfermeras, mucho más numerosas en los centros de salud de las áreas rurales, las que lo administran. Esta investigación dio lugar a un cambio de política en que se permitía la actuación de las enfermeras en estos casos, mejorando de esta forma la atención a los pacientes con VIH/SIDA en los lugares apartados (Bedelu, 2007).
Finalmente, un estudio que ayudó a proponer cambios en las políticas de salud de varios países fueron los estudios multicéntricos sobre la resistencia a medicamentos del Plasmodium falciparum, causante de la malaria. En estos estudios se detectaron elevados niveles de resistencia a los medicamentos antimaláricos aplicados y vigentes en los Programas Nacionales para el Control de la Malaria de esos países, y que daban lugar a regímenes de tratamiento inefectivos, resultando en pérdidas de vida de pacientes y también económicas. La investigación demostró la inefectividad de dichos regímenes, y posteriormente dio lugar a cambios de políticas en los países implicados (Guthmann, 2008), permitiendo solucionar los problemas detectados.
Así, vemos que existe una fuerte relación entre la investigación operativa y el seguimiento y evaluación de los proyectos o programas de salud, ya que es gracias a estos dos procesos constantes que se detectan los posibles problemas en la implementación. Por esta razón, se ha sugerido que la investigación operativa debería estar integrada dentro de las estrategias de seguimiento y evaluación de programas y proyectos de salud (Royston, 2011), con la finalidad de detectar los problemas y seguidamente buscar sus soluciones.
Especialmente en países llamados "de renta baja o media", la investigación operativa ha demostrado ser de gran utilidad para reducir la "brecha de implementación", también conocida como "brecha entre los conocimientos y la acción sanitaria" ("implementation gap", "know-do gap" o "knowledge-implementation gap" en inglés) (Zachariah, 2009). Ésta se define como la incapacidad o fracaso en trasladar los descubrimientos científicos con demostrada utilidad, a los escenarios reales de implementación de programas de salud. Como consecuencia, estos descubrimientos biomédicos no se traducen en mejoras de la salud de las personas, ya que no están adaptados a los diversos contextos políticos y sociales, sistemas de salud y grupos poblacionales (Thamlikitkul, 2006).
Se ha sugerido que auditorías, intercambio de información, estrategias educacionales, búsqueda de opiniones de líderes en salud y consenso local, recordatorios, marketing y utilización de medios de comunicación en combinación con otras estrategias, pueden ser de utilidad para la mejora de los sistemas de salud en los países de baja renta, sin embargo, la mayoría de información disponible, sigue siendo la que se ha obtenido de estudios realizados en países industrializados (Siddiqi, 2005).
Así, vemos que la investigación operativa cumple un rol esencial en elfortalecimiento de los sistemas de salud, y es por esta razón que algunos autores la engloban dentro de los estudios destinados a la mejora del funcionamiento de los sistemas de salud. Pero, ¿por qué es tan esencial el fortalecimiento de los sistemas de salud?
La debilidad de los sistemas de salud tiene diversas consecuencias, pero en general, podemos decir que las principales son: servicios e intervenciones inefectivas, ineficientes y no equitativas (Jamison, 2006). La inefectividad de los servicios queda patente cuando se utilizan estrategias que no son las más adecuadas para el contexto en que se llevan a cabo, ya sea en la atención o prevención en salud. La ineficiencia se muestra cuando se utilizan muchos más recursos de los necesarios para implementar un proyecto o estrategia. Finalmente, la inequidad en salud se manifiesta cuando los grupos más vulnerables de la sociedad son los que no tienen acceso, o lo tienen reducido, a los servicios médicos. La debilidad en los sistemas de salud ocurre en todos los países, sin embargo, es en los países de renta media o baja donde se muestra en todas sus caras y sus consecuencias son más serias. Algunos autores sugieren que esta situación se debe en parte al ínfimo financiamiento junto con la denominada "fuga de cerebros" de personal sanitario, males crónicos que sufren estos programas (Sanders, 2006). Los países más industrializados en algunos casos suelen tener problemas con la ineficiencia, y no tanto con la inequidad.
De este modo, si los sistemas de salud ofrecieran servicios más efectivos, eficientes y equitativos, se podrían salvar más vidas. Este ha sido el caso de un estudio que se llevó a cabo en Malawi donde, mediante una investigación operativa, se estudiaron casos de pacientes con tuberculosis recurrente en 43 hospitales, y se pudo detectar que existía una clasificación incorrecta de pacientes con tuberculosis recurrente que se diagnosticaban como nuevos casos (Harries, 2001). Esto conllevaba un incorrecto régimen de tratamiento y, en muchas ocasiones, la muerte de los pacientes. Así, vemos que los hospitales estaban ofreciendo servicios inefectivos que, a su vez, conllevaban ineficiencias y se producían más pérdidas humanas de las necesarias. De este modo, si se aplicase la investigación operativa para adaptar los descubrimientos científicos a los programas de salud en contextos reales, ésta aportaría muchos datos sobre la efectividad, eficiencia y equidad de los programas, y se podría mejorar el funcionamiento de los mismos2.
3. Panorama general del sistema de salud boliviano y los objetivos nacionales e internacionales de desarrollo
Las características del sistema de salud boliviano no se pueden entender si no hacemos una breve revisión de la historia del país. El Ministerio de Salud y Deportes (MSD) fue creado en Bolivia en 1938 como resultado de un proceso de organización estatal que se dio en los años anteriores. Posteriormente, en el año 1956 se promulgó el Código de Seguridad Social, que representó una legislación muy importante en referencia a los derechos y beneficios de los trabajadores.
Sin embargo, el esquema del sistema boliviano actual de salud resulta, en parte, de la Ley de Participación Popular del año 1994. Esta ley, influenciada por las reformas de descentralización promovidas por el Banco Mundial en los años noventa, se promulgó con la intención de otorgar más autonomía de gestión pública a los municipios urbanos y rurales. De esta manera, muchas decisiones en temas como salud o educación quedaron en manos de los municipios y organizaciones sociales. Con esta ley se pretendió dar voz a los grupos más marginados, en especial del área rural.
En el año 2003 entró en vigencia el Seguro Universal Materno Infantil (SUMI) que reemplazó al Seguro Básico de Salud. El SUMI cubre a todas las mujeres en edad reproductiva, así como a todos los niños y niñas menores de cinco años, grupo poblacional que en el año 2003 representaba el 41% de la población.
En el año 2006 se publicaron las Bases del Plan Salud 2006-2010, que fueron el precedente del actualmente vigente Plan Sectorial de Desarrollo en Salud 2010-2020 (Ministerio de Salud y Deportes de Bolivia, 2010), cuyo lema es: "Hacia una salud universal". Ambos planes de desarrollo han supuesto un cambio de paradigma hacia un sistema de salud basado en determinantes sociales de la salud, promoción de la salud y prevención (Ledo, 2011). Dentro de este nuevo enfoque, se introdujo el modelo de "Salud Familiar Comunitaria Intercultural" (SAFCI). Esta estrategia familiar se basa en las visitas domiciliarias del personal de salud, lo cual les permite entender los determinantes de salud de la población meta, así como también la diversidad cultural y étnica del país y la manera de entender la salud por los diferentes grupos poblacionales.
En el marco de este nuevo paradigma también se introdujo el denominado bono Juana Azurduy, destinado a las mujeres embarazadas y a los niños y niñas menores de dos años y el Seguro de Salud Para el Adulto Mayor (SSPAM), que cubre a las personas mayores de 60 años, creado mediante la Ley 3323 en el año 2006.
En la actualidad, el sistema de salud boliviano está dividido en el sector público y el privado. El público incluye al Ministerio de Salud y Deportes y al subsector social. El MSD establece cuatro ámbitos de gestión: 1) el nacional, dependiente del MSD; 2) el departamental, dependiente del Servicio Departamental de Salud (SEDES); 3) el municipal; dependiente del Directorio Local de Salud (DILOS); y 4) el local, correspondiente al establecimiento de salud en su área de influencia y brigadas móviles como nivel operativo. El Subsector Social comprende las cajas de salud, los seguros universitarios y la Dirección General de Salud, y es fiscalizado por el Instituto Nacional de Seguros de Salud (INASES) (Ledo, 2011).
El sector privado está constituido por compañías de seguros y proveedores de servicios de salud privados con y sin fines de lucro. Es importante mencionar que la iglesia es la única organización que ofrece servicios de salud en algunas regiones del país. El subsector de medicina tradicional, representado por el Viceministerio de Medicina Tradicional e Interculturalidad, atiende aproximadamente a 10% de la población, la mayoría del área rural.
Así, una vez visto un breve panorama sobre la organización del sistema de salud en Bolivia, es importante centrarse en los lineamientos tanto nacionales como internacionales por los que se guía, y cuyas metas y objetivos quieren alcanzarse en los próximos años.
A nivel internacional, Bolivia, al igual que muchos países del mundo, se rige por los denominados Objetivos de Desarrollo del Milenio (ODMs) dictados por la Organización de las Naciones Unidas (ONU) (Organización de las Naciones Unidas, 2013) en el año 2000. Existen ocho objetivos de desarrollo humano para los países, de los cuales tres, están directamente relacionados con la salud. Éstos son el ODM 4: reducción de la mortalidad infantil; ODM 5: mejorar la salud materna; y ODM 6: combatir VIH/SIDA, malaria y otras enfermedades. Otros ODMs están relacionados también con la salud pero de forma indirecta, como es el ODM 1: reducción de la extrema pobreza y el hambre.
La definición de los Objetivos de Desarrollo del Milenio ha marcado un hito en el área de desarrollo humano y la cooperación internacional. Originalmente, se planteó alcanzar todas estas metas para el año 2015, sin embargo, y a dos años de que se cumpla el plazo, muchos países, entre ellos Bolivia, saben que no va a ser posible llegar a estos objetivos. Por esta razón, y con el fin de establecer un plan de trabajo a nivel nacional e internacional, los países ya empiezan a regirse por lo que se ha llamado la "Agenda de Desarrollo post-2015". En el área de salud, ésta hace hincapié en alcanzar un sistema de salud universal y el fortalecimiento de los sistemas de salud.
A nivel nacional, y coincidiendo en muchas de las pautas con los ODM, Bolivia ha establecido la denominada "Agenda Patriótica 2025". Esta agenda se basa en trece pilares para la conformación de una "Bolivia Digna y Soberana" (Ministerio de Comunicación del Estado Plurinacional de Bolivia, 2013). Hay dos pilares que se refieren directamente a la temática de la salud. Éstos son el Pilar 2: Socialización y Universalización de los Servicios Básicos con Soberanía para Vivir Bien, en que se especifica que es obligación del Estado Plurinacional de Bolivia garantizar el pleno acceso del pueblo boliviano a los servicios de agua y alcantarillado sanitario así como a los servicios de salud y de educación y acceso a infraestructura y formación deportiva. El Pilar 3: Salud, Educación y Deporte para la Formación de un Ser Humano Integral, especifica que el 100% de las bolivianas y los bolivianos deberán contar con servicios de salud. Los jóvenes, las niñas y niños, las abuelas y abuelos, las madres gestantes, todas las bolivianas y bolivianos gozarán con alegría y felicidad de una atención de salud permanente y adecuada a sus requerimientos y necesidades. Finalmente, se enfatiza que el acceso a los servicios de salud es un derecho humano que se deberá cumplirse plenamente en Bolivia.
A modo de resumen, observamos que la principal tendencia de los objetivos de desarrollo a nivel nacional e internacional se dirige hacia la universalización del sistema de salud, de manera que brinde un servicio efectivo y equitativo a toda la población.
4. Principales debilidades y retos del sistema de salud en Bolivia
El sistema de salud boliviano presenta todavía diversas debilidades y enfrenta numerosos retos. Algunos de éstos son comunes a otros países, y otros son más específicos de las características de Bolivia. Algunos de estos retos y/o debilidades se describen a continuación:
1) Inequidad en el acceso a servicios de salud. Actualmente, aún la gran mayoría de la población boliviana se encuentra excluida del sistema de salud. El subsistema de la seguridad social, que concentra la mayoría de recursos, afilia sin embargo a un porcentaje reducido de la población que, a su vez, coincide con el sector de la población hispanohablante y de mayores ingresos. Por el contrario, el sector público que cubre a aproximadamente el 42 % de la población, en su mayoría de los pueblos indígenas, cuenta tan sólo con el 21 % de los recursos públicos (Ledo, 2011). La consecuencia lógica de esta inequidad son unos indicadores de salud mucho peores entre las poblaciones indígenas rurales.
2) Inversión insuficiente de recursos en el sistema de salud. En general, el sistema de salud boliviano todavía tiene que lidiar con falta de recursos, tanto materiales como humanos, además de la inadecuada distribución de los mismos, como ya se ha mencionado en el apartado anterior. La falta de recursos materiales incluye materiales, equipamientos y también infraestructuras. Paralelamente, la escasez de recursos humanos se traduce en la sobrecarga de trabajo de los mismos y en el hecho de que el personal sanitario debe ser capaz de desarrollar múltiples funciones en los puestos en los que se encuentra. Ambas carencias son más agudas en el área rural.
3) Extensión del país y su área rural. El extenso territorio del Estado Plurinacional de Bolivia, sumado a las escasas infraestructuras para el transporte, tienen como consecuencia un acceso muy reducido a los servicios de salud por parte de los pacientes y a la inversa, por parte del personal sanitario para llegar a los pacientes. Esta problemática se refleja también en las dificultades de la logística, como por ejemplo los programas nacionales de vacunación, que tienen que alcanzar remotas zonas rurales, en muchas ocasiones, sin romper la cadena de frío.
4) Diversidad cultural del país. Bolivia es un país de una elevada diversidad étnica y cultural. Sin embargo, ni los recursos humanos ni las estrategias de salud están todavía plenamente adaptadas a las diferentes concepciones sobre salud y enfermedad existentes en todo el país. En muchas ocasiones, el éxito de las intervenciones depende de su apropiada contextualización y adaptación a las diversas realidades, por lo que resulta urgente la armonización de las diferentes nociones.
5) Debilidad de los Sistemas de Información. En Bolivia, la generación y el análisis de la información en salud está a cargo del Sistema Nacional de Información en Salud (SNIS), que forma parte del MSD. Este organiza el proceso de generación de información, desde la captación de los datos, su sistematización, su consolidación, su procesamiento y su análisis, hasta su difusión para ser utilizada como insumo por el resto del sistema de salud. Sin embargo el SNIS concentra sus acciones en la recolección de información muy específica (mortalidad materna, mortalidad infantil) y no ha podido desarrollar capacidades para sistematizar la recolección, procesamiento y diseminación de la información que requiere un sistema de salud para su buen funcionamiento.
En materia de ciencia y tecnología, ligada a su vez a la mejora del sistema de salud, Bolivia se rige actualmente por la Ley 2209 sobre Ciencia, Tecnología e Información, sin embargo sigue careciendo de un sólido sistema de investigación en salud que articule de instituciones académicas, asistenciales y sociales que generan conocimiento. En la actualidad estas instituciones siguen produciendo información de forma descoordinada que en muchas ocasiones sirve a los intereses de los financiadores externos, investigadores individuales u organizaciones no gubernamentales y que, frecuentemente, no responde a las necesidades reales de la población boliviana (Ledo, 2011).
Actualmente, el Estado Plurinacional de Bolivia es el principal financiador de la investigación, sin embargo, la inversión en investigación representa aproximadamente el 0.26% del PIB. De un total de 183 centros de investigación que existen en el país, que se concentran en las tres ciudades más pobladas de Bolivia; 141 pertenecen al sistema de universidades públicas, 25 dependen de organizaciones gubernamentales y los 17 restantes dependen de instituciones privadas. Dentro del sistema de la Universidad Boliviana existen 36 institutos dedicados a la investigación en ciencias médicas. Sin embargo, una de las grandes debilidades de éstos es que de todo el plantel investigador un reducidísimo porcentaje cuenta con títulos de doctor, proporción que en la Universidad Mayor de San Andrés, la más prestigiosa de todo el país, representa menos del 10%.
5. Aplicación de la investigación operativa en Bolivia para el fortalecimiento del sistema de salud
Numerosos estudios han demostrado que la debilidad de los sistemas de salud representa una de las mayores barreras para alcanzar los objetivos de desarrollo, tanto los dictados por cada país, como los ODM. Es por esta razón que en los últimos años se ha originado una tendencia muy fuerte de trabajo dirigida hacia el fortalecimiento de los sistemas de salud como estrategia para lograr estos objetivos. Con este motivo, se han creado comisiones en el seno de organismos internacionales, tales como la Organización Mundial de la Salud, que se ocupan exclusivamente de mejorar las estrategias de funcionamiento de dichos sistemas. A raíz del trabajo llevado a cabo por estas comisiones y otras organizaciones, se han publicado numerosos documentos con recomendaciones. Siguiendo esta misma línea estratégica, algunas organizaciones no gubernamentales también han empezado a enfocar sus proyectos hacia esta línea también.
Así, la investigación operativa puede contribuir enormemente a lograr el objetivo de fortalecer los sistemas de salud. Sin embargo, y como algunos autores ya han indicado (Walley, 2007), el enfoque actual con el que se pretende la mejora del funcionamiento de los sistemas de salud es que la comunidad científica, generalmente de países industrializados, es la encargada de proponer soluciones que se aplican a diversas situaciones. Esto, sin tener en cuenta que cuando la información viene del terreno mismo, donde se están ejecutando los proyectos, y de parte de los implementadores, la misma puede dar lugar a mejoras más adecuadas para esa misma intervención dentro de su propio contexto.
Por esta razón, es imprescindible que este enfoque se invierta, siendo la comunidad científica de los países donde se implementan los proyectos, los que proponen soluciones que deberían entonces aplicarse en el terreno, de forma que la orientación sea de "abajo a arriba".
Para que la investigación operativa dé lugar a mejoras en el sistema de salud son necesarias varias condiciones, algunas de las cuales se describen a continuación en forma de recomendaciones:
1) Relación más estrecha entre los investigadoresy los implementadores. Esto es necesario para que se reduzca el brecha de implementación (Haines, 2004) mencionada anteriormente. Sería importante entrenar a las personas que implementan los programas de salud para que se comuniquen de forma más efectiva, porque son ellos los que pueden captar con más facilidad las debilidades en la implementación de los programas de salud. También es necesario establecer alianzas con centros y organismos de investigación en otros países y establecer un sistema de comunicación regular. En el caso específico de Bolivia, también es necesario que el SNIS trabaje de forma totalmente coordinada con el Instituto Nacional de Estadística, cuyas funciones incluyen recopilar, clasificar, codificar, compilar y difundir, con carácter oficial, la información estadística del país, no sólo en la temática de la salud.
2) Involucramiento de las personas encargadas de tomar decisiones en la investigación operativa. De ese modo éstos desarrollan un mayor sentido de pertenencia, y están informados desde el principio de las actividades que se llevan a cabo. Así también evoluciona favorablemente la voluntad política requerida para tomar en cuenta los resultados de la investigación operativa e introducir mejoras en el sistema de salud, que continúa siendo uno de los retos más grandes de la investigación operativa y la salud pública en general.
3) Creación de capacidad investigativa. En la actualidad, la todavía reducida capacidad de diseño de estudios y de publicar que se da frecuentemente en los llamados países de renta media o baja, es una de las razones por las que la mayoría de publicaciones se producen en países más industrializados. De este modo, se da la paradoja de que se genera poca información en los lugares donde más se necesita. Es así que por parte de las instituciones académicas de educación superior en los países menos industrializados, que existe una urgente necesidad de dotar a profesionales con los conocimientos y habilidades de diseño y desarrollo de estudios en investigación científica, en general, y operativa en particular. En el contexto boliviano, esta necesidad es requerida además por el Pilar 4 de la Agenda Patriótica 2025, que exige "Soberanía Científica y Tecnológica con Identidad Propia".
4) Creación de la capacidad de publicación. Es imprescindible que los investigadores que se encuentran en el terreno tengan la capacidad no sólo de escribir y publicar tanto en revistas nacionales como internacionales, sino también de revisar artículos científicos referentes a investigaciones operativas realizadas en otros lugares. A su vez, es esencial incrementar el acceso a publicaciones tanto nacionales como internacionales superando la barrera del acceso por pago de las mismas. Esto es posible lograrlo gracias a iniciativas como la denominada red HINARI ("Health InterNetwork Access to Research Initiative"), "Interred de acceso en salud para la iniciativa de la investigación", establecida por la OMS (World Health Organization, 2013). HINARI permite el acceso a publicaciones de forma gratuita o a muy bajo coste a instituciones u organizaciones de países de renta baja y media.
Así, los estudios de investigación operativa en Bolivia deberían enfocarse en reducir los problemas existentes dentro del sistema de salud del país. Esto implica que muchas de las intervenciones deberían centrarse en aumentar la equidad de acceso a salud, en optimizar los recursos humanos y materiales, buscar estrategias adaptadas al acceso geográfico reducido e integrar la diversidad cultural, entre otras.
En resumen, la investigación operativa ha demostrado ser de gran utilidad para el fortalecimiento de los sistemas de salud, cuyo funcionamiento efectivo es una premisa esencial para alcanzar los objetivos de desarrollo en materia de salud tanto en Bolivia como a nivel internacional. Esto queda patente con la publicación, hace tan sólo unos días, del "Informe sobre la salud en el mundo 2013" cuya temática central es: "Investigaciones para una cobertura sanitaria universal" (Organización Mundial de la Salud, 2013). Por todas estas razones, es momento de empezar a darle relevancia a la investigación científica como herramienta para lograr estos objetivos y, en el futuro, también la soberanía sanitaria del país.
Notas
1 La investigación operativa no es lo mismo que la Investigación Acción Participativa (IAP). La IAP es un método que se emplea principalmente en las ciencias sociales y que combina dos procesos, el de conocer y el de actuar, implicando en ambos a la población cuya realidad se aborda. Al igual que otros enfoques participativos, la IAP proporciona a las comunidades y a las agencias de desarrollo un método para analizar y comprender mejor la realidad de la población (sus problemas, necesidades, capacidades, recursos), y les permite planificar acciones y medidas para transformarla y mejorarla (Eizaguirre, 2006). La IAP puede ser parte del proceso o una metodología empleada dentro de la investigación operativa, pero la investigación operativa no necesariamente tiene que emplear la IAP. También es importante no confundir la comúnmente conocida como investigación de campo con la investigación operativa. La primera, aunque se dé en el terreno, sigue llevándose a cabo bajo una perspectiva "de arriba abajo", ya que las directrices siguen dándose desde grupos científicos externos y no desde el lugar de implementación por los investigadores locales. Un ejemplo de ésta son los estudios en el terreno que realizan universidades extranjeras sobre enfermedades tropicales en países donde éstas existen, que no sería lo mismo que investigar sobre la implementación de un programa de control de enfermedades tropicales que ya está funcionando en el terreno y cuya ejecución se quiere mejorar.
2 En ocasiones se confunden los estudios de costo-efectividad (eficiencia) con la investigación operativa. Ésta última puede consistir o incluir estudios de eficiencia, pero no necesariamente.
Bibliografía
Bedelu, M., Ford, N., Hilderbrand, K., Reuter, H. (2007). "Implementing antiretroviral therapy in rural communities: the Lusikisiki model of decentralized HIV/AIDS care". The Journal ofInfectious Diseases 196 (Suppl 3). doi: 10.1086/521114 [ Links ]
Eizaguirre, M. y Zabala, N. (2006). Diccionario de Acción Humanitaria y Cooperación al Desarrollo, from http://dicc.hegoa.efaber.net [ Links ]
Fondo Mundial, Tropical Disease Research group (TDR) de la Organización Mundial de la Salud (OMS), ONUSIDA, USAID, Banco Mundial. (2008). Marco para la investigación operativa y ejecución dentro de los programas de salud y control de enfermedades. [ Links ]
Gass, SI., Assad, AA. (2011). "History of Operations Research". Tutorials in Operations Research. Informs 201 1.doi: http://dx.doi.org/10.1287/educ.1110.0084 [ Links ]
Glasgow, RE., Lichtenstein, E., Marcus, AC. (2003). "Why don't we see more translation of health promotion research to practice? Rethinking the efficacy-to-effectiveness transition". American Journal of Public Health, 93(8). [ Links ]
Guthmann, JP., Checchi, F., van den Broek, I., Balkan, S., van Herp, M., Comte, E., Bernal, O., Kindermans, JM., Venis, S., Legros, D., Guerin, PJ. (2008). "Assessing antimalarial effi cacy in a time of change to artemisinin-based combination therapies: the role of Médecins Sans Frontières". PLoS Medicine, 5(8), e169. doi: 10.1371/journal.pmed.0050169 [ Links ]
Haines, A., Kuruvilla, S., Borchert, M. (2004). "Bridging the implementation gap between knowledge and action for health". Bulletion of the World Health Organization, 82(10), 724-731. [ Links ]
Harries,AD.,Salaniponi,FM.(2001). "RecurrenttuberculosisinMalawi:improved diagnosis and management following operational research". Transactions of the Royal Society of Tropical Medice and Hygiene, 95(5), 503-504. [ Links ]
Jamison, DT., Breman, JG., Measham, AR., Alleyne, G., Claeson, M., Evans, DB., Jha, P., Mills, A., Musgrove, P. (2006). Strengthening Health Systems Disease Control Priorities in Developing Countries. Washington DC: Oxford University Press/The World Bank. [ Links ]
Katamba, A., Laticevschi, D., Rieder, HL. (2007). "Efficiency of a third serial sputum smear examination in the diagnosis of tuberculosis in Moldova and Uganda". International Journal of Tuberculosis and Lung Disease, 1(6). [ Links ]
Ledo, C., Soria, R. (2011). "Sistema de salud de Bolivia". Salud Pública de México, 53(Supl. 2). [ Links ]
Mabaera, B., Naranbat, N., Dhliwayo, P., Rieder, HL. (2006). "Efficiency of serial smear examinations in excluding sputum smear-positive tuberculosis". International Journal of Tuberculosis and Lung Disease, 10(9). [ Links ]
Ministerio de Comunicación del Estado Plurinacional de Bolivia. (2013). 13 pilares de la Bolivia Digna y Soberana. Agenda patriótica 2025. [ Links ]
Ministerio de Salud y Deportes de Bolivia. (2010). Plan Sectorial de Desarrollo 2010-2020. "Hacia la Salud Universal". La Paz - Bolivia. [ Links ]
Organización de las Naciones Unidas. (2013). http://www.un.org/es/millenniumgoals/ [ Links ]
Organización Mundial de la Salud. (2013). Informe sobre la salud en el mundo 2013. Investigaciones para una cobertura sanitaria universal. [ Links ]
Rabin, BA., Brownson, RC., Haire-Joshu, D., Kreuter, MW., Weaver, NL. (2008). "A glossary for dissemination and implementation research in health". Journal of Public Health Management and Practice, 14(2). doi: 10.1097/01. PHH.0000311888.06252.bb [ Links ]
Remme, JH., Adam, T., Becerra-Posada, F., D'Arcangues, C., Devlin, M., Gardner, C., Ghaffar, A., Hombach, J., Kengeya, JF., Mbewu, A., Mbizvo, MT., Mirza, Z., Pang, T., Ridley, RG., Zicker, F., Terry, RF. (2010). "Defining research to improve health systems". PLoS Medicine, 7(11). doi: 10.1371/journal.pmed. 1001000. [ Links ]
Rieder, HL. y Van Deun, A. Proposal for a revision ofthe case definition of sputum smear positive tuberculosis. [ Links ]
Royston, G. (2011). "Meeting global health challenges through operational research and management science". Bulletin ofthe World Health Organization, 89(9), 683-688. doi: 10.2471/BLT. 11.086066 [ Links ]
Rubio, DM., Schoenbaum, EE., Lee, LS., Schteingart, DE., Marantz, PR., Anderson, KE., Platt, LD., Baez, A., Esposito, K. (2010). "Defining translational research: implications for training". Academic Medicine: Journal of the Association of American Medical Colleges, 85(3). doi: 10.1097/ ACM.0b013e3181ccd618 [ Links ]
Sanders, D., Haines, A. (2006). "Implementation Research Is Needed to Achieve International Health Goals". PLoS Medicine, 3(6). doi: 10.1371/journal. pmed.0030186 [ Links ]
Siddiqi, K., Newell, J., Robinson, M. (2005). "Getting evidence into practice: what works in developing countries?". International Journalfor Quality in Health Care, 1 7(5), 447-454. [ Links ]
Sussman, S., Valente, TW., Rohrbach, LA., Skara, S., Pentz, MA. (2006). "Translation in the health professions: converting science into action". Evaluation and the Health Professions, 29(1). [ Links ]
Thamlikitkul, V. (2006). "Bridging the gap between knowledge and action for health: Case studies". Bulletin ofthe World Health Organization 84(8), 603-607. [ Links ]
Walley, J., Khan, MA., Shah, SK., Witter, S., Wei, X. (2007). "How to get research into practice: first get practice into research". Bulletin of the World Health Organization, 85(6). [ Links ]
World Health Organization. (2013). HINARI. Acces to Research Initiative, from http://www.who.int/hinari/en/ [ Links ]
Zachariah, R., Ford, N., Maher, D., Bissell, K., Van den Bergh, R., van den Boogaard, W., Reid, T., Castro, KG., Draguez, B., von Schreeb, J., Chakaya, J., Atun, R., Lienhardt, C., Enarson, DA., Harries, AD. (2012). "Is operational research delivering the goods? The journey to success in low-income countries". Lancet Infectious Diseases, 12(5), 415-421. doi: 10.1016/ S1473-3099(11)70309-7 [ Links ]
Zachariah, R., Harries, AD., Ishikawa, N., Rieder, HL., Bissell, K., Laserson, K., Massaquoi, M., Van Herp, M., Reid, T. (2009). "Operational research in low-income countries: what, why, and how?" Lancet Infectious Diseases, 9(11). doi:10.1016/S1473-3099(09)70229-4 [ Links ]