INTRODUCCIÓN
Se denomina como sindemia a la coexistencia, sinergia e interacción de dos o más epidemias que comparten tanto factores sociales como ambientales durante un mismo lugar y periodo de tiempo, causando el detrimento en la salud de una determinada población de individuos a causa de complicaciones graves y evoluciones clínicas tórpidas1.
A principios del 2009, surgió en América del Norte una variante del virus Influenza A H1N1(subtipo pdm09) de origen porcino, causante de una infección en forma de enfermedad respiratoria aguda2,3.Hacia agosto del 2010, a un año y medio de su surgimiento, más de 214 países, territorios y áreas habían informado casos confirmados de esta infección, así como 18 449 muertes4.
En la actualidad el virus de la Influenza A H1N1sigue siendo uno de los principales agentes etiológicos causantes de epidemias estacionales, primordialmente en los meses fríos de diciembre a febrero2,3. A más de 11 años después del inicio de la pandemia de Influenza A H1N1, surge a finales del 2019, casos reportados por la Organización Mundial de la Salud (OMS) caracterizados por neumonía atípica en la ciudad de Wuhan-China. El agente etiológico identificado como el responsable de estos casos fue un nuevo coronavirus nombrado SARS-CoV-2, relacionado con los murciélagos como probables vectores, lo que resultó en una zoonosis5. A la enfermedad que produce este virus se le denominó COVID-19 «coronavirus disease 2019» y a un año y medio del surgimiento del virus se han reportado más de 230 418 451 casos y más de 4 724 876 muertes alrededor del mundo en 213 países, territorios y áreas5,6,7.
Pese al alza de casos de sindemia de COVID-19 y de Influenza, particularmente A H1N1 en últimos meses; la literatura médica actual regional se encuentra carente de publicaciones científicas sobre información o experiencias provenientes de países latinoamericanos sobre el cuadro clínico que estas infecciones en su conjunto pueden causar, así como un posible abordaje diagnóstico y terapéutico de las mismas, que se apegue a la realidad de los sistemas de salud en nuestra región de América Latina. https://orcid.org/0000-0003-0816-0538
PRESENTACIÓN DEL CASO
Se presenta el caso de un paciente masculino de 64 años que acude al servicio de urgencias por presentar disnea de pequeños esfuerzos, fiebre cuantificada hasta los 40.5 °C, fatiga, tos seca, odinofagia y evacuaciones diarreicas en los últimos 5 días. Dentro de los antecedentes personales no patológicos de importancia paciente refiere ser ingeniero y trabajar en una empresa de refrigeración industrial. Como antecedentes personales patológicos niega comórbidos previos, niega cirugías, transfusiones o traumatismos. Refiere tabaquismo y etilismo positivo, pero ocasional, niega toxicomanías y exposición a biomasas. En cuanto al cuadro de vacunación, paciente refiere no vacunarse anualmente contra las cepas de la Influenza y al momento de su presentación hospitalaria no se contaba con ninguna vacuna contra la COVID-19 aprobada por la OMS.
Diez días previos a su hospitalización inicia su padecimiento con fatiga, odinofagia y febrícula cuantificada en 37.8 °C, por lo que decide tomar por cuenta propia paracetamol 500 mg VO por razón necesaria. Aproximadamente cinco días después de la aparición de los primeros síntomas comienza a notar incremento en la fatiga, así como evacuaciones de tipo diarréicas Bristol 6. Dos días previos a su presentación en el servicio de urgencias refiere alrededor de 12 evacuaciones diarréicas Bristol 6, sin moco o sangre; comenta como síntomas agregados persistencia de la fiebre llegando hasta los 40.5 °C, fatiga y disnea de pequeños esfuerzos, la cual progresa a disnea sin esfuerzos con predominio nocturno y finalmente a ortopnea la cual le impidió dormir, motivo por el cual decide finalmente buscar atención médica.
A su presentación en el servicio de urgencias, se encuentra paciente taquipnéico a razón de 36 respiraciones/min bajo oximetría de pulso saturando 75% al aire ambiente, hemodinámicamente sin compromiso y febril 38.2 °C. Debido a la edad del paciente, su mala evolución clínica en los últimos días con agudización de los síntomas, y haciendo hincapié en su mal estado ventilatorio además basándonos en su frecuencia respiratoria y a su pobre saturación de oxígeno se decide el inmediato ingreso del paciente como caso sospechoso en el área de aislamiento de la Unidad de Cuidados Intensivos donde se recibe con las siguientes condiciones clínicas: Consciente, orientado. Glasgow no traumático 15 puntos, escala FOUR 16 puntos. Mucosas con adecuado estado de hidratación, sin palidez ni ictericia de tegumentos. Cavidad oral con discreta hiperemia en úvula. Se administra oxígeno suplementario con mascarilla de oxígeno con reservorio a 10 lts/min con lo que aumenta la saturación de oxígeno hasta 95%. A la auscultación pulmonar con murmullo vesicular audible, presencia de crépitos finos en tercio medio e inferior de ambos hemitórax sin estertores ni sibilancias y resonantes a la percusión. Precordio rítmico, con adecuada frecuencia y tono, sin ruidos agregados. Abdomen globoso a expensas de panículo adiposo, blando, depresible, no doloroso, sin visceromegalias o tumoraciones palpables. Peristalsis normal en intensidad y frecuencia. Resto de la exploración física normal.
Analíticamente con leucocitosis 10 590 u/l a expensas de neutrofilia (90%) con presencia de linfocitopenia (7%) monocitopenia (3%), hiperferritinemia 1 839.5 ng/ml, con aumento de TGP 76 u/l, TGO 138 u/l, LDH 521 u/l, PCR 36 mg/L, procalcitonina 0.59 ng/ml, interleucina-6 92.01 pg/ml, dímero-D 1 250 ng/ml, resto de parámetros normales (Ver Tabla 1).
Tabla 1: Analíticas del paciente durante su estancia hospitalaria
| Parámetro | Rango referencia | Ingreso | 2do día | 3er día | 4to día | 5to día | 6to día | Egreso |
|---|---|---|---|---|---|---|---|---|
| Leucocitos | (30.5-10,00) miles/U | 10.59 | 9.13 | - | - | 9.05 | 8.20 | 8.61 |
| Eritrocitos | (3.80-5.80) millon/U | 5.07 | 4.51 | - | - | 4.20 | 3.42 | 4.69 |
| Hemoglobina | (11.00-16.50) g/dL | 15.1 | 13.4 | - | - | 12.6 | 13.1 | 14 |
| Hematocrito | (35.00-50.00)% | 43.3 | 39.3 | - | - | 36.1 | 38.3 | 39.8 |
| Plaquetas | (150.00-390.00) miles/U | 294 | 323 | - | - | 392 | 451 | 515 |
| Neutrófilos | (37.00-80.00)% | 90 | 81 | - | - | 72 | 68 | 82 |
| Linfocitos | (17.00-48.00)% | 7 | 13 | - | - | 17 | 24 | 15 |
| Monocitos | (4.00-10.00)% | 3 | 4 | - | - | 8 | 7 | 3 |
| Glucosa | (65.00-110.00) | 101 | 84 | - | - | 92 | 149 | 103 |
| Urea | (15.00-45.00) mg/dL | 36.30 | 33.40 | - | - | 28.60 | 31.50 | 33.40 |
| Creatinina | (0.80-1.50) mg/dL | 0.80 | 0.70 | - | - | 0.70 | 0.70 | 0.70 |
| TGP | (11.00-66.00) U/L | 76 | 68 | - | 69 | 53 | 51 | 48 |
| TGO | (15.00-46.00) U/L | 138 | 101 | - | 71 | 52 | 40 | 35 |
| LDH | (120.00-246.00) U/L | 521 | - | - | - | 273 | - | - |
| Interleucina-6 | (0.49-3.95) pg/mL | 92.01 | - | - | - | 376.10 | - | - |
| PCR | (0.00-5.00) mg/L | 36 | - | - | - | 27 | - | 11 |
| Procalcitonina | (0.01-0.1) ng/mL | 0.59 | - | 0.84 | - | - | - | - |
| Dimero-D | (menor a 400) ng/mL | 1250 | - | 4360 | >5000 | 3570 | ||
| Ferritina | (30-350) ng-mL | 1839.5 | - | - | - | 2010 | - | - |
| RT-PCR SARS-CoV-2 | No detectado | - | - | Detectado | - | - | - | - |
| Péptido natriurético B | (0.0-100) ng/mL | - | - | 217 | - | - | - | - |
| Panel PCR respiratorio | No detectado | - | - | Influenza A H1N1 | - | - | - | - |
| Troponina-I | (0.0-0.40) | - | - | <0.05 | - | - | - | - |
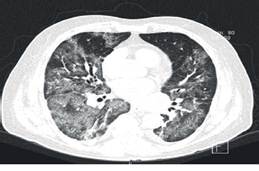
Se realiza tanto radiografía de tórax así como tomografía computada de tórax (TC-Tx) donde se observan infiltrados pulmonares con patrón en vidrio esmerilado alternado con áreas de menor atenuación con patrón en empedrado, zonas de engrosamiento septal de aspecto reticular con predominio en postero-basales, afectación panlobar y presencia de pequeñas atelectasias bibasales (Ver Figura 1 A y B).
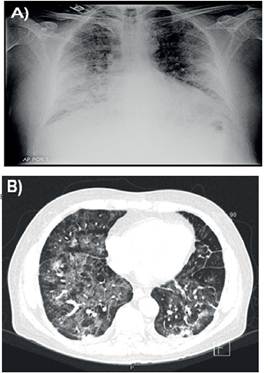
A) Radiografa tórax AP al ingreso B) Tomografia axial con ventana pulmonar al ingreso
Figura 1:Imágenes radiológicas del paciente a su ingreso hospitalario.
Se toman muestras tanto orofaringeas como nasofaringeas para la realización de una reacción en cadena de la polimerasa en tiempo real (RT-PCR) para la identificación del virus SARS-CoV-2 y se procede a comenzar con manejo antibiótico empírico mediante azitromicina IV 500 mg c/24 horas, enoxaparina a doble dosis 80 mg SC c/24 horas con fines tromboprofilácticos, levodropropizina 60 mg VO c/8 horas como antitusígeno y paracetamol 500 mg IV c/8 horas como antipirético. Así como nebulizaciones con bromuro de ipratropio 250 mcg NUS c/6 horas con la finalidad de mejorar el estado ventilatorio del paciente.
Al día posterior de su ingreso intrahospitalario el paciente comienza nuevamente con datos de insuficiencia respiratoria moderada demostrada por un índice Kirby = 215, fiebre hasta 39.4°C y el aumento de los reactantes de fase aguda como marcadores analíticos de severidad de COVID-19. Ante este empeoramiento intrahospitalario de la condición clínica del paciente, se decide escalar medidas ventilatorias pasando de mascarilla de oxígeno con reservorio a cánulas nasales de alto flujo a 60 lts/min con FiO2 60% así como inicio de la terapia con anticuerpo monoclonal contra IL-6 (tocilizumab) a través de 3 dosis seriadas de 600 mg IV c/12 horas. Como medida adicional se le solicita al paciente autopronarse durante el día y la noche a tolerancia; medidas con las cuales mejora la condición ventilatoria del mismo.
Debido a la sobreexigencia de los servicios médicos y laboratoriales por aquel momento, no se tiene confirmación positiva de la RT-PCR SARS-CoV-2 hasta los 3 días de su admisión intrahospitalaria. Se toman nuevas analíticas de control y en éstas se aprecia notable aumento del dímero-D llegando hasta los 4 360 ng/ml (Ver Tabla. 1). En el contexto de un paciente con progresiva escalación de las medidas ventilatorias con cánulas nasales de alto flujo y bajo la utilización de los índices Rox y Kirby, aunado al aumento de la respuesta inflamatoria sistémica, se sospecha de tromboembolia pulmonar (TEP) versus alguna coinfección o sobreinfección por lo que se solicitan angiografía por tomografía computada (Angio-TC), TC-Tx de control y panel PCR respiratorio. En Angio-TC no se identifican datos sugerentes de TEP, TC-Tx muestra hallazgos compatibles con neumonía producida por SARS-CoV-2 en fase moderada, progresión de la infección en base a última toma de control, atelectasias y consolidaciones bilaterales hacia las bases (Ver Figura. 2 y 3). Panel PCR respiratorio revela la detección del virus Influenza A H1N1.
Debido a estos hallazgos se modifica manejo terapéutico, indicando azitromicina a dosis ya mencionada, meropenem 500 mg IV c/8 horas, linezolid 600 mg IV c/12 horas, fluconazol 200 mg IV c/24 horas y oseltamivir 75 mg VO c/12 horas. Se completan 2 dosis de tocilizumab restantes y se instruye gimnasia respiratoria con ejercicios respiratorios mediante inspirómetro. En este día se da a conocer estudio aleatorizado controlado que expone que el uso de 6 mg de dexametasona reduce la mortalidad en pacientes con complicaciones respiratorias de COVID-198, motivo por el cual se decide aplicar 6 mg de dexametasona IV c/24 horas como medida coadyuvante.
En los días posteriores, mejoran las condiciones clínicas, ventilatorias y analíticas del paciente con lo que se logra reducir progresivamente la administración de oxígeno suplementario, pasando de cánulas nasales de alto flujo a 30 lts/min y Fi02 45% a mascarilla oxígeno, puntillas nasales a 4 lts/ min hasta finalmente suspender el oxígeno suplementario 2 días antes de su egreso. Logrando saturaciones de oxígeno >93% al aire ambiente. Tras completar esquema antibiótico y de oseltamivir/dexametasona, previa valoración clínica, radiológica y analítica, con tendencia progresiva de la disminución en la respuesta inflamatoria sistémica (Ver Tabla.1); se decide su egreso hospitalario recetándole apixaban 2.5 mg VO c/12 horas como tromboprofiláctico por 10 días, sugiriendo medidas de distanciamiento físico-social, uso de mascarilla N95 o similar y cita de control con analíticas de control: BH, QS, PFHs, tiempos de coagulación, ferritina, dímero-D, entre otros a 2 semanas de su egreso.
DISCUSIÓN
Hasta la fecha muy pocos reportes de casos sobre la coinfección del virus SARS-CoV-2 y de la Influenza A H1N1 han sido publicados, situación que se acentúa aún más cuando observamos hacia la región de América Latina.
Es por lo anterior que radica la importancia de la presentación de este reporte de caso, ya que ayuda a entrever el abordaje diagnóstico y terapéutico seguido, así como una experiencia en cuanto al manejo de estos casos clínicos en un ámbito hospitalario que se apega a la realidad de los sistemas de salud que tenemos en América Latina. A diferencia de las realidades con las que se cuentan en Europa, Asia, Estados Unidos y Canadá, lugares donde hasta ahora se han publicado más reportes de caso sobre la coinfección de estos virus.
Según la literatura recaba de otros reportes de caso donde estas entidades actúan de manera conjunta, se puede notar que todos los autores enfatizamos y recalcamos la importancia de que el personal de salud sea capaz de identificar y diferenciar las características epidemiológicas y clínicas tanto comunes como propias de la Influenza A H1N1 y del COVID-19, particularmente en el caso del personal de salud que se encuentra en el área de triage. Ya que la pronta y oportuna identificación de alguna de estas enfermedades ya sea en presentación conjunta o separada, puede conducir a un diagnóstico precoz y a un manejo adecuado de estas enfermedades en beneficio del paciente.
Para lo anterior es indispensable conocer que típicamente la forma de transmisión de ambos virus es a través de las llamadas gotitas de Flügge o de Flush, mismas que contienen al virus y que son expelidas por una persona infectada a otra ya sea al hablar, estornudar, toser o respirar9. Siendo que en el caso particular del virus SARS-CoV-2 se ha identificado que es más contagioso a diferencia de los virus de causantes de la Influenza10. En ambas patologías, la transmisión de los virus es posible en pacientes asintomáticos, pero a diferencia de lo que sucede en la infección por SARS-CoV-2, en el que el periodo de mayor contagiosidad ocurre durante la fase subclínica o sea 48 horas antes de que el paciente comience a presentar los síntomas. Mientras que en el caso de la Influenza los pacientes suelen contagiar más a individuos sanos a partir de que aparecen los síntomas; pese a que el periodo de incubación de ambos virus ronda los 5 días10,11,12.
En cuanto al caso específico del paciente aquí reportado, éste refirió que comenzó a notar su estado de salud mermado aproximadamente 10 días antes de su ingreso hospitalario, cuando presentó por primera vez fatiga, tos seca, odinofagia y febrícula, datos que se relacionan con un periodo prodrómico de alguna de las infecciones causadas por los 2 virus en cuestión. Además, posterior a estos primeros 5 días de sintomatología, continuó con decaimiento de su estado general de salud manifestado con aumento de la temperatura corporal, y demás síntomas ya mencionados en la presentación del caso.
El tiempo del desarrollo de los síntomas de este paciente es similar a lo publicado por otros colegas sobre casos similares vistos en China, Japón y Estados Unidos. Por ejemplo, en China se reportó el caso de una paciente de 24 años con diagnóstico de COVID-19 e Influenza A H1N1, y que se refirió con fiebre, tos seca, fatiga y evacuaciones diarréicas 10 días antes de su ingreso hospitalario13. En otro reporte de caso presentado en China, se reportó una paciente de 69 años cuya sintomatología se presentó 8 días previos a su hospitalización14. De igual forma ocurrió según lo publicado con pacientes en Japón y Estados Unidos; un masculino de 57 años con aparición de los síntomas 6 días antes de acudir a urgencias y una femenina de 77 años que comenzó su sintomatología 5 días previos a su hospitalización15,16. Todos estos pacientes con excepción de la primera mencionada, se encontraban relacionados en cuanto a su grupo etario y no se puede distinguir una relación entre la presentación de los casos y el género de los individuos.
Los factores de riesgo para la presentación de un cuadro clínico severo de alguna de estas infecciones presentan cierta discrepancia, a diferencia de otras de las características que estas patologías comparten. En el caso de la influenza los grupos etarios más vulnerables se encuentran en los extremos de la vida, ubicándose específicamente en recién nacidos, lactantes (individuos menores de 2 años) y personas de la tercera edad mayores de 65 años, así como pacientes inmunosuprimidos, durante el embarazo o bajo alguna condición como obesidad mórbida, afecciones respiratorias o cardiacas previas, así como residencia prologada en facilidades para ancianos, tales como asilos y centros de día10,11,13.
En el caso de COVID-19 se han identificado como factores de riesgo para una presentación de la enfermedad severa a los pacientes de avanzada edad, aumentando el riesgo año tras año, pacientes que pertenezcan al género masculino, que padezcan comorbilidades tales como, obesidad, hipertensión arterial, enfermedades pulmonares crónicas, enfermedades cardiacas, diabetes mellitus tipo 2, cáncer, insuficiencia renal crónica y hepatopatía avanzada10,11,17. En el caso del paciente en cuestión, los comórbidos fueron negados, a la edad de 64 años se encontraba cercano a la tercera edad y el único antecedente personal patológico identificado fue el tabaquismo crónico. Esto no fue así en el caso de los otros pacientes publicados por los colegas en China, Asia y Estados Unidos, cuyos pacientes si presentaban comórbidos como hipertensión arterial, diabetes mellitus tipo 2, dislipidemia y obesidad15,16.
Aunque para la mayoría de los casos en ambas infecciones, los cuadros clínicos se presentan de forma leve a moderada, la tasa de fatalidad varía bastante entre estos entes patológicos ya que, en el caso de la influenza, esta se encuentra alrededor de 0.1% en todo el mundo, mientras que en el caso de la actual pandemia de COVID-19, la tasa de letalidad se encuentra rodando entre el 0.25-3.0%10.
Los cuadros clínicos de la infección por SARS-CoV-2 y por los virus relacionados a la Influenza, tienen múltiples síntomas en común por lo que esta situación dificulta que se pueda diferenciar un cuadro clínico del otro. Entre los síntomas que comparten destacan: fiebre, resfriado, cefalea, mialgias, tos y fatiga. Particularmente en la Influenza los pacientes suelen tener más sintomatología relacionada al resfriado común como escurrimiento nasal, epífora y odinofagia mientras que en COVID-19 se suele reportar un cuadro diarréico previo a la sintomatología de base, así como disnea, artralgias, astenia, anosmia y ageusia10,11.
En el caso del paciente presentado y de los otros pacientes reportados ya mencionados, la sintomatología presentada fue compatible a los síntomas que estas entidades patológicas comparten entre sí, con la única excepción del paciente en cuestión quien sí reportó odinofagia a diferencia de los demás reportados. No obstante, todos los pacientes refirieron la presencia de cuadros diarréicos, mismos que son descritos como síntoma presente y común en la infección por SARS- CoV-213,14,15,16. Otra diferencia importante es que en el caso de la Influenza el pico de síntomas se encuentra entre el 3er y 7mo día de la enfermedad, situación que ocurre en el caso de COVID-19 generalmente durante la 2da o 3era semana de la enfermedad10,11,17. En los pacientes en cuestión ya mencionados en los reportes de caso, todos mostraron progresivo desarrollo de los síntomas conforme el paso de los días hasta que llegaron a un punto cumbre entre el 5to y 10mo día en los que decidieron buscar asistencia médica13,14,15,16.
En el caso de ambos virus, el diagnóstico definitivo se realiza mediante la toma del panel respiratorio viral con la técnica (real-time PCR [RT-PCR]), el cual fue realizado con el paciente presentado, para evidenciar la presencia de las entidades patológicas en cuestión. Aunque también es posible establecer el diagnóstico mediante la identificación de antígenos o anticuerpos con pruebas rápidas 10,11,17. Lo cual fue lo que se hizo en algunos reportes de caso donde se utilizó la identificación de antígenos o anticuerpos mediante pruebas rápidas para establecer el diagnóstico y después confirmarlo a través de la técnica RT- PCR13,14,15,16.
Este reporte de caso presentado destaca 2 desafíos en el diagnóstico y por lo tanto en el tratamiento conjunto de COVID-19 e Influenza A H1N1. Primero, aunque generalmente la toma de tomografía computada de tórax con el respectivo hallazgo de patrón en vidrio esmerilado junto a la sintomatología clásica de COVID-19 ya mencionada, son aceptables para establecer una sospecha diagnóstica, pueden ser insuficientes en caso de coinfección de Influenza A H1N1. Los hallazgos iniciales tomográficos de este caso no mostraron ningún signo que condujera a la sospecha de alguna coinfección o sobreinfección, ya que sólo mostraron patrón de vidrio esmerilado y empedrados postero-basales, signos característicos de infección por SARS-CoV-2. No fue hasta que el curso de la infección avanzó, y ante la falta de mejoría tanto clínica como analítica del paciente, que se realizó tomografía computada de tórax de control, la cual evidenció la aparición de consolidaciones bilaterales, un hallazgo recurrente en caso de infección por Influenza A H1N1. Por otro lado, una problemática más durante el diagnóstico; fueron las analíticas de sangre con los correspondientes reactantes de fase aguda quienes ante la presencia de ambas entidades patológicas no fueron de utilidad para poder distinguir si la enfermedad de base, en este caso COVID-19, se encontraba acompañada de alguna otra entidad patológica. Sino solo para evidenciar el incremento sostenido de los parámetros inflamatorios.
En este caso sin la persistencia de haber buscado algún diagnóstico diferencial o alguna otra entidad acompañante de la enfermedad de base, debido al franco deterioro clínico y analítico del paciente, es posible que nunca se hubiera establecido un diagnóstico de COVID-19 y coinfección de la Influenza A H1N1. Lo cual hubiera significado y causado una tórpida evolución y recuperación del paciente en cuestión ya que si bien hasta la fecha no hay un tratamiento específico contra la infección por SARS-CoV-2, si lo hay contra la Influenza A H1N1.
En cuanto al manejo de la Influenza A H1N1y otros tipos de Influenza, actualmente se cuenta con distintos medicamentos autorizados y aprobados por la FDA (Food and Drug Administration), entre ellos: inhibidores de la endonucleasa cap-dependiente, bloqueadores del canal M2 e inhibidores de la neuraminidasa como el oseltamivir, mismo que fue utilizado en todos los reportes de caso revisados13,14,15,16,18. En cuanto al COVID-19, ningún medicamento ha sido del todo aprobado, sino que se han expedido autorizaciones provisionales para el tratamiento de esta enfermedad en casos graves, como es el caso del remdesivir perteneciente al grupo de los análogos de nucleótidos o la hidroxicloroquina que es un antipalúdico muy bien difundido y conocido alrededor del mundo18. El tratamiento farmacológico prescrito para el paciente de este reporte de caso desde un país latinoamericano (México), no dista mucho a lo que se prescribió a los pacientes de los demás reportes de caso en China, Japón y Estados Unidos. Ya que todos los pacientes recibieron antibióticos de gran espectro con propiedades de difusión adecuadas en los tejidos pulmonares como la azitromicina, meropenem o levofloxacino. Por otro lado, el uso de antagonista de la interleucina 6 (tocilizumab), también fue considerado como tratamiento profiláctico contra la tormenta de citocinas en los reportes de caso13,14,15,16. Por otro lado solo en el caso de los colegas en Estados Unidos se utilizó la hidroxicloroquina y como caso particular, dado a su poco suministro en el mundo, el reporte de caso en Japón se utilizó favipiravir para el tratamiento del paciente16,18.
CONCLUSIÓN
En síntesis, este caso sugiere que la sindemia de COVID-19 e Influenza A H1N1podría estar infradiagnosticada debido a que la coinfección muestra cambios mínimos en el curso de la enfermedad de los pacientes. Por lo que y debido al inminente aumento de casos de sindemia entre la COVID-19 y la Influenza, por la llegada de la época invernal en los países del hemisferio norte, es indispensable que el personal de salud, sobre todo en áreas de triage, esté preparado para identificar y tratar tanto oportunamente como adecuadamente estas enfermedades simultáneamente, en beneficio de los pacientes y en aras de evitar complicaciones fatales como la muerte.
Además, cabe hacer hincapié sobre la importancia de tomar muestras de laboratorio e imágenes radiológicas de control sobre todo ante una evolución tórpida del paciente. El caso también mostró que en base a la literatura consultada, no existe una marcada diferencia en cuanto al tratamiento médico que puede recibir un paciente en el contexto de los sistemas de salud de América Latina, particularmente en México, del tratamiento que reciben pacientes con sistemas de salud más fortalecidos en Europa, Asia, Estados Unidos o Canadá.