INTRODUCCIÓN
La fisura labiopalatina es la segunda anomalía congènita más común en el ser humano con una incidencia de 1 cada 650700 nacidos vivos en el Brasil 1,4, de etiología multifactorial, requiere de la intervención de un equipo multidisciplinar para conseguir la rehabilitación de los individuos afectados2. Puede ser tratada quirúrgicamente con éxito, especialmente si estas intervenciones son realizadas poco tiempo después del nacimiento o en la primera infancia1.
Sin embargo, las complicaciones quirúrgicas pueden ocurrir e incluyen tanto eventos postoperatorios inmediatos como problemas de calidad de vida a largo plazo, dependiendo de la complejidad de los procedimientos y de las características individuales del paciente3.
A partir de la identificación de los factores de riesgo, se deben desarrollar protocolos para mejorar los cuidados con la fisura y disminuir la frecuencia de esos eventos adversos3. Los mismos que, por su ubicación anatómica, se verán principalmente concentrados en el maxilar superior afectando el sistema estomatognático. La discontinuidad de la estructura maxilar y la fragilidad de los segmentos maxilares ante las cirugías plásticas primarias representan un problema odontológico de importancia a ser tratado2 hasta el final del crecimiento óseo del paciente principalmente. La adición de algún tipo de complicación quirúrgica incrementará el grado de complejidad de la atención especializada repercutiendo en el incremento de procedimientos especializados y el de tiempo de tratamiento haciendo que la rehabilitación sea más costosa e incrementado el burden of care 5.
El objetivo de este trabajo es relatar un caso de complicación odontológica tardía posterior a la realización de la cirugía de palatoplastia secundaria, sus consecuencias y las medidas tomadas, con el fin de preservar la forma y la función de las estructuras bucales.
PRESENTACIÓN DEL CASO
Paciente femenino de 8 años de edad, se presentó a la clínica de Odontopediatría del Hospital de Rehabilitación de Anomalías Craniofaciales (HRAC), para la realización del examen clínico de rutina y profilaxis profesional. La historia médica de la paciente revela que la misma poseía fisura labiopalatina del tipo transforamen incisivo bilateral (clasificación de Spina), la misma que fue reconstruida quirúrgicamente.
Fueron realizados tres procedimientos quirúrgicos hasta el momento del examen clínico, siendo ellos: corrección de labio (queiloplastia primaria), corrección del paladar (palatoplastia primaria) y cirugía para la corrección de fistula buconasal persistente ubicada posterior a la premaxila. Las mencionadas cirugías fueron realizadas, respectivamente, a los dos, tres y seis años de edad de la paciente. Las mismas que se ejecutaron fuera de tiempo en relación al protocolo usado por la institución (vertabla 1).
Tabla 1 Protocolo de intervenciones quirúrgicas del Hospital de Rehabilitación de Anomalías Craneofaciales - Universidad de São Paulo (HRAC-USP).
| Tipo de Cirugía | Fisura de Labio Unilateral | Fisura de Labio Bilateral | Fisura de Labio y Paladar Unilateral | Fisura de Labio y Paladar Bilateral | Fisura Palatina |
|---|---|---|---|---|---|
| Queiloplastia | 3 meses | 3 meses (tiempo único) 3 y 6 meses (dos tiempos) | 3 meses | 3 meses (tiempo único) 3 y 6 meses (dos tiempos) | |
| Palatoplastia | 12 meses | 12 meses | 12 meses | ||
| Queiloplastia definitiva + columela | 6 años | 6 años |
Fuente: Trindade IEK, Silva Filho OG coord. Fissuras labiopalatinas, uma abordagem interdisciptinar
Evaluando la historia clínica de la paciente, se pudo evidenciar que previamente a la realización de la cirugía de corrección de fistula buconasal, la paciente fue enviada al sector de Odontopediatría para evaluación de retención prolongada de incisivo central superior izquierdo deciduo (figura 1). Fue realizada una radiografía periapical de la región, y se constató que a pesar de que ambos incisivos centrales superiores permanentes ya estaban erupcionados, el diente 61 había sufrido el proceso de rizólisis, optándose, en aquel momento, por su manutención considerando el aspecto estético y preservación del caso. La evaluación clínica y fotográfica constató la presencia de una premaxila robusta abarcando cuatro dientes erupcionados además de diastemas de consideración entre todos estos. La visión lateral y submentoniana muestran una premaxila prominente sagitalmente con consecuente overjet dentario aumentado.
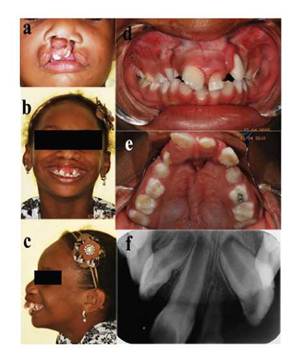
Figura 1: Características faciales, intraorales y radiográficas PREVIAS a palatoplastia secundaria (paciente con 6 años de edad). A, características faciales previa a cirugías plásticas primarias. B-C muestran las características faciales donde la proyección de la premaxila es evidente. D-E, relación interarcos y características del maxilar previo a la cirugía muestran una premaxila robusta albergando 4 dientes erupcio- nados F, radiografía periapical mostrando los dientes de la premaxila sin alteraciones radiculares ni óseas, salvo la leve reabsorción periapical del diente deciduo.
La presente evaluación fue realizada dos años después de la última cirugía plástica a la que la paciente fue sometida (palatoplastia para corrección de fístula buconasal persistente) y durante el examen clínico se observó la ausencia de los elementos dentarios 12, 61 y 21 (figura 2), así como la reducción acentuada del volumen y proyección sagital de la premaxila además de la perdida ósea severa en la región palatina del diente 11. Ninguna información acerca de complicaciones intraoperatorias fue registrada en la Historia Clínica de la paciente.
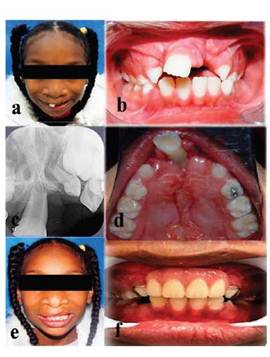
Figura 2: Características faciales, intraorales y radiográficas POSTERIORES a palatoplastia secundaria (paciente con 8 años de edad). A-B-C-D, muestran los resultados estéticos, oclusales y radiográficos dos años después de la intervención quirúrgica para tratamiento de fístula buconasal persistente, se observa una premaxila reducida drásticamente en volumen y exposición radicular por palatino del diente 11. E-F, características faciales y oclusales posteriores a la exodoncia del diente 11 e instalación inmediata de la placa
Posterior a una nueva radiografía periapical en el área, realizada en el mismo día de la atención, fue constatado que el incisivo central superior derecho permanente estaba periodontalmente comprometido y condenado debido a la falta de soporte óseo, lo que imposibilitaba su adecuada función y alteraba grandemente la estética, siendo necesaria su exodoncia. Es importante mencionar que debido a que el HRAC recibe a pacientes con fisura labiopalatina de todo Brasil, los procedimientos odontológicos se realizan en cortos periodos de tiempo considerando que la gran mayoría de los pacientes viven en regiones alejadas, como es el caso del presente caso por tanto, se realizaron todos los procedimientos clínicos en un único día.
Previamente a la extracción, se optó por realizar la toma de impresiones de los arcos maxilar y mandibular de la paciente, para que ese mismo día sea confeccionada e instalada una placa superior removible con dientes artificiales, en la tentativa de preservar la forma y la función de las estructuras bucales y minimizar los efectos psicológicos causados por la pérdida dentaria.
La impresión de ambos arcos fue realizada con alginato convencional seguida del registro de la mordida en cera, inmediatamente las cubetas con las impresiones fueron conducidos al laboratorio de prótesis para la obtención de los registros en positivo de los modelos dentarios usando yeso extra duro en su fabricación. La exodoncia fue realizada inmediatamente después de la toma de impresiones, sobre anestesia local y sin complicaciones. Una hora después de la toma de impresiones, los modelos retornan a la clínica de Odontopediatria para evaluación y diseño de la prótesis, una vez concertado el tipo de aparato a ser confeccionado y ser realizada la exodoncia en el modelo de la pieza dentaria 11, se dan las orientaciones al protesista encargado. Se determina la realización de una prótesis removible con ganchos circunferenciales en caninos y segundos molares deciduos, así como la adición de cuatro dientes de acrílico en la región anterior para reemplazar la ausencia de los cuatro incisivos superiores. Algunas horas más tarde, la paciente retornó a la clínica para la instalación y ajustes de la prótesis o placa removible. Fue necesario realizar un leve desgaste con fresas de laboratorio en palatino de los dientes de acrílico de la placa para poder obtener una adecuada relación oclusal.
Cuatro meses después, la paciente retornó para el primer control. Se verificó que la región donde fue realizada la extracción estaba debidamente cicatrizada y la placa continuaba bien adaptada, sin embargo, existía necesidad de material resinoso en su porción anterior, probablemente debido al mayor alivio que fue necesario en esta región debido a la realización de la exodoncia en el mismo día de confección de la placa y a la reducción del tamaño de la premaxila al no presentarse más dientes en esta región. Se optó entonces por su cambio exclusivamente por motivos estéticos, se siguieron los mismos lineamientos que fueron usados con la primera placa removible, siendo realizados nuevamente la impresión de los arcos dentario, confección de la misma con la única diferencia que en esta oportunidad para mejorar la adaptación se adaptaron ganchos circunferenciales en los caninos permanentes, primeros premolares y en los primeros molares permanentes, ya que la paciente no se retira la prótesis para su alimentación. Finalmente se realizó la instalación de la placa removible el mismo día y fueron realizados los ajustes, que en este momento contemplaron el desgaste en la región aledaña a los caninos permanentes
Después de 3 años de seguimiento y con la paciente con 10 años, pudo observarse una premaxila reducida en volumen y nivelada en relación a los segmentos maxilares (figura 3), el uso de la placa removible es continuo y de gran aceptación por parte de la paciente y los responsables, quienes vieron en ella una medida adecuada para salvaguardar la estética y función del sistema estomatognático.
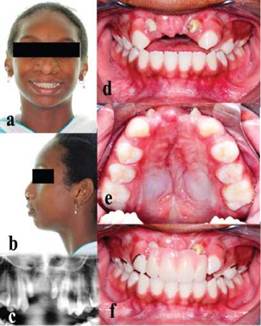
Figura 3: Características faciales e intraorales después de 3 años de seguimiento (paciente con 11 años de edad). A-B, características extraorales armónicas. C, segmento de radiografía panorámica mostrando dos dientes supranumerarios erupcionados en los segmentos maxilares. D-E, fotografías intrabucales evidenciando la ausencia casi total de la premaxila tanto en visión frontal como oclusal. F, adaptación de placa removible provisional con dientes artificiales.
DISCUSIÓN
Hasta el momento, muchas técnicas quirúrgicas fueron desarrolladas e implementadas con la intención de mejorar los resultados de las cirugías de fisura labiopalatina, que básicamente es devolver la unidad a los tejidos maxilares sin afectar significativamente su crecimiento y desarrollo. Las complicaciones relacionadas a estos procedimientos quirúrgicos se intentan evitar, prevenir o disminuir, sin embargo, esto no es siempre posible para el equipo rehabilitador y especialmente para el cirujano, siendo que la complicación más común es la del tipo respiratorio posterior al reparo del labio y paladar7.
La fistula buco-nasal es una de las complicaciones de palato-plastia más comunes a largo plazo en individuos con fisura labio-palatina operados. Su prevalencia puede variar entre 3% a 50%, pero la mayoría de los estudios recientes muestran una frecuencia de 4.9% 8-9. Su ocurrencia puede estar relacionada a la técnica quirúrgica utilizada8, experiencia del cirujano, extensión de la fisura, mala cicatrización de la herida quirúrgica, tensión de los tejidos o infección local10, y la conducta puede variar desde la observación hasta la indicación de una cirugía secundaria11.
En el caso presentado, la paciente necesitó de una cirugía para la corrección de una fístula buco-nasal persistente posterior a la palato- plastia primaria, que fue realizada a los seis años de edad, momento en que es reevaluada la necesidad de cirugías secundarias. Siguiendo las informaciones colectadas en la historia clínica médica, no existió ningún tipo de complicación trans o posoperatoria que justificase posteriormente la pérdida de tres piezas dentarias en la premaxila y la existencia de pérdida ósea extensa observada en la región palatina del incisivo central derecho, lo que conllevó a su consecuente exodoncia.
En la literatura no fue encontrado un caso similar, sin embargo, se sabe que la necrosis de tejido posterior a la reparación del paladar es un problema poco frecuente, pero significativo, que puede ser atribuido a diferentes causas como compresión, tensión o sección del pedículo, trombosis vascular, sangrado y hematoma, y lesión quirúrgica durante la intervención quirúrgica. Pocos estudios relatan esta complicación y su prevalencia es todavía desconocida12.
Entre las complicaciones peri-operatorias y posoperatorias Nwoku, citado por Taiwo13, señala la posibilidad de existencia de daño a los centros de crecimiento óseo y lesión de gérmenes dentarios especialmente en niños. Sin embargo, el caso presentado no presenta la lesión de algún germen dentario específicamente, sino más bien la necesidad de extracción de los dientes 12, 21 y 61 presumiblemente por parte del cirujano durante el acto operatorio para que la fistula pudiese ser adecuadamente tratada o posterior a algún tipo de trauma en la premaxila, que encajaría mejor con la descripción de los sucesos posteriores. La prevalencia del trauma oral en niños con fisuras labio-palatinas bilateral es alta, entre 47% y 56% 14, debido a la marcada exposición de la premaxila a traumas, como consecuencia de su proyección sagital. Sin embargo, debido a que no se encuentra información al respecto en la historia clínica y los responsables de la paciente declaran que no existió histórico de traumas dentales y/o faciales, las razones de la pérdida dentaria y ósea en la premaxila del caso presentado son aún desconocidas.
Es necesario mencionar la importancia de la pieza dentaria en el crecimiento y desarrollo del hueso alveolar, ya que la formación de hueso alveolar está estrictamente coordinada con la formación dentaria desde la etapa prenatal15 y la perdida temprana de éstos producirá la reabsorción de las tablas óseas adyacentes a los mismos e incluso reducir considerablemente el volumen de la premaxila como en el caso presentado. Además, a medida en que los dientes deciduos exfolian y los dientes permanentes erupcionan, ocurre una secuencia de eventos fisiológicos que resultan en una oclusión funcional, estética y estable. Cuando esa secuencia de sucesos es interrumpida, como ocurrió en el actual caso clínico, procedimientos rehabilitadores pueden ser necesarios para traer de vuelta la armonía de los componentes estéticos y funcionales de la dentición en desarrollo. El tratamiento de la perdida precoz de dientes permanentes en pacientes jóvenes es complicado debido a la dificultad en realizar procedimientos restauradores definitivos en un perfil dental que está en constante cambio16.
La colocación de una prótesis fija o implante para la substitución dentaria raramente es la mejor opción de tratamiento debido al crecimiento cráneo-facial incompleto. Si es posible, la sustitución de los elementos perdidos debe ser hecha por medio de una placa removible confeccionada con base de resina acrílica y dientes artificiales que permita ajustes y libertad de crecimiento, que requiere de áreas disponibles para la colocación de ganchos de retención y cambios frecuentes. Se trata por en tanto, de una intervención en largo plazo y que permanece hasta la finalización del crecimiento óseo, cuando una medida permanente podrá ser ejecutada.
De esta forma, el objetivo del tratamiento de otorgar un adecuado resultado estético y funcional, que fuese bien tolerada por la paciente y que también pudiese ser modificada para permitir la erupción dentaria en los segmentos maxilares fue llevado a cabo exitosamente mediante la confección e instalación de una placa removible con dientes artificiales. Deberán ser realizados cambios sucesivos, en un intervalo de tiempo de aproximadamente cuatro meses, cuando la misma se desadapte y su uso discontinuado cuando la paciente inicie su tratamiento ortodóntico/ortopédico para finalizar con la rehabilitación protética final al término del crecimiento óseo.
Después de 3 años de seguimiento y en uso continuo de la placa removible pudo observarse una premaxila muy reducida en volumen y nivelada en relación a los segmentos maxilares, esta relación podría verse alterada en el futuro debido a la existencia de remanente de crecimiento óseo a los diez años de edad. Podría establecerse una relación maxilo-mandibular negativa que conllevaría a la realización de procedimientos quirúrgicos invasivos para salvaguardar la función y estética de la misma. Todo esto en función de la existencia de complicaciones quirúrgicas que talvez podrían haber sido prevenidos y/o evitados.
CONCLUSIÓN
La frecuencia de complicaciones posterior a la palatoplastia compromete los objetivos de la cirugía y altera el gerenciamiento futuro del caso por el equipo rehabilitador multidisciplinar. Al identificar los factores de riesgo, protocolos basados en evidencia deben ser desarrollados para mejorar los resultados y disminuir los eventos adversos. Así también, controles periódicos por parte del equipo de trabajo, aseguran la continuidad de los cuidados y una mejor evaluación de las complicaciones, que esos pacientes puedan llegar a tener incluso posterior a la corrección quirúrgica de su problema.















