Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Científica Ciencia Médica
versión impresa ISSN 2077-3323
Rev Cient Cienc Méd vol.22 no.1 Cochabamba 2019
CASO CLÍNICO
TIROIDITIS DE HASHIMOTO EN UNA ADOLESCENTE CON OBESIDAD
HASHIMOTO'S THYROIDITIS IN TEENAGER WITH OBESITY
González Rodríguez Rebeca Ivonne1, Jiménez Escobar Irma2, Conde Lozano Adriana 3, Arzate Soriano Rocío Estephanía 4
1 Médico Pediatra subespecialista en Gastroenterología y Nutrición Pediátrica, Centro de Atención Integral Metabólica Nutricional en Pediatría del Hospital General "Dr. Manuel Gea González"
2 Directora médica del Hospital General "Dr. Manuel Gea González"
3 Médico residente de segundo año de la especialidad de Pediatría, Hospital General "Dr. Manuel Gea González"
4 Médico residente de primer año de la especialidad de Pediatría, Hospital General "Dr. Manuel Gea González".
Correspondencia a: Rebeca Ivonne González Rodríguez
Teléfono: (55) 4000-3000 ext. 1258
Correo: obesikids.gea@gmail.com
Procedencia y arbitraje: no comisionado, sometido a arbitraje externo.
Recibido para publicación: 19 de abril de 2018
Aceptado para publicación: 31 jul¡o de 2019
Citar como: Rev Cient Cienc Med 2019; 22(1): 62-67
RESUMEN
Paciente femenino de 14 años, refiere estreñimiento, oligomenorrea y cefalea. Presenta giba dorsal, bocio, acantosis nigricans, genu valgo (deformidad en la alineación de las rodillas), piel seca, índice de Masa Corporal (IMC) 38,5 kg/m2 (>Percentil 97), grasa corporal 46,9% (bioimpedancia eléctrica), circunferencia de cintura >Percentil 90, cifras de tensión arterial: 95/60 mmHg (valores normales para edad y sexo). Perfil tiroideo: Hormona Estimulante de Tiroides (TSH) 203,19 μUl/ml, T4 Libre 0,29 ng/dl, anticuerpos anti-tiroperoxidasa (anti TPO) 359,4 Ul/ml. Se diagnosticó Tiroiditis de Hashimoto al detectar hipotiroidismo primario aunado a elevación de anti TPO. Ultrasonido de cuello con incremento de lóbulos tiroideos sin calcificación ni vascularidad. Inició levotiroxina 100 μg/día, a 6 meses de manejo: pérdida ponderal de 5,5 kg, IMC 36,7 kg/m2, remisión de síntomas, con mejoría en pruebas de función tiroidea. La paciente refiere ser producto de embarazo complicado con preeclampsia, no recibió lactancia materna, ablactación temprana, sedentaria, con incremento ponderal desde la infancia.
Palabras clave: Tiroiditis Auto-inmune, Enfermedad de Hashimoto, obesidad.
ABSTRACT
Female patient of 14 years oíd, refers constipation, oligomenorrhea and headache. She has dorsal hump, goiter, acanthosis nigricans, geno valgus (deformity in the alignment of the knees), dry skin, Body Mass Index (BMI) 38,5 kg/m2 (> Percentile 97), body fat 46,9% (bioelectrical impedance analysis), waist circumference> Percentile 90, blood pressure levels (95/60 mmHg) in normal values for age and sex. Thyroid profile:TSH 203,19 μUl/ml, FT4 0,29 ng/dl, anti thyroperoxidase antibodies (anti TPO) 359,4 IU / ml. Hashimoto's thyroiditis was diagnosed by detecting primary hypothyroidism coupled with elevation of anti TPO. Ultrasound of the neck with increased thyroid lobes without calcification or vascularity. Started levothyroxine 100 μg / day, 6 months of management: weight loss of 5,5 kg, BMI 36,7 kg/m2, remission of symptoms, with improvement in thyroid function tests. Patient with a history of being a pregnancy product complicated by preeclampsia, did not receive breastfeeding, early ablation, sedentary, with a weight increase since childhood.
Keywords: Thyroiditis, auto-inmune, Hashimoto disease, obesity.
INTRODUCCIÓN
La influencia de las hormonas tiroideas sobre el crecimiento y desarrollo del niño y el papel imprescindible que estas tienen en el desarrollo, ha contribuido a que la función tiroidea sea analizada frecuentemente en la consulta de primer contacto y de especialidad. La patología tiroidea en el niño y en el adolescente, presenta ciertas peculiaridades respecto al adulto. El Hipotiroidismo Congénito (HC) primario es la causa más frecuente de las alteraciones endocrinas del recién nacido y tiene una incidencia de 1 por cada 3 000-3 500 recién nacidos. En el HC primario permanente, la causa más frecuente es la disgenesia tiroidea (85-90%), correspondiendo la mayoría de los casos a ectopias tiroideas (60-65%) y, en segundo lugar, a agenesia (35-40%). La dishormonogénesis corresponde a un 10% de los casos. Menos frecuente es el hipotiroidismo adquirido, cuya causa más prevalente, excluida la deficiencia de yodo, es la tiroiditis crónica autoinmunitaria. De éstas últimas, la tiroiditis de Hashimoto es la más frecuente y la primera causa de hipotiroidismo con bocio en zonas con adecuada ingesta de yodo. La tiroiditis de Hashimoto (TH) es la inflamación crónica de la tiroides de etiología autoinmune, que puede resultar en hipotiroidismo permanente y es la causa más frecuente de patología tiroidea en la edad pediátrica, con claro predominio por el sexo femenino (7:9)1.
A nivel mundial la prevalencia de hipotiroidismo primario varía entre 0,1 a 2%, es 10 veces más frecuente en mujeres que en hombres y aumenta a un 7-10% en mayores de 60 años. México tiene una prevalencia de hipotiroidismo primario del 1%, siendo de 3 a 8% para hipotiroidismo subclínico. México se ha considerado como una zona suficiente en yodo, siendo la Tiroiditis de Hashimoto la que origina el mayor número de casos de hipotiroidismo2. La respuesta inmune contra la tiroides se inicia con la activación de las Células T Helper por ciertos antígenos tiroideos. Estos linfocitos T helper activados inducen a los linfocitos B a secretar anticuerpos específicos, siendo los más frecuentes los anti Peroxidasa (presentes en el 90% de los casos de TH) y anti Tiroglobulina (en el 20 a 50% de los casos). Los anticuerpos anti Peroxidasa se relacionan con inflamación de la glándula tiroides secundaria a infiltración linfocitaria y se ha postulado que ejercen un efecto bloqueador sobre los receptores de la TSH, que generará déficit de producción de hormona tiroidea y por lo tanto hipotiroidismo. Los anticuerpos anti Peroxidasa, son fijadores de complemento y por esta vía pueden ser citotóxicos, sin embargo no se ha corroborado que éste sea el mecanismo destructivo primario de la tiroiditis autoinmune. A pesar de la presencia de estos anticuerpos, la mayoría de las personas presentarán una función tiroidea normal. Así mismo, en la TH, los tirocitos expresan el gen FAS relacionado estrechamente con genes o familia de supergenes de Factor de Necrosis Tumoral (TNF). Este gen y su ligando en la superficie de los tirocitos, son causa de apoptosis, por lo que se creen igualmente responsable de la destrucción celular en esta entidad.
El cuadro clínico es muy variable. Lo más frecuente es encontrar bocio, generalmente pequeño, de consistencia indolora y simétrico, falla en el crecimiento y obesidad. En algunos pacientes es posible ver alternancia entre hiper e hipotiroidismo debido a la presencia intermitente de anticuerpos estimulantes y bloqueadores, aunque en adolescentes suelen evolucionar más frecuentemente al hipotiroidismo. Existe evidencia que en el hipotiroidismo subclínico, en presencia de los anticuerpos previamente mencionados, existe mayor prevalencia de dislipidemia y aterosclerosis.
Ecográficamente se caracteriza por hipoecogenicidad y heterogenicidad del parénquima glandular, variable de acuerdo con la fase o etapa evolutiva de la patología tiroidea; por esta razón, el centellograma tiroideo y el estudio de captación de Yodo no son herramientas diagnósticas útiles. Las pruebas de función tiroidea evidencian deficiencia de T4 total y libre junto con una TSH elevada. La presencia de anticuerpos anti Tiroglobulina y anti Tiroperoxidasa son fundamentales para corroborar el diagnóstico. Asociado a estos, la presencia de bocio difuso de consistencia aumentada sin otra enfermedad tiroidea conocida e infiltración linfocitaria confirmada por estudio citológico mediante Punción con Aguja Fina (PAF)2. Es sugestivo de TH la presencia de datos clínicos de hipotiroidismo asociados a una respuesta autoinmune tiroidea manifestada por elevación de anticuerpos antiperoxidasa o un resultado de ecografía tiroidea acorde con el diagnóstico de tiroiditis crónica2.
Es frecuente que la TH se asocie con otras enfermedades autoinmunes como vitíligo, Diabetes Mellitus tipo 1, Enfermedad Celíaca y Enfermedad de Addison. Los pacientes con TH, además, cuentan con mayor riesgo de desarrollar carcinoma papilar de tiroides3.
El tratamiento sustitutivo es con levotiroxina en dosis variables dependiendo la edad, con valoraciones subsecuentes de la función tiroidea4. El objetivo es disminuir los síntomas adjudicados a la disfunción y normalizar la TSH. En casos de eutiroidismo o hipotiroidismo se puede observar una disminución del tamaño del bocio de alrededor de un 30% en un periodo de 6 meses. Generalmente este manejo no modifica la concentración de anticuerpos anti tiroideos a excepción de algunos casos que cursan con hipotiroidismo, por lo que no se aconseja monitorización de anticuerpos una vez establecido el diagnóstico ya que este manejo no es con el objetivo de disminuir los niveles de anticuerpos3. El seguimiento se realizará con determinación de niveles de T4 y TSH en 6 a 8 semanas, tras haber iniciado el tratamiento de sustitución y una vez alcanzado el eutiroidismo, se monitorizará cada 6 a 12 meses.
Consideramos que la importancia del presente trabajo radica en determinar el comportamiento de esta patología en la población pediátrica que cuente con otras comorbilidades o factores de riesgo, ya que servirá como base para poder tomar las decisiones en salud pública en México, enfocadas a mejorar su diagnóstico y abordaje comenzando desde el primer nivel de atención.
PRESENTACIÓN DEL CASO
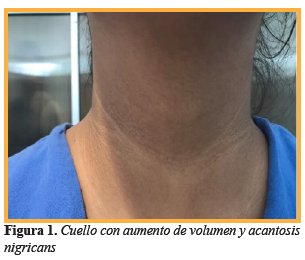
Paciente femenino de 14 años, originaria y residente de la Ciudad de México, acudió a una clínica de obesidad pediátrica, refiriendo incremento ponderal desde la etapa escolar, estreñimiento, oligomenorrea y cefalea. La exploración física evidenció giba dorsal, bocio, acantosis nigricans en cuello y axilas (Figura 1), piel seca en extremidades, genuvalgo (deformidad en la alineación de las rodillas). Escala de Ferriman (evaluación para determinar hirsutismo) no valorable por depilación. Como parte del abordaje del paciente pediátrico con obesidad, se realizaron antropometría obteniendo IMC 38,5 kg/m2 (superior al Percentil 97%), y bioimpedancia eléctrica encontrando 46,9 % de grasa corporal, reuniendo el criterio de obesidad. La relación circunferencia de cintura/talla fue de 0,65 y el percentil de cintura fue superior al percentil 90 para edad y sexo. La tensión arterial se encontraban dentro de valores normales para edad y sexo. Tiene como antecedentes el ser producto del primer embarazo a término (39 Semanas de Gestación) de madre que cursó con preeclampsia, peso al nacimiento de 3,9 kg, considerado elevado para la edad gestacional. La paciente no recibió lactancia materna y tuvo un inicio de alimentación complementaria temprana (primer mes de vida). El desarrollo psicomotor de la paciente fue normal. Lleva un estilo de vida sedentario.
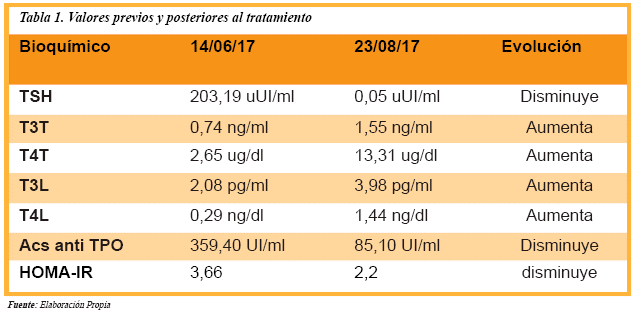
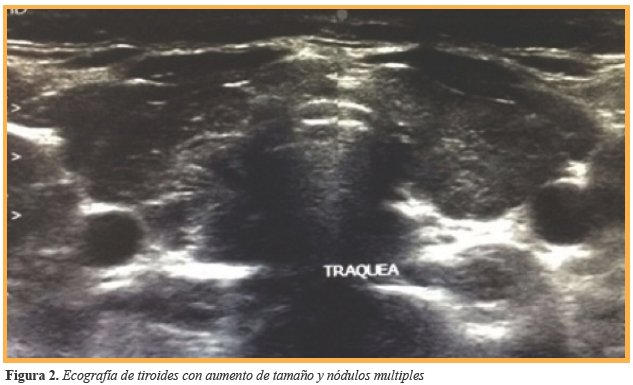
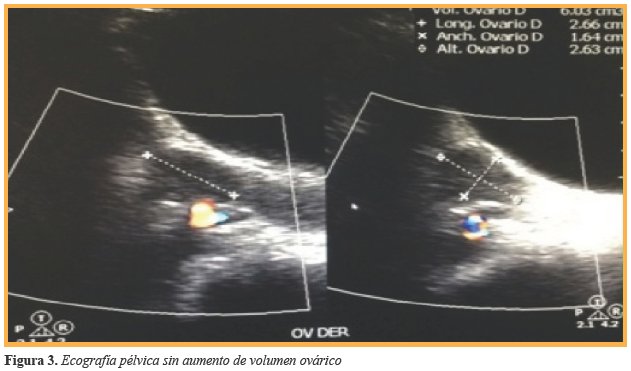
Debido a antecedentes y sintomatología referido por la paciente, se inició protocolo de estudio. El reporte de bioquímicos fue glucosa 90 mg/dl, Hb1Ac 5,2%, insulina 16,5 μUl/ml, HOMA-IR 3,66; triglicéridos 90 mg/dl, colesterol total 152 mg/dl, HDL 38 mg/dl, LDL 96 mg/dl, ALT 21 u/1, sin reunir criterios para Diabetes Mellitus ni para Síndrome Metabólico, por lo que se decidió completar el abordaje inicial realizando pruebas de función tiroidea ante la sintomatología digestiva y ginecológica referida por la paciente, obteniendo como resultados los mencionados en la (Tabla 1). Ante la detección de hipotiroidismo primario y debido a que la principal etiología es autoinmune, se complementó protocolo de abordaje con realización de anticuerpos, destacando la elevación de: anticuerpos antitiroglobulina 0,90 Ul/ml, anticuerpos antiperoxidasa 359,40 Ul/ml, ANA 1:100, concluyendo diagnóstico de Tiroiditis de Hashimoto. Debido al hallazgo de bocio, se realizó ultrasonido de cuello con reporte de incremento en el tamaño de los lóbulos tiroideos a expensas de lóbulo derecho con nodulos tiroideos sin calcificación ni vascularidad incrementada (Figura 2) la paciente cursaba con irregularidad menstrual por lo que se solicitó ultrasonido pélvico el cual fue reportado sin alteración (Figura 3).
Se realizó interconsulta con el servicio de endocrinología, iniciándose manejo con Levotiroxina 100 μg/día. En el transcurso de seis meses la paciente presentó una pérdida ponderal de 5,5 kg, con un IMC de 36,7 kg/m2 (IMC inicial 38,5 kg/m). La sintomatología descrita al inicio del abordaje, el ciclo menstrual se normalizó, mejoría evidente del perfil tiroideo, disminución de niveles de TSH y normalización de niveles de T4L, igualmente se observó disminución del HOMA-IR a 2,2 (Tabla 1).
DISCUSIÓN
En los pacientes con Tiroiditis de Hashimoto (TH), deberá realizarse búsqueda intencionada de patología autoinmune4. Se considera que el hallazgo de autoanticuerpos es evidencia suficiente para el diagnóstico, ya que se ha correlacionado con infiltración linfocitaria de la glándula5. Así mismo, las alteraciones en la función tiroidea se presentan en 20% de los pacientes con obesidad grave, se considera que el aumento de la TSH es parte de una respuesta adaptativa ya que existen receptores a ésta en tejido adiposo5. Estas alteraciones pueden ser explicadas igualmente por disfunción neuroendocrina, resistencia hormonal periférica, incremento en la actividad de las desyodinasas, incremento de citocinas pro inflamatorias (característico de la obesidad) que inhiben al transportador de sodio/yodo compensando con TSH elevada6. En el caso de nuestra paciente, se descartaron patologías asociadas de etiología autoinmune, se descartó la existencia de ovario poliquístico. En el estudio realizado por Radetti et al9, en 186 niños con sobrepeso y obesidad, se solicitaron anticuerpos anti tiroideos y pruebas de función tiroidea así como rastreo ultrasonográfico de la glándula, encontrando a 23 de ellos (12,4%) tenían anticuerpos anti tiroideos y ultrasonido compatibles con TH, demostraron posterior mejoría en los resultados de pruebas de funcionamiento tiroideo (inclusive hasta valores normales) tras pérdida ponderal adecuada, al igual que nuestra paciente, correlacionando por el mecanismo inflamatorio previamente mencionado, a la obesidad y las alteraciones tiroideas6.
Aunque se sabe que la tiroiditis de Hashimoto en niños y adolescentes puede entrar en remisión a largo plazo, y que el tratamiento con Tiroxina (T4) puede no ser necesario, es difícil cuantificar los cambios en el grado de destrucción autoinmune de la tiroides. Al igual que el caso presentado, existen reportes similares de Tiroiditis de Hashimoto en adolescentes femeninos en los cuales tras iniciar el manejo sustitutivo con levotiroxina es factible lograr cambios funcionales y anatómicos evaluados por las mediciones de hormonas y la ecografía7 aunque según Radetti et al, hasta el momento es complejo determinar si los pacientes con obesidad y alteraciones en la función tiroidea progresarán o no a alguna enfermedad tiroidea crónica, por lo que se recomienda insistir en el seguimiento8.
Los niveles de hormonas tiroideas mejorarán al lograr pérdida ponderal superior al 10% del peso inicial sumado al tratamiento con levotiroxina, además de mejoría de la insulinorresistencia y del resto de las comorbilidades8. La paciente mostraba alteraciones en su ciclo menstrual, esto relacionado con la presencia de receptores de hormona tiroidea a nivel ovárico, afectándose la esteroidogénesis y la acción de la aromatasa, produciéndose hiperprolactinemia en el caso del hipotiroidismo y aumento de la ovulación seguido de anovulación persistente en el caso del hipertiroidismo, y según lo reportado por Jahn G. et al6, existe una asociación entre la disfunción tiroidea y la incidencia aumentada de abortos, irregularidades menstruales y fertilidad subnormal debido a la reactividad cruzada de los anticuerpos anti tiroideos bloqueantes sobre los receptores de gonadotrofinas, impidiendo la acción de éstas sobre el ovario6; sin embargo, en el contexto de ser una adolescente con obesidad, se descartaron complicaciones ginecológicas asociadas a la misma, como el síndrome de ovarios poliquísticos, ya que la paciente no reunió los criterios de Rotterdam que justificarían dicho diagnóstico. Para evitar tratamiento farmacológico innecesario, se recomienda ser cauto al momento del diagnóstico en estos pacientes, siempre tomando como base un ultrasonido correlacionado con el nivel de anticuerpos9, en el contexto de un paciente en que se detecte hipotiroidismo primario, considerar inicio de tratamiento sustitutivo con levotiroxina cuando los niveles de TSH sean mayores a 10 mIU/1 o menores a esta cifra si se encuentra con manifestaciones clínicas de hipotiroidismo10. Sin embargo, estas cifras han sido extrapoladas de población adulta, ya que no se cuenta aún con estudios suficientes que hablen de las cifras ideales para inicio de manejo con tiroxina en adolescentes11. Posterior al inicio del tratamiento de sustitución, se espera normalización de valores bioquímicos y remisión o mejoría en la sintomatología de hipotiroidismo, evidenciado por la evolución favorable de la paciente tras el comienzo del manejo farmacológico con levotiroxina, aunado a que favoreció el control ponderal. Por ello, es importante continuar el seguimiento de la paciente para evaluar si el tratamiento farmacológico puede condicionar cambios ultrasonográficos a largo plazo y vigilar la presencia de enfermedad tiroidea crónica y así contribuir más adelante al manejo de otros pacientes.
No contamos con alguna fuente de financiación. Y previo a la realización de este artículo se otorgó firma del consentimiento informado por parte de la paciente y su madre. Los autores declaramos no tener conflicto de interés.
Declaración de Conflicto de Interés
Los autores declaran no tener ningún conflicto de interés.
REFERENCIAS
1. Sanz Fernández M, Rodríguez Sánchez A, González Ruiz de León E. Patología tiroidea en el niño y el adolescente. Pediatría Integral. 2015 [Acceso: 18 abril 2018)]; XIX (7): 467-76. Disponible en: https://www.pediatriaintegral.es/publicacion-2015-09/patologia-tiroidea-en-el-nino-y-en-el-adolescente/
2. Diagnóstico y tratamiento de hipotiroidismo primario y subclínico en el adulto. México: Instituto Mexicano del Seguro Social; 2016 Noviembre (Acceso: 18 abril 2018). Disponible en: http://www.imss.gob.mx/sites/all/statics/guiasclinicas/265GER.pdf
3. Brown R S. Autoinmune Thyroiditis in Chilhood. J Clin Res Pediatr Endocrinol 2013(Acceso: 18 abril 2018);5 (Suppl 1): 45-9. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3608006/
4. Del Pilar-Sierra M. Tiroiditis. Etiopatogenia, diagnóstico, tratamiento. Tendencias en Medicina; 2011(Acceso: 18 abril 2018); (38): 12-21. Disponible en: www.tendenciasenmedicina.com/imagenes/imagenes38/art_05.pdf
5. Witkowska-Sedek E. Kucharska A. Ruminska M. Pyrzak B. Thyroid disfunction in obese and overweight children. Endokrynol Pol 2017(Acceso: 18 abril 2018); 68 (1): 54-60. Disponible en: https://journals.viamedica.pl/endokrynologia_polska/article/view/44963
6. Jahn G. Navas P. Hapon M. Efectos de las hormonas tiroideas sobre la función ovárica. Revista SAEGRE; 2010(Acceso: 18 abril 2018); (XVII): 2; 11-7. Disponible en: www.saegre.org.ar/revista/numeros/2010/n2/act_efectos_de_hormonas_tiroideas_n2.pdf
7. Nanan R. Wall JR. Remission of Hashimoto´s thyroiditis in a twelve-year-old girl with thyroid changes documented by ultrasonography. Thyroid. 2010 Oct (Acceso: 18 abril 2018);20(10):1187-90. Disponible en: https://journals.viamyedica.pl/endokrynologia_polska/article/view/449637.
8. De Luca F, Santucci S, Corica D, Pitrolo E, Romeo M, Aversa T. Hashimoto´s thyroiditis in childhood: presentation modes and evolution over time. Italian Journal of Pediatrics 2013(Acceso: 18 abril 2018); 39:8 Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3567976/
9. Radetti G, Kleon W, Buzi F, Crivellairo C, Pappalardo L, di lorgi N et al. Thyroid Function and Structure Are Affected in Childhood Obesity. J Clin Endocrinol Metab 2008 (Acceso: 18 abril 2018); 93 (12): 4749-54.Disponible en: https://academic.oup.com/jcem/article/93/12/4749/2627329
10. Salerno M, Capalbo D, Cerbone M, De Luca F. Subclinical hypothyroidism in childhood- current knowledge and open issues. Nat Rev Endocrinol. 2016 (Acceso: 18 abril 2018);12(12):734-46. Disponible en: https://www.nature.com/articles/nrendo.2016.100
11. Aversa T, Valenzise M, Corrias A, Serrano M, De Luca F, Musa A et al. Underlying Hashimoto’s thyroiditis negatively affects the evolution of subclinical hypothyroidism in children irrespective of other concomitant risk factors. Thyroid.2015 Feb(Acceso: 18 abril 2018);25(2):183-7. Disponible en: https://www.liebertpub.com/doi/abs/10.1089/thy.2014.0235