Services on Demand
Journal
Article
Indicators
Related links
Share
Revista Científica Ciencia Médica
Print version ISSN 2077-3323
Rev Cient Cienc Méd vol.18 no.2 Cochabamba 2015
ARTÍCULO ESPECIAL
Leiomioma Paratesticular
Dra. Naya Alejandra Canedo García1, José Milton Morales Gonzales2, Oscar Alejandro Ulloa Gómez2.
1Médico Patóloga, Médico patóloga del servicio de Patología Quirúrgica I.G.B.J., Docente de la cátedra de Anatomía Patológica FAC-MED U.M.S.S.
2Universidad Mayor de San Simón, Facultad de Medicina Doctor Aurelio Melean Cochabamba-Bolivia.
Correspondencia a: José Milton Morales Gonzales
jose.milton.94@hotmail.com
Procedencia y arbitraje: Comisionado, no sometido a arbitraje.
Recibido para publicación: 19 de octubre del 2015
Aceptado para publicación: 26 de noviembre del 2015
Citar como: Rev Cient Cienc Med 2015; 18(2): 32-37
Abreviaturas utilizadas en este Artículo
NAC = Neumonía Adquirida
RESUMEN
Los tumores genitourinarios tienen presentaciòn testicular (98%) o paratesticular (2%). La incidencia de los tumores paratesticulares es mínima, ya que son más comunes los tumores del tejido testicular como tal y no tanto así los originados en tejidos mesenquimales como el leiomioma, el cual es considerado una neoplasia rara en su presentación para esta localización. Al ser una entidad de presentación poco común, su diagnóstico es un reto ya que la mayoría de estos son referidos como tumores testiculares, se debe tener en cuenta que hoy en día hay nuevas alternativas para su adecuado diagnóstico pre-operatorio como por ejemplo uso de Resonancia magnética ya que es de elección en tumores de partes blandas. Es por esta razón que se presenta este caso, para poder dar a conocer su incidencia en nuestro medio, su presentación clínica, las técnicas de abordaje diagnóstico además de los diagnósticos diferenciales y su terapéutica.
Palabras clave: Leiomioma testicular, Tumor testicular
ABSTRACT
The tumors genitourinarios have presentaciòn testicular (98 %) or paratesticular (2 %).The incident of the tumors paratesticulares is minimal, since the tumors of the fabric are more common testicular as such and not so much this way the originated ones in fabrics mesenquimales as the leiomioma, which is considered to be a rare neoplasia in his presentation for this location.To the being an entity of slightly common presentation, his diagnosis is a challenge since the majority of these they are recounted as tumors testiculares, it is necessary to to bear in mind that nowadays there are new alternatives for his suitable pre-operative diagnosis as for example use of magnetic Resonance since it is of choice in tumors of soft parts. It is for this reason that appears this case, to be able to announce his incident in our way, his clinical presentation, the technologies of diagnostic boarding besides the differential diagnoses and his therapeutics.
Keywords: Leiomyoma Testicular, Tumor Testicular
INTRODUCCIÓN
La región paratesticular está conformado por Sistema colector: rafe testis, conductos eferente, epidídimo, conductos deferentes; túnica vaginalis, túnica albugínea; cordón espermático y piel escrotal, que en este caso no tiene trascendencia1.
Histológicamente esta región está constituida por: tejido epitelial, tejido mesotelial y tejido mesenquimal. A partir de esto podemos inferir los posibles proceso neoplásicos, en el caso del leiomioma es de estirpe mesenquimal con célula de origen en musculo liso2.
Los tumores paratesticulares son neoplasias benignas que derivan del tejido mesénquimal, de crecimiento lento e indolente; su etiología se desconoce, puede aparecer de cualquier tejido que tenga musculo liso incluyendo vasos sanguíneos. Según estudios puede ser de origen genético en el cariotipo pseudodiploide 46, XY, der (5) t (5; 14) (q31; Q24), der (14) t (12; 14) (P15; P24)3.
EPIDEMIOLOGÍA
Los tumores en la región genitourinaria pueden ser testiculares (98%); y paratesticulares (2%), de los segundos en su mayoría SUELEN ser benignos (70%) como el: lipoma (66%) más frecuente, tumor adenomatoide, leiomioma, fibroma, hemangioma, otros con menor frecuencia de presentación; y los malignos (30%) como ser: rabdomiosarcoma, leiomiosarcoma, fibrosarcoma, histiosarcoma, entre otros4.(Ver Figura 1).
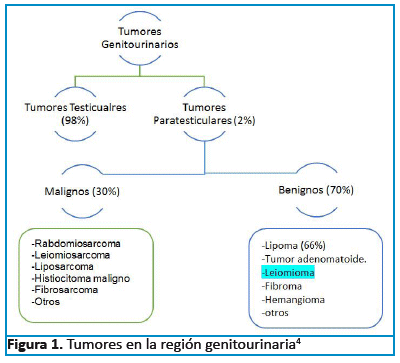
Los tumores paratesticulares se presentan desde los 16 hasta los 88 años de edad, con una edad promedio a los 50 años, se manifiestan entre la segunda y la quinta década de la vida. La localización dentro de la anatomía testicular es en las túnicas testiculares, la rete testis y el cordón espermático. La mayoría de los tumores paratesticulares están localizados en el epidídimo. Generalmente son unilaterales, con un leve predominio en el lado derecho, aunque se han reportado casos de bilateralidad, pero muy infrecuentes. En cuanto al tamaño es variable pueden oscilar desde 1,5 cm A 30 cm. No se ha podido relacionar la presente entidad con algún factor de riesgo, tampoco existen muchos estudios sobre esta patología, lo cual dificulta en gran manera la posibilidad de poder determinar la asociación de esta enfermedad con algún factor predisponente, el único dato existe es la relación genética de las hipótesis que plantean la afección del musculo liso desencadenante de la lesión3,4,5.
PRESENTACIÓN CLÍNICA Y PATOLOGÍA
La clínica por la que acuden los pacientes es la presencia de una masa escrotal indolora en la mayoría de los casos, o por dolor regional focal, dependiendo del compromiso vascular o neuronal por efecto de masa de la tumoración, según algunos reportes en algunos casos fueron hallazgos incidentales productos de orquiectomías por otra causa, en la que no consta que el paciente hubiera tenido alguna sintomatología4.
Dentro de su presentación clínica puede semejar diversas patologías, a continuación con fines didácticos se describe un caso, reportado en el Instituto Gastroenterológico Boliviano Japonés, con su respectivo análisis de la literatura: Se trató de un paciente masculino de 45 años de edad, con masa tumoral testicular izquierda, posterior a la realización de estudios complementarios (ecografía y tomografía) se decidió realizar orquiectomía izquierda, remitiendo la pieza quirúrgica a laboratorio de patología con la impresión diagnostica de Cáncer Testicular vs. Tuberculosis Genitourinaria.
La descripción macroscópica de la pieza quirúrgica reportó: espécimen irregularmente ovoide de 96gr. de peso, con medidas de 8X5.5X3cm. Superficie externa conformada por túnica albugínea café gris, lisa y brillante con focos congestivos, integra. Se identifica cordón espermático que mide 6X1,5 cm al corte sin alteración macroscópica significativa. Al corte de la túnica albugínea; la túnica vaginal café gris nacarada con focos congestivos, integra, se identifica epidídimo 5X0,7 cm con lesión quística hacia la cabeza de 0,4 cm. Al corte longitudinal del espécimen se identifica parénquima testicular desplazado hacia periferia que mide 2,5X3X2 CM café claro esponjoso sin alteración macroscópica significativa. De manera adyacente al testículo de aspecto atrófico se distingue lesión nodular de 5,5X4 cm en sus ejes mayores bien delimitado color blanquecino de aspecto arremolinado consistencia firme. Se incluye cortes representativos. (Ver Figura 2)
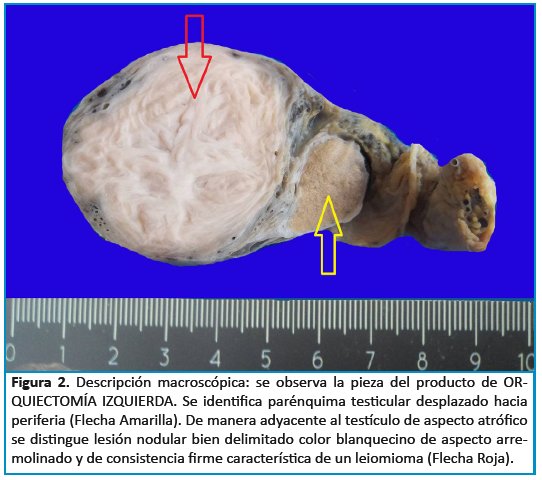
La literatura establece que macroscópicamente son lesiones tumorales de tamaño variable, forma redondeada u ovoide, bordes regulares no encapsulados, de color gris blanquecino, con aspecto arremolinado, consistencia aumentada, sin evidencia de focos de hemorragia ni necrosis6. A su vez hay que realizar un diagnóstico diferencial macroscópico con tumores del tejido testicular, como por ejemplo: seminomas, tumor de senos endodérmicos y procesos inflamatorios del tipo tuberculosis extra pulmonar (diagnósticos que fueron considerados al remitir la pieza quirúrgica).
La descripción microscópica de la pieza quirúrgica reportó: parénquima testicular con datos de atrofia. Los cortes de epidídimo muestran lesión quística de revestimiento simple sin atipia, parénquima de epidídimo sin alteración histopatológica significativa. Los cortes de cordón espermático con datos de congestión leve, sin evidencia de células neoplásicas malignas. Lesión adyacente al parénquima testicular bien delimitada separada por una fina capsula consta de haces fusocelulares que muestran diferenciación a musculo liso en configuración estoriforme sin datos de atipia ni necrosis. (ver Figura 3 y 4)
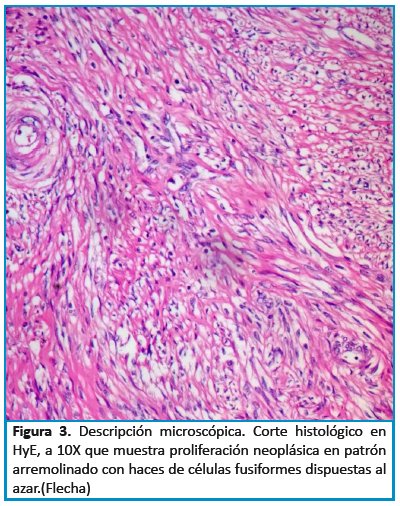
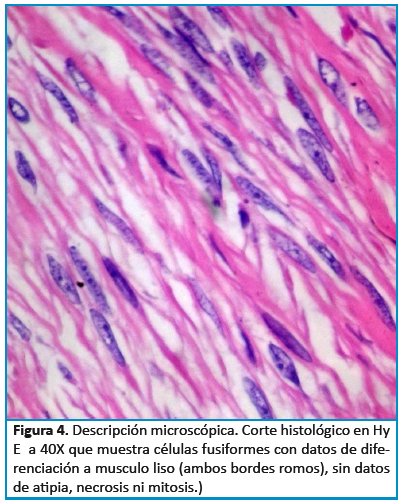
A la microscopía, según la literatura, se evidencian neoplasias bien delimitadas con proliferación celular fusiforme, con patrón de crecimiento arremolinado característico, con disposición de fibras al azar, las células fusadas muestran diferenciación a células de musculo liso núcleos alargados, acigarrados con ambos bordes romos, sin atipia celular, ausencia de mitosis atípica, sin evidencia de necrosis tumoral. Estas características son primordiales para diferenciar de su contra parte maligna el leiomiosarcoma, donde se observa mitosis atípicas, necrosis tumoral y hemorragia6. Siempre se debe considerar el diagnóstico diferencial microscópico del leiomioma, que incluye la contraparte maligna el leiomiosarcoma, fibromas, neuromas, neurofibromatosis (neoplasias de patrón de crecimiento fusocelular). ( Ver Figura 3 y 4)
METODOLOGÍA DIAGNÓSTICA
El diagnóstico se basa principalmente en la semiología, la realización de marcadores tumorales son de importante apoyo ya que suelen guiar al clínico hacia diagnósticos de mayor precisión en el contexto de neoplasias específicas de tipo germinal del testículo, por ejemplo: alfa feto proteína (AFP) elevado en tumor de saco vitelino, coriocarcinoma (no seminoma), gonadotropina coriónica humana (HGC) se ve elevado en los seminomas, lactato deshidrogenasa (LDH) indicador de carga tumoral7.
Los tumores testiculares del tipo no seminomas a menudo elevan los niveles de AFP y/o HCG. Ocasionalmente, los seminomas puros aumentan los niveles de HCG, pero nunca los niveles de AFP. Por lo tanto cualquier aumento en la AFP significa que el tumor tiene un componente no seminomatoso7. En caso de dar todos negativos podrían abrirse la ventana de sospecha de lesiones no pertenecientes al parénquima o a la célula de origen germinal, esto en conjunto con los hallazgos del examen físico brindan un indicio de la patología, aun así estos no indican si es o no es un tumor paratesticular o testicular propiamente dicho, simplemente dan un pauta hacia una probable lesión tumoral en la región inguinal, los marcadores inmunhistoquimicos que se pueden realizar posterior o en paralelo al estudio histopatológico nos ayudan en el abordaje de diagnósticos diferenciales cuando la morfología fusocelular es poco específica, para ello el uso de actina músculo liso (+), Vimentina (+) y Citoqueratina (-)8.
Inmunohistoquimicamente se puede hacer diagnóstico diferencial con las siguientes entidades leiomiosarcoma, neuroma, fibroma.(Ver tabla 1).

El estudio por imagen que se puede hacer con ecografía, nos indica sobre la ecogenicidad (líquida/sólida) para hacer la diferencia entre un tumor solido vs. un hematoma. Este estudio es a menudo el primer estudio realizado, ya que es muy accesible, no radiógeno, y permite distinguir entre las patologías no neoplásicas benignas (Hidrocele, varicocele)7,9.
La Tomografía Computarizada es un estudio útil para determinar el tipo de lesión, y la resonancia ayuda a determinar el probable componente (grasa vs musculo vs otros tejidos). La Tomografía Computarizada presenta la escala de Hounsfield, con un rango de +1000 Unidades Hounsfield a -1000 UH, los cuales permite determinar hueso cortical +1000 UH, musculo aproximadamente, +40 UH, grasa -60 UH, aire -1000 UH9.
La resonancia magnética (RM) es la técnica de elección en el manejo diagnóstico por tratarse de un componente de tejidos blandos al igual que su adecuada estatificación y seguimiento. La RM convencional admite una valoración cualitativa y morfológica. La RM por difusión detecta las diferencias en el movimiento browniano de las moléculas del agua en los tejidos, tiene la capacidad de ofrecer un análisis cualitativo y cuantitativo de la celularidad e integridad de la membrana celular. Debido a esta capacidad, la difusión por RM (RM-D) ha demostrado ser una técnica útil en distintas situaciones clínicas como la caracterización de la patología de partes blandas, y su diferenciación entre tumores de partes blandas malignos y benignos10.
A pesar de que la caracterización de lesiones de los tejidos blandos no siempre es posible por técnicas de imagen, la RM es la mejor modalidad para evaluarlas. El análisis cuidadoso de las imágenes de RM, junto con la valoración de los datos clínicos (evolución, crecimiento, dolor, etc.) puede aportar un diagnóstico correcto que determinará el manejo clínico del paciente11.
La Resonancia Magnética es útil para examinar el cerebro y la medula espinal y se emplea en caso de sospecha de metástasis en estos sitios y cuando la TC y la ecografía no son concluyentes7, nos muestra el tamaño de la lesión y la presencia de áreas de necrosis o de isquemia (Leiomiosarcoma), desplazamiento testicular, y de localización extra o intratesticular11.
DIAGNÓSTICO
Es evidente que el diagnostico de leiomioma paratesticular de primera intención es difícil sobre todo a su baja frecuencia de presentación, aún más porque muestra una clínica inespecífica y además por la variedad de diagnósticos diferenciales. Pero cabe recalcar que es importante poner atención a esa sintomatología y tener en cuenta como opción para el diagnóstico diferencial la posibilidad de una neoplasia, y de entre estas tomar en cuenta que existe un pequeño porcentaje (2%) de ser una neoplasia de región paratesticular, puede que en el curso de nuestra practica medica tengamos la oportunidad de ver ese 2 % y diagnosticarla de forma adecuada, para poder dar un buen tratamiento4,5.
Respecto al caso expuesto el diagnostico reportado fue: Parénquima testicular con datos de atrofia focal; túnica albugínea y túnica vaginal con datos de congestión, negativos para células neoplásicas; parénquima de epidídimo sin alteración histopatológica significativa; quiste seroso simple de 0,4 cm en cabeza de epidídimo; Leiomioma de 5,5 cm de diámetro mayor de localización paratesticular; cordón espermático congestivo negativo para células neoplásicas. Estudio histopatológico negativo para malignidad.
OPCIONES DE TRATAMIENTO
Para el tratamiento es importante determinar su curso clínico, verificar si la entidad es benigna o maligna, pero el diagnostico de leiomioma es categóricamente benigno y es infrecuente que esta neoplasia malignice y comprometa otras estructuras o la vida del paciente, a pesar de generar alteraciones no perceptibles, sintomatología ausente o inespecífica siempre se presentara con aumento de volumen en bolsa escrotal12. Este aumento de volumen puede condicionar efectos secundarios a la compresión por presencia de masa. La conducta terapéutica a seguir con el leiomioma la exéresis total. En muchas ocasiones simulan hernias inguinales que son hallados en el transcurso de intervenciones quirúrgicas14.
DISCUSIÓN
Debido a la rareza de esta neoplasia en localización paratesticular y la baja frecuencia de presentación no existen muchos estudios reportados pero si se los mencionan en trabajos realizados como tumores paratesticulares y tumores de partes blandas del testículo, en todos ellos concuerdan con la baja frecuencia de presentación de este entidad, cabe recalcar que en Bolivia no existe ningún estudio realizado sobre esta neoplasia, los estudios de actualización fueron realizados en Cuba y los trabajos de investigación en España por la sociedad de urología española. Es por esta razón que consideramos importante introducir esta entidad al conocimiento de la sociedad médica para así tenerla en cuenta al momento de abordar patología con aumento de volumen testicular, y tratar de inculcar la investigación en los jóvenes estudiantes y profesionales en futuros trabajos4,5,7.
La mayoría de estas lesiones son enviados con el diagnostico de tumor testicular, u otros más frecuentes, como tuberculosis genitourinaria, ya que en Bolivia la tasa de incidencia de tuberculosis es elevada, algo que va en contra de la literatura y vale la pena mencionar es que en el departamento de Cochabamba (Cercado) se presenta mayor incidencia de tuberculosis extrapulmorar que tuberculosis pulmonar. Debido a estos datos epidemiológicos es lógico que un médico de la zona tenga como primera opción el diagnostico de tuberculosis genitourinaria antes de pensar en cáncer testicular y peor aún en una neoplasia paratesticular como un leiomioma.
Debido a lo anterior es importante tener en mente la probabilidad de que una lesión tumoral en la región testicular no solo puede ser cáncer, o un proceso inflamatorio, y aquí juega un papel importante los métodos diagnósticos de imagen como la ecografía, que según la literatura es el que se utiliza en primera instancia ya que al ser barata y accesible nos puede ayudar a determinar si la lesión es testicular propiamente dicha o paratesticular, para poder así evaluar y tener en mente la probabilidad de tratarse de una lesión paratesticular y dirigirse a métodos más específicos y sensible como la resonancia magnética. Ya con la sospecha realizar estudios de marcadores tumorales como alfa feto proteína y gonadotropina coriónica humana, para así descartar una neoplasia testicular, es importante recalcar que la inmunohistiquímica juega un papel importante a la hora de poder hacer un diagnóstico diferencial con patrones fusocelulares inespecificos5,7,10,11.
CONCLUSIONES
Los tumores paratesticulares son neoplasias testiculares raras (2%), siendo en su mayoría benignos, y entre estos esta descrito que la mayoría corresponde a lipomas, siendo que los leimoiomas son poco comunes15, se desconoce la etiología con precisión y no se tienen muchos datos de estos debido a la baja frecuencia de presentación. Su etiología no está clara al igual que la presentación de leiomiomas en otras localizaciones y se propone la predisposición genética, la mayoría de los pacientes son referidos y diagnosticados como tumores testiculares y tratados como tal (orquiectomia), es motivo de sorpresa la presentación de lesiones paratesticulares además de ser más frecuente las de origen lipomatoso, por lo cual consideramos importante introducir esta entidad a conocimiento para posteriores abordajes de procesos tumorales testiculares.
REFERENCIAS
1. Tanagho, EA, Lue TF: Anatomia del Aparato Genitourinario. En: McAninch JW, Lue TF, eds. Smith y Tanagho Urologia General. 18va Ed. San Francisco, California; Lange; 2010: 1-17 [ Links ]
2. Ross M H, Pawlina W. Histología Generalidades del Aparato Genital masculino. En: Ross M H PhD, Pawlina W MD. Histologia Texto y Atlas Color con Biologia Celular y Molecular. 6 ta Ed. EE.UU: Panamericana; 2007: 782-85. [ Links ]
3. Gorunova L, Bjerkehagen B, Heim S. Paratesticular leiomyoma with a der(14) t(12;14) (q15;q24). Cancer Genet 2012. 204(8): 465-68. Acceso 17 de octubre de 2015. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/21962898
4. Paola I, Román Birmingham, Navarro F, García J, Romero G, Guijarro A. Tumores Paratesticulares. Descripción de nuestra casuística general a lo largo de un periodo de 25 años. Red de Revistas Científicas de América Latina, el Caribe, España y Portugal 2012; 65 (6): 609-15. Acceso 12 de Febrero de 2015. Disponible en: http://www.redalyc.org/articulo.oa?id=181025863011
5. Rodriguez T L. Tumores del cordón espermático y las túnicas escrotales. Rev Cubana Med Mil. Cuba; 2014; 43(4): 1-20. Acceso 22 de noviembre de 2015. Disponible en: http://bvs.sld.cu/revistas/mil/vol43_4_14/mil08414.htm
6. Epstein JI, Aparato Genital Masculino. En: Kumar V, Abbas AK, Fausto N, Aster JC. Robbins y Cotran. Patología Estructural y Funcional. 8va Ed. España: Elsevier Saunders; 2011: 987-92 [ Links ]
7. American Cancer Society. Cancer Facts & Figures 2015. Analisis de Sangre para marcadores Tumorales. Atlanta, Ga: American Cancer Society; 2015. Acceso 4 de septiembre de 2015. Disponible en: http://ww.cancer.org/acs/groups/cid/documents/webcontent/002323-pdf.pdf [ Links ]
8. Bremmer F, Kessel FJ, Behnes CL, Trojan L, Heinrich E. Leiomyoma of the tunica albuginea, a case report of a rare tumour of the testis and review of the literature. Diagnostic Pathologic 2012; 7(2): 1-4. Acceso 11 de noviembre de 2015 Disponible en: http://www.diagnosticpathology.org/content/7/1/140
9. Pretorius E S MD, Introducción a la Ecografía, la TAC, y la RM. Pretorius E S MD, Solomon J A. Radiología Secretos. 2da Ed. Bar (España): ElsevierMosby; 2009:19-23. [ Links ]
10. Vilanova J C, Luna A, Baleato S, Barceló J, Romero M J. Aplicaciones de la técnica de difusión por resonancia magnética en el manejo de la patología tumoral osteomuscular. Rev Elsevier Rad 2012; 54 (1):14-26. Acceso 5 de septiembre de 2015. Disponible en: http://www.elsevier.es/es-revista-radiologia-119-articulo-aplicaciones-tecnica-difusion-por-resonancia-90157012
11. Lozano C C, Jiménez S, Ballesteros M C, Valdez P, Ramos L. Aparicio J. Valor de la RM en las neoplasias de partes blandas. Nuestra experiencia. Rev Seram 2012; 10 (1):1-24. Acceso 15 de septiembre de 2015. Disponible en: http://posterng.netkey.at/seram/poster/index.php?module=view_postercoverpage&task=viewcoverpage
12. Albers P, Albrecht W, Algaba F, Bokemeyer C, Cohn-Cedermark G, Fizazi K, Horwich K, Laguna M P. Cáncer de Testículo. Rev. Eur. Urol. 2008; 53(3): 71 -92. Acceso 15 de septiembre de 2015. Disponible en: http://uroweb.org/wp-content/uploads/Testicular-Cancer-2010-print.pdf
13. Tsaroucha AK, Papachristou F, Simopoulou MC, Pitakoudis MS, Sivridis E, Simopoulus CE. Leiomyomas of spermatic cord and testis presenting as hernia. Chromosomal analysis. Acta Chir Iugosl 2010;57 (2): 23-30. Acceso 22 de noviembre de 2015. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/20949702
14. Pereira BJ, Meruje M, Azinhais P, Conceiçao P, Borges R, Leâo R, et al. Leiomioma paratesticular volumoso. Acta Urológica 2009; 26(2): 1. Acceso 22 de noviembre de 2015. Disponible en: http://www.apurologia.pt/acta/2-2009/c27.pdf
15. Arya M, Muneer A, Mushtaq I, Sébire NJ. Tumores Testiculares y Paratesticulares en la Población Prepuberal. Rev. Lancet. Oncol. 2010; 11(5): 473-83. Acceso 1 de julio de 2015. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/20434716














