Services on Demand
Journal
Article
Indicators
Related links
Share
Revista Científica Ciencia Médica
Print version ISSN 2077-3323
Rev Cient Cienc Méd vol.18 no.2 Cochabamba 2015
ARTÍCULO ORIGINAL
Características clínico-epidemiológicas de la nefritis lúpica en pacientes con lupus en el Complejo Hospitalario Viedma, gestión 2010-2015
Clinical-epidemiological characteristics of lupus nephritis in lupus patients at the Hospital Viedma, 2010-2015
Giovanna Espinoza Cuevas1, Nathaly Vegonia Calcina Cuevas1, Yercin Mamani Ortiz2, Maritza Jiménez de Sánchez3, José Enrique Gutierrez Mendez4.
1Estudiantes de Medicina de la Universidad Mayor de San Simón (UMSS).
2Instituto de Investigaciones Biomédicas e Investigación Social IIBISMED-UMSS, Médico Cirujano, Doctorante en Salud Publica Universitaria de Umea-Suecia, Magister en Ciencias de la Educación Superior Universitaria
3Jefa de departamento de Medicina Social y Familiar, Universidad Mayor de San Simón
4 Medicina Interna-Nefrología
Correspondencia a: Giovanna Espinoza Cuevas
shado_amigo@hotmail.com
Procedencia y arbitraje: no comisionado, sometido a arbitraje externo.
Recibido para publicación: 19 de Octubre del 2015
Aceptado para publicación: 5 de Diciembre del 2015
Citar como: Rev Cient Cienc Med 2015;18(2):5-9
Abreviaturas utilizadas en este artículo:
NL = Nefritis Lúpica
LES= Lupus Eritematozo sistemico
HTA= Hipertensión Aretrial
ITU= Infección del Tracto Urinario
GN=Glomerulo Nefritis
MP= Metilprednisolona
CF= Ciclofosfamida
AZA= Azatioprina
MMF= Micofenolato de Mofetilo
RESUMEN
La nefritis lúpica representa una de las complicaciones más frecuentes y severas del lupus eritematoso sistémico, se estima que más de la mitad de estos pacientes desarrollan esta complicación como una señal de mal pronóstico, razón por la cual, es necesario conocer las características clínico epidemiológicas de la nefritis lúpica para la generación de estrategias que mitiguen sus efectos y complicaciones.
Se realizó un estudio cuantitativo, de corte transversal; el universo comprendió a todas las historias clínicas de pacientes con Lupus que acudieron a los servicios de medicina interna, reumatología y nefrología durante las gestiones 2010 a 2015; contando con una población de 94 pacientes, del cual se extrajo una muestra de 58; en base a los criterios de inclusión referidos a la afección renal.
En los resultados se encontró que 54,5% de pacientes con lupus desarrollaron nefritis lúpica, siendo el sexo femenino el más predominante con un 86%. La sintomatología más frecuente fue la poli-artralgia con un 71%. En cuanto a los métodos de diagnóstico empleados, se vio una discrepancia en su empleo y en el control de los mismos, no siguiendo así la recomendación establecida. El tratamiento se empleó de acuerdo al estadio en el que encontraban los pacientes; siendo lo más alarmante que de los 58 pacientes 33 abandonaron tratamiento (57%). Por lo cual concluimos que la Nefritis Lúpica necesita ser detectada tempranamente, para permitir el abordaje y tratamiento oportuno y tomar medidas que podrían limitar el rápido deterioro de la función renal y su progresión a enfermedad renal crónica terminal a corto plazo.
Palabras clave: Nefritis Lúpica, Lupus Eritematoso Sistémico, Biopsia, Diagnóstico, Tratamiento.
ABSTRACT
Lupus nephritis is one of the most frequent and severe complications of systemic lupus erythematosus, it is estimated that more than half of these patients develop this complication as a sign of poor prognosis, It is the reason because it's necessary to know the clinical and epidemiological characteristics lupus nephritis to generate strategies to mitigate its effects and complications.
We conducted a quantitative study, cross-sectional; where the universe includes all medical records of patients with lupus who attended the services of internal medicine, rheumatology and nephrology during 2010-2015; it has a population of 94 patients, and a sample of 58 was extracted; based on the inclusion criteria related to kidney disease.
The results found that 54.5% of patients had lupus nephritis; the most dominant sex was female with 86%.The most common symptoms were poly-arthralgia 71%. Regarding the diagnostic methods used, it was a discrepancy in their uses and in controlling them, not following established recommendations.The treatment is used according to the stage in which patients are; it is the most alarming that 33 of the 58 patients abandoned treatment (57%). Therefore we conclude that lupus nephritis needs to be detected early to allow the approach and treatment on time, those measures could limit the rapid deterioration of renal function and progression to end short-term chronic kidney disease.
Keywords: Lupus nephritis, systemic lupus erythematosus, biopsy, diagnosis, treatment.
INTRODUCCIÓN
La nefritis lúpica (NL) es la complicación clínica más frecuente del lupus eritematoso sistémico (LES), donde más de la mitad de la población y en su mayoría mujeres llegan a padecerla en algún momento de su vida; el daño renal que causa puede ir desde una clínica leve hasta una enfermedad renal crónica terminal, su diagnóstico modifica el pronóstico de LES, aumentando la morbilidad-mortalidad del paciente1.
En la población boliviana a pesar de que la NL no se encuentra como la etiología principal de enfermedad renal crónica2 la naturaleza étnica de nuestra población: hispano-sudamericanos, nos condiciona como una población altamente vulnerable en relación a esta patología, con predisposición a mayor daño renal, más baja tasa de filtrado glomerular y mayor nivel de hipertensión arterial sostenida en comparación con otros grupos étnicos como los afroamericanos y los caucásicos3.
Debido a la carencia de datos y de trabajos de investigación respecto al tema en nuestro país (Cochabamba-Bolivia), de la severidad de la enfermedad; del mal pronóstico en pacientes con LES y del sufrimiento individual y familiar para el paciente por las complicaciones que trae consigo; se ve la necesidad de conocer más sobre esta enfermedad, razón por la cual el objetivo del presente trabajo es determinar las características clínico-epidemiológicas de la Nefritis Lúpica para brindar información y hacer frente a esta situación alarmante que ha ido aquejando a todo paciente con LES.
Una vez concluido el estudio, servirá como base de referencia local, para la revisión de los protocolos de manejo y atención de pacientes con LES, de manera que se pueda prevenir precozmente la Nefritis Lúpica como complicación.
MATERIALES Y MÉTODOS
El presente estudio es de tipo cuantitativo, de corte transversal.
El universo abarca todas las historias clínicas de pacientes con LES que acudieron a los servicios de medicina interna, reumatología, y nefrología en el Complejo Hospitalario Viedma, centro de referencia de tercer nivel, en los años 2010 al 2015, correspondiendo un total de 94 historias clínicas que representa el universo y la muestra fue de 58, tomando en cuenta solo aquellos que desarrollaron la Nefritis Lúpica.
El procedimiento de muestreo fue no probabilístico, debido a que la muestra de estudio es pequeña. Las variables que se estudiaron fueron: edad, sexo, factores de riesgo, latencia entre el diagnóstico de LES e inicio de la NL, las manifestaciones clínicas, métodos de diagnóstico como: la biopsia renal, datos de laboratorio (dosaje de ANA, ENA, antiDNA, C3, C4, creatinina, proteinuria en orina de 24 hrs), hematuria, filtrado glomerular y tratamiento.
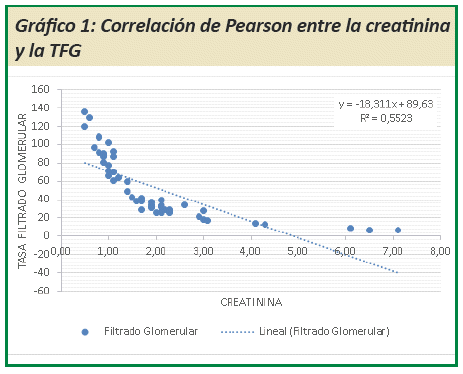
Ingresaron en el estudio todas las historias clínicas de pacientes con LES que habían desarrollado la NL en los últimos 6 años, para el cual se utilizó una planilla de recolección de datos; excluyéndose aquellos que habían desarrollado la nefropatía por otras causas. Los datos fueron analizados en Microsoft Office Excel®, se utilizó la correlación de Pearson para valorar la relación de la creatinina y la tasa de filtrado glomerular.
RESULTADOS
Durante el periodo del 2010 al 2015, se identificó un total de 94 pacientes con LES en los servicios anteriormente mencionados, de los cuales 58 pacientes (54,5%) fueron diagnosticados con Nefritis Lúpica. El sexo más predominante fue el femenino con un 86% (50 pacientes) y el masculino con un 14% (8 pacientes). La edad promedio fue 33 (71 años).
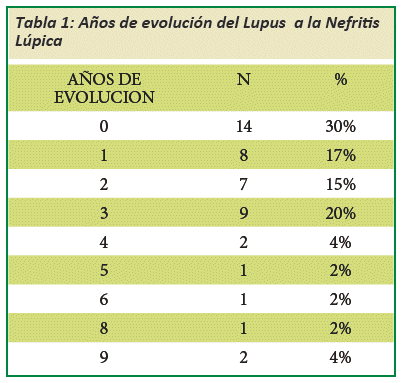
El tiempo de evolución de LES hasta el diagnóstico de NL fue de 2 años (media), de los cuales un 30% evolucionaron el mismo año del diagnóstico de LES y solo un 2% a los 10 años (Ver Tabla N° 1). Entre los factores de riesgo se encontró a la Hipertensión Arterial (HTA) con un 33%, Infección del Tracto Urinario (ITU) 26%, Síndrome antifosfolipídico 10%, Diabetes Mellitus 9 %, y Vasculitis renal 5%.
Las manifestaciones clínicas que presentaron los pacientes en el momento del diagnóstico del LES fue la poli artralgia 71%, seguida de mialgias 57%, eritema facial en alas de mariposa 34%, foto sensibilidad 28%, derrame pleural 12% y encefalopatía lúpica 7%.
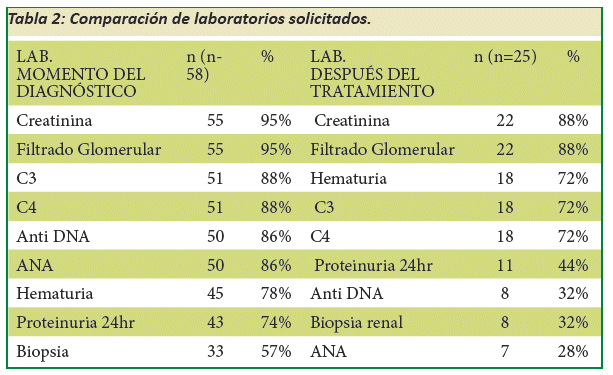
La Tabla N° 2, denota los resultados solicitados en el momento de Diagnóstico y después de la terapéutica instalada de los cuales solo a 33 pacientes (57%) se le pidió biopsia renal, de estos 24 pacientes mostraron glomérulo nefritis (GN) tipo IV (siendo la más predominante), 4 pacientes GN tipo II, 3 pacientes GN tipo III, y 2 pacientes la GN tipo V, clasificación según ISN/RPS 2003.
Se observó la correlación que existe entre la elevación de la creatinina sérica y compromiso del filtrado glomerular (Ver gráfico 1).
La medicación prescrita en el momento del diagnóstico con mayor frecuencia fue: Prednisona como monoterapia (59%), Metilprednisolona (MP)/Prednisona-Ciclofosfamida (CF) 29%, Prednisona con Azatioprina (AZA) 21%, Prednisona - Micofenolato de Mofetilo (MMF) 7 %, y un 12% ya estaba siendo tratado con hemodiálisis en el momento del diagnóstico.
De los 58 pacientes, 33 (57%) abandonaron tratamiento, quedando solo 25(43%), de los cuales un 92% (23 pacientes) persistieron con los síntomas (Ver tabla N°3), siendo la poli artralgia el síntoma más predominante, seguida de eritema facial en alas en mariposa, mialgias y encefalopatía lúpica. La tabla N°4 muestra la terapéutica actual con la que están siendo tratados los pacientes. El esquema de tratamiento empleado fue de inducción por 12 a 14 semanas y mantenimiento hasta los 12 meses, un 3 % mantiene medicación más de 36 meses.
Luego del tratamiento cuatro pacientes presentaron una remisión total y un paciente remisión parcial. Siete presentaron recaída como brote proteinúrico con síntomas generales sin caída de Filtrado Glomerular, un paciente presentó cuadro nefrítico y tres pacientes con cuadro nefrítico severo. En el resto de los pacientes no se pudo determinar la remisión o recaída debido a la falta de control del médico. Según los registros del hospital solo un paciente se reportó como fallecido debido a la falla multiorgánica.
DISCUSIÓN
La nefritis lúpica, a pesar de los avances tecnológicos sigue siendo un reto para el médico en cuanto al diagnóstico y tratamiento debido a que el curso mismo de la NL es difícil de predecir4,5 . Es considerada como una de las complicaciones más temidas y frecuentes del LES (30-50%)6, además de que su presencia aumenta la morbi-mortalidad de los pacientes empeorando su pronóstico1. En Bolivia, el porcentaje de crecimiento poblacional de pacientes con enfermedad renal crónica terminal supera el 60% anual, estando entre una de sus causas etiológicas la Nefritis Lúpica. Lamentablemente no se cuenta con un porcentaje exacto de los pacientes afectados por esta enfermedad, sin embargo ciertos factores como el bajo nivel socioeconómico, la falta de cobertura de seguro social, pobre acceso a terapéutica medicamentosa y terapias de reemplazo renal, contribuirían al incremento de su incidencia y prevalencia2.
Al igual que otros estudios en Latinoamérica, existió una predominancia en el sexo femenino con un 86%, aunque en otros países como la India la prevalencia es mayor en hombres que en mujeres3 al igual que en Estados Unidos7. La edad promedio de diagnóstico de la NL fue a los 33,71 años, resultados que coinciden con el de la población Europea donde es frecuente diagnosticar a las mujeres en la tercera década de la vida1.
Respecto a los años de evolución se vio que en la cohorte EUROLUPUS; 16% desarrollo NL al inicio de la enfermedad y un 36% durante su evolución8, lo cual contrasta con los resultados del presente estudio en donde un 30% evolucionó nefritis lúpica al momento del diagnóstico, tales resultados podrían deberse a que nuestra población presenta una elevada prevalencia de HTA2, el cual es considerado como un predictor de daño renal persistente5 además de ser un factor que favorece la progresión a la enfermedad renal crónica terminal3.
La mayoría de los pacientes presentaba síntomas extra renales en el momento del diagnóstico, siendo las articulares una de las más frecuentes, similar a lo descrito por Floege and Johnson9.
Para el monitoreo de la afección renal y de la actividad inmunológica se debe realizar la determinación de la creatinina, proteinuria, anti-DNA, C3, C4; al menos cada tres meses1 los mismos fueron evaluados en el presente estudio pero con la diferencia de que el control de estos marcadores serológicos fue variada no siguiendo así el tiempo establecido. En algunos casos tampoco se pidió la creatinina ni proteinuria además de otros exámenes de control (Ver tabla 3). La falta de estos estudios dificulto la valoración de los pacientes, principalmente en la evaluación de la respuesta al tratamiento y su evolución. También se vio que la biopsia renal, considerada como la piedra angular para el inicio del tratamiento inmunosupresor10 pronóstico y clasificación de la NL1, solo se lo realizó en 33 pacientes (57%). Esta situación se le podría atribuir a la falta de cobertura del seguro social y al bajo nivel socioeconómico de los pacientes2, los cuales muchas veces carecen de la economía necesaria para realizarse estos estudios haciendo difícil para el médico tratante realizar el diagnóstico y el tratamiento apropiado. El retraso en el diagnóstico también retrasa el inicio de su tratamiento inmunosupresor de inducción, por tanto reduce la posibilidad de remisión favorable en la progresión a la nefropatía, limitando sus opciones de sobrevida3.
En las biopsias que se realizó, se vio un predominio de la GN clase IV, resultados que se asemejan a lo descrito por varios autores5,8,11.
El tratamiento de la NL representaría ser uno de los grandes retos del LES1 y en lo posible deberían de ser tratados en centros con experiencia12. Se ha visto que una gran parte de nuestros pacientes con GN clase II y III fueron tratados con Prednisona como monoterapia, aunque recomendaciones indican que el tratamiento no está indicado en estos pacientes, algunos consideran que deben recibir Corticoesteroides debido a que produce resultados satisfactorios y una mejoría en la supervivencia de pacientes con compromiso renal 13. En los pacientes con GN clase IV, el esquema terapéutico más utilizado fue Prednisona y Ciclofosfamida (CF), los cuales mejoran la tasa de remisión y preservación de la función renal en las formas más graves de NL13, el cual a pesar de tener un bajo costo económico tiene mayor riesgo de efectos adversos14. En un porcentaje menor de pacientes también se añadió Azatioprina (AZA) en su esquema terapéutico, donde según dos meta-análisis se demostró que su combinación mejora el control de los signos y síntomas, menor deterioro de la función renal, además de disminuir la incidencia de la progresión a enfermedad renal terminal en un 40%13. De los 25 pacientes que no abandonaron tratamiento solo 5 presentaron remisión, de estos la mayoría estaba siendo tratado con Prednisona más Ciclofosfamida y Azatioprina, además en una caso se asoció a la terapéutica el Micofenolato de Mofetilo (MMF) el cual por sus efectos terapéuticos es la droga específica para el tratamiento del desorden inmunológico de los Linfocitos B, además de tener mínimos efectos secundarios15. Solo en un paciente se administró Rituximab (terapia valida en pacientes con enfermedad grave)16, debido a que no respondió al tratamiento inicial por falla multiorgánica.
En cuanto a las terapias de reemplazo renal, un 12% recibió diálisis en el momento del diagnóstico debido a la gravedad de sus cuadros clínicos y solo un paciente se le pudo realizar el trasplante renal, a pesar de que más son los pacientes que se beneficiarían del trasplante solo unos pocos acceden al mismo, debido a que estas terapias de reemplazo renal significan una gran demanda de recursos económicos para nuestro país siendo así uno de los desafíos más importantes al que nos enfrentamos y más en una población donde estas terapias tienen mucha demanda debido a la gran prevalencia de enfermos renales2.
Concluimos que la NL al ser una de las complicaciones más frecuentes y severas del LES, necesita ser detectada tempranamente permitiendo así el abordaje y tratamiento oportunos, tales medidas podrían limitar el rápido deterioro de la función renal y la progresión a enfermedad renal crónica terminal a corto plazo.
Se recomienda realizar investigaciones observacionales que permitan conocer los factores de riesgo de exposición para su afección en la población en edad productiva, su evolución y respuesta al tratamiento inmunosupresor. Además de protocolizar el manejo y control de los pacientes con NL e intervención multidisciplinaria en su rehabilitación debido a que las complicaciones que trae consigo comprometen en gran medida la calidad de vida de los pacientes. Por el gran abandono que se registró en estos pacientes se recomienda al Ministerio de salud y al Gobierno implementar medidas que puedan hacer accesibles los insumos que necesitan, además de llevar a cabo los programas prevención y control de enfermedades renales.
REFERENCIAS-
1. Ruiz G, Espinosa G, Frutos MA, Alonso J, et al. Diagnóstico y tratamiento de la nefritis lúpica. Documento de consenso del grupo de Enfermedades Autoinmunes Sistémicas (GEAS) de la Sociedad Española de Medicina Interna (SEMI) y de la Sociedad Española de Nefrología (SEN). Nefrología 2012; 32(1): 1-35. Disponible en: http://scielo.isciii.es/scielo.php?pid=S0211-69952012000300001&script=sci_arttext [ Links ]
2. Ministerio de salud y deportes, Programa nacional de salud renal. Epidemiologia de a insuficiencia renal crónica terminal en Bolivia. Boletín informativo, año 2, Nº 2 marzo 2008. Disponible en: www.saludrenal.minsalud.gob.bo [ Links ]
3. Polanco Flores N.A, Soto Abraham M.V, Rodríguez Castellanos F.E. Presentación clínico-patológica de la nefropatía lúpica: experiencia en un centro mexicano. Rev Colom Reumatol. 2013; 20(2): 80-90. Disponible en: http://www.scielo.org.co/scielo.php?pid=S0121-81232013000200002&script=sci_arttext [ Links ]
4. Abud Mendoza C. Nefritis lúpica: ¿avances en el conocimiento de su inmunopatogénesis sin los esperables logros terapéuticos? Reumatol Clin 2013; 9(2): 77-9. Disponible en: http://www.reumatologiaclinica.org/es/nefritis-lúpica-avances-el-conocimiento/articulo/S1699258X13000430/ [ Links ]
5.- Roverano S, Gallo J, Gontero M, Paira S. Desenlace de pacientes con nefropatía lúpica demostrada por biopsia. Rev. Arg. Reumatol 2014; 25(2): 30-34. Disponible en: http://www.revistasar.org.ar/revistas/2014/numero_2/art2.pdf [ Links ]
6.- Rubio Rivas M, Gomez Junyent J, Simonetti A, Mitjavila F, Capdevila O, Pujol R. Nefritis lúpica mesangial proliferativa: descripción de una cohorte de 27 pacientes. Med Clin (Barc) 2012; 139(8): 341-345. Dsiponible en: http://www.elsevier.es/es-revista-medicina-clinica-2-articulo-nefritis-lúpica-mesangial-proliferativa-descripcion-90153838
7.- Hahn B. H, McMahon M. A, Wilkinson A, Dean Wallace W, Daikh D.I., et al. American College of Rheumatology Guidelines for Screening, Treatment, and Management of Lupus Nephritis. American College of Rheumatology 2012; 64(6): 797-808. Disponible en: http://onlinelibrary.wiley.com/doi/10.1002/acr.21664/pdf [ Links ]
8.- Pinto Peñaranda L. F. Nefropatía lúpica. Rev. Colomb. Nefrol 2014; 1(2): 104-117. Disponible en: http://www.revistanefrologia.org/index.php/rcn/article/view/182/pdf_14 [ Links ]
9.- Floege and Johnson. Lupus Nephritis. En: Appel GB Jayne D. Comprehensive Clinical Nephrology. St. Louis Missouri: Elsevier Saunders; 2010; 308-321. Disponible en: http://www.sciencedirect.com/science/article/pii/B9780323058766000253
10.- Hsieh YP, Wen YK, Chen ML. The value of early renal biopsy in systemic lupus erythematosus patients presenting with renal involvement. Clin. Nephrol. 2012; 77(1): 18-24. Disponible en: http://www.dustri.com/nc/journals-in-english/mag/clinical-nephrology/vol/volume-77/issue/january-22.html [ Links ]
11.- Arroyo A. R, García R, Aroca G, Cadena A, Acosta J. Correlación clínica e inmunohistopatológica de la nefropatía lúpica en un centro de referencia del Caribe colombiano durante los años 2012 a 2013. Rev. Colom. Nefrol 2014; 1(2): 57-64. Disponible en: http://www.revistanefrologia.org/index.php/rcn/article/view/176/pdf_9 [ Links ]
12.- Bertsias G. K, Tektonidou M, Amoura Z, Aringer M, et al. Joint European League Against Rheumatism and European Renal Association-European Dialysis and Transplant Association (EULAR/ERA-EDTA) recommendations for the management of adult and pediatric lupus nephritis. Ann Rheum 2012; 71(11): 1771-1782. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3465859/ [ Links ]
13.- García Torres V, Vargas Marín J, García Sancho H. Respuesta a los diferentes esquemas terapéuticos empleados en el tratamiento de la nefropatía lúpica. ACM 2005; 47(3): 126-32. Disponible en: http://www.scielo.sa.cr/scielo.php?pid=S0001-60022005000300005&script=sci_arttext [ Links ]
14.- Gonzales Naranjo L. A, Vásquez Duque G. M, Uribe Uribe O, Ramírez Gómez L. A. Nefropatía Lúpica. Presentacion clínica, clasificación y tratamiento. Rev.Colomb. Reumatol 2006; 13(4): 307-33. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0121-81232006000400006 [ Links ]
15.- Suría S, Checa M. D. Micofenolato mofetil en el tratamiento de la nefritis lúpica en pacientes con fracaso, intolerancia o recidivas tras tratamiento con esteroides y ciclofosfamida. Nefrología 2007; 27(4): 459-65. Disponible en: http://www.revistanefrologia.com/es-publicacion-nef-articulo-micofenolato-mofetil-el-tratamiento-nefritis-lúpica-pacientes-con-fracaso-intolerancia-X0211699507021589 [ Links ]
16.- Fernández Fresnedo G, López Hoyos M. Rituximab en el tratamiento de las enfermedades glomerulares. NefroPlus 2009; 2(3): 24-33. [ Links ]














