Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Revista Científica Ciencia Médica
versión impresa ISSN 2077-3323
Rev Cient Cienc Méd vol.18 no.1 Cochabamba 2015
REPORTE DE CASO
Meningoencefalitis tuberculosa post primaria
Tuberculous meningoencephalitis post primary
Luis Daniel Parada Heredia1, Dr. Carlos Zenteno Pareja2.
1Médico cirujano
2 Médico revisor, Neurocirujano del Complejo Hospitalario Viedma
Correspondencia a: Luis Daniel Parada Heredia
Correo electrónico: luidap@gmail.com
Procedencia y arbitraje: no comisionado, sometido a arbitraje externo.
Recibido para publicación: 13 de mayo del 2014
Aceptado para publicación: 15 de enero del 2015
Citar como: Rev Cient Cienc Med 2015; 18 (1): 59-62
Abreviaturas utilizadas en este artículo:
TBC = Tuberculosis
VIH = Virus de la Inmunodeficiencia Humana
LCR= Líquido Cefalorraquídeo
SNC = Sistema Nervioso Central
ADA= adenosin desaminasa
RESUMEN
La tuberculosis continúa siendo una enfermedad prevalente en Bolivia, la cual tiene problemas serios en el diagnóstico de sus formas extra pulmonares con pocos datos sobre la eficacia del tratamiento en muchos de estos escenarios. La tuberculosis meníngea es una de las formas de presentación que ofrece mayores problemas al momento de establecer el diagnóstico, qué a pesar de contar con el tratamiento específico representa aún una importante morbilidad y mortalidad. Se presenta el caso de una mujer de 31 años con síntomas neurológicos de curso agudo, con antecedente de contacto previo con la enfermedad por medio de un familiar a tuberculosis. Se describirá el curso clínico, laboratorial, imagenológico y los hallazgos en líquido cefalorraquídeo. Además de una revisión de la literatura sobre el diagnóstico y tratamiento de esta entidad.
Palabras clave: Tuberculosis, Tuberculosis Meníngea, Sistema Nervioso Central
ABSTRACT
Tuberculosis continues being one prevalent disease in Bolivia, which has serious problems in the diagnosis of extra-pulmonary forms with very few data on the effectiveness in treatment. Meningeal tuberculosis is one of the tuberculosis forms with biggest problems when establishing the diagnosis, with significant morbidity and mortality despite specific treatment. In this report, a case of meningeal tuberculosis is exposed in a 31 year old woman with acute onset of neurological symptoms, with a history prior contact with the disease. It's described a clinical laboratory, imagenology and findings in liquid In addition, a review of the literature aspect to the diagnosis and treatment of the entity.
Keywords: Tuberculosis, Tuberculous Meningeal, Central Nervous System
INTRODUCCIÓN
La tuberculosis (TBC) es la segunda causa mundial de mortalidad, después del sida, causada por un agente infeccioso. En el año 2 012 8,6 millones de personas enfermaron de tuberculosis y 1,3 millones murieron por esta causa. Más del 95% de las muertes por tuberculosis ocurrieron en países con ingresos bajos y medianos. Esta enfermedad es una de las tres causas principales de muerte en las mujeres entre los 15 y los 44 años1.
Meningitis tuberculosa es la más severa infección por Mycobacterium tuberculosis, causando la muerte con severos déficits neurológicos2.
En Bolivia la tasa más alta de incidencia por TBC se encuentra en el departamento de Santa Cruz con 86,9 x 100 000 habitantes, y la tasa más baja en el departamento de Oruro con 22,2 x 100 000 habitantes. Los grupos etarios por encima de los 55 años y el comprendido entre los 15 a 24 años presentaron las mayores tasas de incidencia3.
PRESENTACIÓN DEL CASO
Paciente femenino de 31 años con permanencia temporal en la provincia Villa Tunari del departamento de Cochabamba, con cuadro clínico de aproximadamente un mes de evolución, caracterizado por presentar cefalea holocraneana progresiva que no cedía a los analgésicos, con síntomas respiratorios inespecíficos como rinorrea y tos poco productiva. Dolor abdominal no focalizado, deposiciones liquidas y alzas térmicas no cuantificadas. Tratada ambulatoriamente con Ciprofloxacino, Aciclovir, Metronidazol, Amoxicilina-Acido Clavulánico por vía oral y corticoide por vía parenteral. Posteriormente, presentó deterioro neurológico progresivo y un cuadro clínico que se lo interpreto como neurocisticercosis tratándola con Albendazol 800 mg, Prednisona 40 mg, Idantina® 300 mg e Ibuprofeno 400 mg vía oral, cinco días antes de su internación.
Ingresa al servicio presentado deterioro del estado de consciencia, confusión, delirio con posterior pérdida de la consciencia. Los laboratorios evidencian una anemia leve atribuida a dieta vegetariana, el cuadro evoluciona a estupor, motivo por el cual se la interna a terapia intensiva.
Familiares refieren que la paciente tuvo contacto con familiares cercanos con tuberculosis pulmonar en tratamiento.
Examen físico: Paciente en mal estado general, palidez mucocutánea, no reactiva a estímulos verbales ni dolorosos, con taquipnea de 22 respiraciones por minuto y temperatura de 36°C, pupilas isocóricas (3mm), foto reactivas. Examen neurológico con respuesta verbal 1, respuesta motora 2 y apertura ocular 3, sin signos de focalización ni hipertensión endocraneana, ni rigidez en la nuca, Kerning positivo, Brudsinsky positivo, Babinsky espontaneo bilateral y Hoffman positivo.
Interconsulta y otros estudios: Al ingreso se solicita Rayos X, con el cual se evidencia cavidad en pulmón derecho, VIH negativo, hipernatremia, punción lumbar con hiperglucorraquia e hiperproteinarraquia, ADA (adenosin desaminasa) positivo, tinción de Ziehl Neelsen negativo, tinción Gram negativo, tinta China negativo, cultivo negativo, Prueba para dengue negativa (Ver Tabla 1).
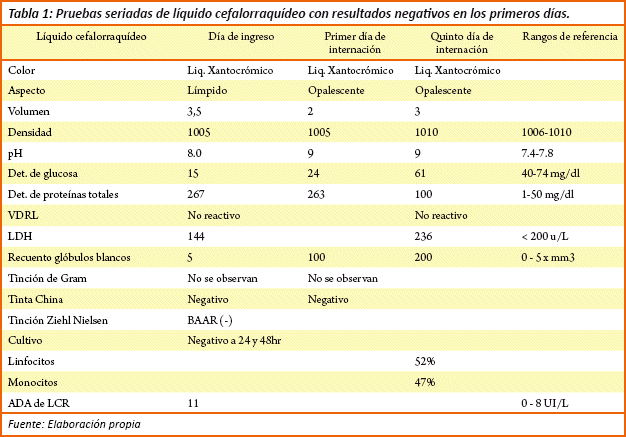
A la resonancia magnética cerebral con Gadolinio se evidencia lesión de ganglios basales bilaterales de predominio izquierdo, incluye lesión en cápsula interna, putámen y tálamo (Ver figura 1).
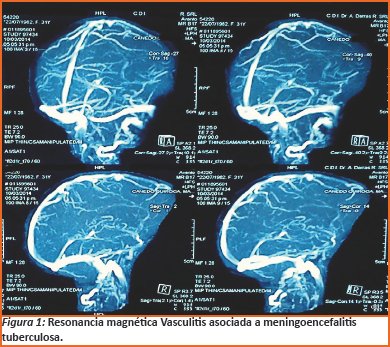
Pruebas de inmunodifusion radial y anticuerpos antinucleares normales (Ver Tabla 2).
Un día después se solicita laboratorios de control y baciloscopía seriada (Ver Tabla 3).

Cultivo de líquido cefalorraquídeo que resulta negativo. A los cinco días de internación se realiza una nueva punción lumbar y cultivo de secreción bronquial el cual indica Pseudomona aeruginosa sensible al Colistin y resistente a Ceftazidima, Cefepime, Imipenem, Meropenem, Aztreonam, Gentamicina y Amikacina. Además dio positivo a una segunda baciloscopía seriada de secreción faríngea para bacilo de Koch.
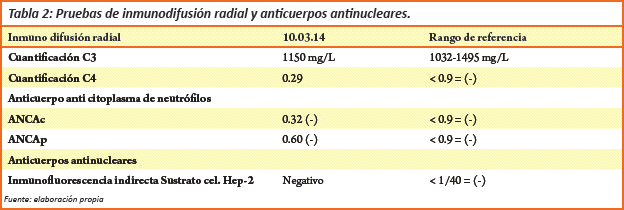
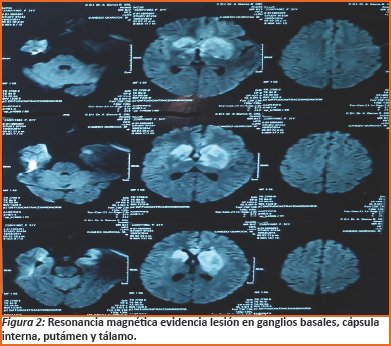
Diagnóstico diferencial: Mediante tomografía computarizada simple descarta neurocisticercosis. La resonancia magnética evidencia lesión de ganglios basales bilaterales, con predominio izquierdo, incluyendo cápsula interna, putámen, tálamo además de una vasculitis asociada (Ver figura 2).
Rayos X de tórax presencia de cavidad en pulmón derecho por probable infección tuberculosa y baciloscopía seriado de secreción bronquial positivos. Una meningoencefalitis post tuberculosis primaria nos indica el curso clínico agudo de la misma y confirma el diagnóstico.
Se descarta la posibilidad de infección asociada a depresión inmunológica por VIH por anticuerpo anti VIH negativo. Pruebas para enfermedades endémicas como Dengue también resultaron negativas al igual que el resto de pruebas de laboratorio.
Tratamiento aplicado: Se inició el esquema clásico para tuberculosis Rifampicina de 1 600 mg, Isoniacida de 600 mg, Pirazinamida 1 100 mg y Etambutol 300 mg por dos meses, para continuar por cuatro meses con Rifampicina e Isoniacida, de administración diaria, excepto domingos.
DISCUSIÓN
Las primeras descripciones de tuberculosis meníngea data del año 1 836 en 6 niños que presentaron hidrocefalia aguda fatal, con hallazgos en autopsia de inflamación meníngea y depósito de material tuberculoide. Luego, en 1 933 Rich y Mac Cordock demostraron que la TBC meníngea se producía por diseminación del bacilo a partir de lesiones focales antiguas que se ponen contacto con las meninges y posterior ruptura del tubérculo. Los tuberculo mas son lesiones antiguas localizadas a menudo en la cisura de Silvio. Al romperse, generan infección por contigüidad de las meninges, desarrollando una respuesta que depende de linfocitos T generalizada4.
Clínicamente, la liberación del bacilo en el LCR inicia un período prodrómico que se caracteriza por fiebre intermitente, pérdida de peso, cambios comportamentales, cefalea y vómito. Tal como ocurrió en el caso clínico. Conforme evoluciona la enfermedad se pueden asociar signos de focalización neurológica, que se dan principalmente por alteraciones en nervios pares craneales (III, VI y VII), así como hemiparesia y paraparesia. Vale recalcar que el estudio de líquido cefalorraquídeo puede sugerir adecuadamente el diagnóstico tomando una cantidad adecuada de la misma, de aproximadamente 3 ml5.
El diagnóstico de la TBC meníngea sigue siendo un reto clínico, tanto por la sintomatología inespecífica y el pobre rendimiento de los métodos microbiológicos y moleculares disponibles actualmente en nuestro medio.
Se pueden evidenciar ciertos signos radiológicos pulmonares compatibles con TBC, pero estos son poco específicos, como la presencia de cavitaciones, las cuales indican un proceso activo de la infección6. Los hallazgos en líquido cefalorraquídeo corresponden a los de una meningitis con predominio de células mononucleares, hipoglucorraquia e hiperproteinorraquia. En las formas tempranas de la enfermedad se puede encontrar un predominio neutrofílico como en el caso clínico estudiado.
Se evidenció que la edad (36 años), la duración de la enfermedad (mayor a 6 días), el conteo leucocitario en sangre (menor a 15 000) y en líquido cefalorraquídeo (menor a 900), así como el porcentaje de neutró filos en este último (menor a 75%) alcanzaban una sensibilidad de 97%, especificidad de 91% y aplicados de forma prospectiva, sensibilidad de 86%, y especificidad de 79%. Los hallazgos imagenológicos incluyen realce meníngeo, hidrocefalia, tuberculomas e infartos tal como el caso clínico evidenciado. El diagnóstico microbiológico incluye tinción de Ziehl Neelsen en LCR y cultivo; en manos especializadas el rendimiento de la tinción podría ser hasta de 50%; sin embargo este es un indicador dependiente y estaría en relación con la cantidad de LCR utilizada para el análisis (idealmente más de 5 ml)7. En relación a lo mencionado, el paciente tendría una alta probabilidad diagnóstica para la enfermedad en base a los hallazgos radiológicos pulmonares y con los hallazgos realizados en líquido cefalorraquídeo. En un 50% de los casos que se reportan, los pacientes tienen contacto con gotas de Flugge procedentes de personas infectadas de la tuberculosis8.
Para tratar la meningitis tuberculosa se recomienda medicamentos con buena penetración al sistema nervioso central (SNC) como la Isoniacida.
Las pruebas diagnósticas no siempre ayudan de gran manera para llegar al diagnóstico y posterior tratamiento9.
La TBC meníngea es un reto diagnóstico en nuestro medio, debido a su forma inespecífica de presentación y múltiples diagnósticos diferenciales de la misma. Sin embargo, se debe hacer una valoración en conjunto, tanto de la clínica, exámenes laboratoriales como imagenológicos que sirven para identificar el cuadro idealmente de forma temprana, para así iniciar el tratamiento específico de acuerdo al agente causal en beneficio del paciente.
REFERENCIAS
1. Organización Mundial de la Salud. Tuberculosis. Fecha de acceso: 22 de mayo del 2015. Disponible en: http://www.who.int/mediacentre/factsheets/fs104/es/ [ Links ]
2. Morales-Aguirre José Juan. Infección por micobacterias del sistema nervioso central. Bol. Med. Hosp. Infant. Mex 2006; 63( 5 ): 332-50. Fecha de acceso: 02 mayo del 2015. Disponible en: http://www.scielo.org.mx/scielo.php?pid=S1665-11462006000500008&script=sci_arttext
3. Ministerio de Salud y Deportes. Plan estratégico para el control de la tuberculosis en Bolivia 2008-2015. Fecha de acceso: 22 de mayo del 2015. Disponible en: http://www.ops.org.bo/textocompleto/tb32364.pdf [ Links ]
4. Vergara E; Restrepo J; Hormanza N. Tuberculosis meníngea. Reporte de un caso y revisión literaria. Acta colombiana de cuidado intensivo 2008; 8(4):330-5. Fecha de acceso: 15 de abril del 2015. Disponible en: http://www.anestesianet.com/actacci/ActaColCuidadoCriticoDic08.pdf [ Links ]
5. Secretaría de Salud, Subsecretaría de Prevención y Promoción de la Salud, Dirección General de Epidemiología. Manual de procedimientos estandarizados para la vigilancia epidemiológica de las micobacteriosis. Fecha de acceso: 14 de abril del 2015. Disponible en: http://www.epidemiologia.salud.gob.mx/doctos/infoepid/vig_epid_manuales/17_2012_Manual_Micobacteriosis_vFinal_9nov12.pdf [ Links ]
6. Contreras F, Pacheco C, Conchari G. Manifestaciones tomográficas de la tuberculosis pulmonar en el Hospital Obrero y Luis Uría de la Oliva de la ciudad de La Paz. SBR 2008; 3(1):7-16. Fecha de acceso: 15 de abril del 2015. Disponible en: http://www.sociedadbolivianaderadiologia.com/images/pdf/7_16_Articulo1.pdf [ Links ]
7. Thwaites G, Chau T, Stepniewska K, Phu N, Chougn L, Sinh D, et al. Diagnosis of adult tuberculous meningitis by use of clinical and laboratory features. The Lancet 2002; 360:1 287-92. Fecha de acceso: 3 de mayo del 2015. Disponible en: http://www.researchgate.net/publication/11051507_Diagnosis_of_adult_tuberculous_meningitis_by_use_of_clinical_and_laboratory_features/links/0deec51b6ce4fdd2e5000000
8. Thwaites G, Hong Chau T, Farrar J. Improving the bacteriological Diagnosis of Tuberculous meningitis. J Clin Microbiol 2004; 42(1):378-9. Fecha de acceso: 3 de abril del 2015. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC321694/ [ Links ]
9. Flores LL, Pain N, Hubbard A, Riley LW, Colford JM Jr. Diagnostic accuracy of nucleic acid amplification tests for tuberculous meningitis: a systematic review and metaanalisis. Lancet Infec Dis 2003; 3(10):633-43. Fecha de acceso: 22 de abril del 2015. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/14522262 [ Links ]














