Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Revista Científica Ciencia Médica
versión impresa ISSN 1817-7433versión On-line ISSN 2220-2234
Rev Cient Cienc Méd v.17 n.1 Cochabamba 2014
ARTÍCULO ESPECIAL
Razonamiento Clínico: Su Déficit Actual y la importancia del aprendizaje de un Método durante la formación de la Competencia Clínica del Futuro Médico
Clinical Reasoning: Its Current Deficit and the importance of learning a Method for the formation of the Clinical Competence of Medical Future
Jaime Claudio Villarroel Salinas1, Quesia Ribeiro Dos Santos2, Naida Bernal Hinojosa3
1 Médico Patólogo, Sub. Inmunohistoquímica - Jefe del servicio de Patología Quirúrgica I.G.B.J. - Asesor científico Sociedad Científica de estudiantes de Medicina FAC-MED U.M.S.S. - Docente de la cátedra de Anatomía Patológica FAC-MED U.M.S.S. - Miembro del Colegio Americano de Patólogos. - Miembro del Consejo Mexicano de Patología.
2 Médica General. - Asesora Científica de la Sociedad de Estudiantes de Medicina UPAL.
3 Estudiante de Medicina de la Universidad Mayor de San Simón, Facultad de Medicina Auréleo Melean Cochabamba - Bolivia.
Correspondencia a: drjaimeclaudiovillarroelsalinas@hotmail.com
Procedencia y arbitraje: comisionado, no sometido a arbitraje.
Recibido para publicación: 16 de Junio de 2014
Aceptado para publicación: 21 de Junio de 2014
Citar como: Rev Cient Cienc Med 2014; 17(1): 29-36
Abreviaturas utilizadas en éste Artículo
CA = Cancer
RESUMEN
El razonamiento clínico es la médula espinal de la práctica médica, en él confluyen los tres saberes: conocer, hacer y saber ser. Es la capacidad de observación, reflexión, inferencia, juicio integral de los problemas clínicos del paciente.
Hay diversas definiciones y enfoques del concepto de razonamiento clínico: Facultad que permite resolver problemas médicos, extraer conclusiones y aprender de manera consciente de los hechos, estableciendo conexiones causales y lógicas necesarias entre ellos. Algunos autores consideran que es una combinación entre el razonamiento hipotético-deductivo y el reconocimiento de patrones.
Surgen preguntas e inquietudes como ser ¿Cómo enseñamos esta competencia, los médicos, a nuestros discípulos?, ¿Se puede realmente enseñar?, ¿Se puede estimular su desarrollo?, ¿Cómo hacerlo?. Existen métodos establecidos para llegar a un diagnóstico, sin embargo estos métodos no son reproducibles en especial por estudiantes o residentes con poca experiencia clínica.
Tradicionalmente los métodos de razonamiento clínico se han clasificado en el analítico o hipotético-deductivo y el no analítico o de Patrón. En el presente artículo se pondera el hecho de que los métodos analíticos y no analíticos no son mutuamente excluyentes, en cambio se consideran sinérgicos, por tal motivo se propone un método combinado exhaustivo.
Palabras clave: Razonamiento Clínico, Enseñanza, Medicina.
ABSTRACT
Clinical reasoning is the backbone of medical practice, it converge the three knowledge: Knowing, doing and knowing being. It is the power of observation, reflection, inference, comprehensive view of the clinical problems of the patient.
There are various defmitions and approaches the concept of clinical reasoning: Faculty that allows solving medical problems, drawing conclusions and consciously learning the facts, establishing necessary causal and logical connections between them. Some authors consider that it is a combination of hypothetical-deductive reasoning and pattern recognition.
Questions and concerns such as how do we teach this competence, doctors, to our disciples? Can we really teach? Can we encourage their development?, How to do it?. Methods are established to reach a diagnosis, however these methods are not reproducible in particular students or residents with limited clinical experience.
Traditionally methods of clinical reasoning have been classified in the analytical or deductive-hypothetical and no analytical or pattern.This article considers that analytical and non-analytical methods are not mutually exclusive, however are considered synergistic, that's why a comprehensive combined weighted method is proposed.
Keywords: Clinical Reasoning, Teaching, Medicine.
INTRODUCCIÓN
El razonamiento clínico es la médula espinal de la práctica médica, en él confluyen los tres saberes: conocer, hacer y el ser. Es la capacidad de observación, reflexión, inferencia, juicio integrativo de los problemas clínicos del paciente, ya que todos los días la labor del médico es resolver problemas y ¿cuál es el problema del día a día?, es llegar idealmente a la causa de la enfermedad de manera individual o colectiva1.
Hay diversas definiciones y enfoques del concepto de razonamiento clínico: Facultad que permite resolver problemas médicos, extraer conclusiones y aprender de manera consciente de los hechos, estableciendo conexiones causales y lógicas necesarias entre ellos 2. Proceso por el cual los médicos encausan su pensamiento hacia un diagnóstico probable. Algunos autores consideran que es una combinación entre el razonamiento hipotético-deductivo y el reconocimiento de patrones3.
Los términos: Razonamiento clínico; toma de decisiones clínicas; solución de problemas clínicos y razonamiento diagnóstico, son generalmente considerados como sinónimos y se usan de manera intercambiable: "El proceso cognitivo necesario para evaluar y manejar el problema médico de un paciente" 4.
Después del análisis de las definiciones y enfoques podemos afirmar que es una competencia básica e indispensable de la formación del médico y nos planteamos una pregunta obvia: ¿Cómo enseñamos esta competencia los médicos a nuestros discípulos? También subsecuentemente surgirán las preguntas: ¿Se puede realmente enseñar?, ¿Se puede estimular a su desarrollo?, ¿Cómo hacerlo?. Existen métodos establecidos para llegar a un diagnóstico, sin embargo estos métodos no son reproducibles en especial por estudiantes o residentes con poca experiencia clínica; tal vez el que es más susceptible a ser enseñado de manera vertical es el método de patrón, en este método necesariamente la experiencia juega un papel fundamental5. Esta dificultad del médico en generar sus hipótesis diagnosticas en base a la representación objetiva y subjetiva de la enfermedad ha existido desde el inicio de la medicina como ciencia y el hecho de no poder objetivar el método puede ser por la tendencia común entre los médicos a configurar sus diagnóstico de acuerdo a su propio conocimiento y opiniones personales dejando muchas veces de lado la evidencia objetiva6.
El generar en el futuro médico la competencia del razonamiento clínico a través de un método tiene objetivos claros como el generar una hipótesis diagnóstica, hipótesis que será usada para definir al paciente, clasificar la enfermedad, decidir un tratamiento y plantear un pronóstico7,8,9.
El Razonamiento Clínico en la actualidad una Visión Global: Tradicionalmente el razonamiento clínico ha sido un concepto poco definido por la comunidad médica en general, y se ha incluido dentro de términos genéricos como "El arte de la Medicina", sin que en los programas curriculares formales de las escuelas de medicina y cursos de especialización se incluyan los conceptos vigentes sobre este tema obtenidos de diversas corrientes de investigación10,11.
Afirmamos que el razonamiento clínico es algo que un buen médico debe hacer competentemente, pero en el proceso educativo se sigue manejando como algo misterioso, poco tangible y reproducible, que no puede explicarse en palabras y que debe ser aprendido por imitación del experto o de alguien con más experiencia. Por ello es fundamentalmente importante que en el proceso formativo del médico y del especialista se discutan los hallazgos de investigación y conceptos actuales sobre esta temática, para entender los factores que intervienen en la adquisición de habilidades de razonamiento clínico, e intentar enseñarlas y evaluarlas de manera más objetiva y reproducible2,10,11,12.
Aunque podría argumentarse que casi todo lo que hace un médico es susceptible de incluirse en el concepto de razonamiento clínico, la mayor parte de la investigación realizada en esta área se ha enfocado en el proceso de diagnóstico clínico o con exámenes de laboratorio. Una excepción es el análisis de decisiones que se centra en lo apropiado de las decisiones bajo condiciones de incertidumbre con un enfoque probabilístico2,8.
Las teorías normativas o prescriptivas (como el análisis de decisiones) indican cómo deberían las personas de razonar si actuaran de una manera racional, basándose en la teoría de decisiones y de utilidades. Desde el punto de vista de las teorías normativas y de la perspectiva de la toma de decisiones, la razón tiene un peso mayor al de la experiencia para tomar una decisión. Por otra parte, los hallazgos de investigación de las teorías descriptivas sugieren que con frecuencia las teorías normativas no explican cómo se toman en la vida real las decisiones. El punto de vista fenomenológico sugiere que el peso de la experiencia subjetiva es más importante que el de la razón en la toma de decisiones8,9,12.
En los últimos años ha adquirido mayor relevancia el hecho de que un médico egresado después de haber culminado sus estudios muchas veces con promedios cercanos al cien por ciento, el primer día de su internado rotatorio tiene parte de la competencia necesaria para atender pacientes, es decir tiene bases en el "Saber conocer", mas sin embargo el "Saber hacer" aplicar los conocimientos en la práctica cotidiana del diagnóstico clínico es deficiente y muchas veces solo intuitivo y basado en patrones conocidos de enfermedades que tuvo la suerte de ver durante sus prácticas hospitalarias; un ejemplo claro y conciso es el hecho de que cuando el médico de base llega a la emergencia del hospital el interno ya ha hecho la historia clínica, pero cuando se le pregunta el diagnostico no puede integrar el conocimiento a una hipótesis diagnóstica, y es consecuentemente imposible tomar una decisión terapéutica y plantear un pronóstico, lo más preocupante es que esto se puede extender a los médicos residentes de primer año e incluso a los de último año, cuando el diagnostico no entra dentro de sus conocimientos de patrón, poniendo al residente de primer y último año en igualdad de saberes, sin llegar al saber hacer, es decir llegar al diagnóstico, demostrando que el razonamiento clínico es más que memorizaciones de algoritmos y patrones preestablecidos y que usa más el método analítico, además del método no analítico 13.
Si el ejercicio diagnostico se resumiría a memorización de patrones caeríamos en un problema lógico, el hecho de la interminable labor de aprendizajes memorísticos de modelos, ¿Pero si esos modelos nunca han llegado a diagnósticos? 13. Eso nos hace pensar en la deficiencia diagnóstica que le ofreceríamos al paciente, entendiendo al mismo como un problema sin solución "Si haces la pregunta correcta obtendrás la respuesta correcta". Muchos investigadores han planteado el déficit del razonamiento clínico incluso en médicos especialistas y sub-especialistas que aprenden una serie de patrones y algoritmos, demostrando la necesidad de implementación de los mismos además de la necesidad de incentivar el desarrollo de actividades de pensamiento superior como ser: metacognición, pensamiento crítico y colateral, para el desarrollo de la competencia del razonamiento clínico en el médico 13,14.
Clasificación de los métodos de razonamiento clínico
Desde el punto de vista práctico para el médico clínico, los modelos actualmente identificados que explican el razonamiento clínico se pueden dividir en dos tipos: El analítico y el no-analítico. El modelo tradicional en el que se han centrado los educadores médicos es el analítico, que supone un análisis cuidadoso de la relación entre los síntomas y signos y los diagnósticos como el indicador de la pericia clínica. Este modelo utiliza el pensamiento analítico con el modelo hipotético-deductivo, el cual es más lento que el no analítico, pero se utiliza de manera más consciente al implicarlos siguientes pasos: 1) Observación cuidadosa; 2) Obtención de información; 3) Exploración física; 4) Generación de hipótesis; 5) Correlación de los datos obtenidos con la(s) hipótesis planteadas y 6) Confirmación o no de la hipótesis a través de pruebas diagnósticas. Este modelo plantea una secuencia iterativa de generación y eliminación de hipótesis, dependiendo de los datos clínicos encontrados durante el proceso diagnóstico. La implicación es que los rasgos característicos de las enfermedades son claramente evidentes y que el razonamiento diagnóstico implica la comprensión de la relación entre las características detectadas y las enfermedades subyacentes, para así generar una lista diferencial de diagnósticos relevantes y aplicar un algoritmo diagnóstico adecuado que permita ponderar cada diagnóstico en términos de su probabilidad relativa 15.
Los modelos de razonamiento clínico que incorporan el teorema de Bayes son los que mejor representan el modelo analítico. Estos modelos suponen que los médicos son conscientes de la probabilidad a priori (o previa) con que un diagnóstico en particular se pueda presentar y de la probabilidad condicional que asocia cada pieza de evidencia (Ej. Signos, síntomas, y pruebas diagnósticas) con los diagnósticos16. Sin embargo en la realidad los médicos hacen este proceso de darle un valor o peso determinado a los datos inconscientemente. Un ejemplo es cuando se analizan datos morfológicos en búsqueda de un diagnóstico es el siguiente: mujer de 67 años con lesión en cuadrante supero externo de mama, de consistencia dura, de bordes irregulares poco definidos, con superficie heterogénea de aspecto necrótico y fibroso que mide 2,8 x 2,0 x 1,0cm, automáticamente la impresión diagnóstica que genera el clínico experto es de una lesión neoplásica maligna, ¿Pero cómo llego a esa conclusión ?, ¿ Qué abstracciones son necesarias en este proceso?, ¿Cómo enseño a un estudiante de medicina a hacer estas abstracciones e inferencias?17.
El modelo matemático calcula una probabilidad después de la obtención de información (o probabilidad posterior) de cada diagnóstico considerado (Ver Figura 1), pero en realidad el experto clínico jerarquiza esta información automáticamente dándole valores y pesos a los datos sin que incluso esta información se haga consciente, cuando le preguntamos al experto si la hipótesis diagnóstica se puede basar en uno o dos datos, la respuesta obvia es de que no, es decir ¿podría basarse el diagnóstico en el hecho de que la paciente tiene 67 años y lesión de consistencia dura?.
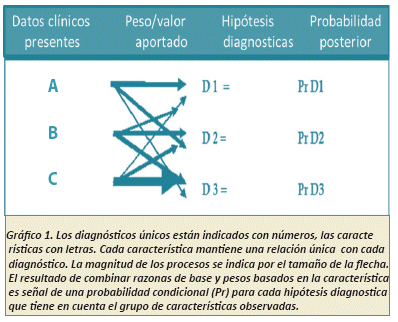
Al hacer un ejercicio diagnostico cambiando un dato y aumentando uno, del caso en cuestión el resultado del diagnóstico podría ser otro; si la paciente en vez de tener 67 años tiene 22 años y como antecedente es jugadora de volleyball, el experto automáticamente cambia su impresión diagnóstica y pone como presunción diagnóstica el cáncer de mama como última posibilidad, priorizando una lesión reactiva probablemente física-traumática. Este experimento se realizó en el ambiente hospitalario del Instituto Gastroenterológico Boliviano Japonés a médicos considerados expertos clínicos, residentes de primer a tercer año internos y estudiantes de medicina de tercer y cuarto año, poniendo de manifiesto como es de esperar ninguna dificultad para el experto clínico y los residentes de último año; evidenciando la dificultad diagnóstica que manifiestan los estudiantes y residentes con menor experiencia clínica. Posteriormente se pidió a los expertos clínicos que enseñaran como se llegó a esta hipótesis diagnóstica y curiosamente se notó que se intentaba empíricamente sin método alguno simplemente intuitivamente hacer esta labor docente.
Al evaluar los aprendizajes de los estudiantes y residentes del ejercicio diagnóstico mencionado anteriormente, descubrimos que en realidad el aprendizaje fue por método no analítico de patrón y que si cambiamos algunos otros datos en el caso anterior como ser antecedente de que a la madre de la paciente se diagnóstico CA de mama a la edad de 30 años , y que la tía y abuela murieron a edades tempranas de CA de mama ; con estos últimos datos los estudiantes no manifestaron actividades de pensamiento superior al no poder deducir que una posibilidad de cáncer de mama en una mujer de 22 años es probable ya que les faltó el "saber conocer" de la probabilidad de mutaciones en el gen BRCA1 y 2, demostrando una vez más que el proceso de enseñanza aprendizaje que parte del clínico experto hacia el estudiante no es estructurado , planificado ni sigue un camino, cayendo de nuevo en el aprendizaje memorístico no razonado ni analítico.
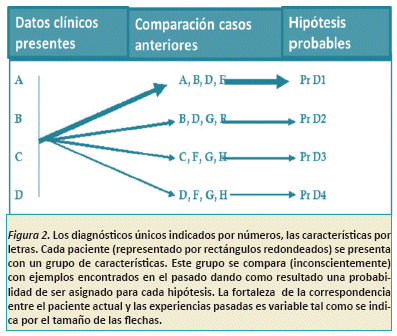
El modelo no-analítico se apoya en la experiencia de los clínicos, quienes rápidamente y sin un análisis detenido establecen el diagnóstico gracias a un proceso de "reconocimiento de patrones", donde experiencias pasadas son utilizadas para establecer un juicio fundamentado en una probabilidad de que el problema clínico actual sea similar a otro caso visto con anterioridad. Esta forma de razonamiento es automática, rápida y no requiere de plena conciencia, lo cual lo sujeta a un riesgo mayor de error. Esto quiere decir que cuando nos encontramos con un paciente que presenta ciertos signos y síntomas característicos de una enfermedad, en base a nuestra experiencia y de forma automática, hacemos un filtro mental de episodios previos similares y generamos inmediatamente una o varias hipótesis diagnósticas (Ver Figura 2). Todos los médicos lo utilizamos ya que nuestra disciplina tiene un fuerte componente de imágenes y patrones15,17.
Propuesta de Método Combinado: Analítico-Hipo-tético Deductivo y No Analítico-De Patrón
Es una consecuencia lógica el hecho de que método analítico y no analítico es útil para el médico al momento de llegar a una hipótesis diagnóstica, por ende la combinación de los dos es el siguiente paso en el desarrollo de la competencia del razonamiento clínico. El siguiente método es una propuesta que combina el método de patrón y el hipotético deductivo (Ver Figura 3).
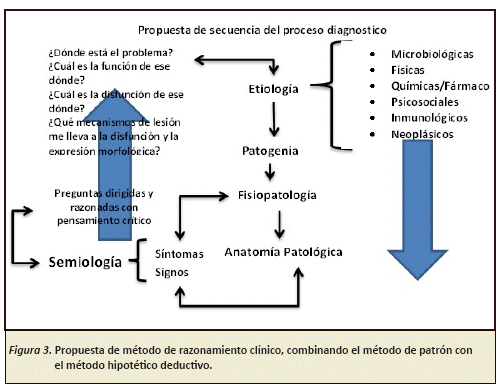
Todos los días los médicos resolvemos problemas, el problema consiste en investigar la causa de la enfermedad "Etiología". En general iniciamos el proceso de razonamiento clínico con preguntas y exploración física obteniendo datos en relación a la representación objetiva y subjetiva de la enfermedad "Signos" y "Síntomas" tratando de llegar idealmente a la etiología de la enfermedad entendiendo teóricamente que si se puede quitar la causa de dicha enfermedad el paciente se curará. Es ahí donde surge el conflicto ¿Después de obtener los datos: signos y síntomas como llego al diagnóstico?, y suena familiar que el interno o residente con poca experiencia termine su historia clínica o nota de ingreso y no pueda concluir en un diagnóstico; entonces como llegar desde los síntomas y signos hasta la etiología, es ahí donde surge la propuesta de método de razonamiento clínico combinado, considerado para muchos autores como un método exhaustivo3,17.
El método está pensado en un esquema sencillo donde se sabe que para una enfermedad dada puede haber una causa conocida de la enfermedad la cual se puede ordenar o clasificar en etiologías: Microbiológicas, Físicas, Químicas-Farmacológicas-Endocrinas, Inmunológicas y Psicosociales; las cuales desencadenan un mecanismo de lesión "Patogenia", que puede concluir en una alteración de la función "Fisiopatología" y/o una alteración morfológica macro y/o microscópica "Anatomía Patológica". Como ya mencionamos partimos de los síntomas y signos tratando de llegar a la etiología en este contexto después de tener este esquema mental (Ver Figura 3), nos hacemos las siguientes preguntas sistemáticamente: ¿Dónde está el problema? Entendido el donde como el sistema, órgano o tejido afectado, inferido desde los datos clínicos recopilados, ¿Cuál es la función de ese dónde?, ¿Cuál es la disfunción de ese dónde?. Entendiendo que si la localización es correctamente deducida la función normal del ¿Donde? Debe de estar alterada: aumentada, deficiente o ausente; lo que podría explicar algunos síntomas y signos lógicamente; ¿ Que mecanismo de lesión me lleva a la disfunción y la expresión morfológica ?, esta pregunta es el nexo de pensamiento crítico y metacognición, con las posibles etiologías que explicarían de manera secuencial y sistemática todo el proceso patológico. Si al terminar el proceso con una hipótesis diagnóstica tomaremos decisiones y lo someteremos a pruebas diagnósticas de gabinete (serológicas, imagenológicas, etc.), si los resultados no apoyan a nuestra probabilidad diagnóstica debemos replantearnos metacognitivamente, y lo más probable es que el ¿Dónde está el problema ?, no está correctamente identificado.
Al aplicar este método, experimentando con estudiantes y residentes, en este caso: Paciente mujer de 25 años cuyo motivo de consulta es sensación de resequedad en los ojos, a la exploración física se evidencia enrojecimiento de la conjuntiva y, además se detecta artritis, artralgias y linfadenopatias. Si resolvemos este caso por el método de patrón lo que implicaría el haber tenido experiencia creando un patrón reproducible memorísticamente concluiríamos que podría tratarse de un síndrome de Sjogren, pero si el estudiante médico no ha tenido una experiencia previa y ha construido su patrón, entonces podría quedarse sin "saber hacer" es decir solo en la etapa de recopilación de datos sin poder empezar a generar la hipótesis diagnóstica más probable.
Si el estudiante en cambio aplica un método sistematizado, en este caso el propuesto, se preguntara ¿El dónde?. Y la respuesta obvia seria la glándula lacrimal, presuponiendo que tiene dominio de las ciencias básicas y podrá localizar dicha glándula y entenderá que una de las funciones es la de lubricar el globo ocular ¿Cuál la función de ese dónde?, e inferirá que el motivo de consulta "piedra fundamental", del cual partimos el proceso diagnóstico está relacionado a su disfunción ¿Cuál es la disfunción de ese dónde?, posteriormente se preguntara acerca del mecanismo de lesión ¿Que me lleva a eso?. La abstracción hacia una etiología probable (Física, química, microbiológica, etc.) es una operación mental destinada a aislar conceptualmente una propiedad concreta del objeto (características diagnósticas), y reflexiona sobre ésta, ignorando mentalmente las otras propiedades del objeto (características diagnosticas) en cuestión.
Si a partir de la reflexión o la comparación de múltiples objetos, la propiedad que se aísla se considera común a los mismos, el objeto de la abstracción es universal consecuentemente llegando a formular la hipótesis diagnóstica.
En el caso en cuestión se observó que se detectan que los datos no explican causas químicas, al asociar con las preguntas como: si usa o ha estado expuesta a productos químicos, al explorar físicamente no se detectan tumores además se cuestionan de lo poco probable de que existan tumores bilaterales de las glándulas lacrimales. Al percatarse en la exploración física de que realmente existe disminución o pérdida de la secreción lacrimal, automáticamente el estudiante infiere que la hipótesis de etiología psicosomática es poco probable, lo mismo sucede al percatarse en la exploración física de que no hay datos de inflamación (dolor, calor rubor y edema) descartara la probabilidad de una inflamación de etiología microbiológica. Llegando a la conclusión por descarte de una posibilidad inmunológica, en este caso auto inmunitaria, incluso si el estudiante no ha estado expuesto con anterioridad a ese caso en particular, dándose a si mismo los insumos necesarios para buscar la respuesta y completar el proceso hipotético deductivo buscando el "saber conocer": Síndrome de Sjogren y asociando los datos de artralgia y artritis que al parecer había pasado por alto anteriormente o simplemente se había interpretado como problemas aislados no relacionados con el motivo de consulta en cuestión .
El anterior modelo hipotético deductivo y de patrón no es infalible al considerar que de algunas de las enfermedades no se conoce la causa tal es el caso de las enfermedades autoinmunitarias, sin embargo conocemos su patogenia (perdida de la tolerancia). Como es conocido que para aplicar métodos de razonamiento clínico es fundamental el dominio de materias básicas se sobre entiende que no habrán conflictos cognitivos en lo que se refiere a conceptos tales como: patogenia vs fisiopatología que comúnmente es confundido y superpuesto18, (Ver Figura 3). Hay que tomar en cuenta que existen enfermedades que muchas veces no tienen representaciones fisiopatológicas y anatomopatológicos evidenciables con métodos de gabinete clínico (imagenológicas y funcionales) como es el caso de las enfermedades psiquiátricas, en las cuales la explicación de la alteración de la conducta podría no ser evidenciada por un electroencefalograma (alteración funcional) , tomografía (alteración morfológica macroscópica) ni a nivel histopatológico; esto no significa un fracaso en el proceso diagnóstico del ¿Donde? Ni mucho menos concluiremos que el paciente no tiene ninguna enfermedad.
DISCUSIÓN Y CONCLUSIONES
Es importante reconocer que es difícil enseñar a los estudiantes a replicar el razonamiento del experto, si ellos aún no cuentan con experiencia propia, o con un conocimiento estructurado. Esta experiencia únicamente se adquiere al relacionar comparativamente un problema clínico, con situaciones similares vistas con anterioridad. Por lo que una parte importante del currículo deberá permitir que el estudiante desde el inicio de su formación esté en contacto con un variado e importante número de casos clínicos simulados y reales, con el objetivo de que adquiera su propia experiencia.
Las teorías de decisiones permiten analizar riegos y beneficios, y han sido utilizadas en problemas donde es necesario controlar una variable en particular.
Los maestros clínicos difieren de los médicos de una manera fundamental, en ellos además de la responsabilidad concerniente al paciente, está la de fomentar al mismo tiempo habilidades de razonamiento clínico y motivación de los futuros médicos con el fin de promover su progreso hacia la independencia de sus necesidades de aprendizaje19.
La historia clínica en si es un método de razonamiento clínico con el fin de llegar a una hipótesis diagnóstica sin embargo se ha demostrado que el hecho de saber hacerla no necesariamente concluye en un diagnóstico; también se ha demostrado que un clínico experto muchas veces hace el diagnóstico sin necesidad de seguir al pie de la letra los pasos secuenciales de la historia clínica y a veces es una acción meramente administrativa y engorrosa que se delega a internos o residentes y la cual es un instrumento posterior para reproches a los discípulos en relación a la forma del llenado, a si faltan datos, argumentando que no hay un pensamiento crítico a la hora de hacer dicha historia, sin embargo debemos preguntarnos como maestros, que hacemos al respecto para subsanar estas deficiencias en residentes e internos.
La experiencia con los pacientes es esencial para el establecimiento de nuevas conexiones en la memoria entre material aprendido y presentaciones clínicas, por el desarrollo de guiones de enfermedad, y para el desarrollo de la capacidad de razonar de forma flexible con el uso de análisis, razonamiento y el patrón de reconocimiento19.
Ya que a veces no se puede ver al paciente, relatar casos clínicos se torna un ejercicio práctico. El aula practica es un espacio controlado por el maestro donde puede modificar variables en relación a las respuestas del estudiante buscando explorar sus habilidades de pensamiento superior como Pensamiento crítico, metacognición y razonamiento clínico, y el pensamiento colateral para esos casos complicados, intricados y difíciles de resolver. Los estudiantes al escuchar historias de los pacientes, aprenden a transformarlas en problemas clínicos que deben de tener respuestas "si haces las preguntas correctas obtendrás las respuestas correctas". Las presentaciones de casos, incentivan el desarrollo en los estudiantes, elaboran sus propios guiones o patrones de enfermedad y aprender a razonar sobre ellos para llegar a desarrollar su competencia clínica. Los profesores pueden utilizar estrategias y métodos para ayudar a los estudiantes fortalecer sus habilidades.
Como tutores del futuro médico en formación debemos implementar estrategias específicas de interrogatorio necesarias para sondear la comprensión y obtener las incertidumbres de los estudiantes, proporcionando a la vez retroalimentación cognitiva específica. El maestro debe señalar información diagnóstica significativa en los datos sobre el caso, identificar información redundante o irrelevante, discriminar características, incluir su peso, valor relativo o importancia para sacar conclusiones en cuanto a un correcto diagnóstico. Cuando el discípulo falla en el diagnóstico hay que crear preguntas de conflicto cognitivo dirigido, guiándolo de la mano en su proceso de razonamiento clínico para llegar a la inferencia del diagnóstico.
Los profesores clínicos pueden promover el desarrollo del razonamiento clínico y al mismo tiempo diagnosticar tanto el trastorno del paciente como las destrezas del estudiante. Las habilidades de los docentes para poder evaluar las competencias clínicas son imprescindibles en el momento de hacerse responsables en la formación del futuro médico18,19.
Los estudiantes deberían ser alentados a identificar progresivamente cuestiones más amplias y más complejas, explorarlos más profundamente, y aplicar los principios de la medicina basada en evidencia para llegar a las respuestas de las preguntas planteadas, además de incentivar la lectura acerca de los problemas de los pacientes de una manera que promueva el diagnóstico razonado, en lugar de leer sobre temas de manera rutinaria y memorística, no analítica sin aplicación de conocimientos significativos19'20.
La evaluación desde el principio de la carrera debe de ser formativa y con retroalimentación constante, utilizando múltiples métodos, reforzando la motivación intrínseca. Los estudiantes tienden a estudiarlo que se calificará en el examen y no así lo verdaderamente significante. No hay justificativo para postergar el incentivo del desarrollo de sus competencias clínicas, aun si todavía no tiene conocimientos sólidos de materias básicas porque hay que hacer notar que el "saber conocer" de una competencia no es el verdadero problema, el propio estudiante se responsabilizará del mismo encontrándolo20,21.
Otra estrategia importante es la de considerar la necesidad de romper con el abordaje tradicional en dos etapas: ciencias básicas y ciencias clínicas, e involucrar al estudiante desde etapas tempranas con la clínica y en etapas tardías interactuar con las áreas básicas, de manera que se le permita un mejor uso del modelo analítico, generando hipótesis con fundamentos bioquímicos, fisiológicos, entre otros y del reconocimiento de patrones que le permita estar en contacto con una amplia variedad de experiencias clínicas. Lo anterior puede contribuir que al establecer un diagnóstico el médico en formación, comprenda clara y ampliamente las implicaciones fisiológicas, bioquímicas o anatómicas del padecimiento. Ante estos resultados la enseñanza del razonamiento clínico, se convierte en un reto para el maestro, quien además de ser un experto clínico, debe buscar la manera de transmitir su conocimiento y las estrategias para mejorarla calidad del razonamiento médico19,20,21.
En un modelo integral, el clínico forma una representación mental del caso a partir de la presentación de un paciente y esta representación mental lleva a probar la hipótesis lo que, en la mayoría de los casos, conducirá la forma de hacer la historia clínica, el examen físico, y la solicitud de pruebas diagnósticas. Es importante ver que la dirección del razonamiento se ilustra procediendo en ambas direcciones; los resultados de comprobar la hipótesis influenciarán la representación mental que tiene el clínico y pueden a afectar la manera como se perciben los problemas clínicos del paciente. Este modelo se puede aplicar tanto en novatos como en expertos. Es de esperar que los procesamientos no analíticos dominen durante las fases iniciales al enfrentarse a un nuevo caso, mientras que el procesamiento analítico se espera que juegue un papel predominante en la comprobación de la hipótesis. Estas dos formas de razonamiento se deben ver como contribuyentes complementarios a la precisión global del proceso de razonamiento clínico, cada uno influenciando al otro22.
De la discusión anterior se desprenden varias implicaciones relevantes a la educación médica. Es importante favorecer en el médico en formación el desarrollo del razonamiento clínico a través de ambos métodos: el reconocimiento de patrones (no analítico) y el hipotético-deductivo (analítico), con el objeto de contribuir a la toma de decisiones finales más precisas23,24,25. Es fundamental exponer a todos los estudiantes a diversas estrategias para inducirlos en el razonamiento clínico, tanto desde el punto de vista hipotético deductivo y de patrón. Lo anterior implica que los educadores clínicos desarrollen consciencia y creatividad para incrementar las posibilidades de que sus alumnos se enfrenten al mayor número posible de casos pedagógicamente útiles24,25,26.
REFERENCIAS
1. Hipócrates, Aforismos. E.Littré, Oeuvres complétes d'Hippocrate, 10 vols., París, ed. Bailliére, IV, 459. [ Links ]
2. Viesca C, Ponce de León M, Sánchez M. Seminario: El Ejercicio Actual de la Medicina, Razonamiento clínico, UNAM. [ Links ]
3. Rodríguez CR. El razonamiento clínico y el razonamiento farmacológico en medicina» (PDF). Manual de prácticas de laboratorio (Distrito federal: Facultad de Medicina de la UNAM) Mexico 2011:457-472.
4. Barrows, H.S., Tamblyn, R.M., Problem Based Learning: an Approach to Medical Education, New York: Springer, 1980.
5. Schuwirth LW, van der Vleuten CP. Different written assessment methods: what can be said about their strengths and weaknesses? Med Educ 2004; 38: 974-9. [ Links ]
6. Ridderikhoff, J., Methods in Medicine, Boston/Dordrecht / London, Kluwer Academic Publishers, 1989:80.
7. Hipócrates, Epidemias, I, 5, E. Littré, ed., Oeuvres complétesd'Hippocrate, ed. cit., II, 635.
8. Norman, G.R., Research in clinical reasoning: past history and current trends, Med Educ, 39, 2005, 418-427.
9. Round, A., Introduction to clinical reasoning, J Eval Clin Pract, 7, 2001, 109-117.
10. Schmidt HG, Norman GR, Boshuizen HP. A cognitive perspective on medical expertise: theory and implications. Acad Med 1990; 65: 611-21. [Erratum, Acad Med 1992; 67:287.] [ Links ]
11. Chang RW, Bordage G, Connell KJ. The importance of early problem representation during case presentations. Acad Med 1998; 73:Suppl:S109-S111.
12. Bordage G, Lemieux M. Semantic structures and diagnostic thinking of experts and novices. Acad Med 1991; 66: Suppl: S70-S72.
13. Becker H, Geer B, Hughes EC, Strauss AL. Boys in white: student culture in medical school. Chicago: University of Chicago Press, 1961.
14. Merton RK, Reeder LG, Kendall PL. The student-physician: introductory studies in the sociology of medical education. Cambridge, MA: Harvard University Press, 1957.
15. Eva KW. What every teacher needs to know about clinical reasoning. Med Educ 2005; 39:98-106. [Erratum, Med Educ 2005; 39:753.] [ Links ]
16. Bayes, Thomas (1763). «An Essay towards solving a Problem in the Doctrine of Chances.». Philosophical Transactions of the Royal Society of London 53:370-418
17. Norman G. Research in clinical reasoning: past history and current trends. Med Educ 2005;39: 418-27. [ Links ]
18. Porth CM. Introducción a la fisiopatología. México. Lippincott Williams & Wilkins. 2011: 19-24.
19. Cox M, Irby DM. Educational Strategies to Promote Clinical Diagnostic Reasoning. N Engl J Med 2006; 355:2217-25 [ Links ]
20. Weinstein MD, Fineburg HU, Elstein AS, et al. Clinical decision analysis. Philadelphia, PA: W.B. Saunders, 1980.
21. Wigton RS. Use of linear models to analyze physicians' decisions. Med Dec Making 1988; 8: 241-52. [ Links ]
22. Carraccio C, Englander R. Evaluating competence using a portfolio: a literature review and Web-based application to the ACGME competencies. Teach Learn Med 2004; 16:381-7. [ Links ]
23. Coderre S, Mandin H, Harasym PH, Fick GH. Diagnostic reasoning strategies and diagnostic success. Med Educ 2003; 37:695-703. [ Links ]
24. Chang RW, Bordage G, Connell KJ. The importance of early problem representation during case presentations. Acad Med 1998;73:Suppl:S109-S111.
25. Nendaz MR, Bordage G. Promoting diagnostic problem representation. Med Educ 2002; 36:760-6 [ Links ]
26. Epstein RM, Hundert EM. Defining and assessing professional competence. JAMA 2002; 287:226-35. [ Links ]














