INTRODUCCION
La conmoción cerebral es común en jóvenes y niños menores de 15 años en Estados Unidos, casi medio millón según los Centros de Control y Prevención de Enfermedades el 2011 (1) y el punto de entrada al sistema de atención médica es la Atención Primaria en un 81%, el departamento de emergencias en un 11,7% y solo el 5,2% en las clínicas de atención especializada, lo que demuestra que los pediatras y los médicos de primer nivel deben estar bien entrenados para comprender (4), identificar, evaluar y manejar una Lesión Cerebral Traumática Leve y sus secuelas. (2)
El síndrome post conmoción cerebral (SPC) es una secuela muy común (4) de la conmoción cerebral (CC), que es una forma de Lesión Cerebral Traumática Leve (LCTL) y tiene mayor impacto en la población pediátrica. Los niños están en mayor riesgo en comparación con los adultos debido a diferencias anatómicas y estructurales tales como forma y tamaño de la cabeza, contenido de agua en el cerebro, vascularización, mielinización, y músculos del cuello más débiles. (1) A menudo, los términos de conmoción cerebral y Lesión cerebral traumática leve se usan indistintamente y (2-4) representan el 75% de todas las lesiones de la cabeza. (4) Las lesiones relacionadas con el deporte o con la recreación son una gran preocupación y representan el 8,9% de las lesiones en la escuela secundaria y las tasas aumentan con la práctica de deportes de contacto. (1) Estos datos fueron obtenidos gracias a la información de los atletas, padres o entrenadores ya que solo el 12% de las conmociones se atienden en el departamento de emergencias. (3)
El diagnóstico de conmoción cerebral es desafiante porque los síntomas varían de paciente a paciente, son auto informados, sutiles y los estudios de imagen convencionales pueden o no revelar anomalías mínimas. Sin un entendimiento y evaluación adecuados, el síndrome post conmoción cerebral (SPC) puede no ser diagnosticado. (1) (3)
El diagnóstico precoz es imprescindible para un correcto manejo y recuperación de la conmoción cerebral. Los médicos necesitan entender la definición de conmoción cerebral, mecanismo de lesión, manejo y complicaciones, porque la recuperación varía ampliamente de un individuo a otro, es esencial examinar a los pacientes para detectar síntomas, y restringir actividades tanto física como cognitiva mientras persistan los síntomas y retornar gradualmente a las actividades normales. (1)
En nuestra institución se atendieron 400 pacientes con el diagnóstico de Traumatismo Cráneo Encefálico (TEC) (un diagnóstico que corresponde a Traumatismo intracraneal - S06 en el CIE 10 e incluye a la conmoción cerebral y lesión traumática cerebral), en consulta externa y emergencias según datos del SICE 2018, no encontramos ningún diagnóstico equivalente en el sistema SICE antes de realizar el estudio.
Por lo mencionado, estimamos que los pacientes que fueron atendidos en el Hospital del Niño con diagnósticos de TEC (Traumatismo intracraneal - S06 CIE 10), mostraron sintomatología compatible con SPC más no fueron diagnosticados ni orientados en su recuperación.
Al analizar los aspectos arriba descritos, identificamos que existe un vacío de conocimiento respecto a los datos estadísticos y diagnóstico sobre el síndrome post conmoción cerebral, nos planteamos a explorar la casuística y plantearnos la siguiente cuestión ¿Cuál es la prevalencia del síndrome post conmoción cerebral en pacientes que fueron atendidos en el Hospital del Niño Dr. Ovidio Aliaga Uría de julio a octubre de 2019?
MATERIAL Y MÉTODO
Se realizó un estudio descriptivo longitudinal, con delineamiento de cohorte en el Hospital del Niño “Dr. Ovidio Aliaga Uría”, zona Miraflores del departamento de La Paz. La población de estudio enroló 56 pacientes menores de 15 años internados o atendidos en consultorio externo de la unidad de Emergencias. Cincuenta cumplieron los criterios de inclusión del estudio: Motivo de consulta por Lesión Traumática Cerebral ocurrido entre las 2 a 48hrs previa su entrevista, ser diagnosticado de Traumatismo Cráneo Encefálico Leve a Moderado con o sin edema cerebral, edad mínima de 1 año, antecedente de conmoción cerebral, cumplir con los criterios de DSM-5 para síndrome post conmoción cerebral y aceptación de los padres y compromiso de culminar el estudio. El periodo de seguimiento de cada caso desde el primer contacto con el personal médico del Hospital fue de 3 meses, de julio y octubre. Culminaron el estudio 45 pacientes.
La recolección de los datos fue realizada por el investigador haciendo registro en una ficha de datos que contenía las siguientes variables: Sociodemográficas (Edad, sexo y fecha de atención), relacionadas a la enfermedad actual (Motivo de Internación y/o consulta, antecedente de contusión previa, tiempo de internación, y el SCAT5 modificado como instrumento de diagnóstico y seguimiento del Síndrome Post conmoción cerebral.
Se evaluó a cada paciente de forma individual en 5 entrevistas planificadas en la sala de Neurocirugía o consultorio según circunstancia y conveniencia. La primera entrevista (T0) fue el mismo día de su internación o atención en consulta de emergencias, la segunda (T1) a la semana, la tercera (T2) al mes, la cuarta (T3) al segundo mes y la última entrevista (T4) al tercer mes.
Se construyó una herramienta que recopiló y organizó los criterios del síndrome de conmoción cerebral de la CDC 2010, ACE 2013 (Evaluación de Conmoción Aguda), SAC (Evaluación Estándar de la Conmoción Cerebral) y SACT 5 (Herramienta de Evaluación de Conmoción cerebral) que incorpora el puntaje de coma de Glasgow y el Score de Maddocks, además de servir como cribado de acuerdo a la edad y en conjunto con un examen físico dirigido evaluó el equilibrio y la coordinación. Estas fueron las herramientas para la evaluación de la conmoción cerebral inicial y se adaptaron casillas de seguimiento para evaluar en cada entrevista los síntomas referidos por el paciente y/o los padres en una escala determinada para cada síntoma. (1)
El investigador fue capacitado y entrenado previamente sobre los procedimientos, instrumentos e instructivos diseñados para la recolección de la información, así como para el control de calidad de los datos, en un tutorial audiovisual en el sitio web de Alphabets Inc. - YouTube; Disponible de forma gratuita en: https://youtu.be/gNoadxx37_E
ETAPAS DEL ESTUDIO
a) Primera entrevista (T0): Se aperturó la ficha de datos para la recolección de variables sociodemográficas y referentes a la enfermedad actual, además de un examen físico dirigido y la lista de control de síntomas de la herramienta de diagnóstico y evaluación. Se orientó sobre el diagnóstico, la recuperación y retorno gradual a las actividades cotidianas mediante un folleto informativo que se entregó al paciente y padre o madre acompañante.
b) Segunda entrevista (T1): Examen físico dirigido y lista de control de síntomas de evaluación y seguimiento. Se orientó sobre riesgo de Síndrome de segundo impacto y retorno gradual a las actividades académicas, recreativas y/o deportivas.
c) Tercera (T2), Cuarta (T3), Quinta (T4) entrevista: Examen físico dirigido y lista de control de síntomas de evaluación y seguimiento. Se determinó si existe síndrome post conmoción al persistir cualquier síntoma por más de 4 semanas (1-3-4), se realizó seguimiento durante el tiempo de estudio y se refirió a subespecialidad en caso de persistir los síntomas por más de 3 meses.
ANALISIS ESTADISTICO
Para el análisis descriptivo de los datos fueron utilizadas medidas de tendencia central y dispersión (frecuencia, media, promedio y desviación estándar) y proporciones (porcentajes). Para el análisis inferencial se emplearon pruebas de correlación (chi-cuadrado y Fischer). Se adoptó un nivel de significación de p<0,05. Los datos obtenidos registrados en las fichas de datos fueron tabulados por la Sra. Paola Alarcón - Técnico Superior en Secretariado Ejecutivo en el paquete Excel para Windows 10, y el análisis de los datos estadígrafos se realizó en el paquete informático IBM SPSS (Statistical Package for the Social Sciences, SPSS Inc, Chicago) versión 25.0 para Windows.
RESULTADOS
Los pacientes estudiados tuvieron una edad media de 5 años (DS +3,59), entre 1 y 13 años de edad, de los cuales 48,9% (n=22) eran varones y 51,1% (n=23) mujeres, repartidos en 46,7% (n=21) lactantes, 51,1% (n=23) preescolares / escolares y 2.2% (n=1) adolescentes. El 95,6% (n=43) ingresó con el diagnóstico de Traumatismo Cráneo Encefálico Leve con Glasgow de 14 a 15.
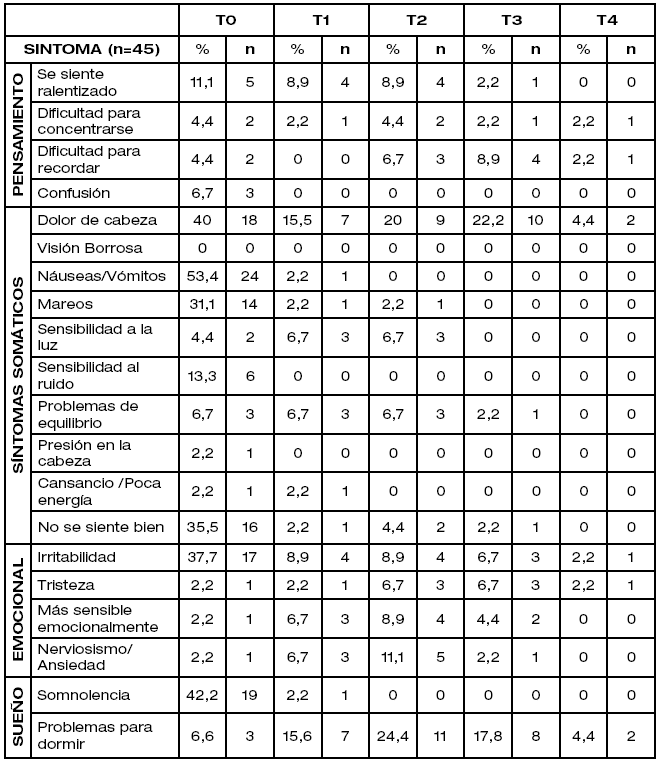
En cuanto a los mecanismos de la lesión los agrupamos de la siguiente manera; caída de una altura menor a un metro (40%), caída de una altura mayor a un metro (28,9%), caída de su propio plano (22,2%) y contusión directa (8,9%). El tiempo de permanencia hospitalaria en el caso de pacientes que han requerido internación fue de una mediana de 4 días (DS +1,96). Los síntomas referidos por los padres o pacientes se resumen en la TABLA 1.
Los datos nos muestran una prevalencia del 22,2% (n=10) de síndrome post conmoción cerebral hasta el segundo mes de seguimiento (T3) y esta reduce a 6,6% (n=3) hasta el tercer mes (T4).
Los pacientes que reportaron persistencia en leve intensidad de los síntomas después de los 3 meses, que fueron derivados a subespecialidad.
DISCUSIÓN
Los términos conmoción cerebral (CC) y Lesión Traumática cerebral Leve (LTCL) a menudo se usan indistintamente, aunque la conmoción cerebral se define como un síndrome clínico que puede superponerse con una lesión cerebral traumática leve, moderada o grave, que históricamente se ha basado en la puntuación de coma de Glasgow.(2)
La conmoción cerebral es causada por agitación del cerebral después de una lesión, la Academia Americana de Neurología define conmoción como una alteración biomecánica en la función cerebral, generalmente involucrando las áreas de la memoria y orientación, y puede o no incluir la pérdida de la conciencia. (1)
El Congreso Americano de Medicina de Rehabilitación, los Centros para el Control y Prevención de Enfermedades (CDC), la Organización Mundial de la Salud (OMS), y la Asociación Americana de Psiquiatría (APA) tienen criterios propuestos para conmociones cerebrales:
El CDC enumera los signos y síntomas de LTCL de la siguiente manera:
“... un proceso fisiopatológico complejo que afecta al cerebro, inducido por fuerzas biomecánicas traumáticas secundarias a fuerzas directas o indirectas en la cabeza”. La LTCL es causada por un golpe o sacudida en la cabeza que interrumpe la función del cerebro. Esta alteración de la función cerebral es típicamente asociada con los hallazgos de neuro imagen estructural normal (es decir, tomografía computarizada, resonancia magnética). Además, presentar al menos uno de los siguientes síntomas: No ser capaz de recordar eventos antes o después de un golpe o una caída, parecer aturdido, falta de concentración, torpeza, hablar o responder preguntas lentamente, pérdida de la conciencia (incluso brevemente), mostrar cambio en el estado de ánimo, el comportamiento o cambios de personalidad, dolores de cabeza, náuseas, vómitos, visión doble o borrosa, vértigo, sensibilidad a la luz o el sonido y depresión.
Las definiciones más aceptadas de Síndrome post conmoción cerebral (SPC) fueron creadas por la OMS para la Clasificación Internacional de Enfermedades 10a revisión (CIE-10), y por los comités de la APA responsables del Manual Diagnóstico y Estadístico de los Trastornos Mentales, quinta edición (DSM-5). (Ver FIGURA 1)
Los criterios de diagnóstico para SPC establecidos en 1992 por la CIE- 10 describen una la lesión inicial “ lo suficientemente grave como para causar una pérdida de conciencia” y el paciente debe seguir presentando al menos tres de los siguientes ocho síntomas dentro de las 4 semanas posteriores a la lesión: dolor de cabeza, fatiga, mareos, irritabilidad, dificultades para conciliar el sueño, dificultades de concentración, problemas de memoria / poca tolerancia al alcohol y estrés / situaciones psicosociales que provocan emociones.

DSM-5: Manual Diagnóstico y Estadístico de los Trastornos Mentales, 5ta edición; LTC: Lesión Traumática Cerebral. Fuente propia.
FIGURA 1 CRITERIOS DE LA DSM-5 PARA TRASTORNO NEUROCOGNITIVO MENOR Y MAYOR DEBIDO A UNA LESIÓN TRAUMÁTICA CEREBRAL (LTC)
El DSM-5 reemplazó el término “trastorno post conmoción” por “trastorno neuro cognitivo mayor o menor debido a una lesión cerebral traumática”. El debate sobre si el DSM- 5 sirve para aclarar o confundir es menos intenso actualmente, pero el término estándar de SPC todavía se usa clínicamente y tiene una base firme en el lenguaje médico de rutina. (4)
En resumen, el término síndrome post conmoción cerebral (SPC) describe la variedad de síntomas que se desarrollan en los siguientes horas y días posteriores a la lesión. (4)
La detección y el diagnóstico es difícil, más aún, en ausencia de signos físicos de trauma y el hecho de que los síntomas neurológicos físicos, cognitivos y conductuales se manifiestan en diferentes etapas del síndrome. Los síntomas de conmoción cerebral varían entre los individuos y normalmente se dividen en cuatro categorías. (TABLA 2) (1) La conmoción cerebral resulta en lesión funcional más que estructural, por lo tanto, los estudios de neuro imagen no detectarán la conmoción generalmente.
TABLA 2 CATEGORÍAS DE LOS SÍNTOMAS DE CONMOCIÓN CEREBRAL

Fuente: Centros para el Control y la Prevención de Enfermedades, Centro Nacional para la Prevención y el Control de Lesiones, 2010.
En nuestro estudio se verificó el motivo de internación según la Historia Clínica (HC) y Nota de Internación (NI) con predominio de vómitos/náuseas 28,9% (n=13), Irritabilidad 24,4% (n=11), Somnolencia 17,8% (n=8), pérdida de conciencia 7% (n=7), cefalea 8,9% (n=4) y otros síntomas (desorientación, mareos, amnesia, sentirse “atontado”), sin embargo en una la primera entrevista (T0) después de informar al paciente y los padres sobre los distintos síntomas mediante el Folleto informativo los síntomas se ordenaron de la siguiente manera: Náuseas/vómitos 53,4% (n=24), somnolencia 42,2% (n=19), cefalea 40% (n=18), Irritabilidad 37,7% (n=17), no sentirse bien 53,5% (n=16) y mareos 31% (n=14). Existiendo otros síntomas de menor proporción que son referidos por los pacientes o padres.
Entre los mecanismos encontrados los agrupamos en:
a) Caída menor a 1 metro; ya sea de la cama, columpio, aguayo (al intento de ser cargados), bicicleta y silla. El mecanismo corresponde en un 27% (n=12) al grupo de Lactantes.
b) Caída de más de 1 metro; ya sea del Naranjal, litera, barranco, vacío, gradas y resbalin. Un 13% (n=6) de Lactantes, preescolares y escolares presentaron este mecanismo.
c) Caída de su propio plano; por tropiezo, empujón, al jugar Fútbol, manejar patineta o al intentar hacer piruetas en el gimnasio. Mecanismo frecuente en preescolares y escolares (17,7% n=8).
d) Contusión directa con elemento sólido 8,9%; con tabla de madera de los Kioscos o Muebles. Un 6,6% (n=3) preescolares/escolares presentaron este mecanismo.
No hubo una correlación estadísticamente significativa entre grupos etarios y mecanismo de lesión, según Chi - cuadrado de Pearson 0,163 (p=<0,05).
Existen varias herramientas para el diagnóstico y evaluación del síndrome post conmoción cerebral, entre ellas la SCAT 5 para niños atletas de 5 a 13 años y mayores de 13 años que se han diseñado para ayudar a identificar y medir la gravedad de los síntomas a corto y largo plazo con. Otras que incluyen listas de control la de síntomas que permiten la auto información de los síntomas, entre ellas, la Escala de lesión de la cabeza, Evaluación cerebral abreviada de McGill, HeadMinder y Concussión Symptom Inventory. Las pruebas neuropsicológicas pueden ser de gran ayuda para identificar déficits cognitivos e incluyen herramientas escritas, como la prueba de hacer senderos, prueba de sustitución oral controlada, prueba verbal y de aprendizaje de Hopkins y la prueba de color y palabra de Stroop, así como evaluaciones basadas en informática, como HeadMinder y Cogsport, imPACT. Sin embargo, ninguna de estas es confirmatoria, pues la evaluación paralela debe incluir un examen físico, neurológico, así como pruebas de marcha y equilibrio. (1)
Es difícil estimar datos concluyentes en el estudio, puesto que la población de pacientes que cumplen con los criterios de diagnóstico es comprensiblemente heterogénea debido a la naturaleza variable, única de cada lesión en la cabeza, las condiciones pre mórbidas y las vulnerabilidades de cada paciente.(4)
La prevalencia se síndrome post conmoción cerebral (SPC) encontrada en el estudio fue 22 % y en relación con las reportadas en los estudios americanos revisados es similar, 11% (Barlow et al. 2010), 30% (2) y 20% (4). Es complicado comparar lo encontrado en esta investigación con estas cifras, puesto que en los estudios estadounidenses se afirma que las tasas altas de conmoción son relacionadas con el deporte; Rugby y Fútbol entre ellos, y los datos fueron informados por los entrenadores, los padres o el mismo atleta, en el lecho de la lesión y que solo el 12% de las conmociones cerebrales se presentan en los departamentos de emergencias.(3)
Las tasas de Lesión Traumática Cerebral en Estados Unidos también son más altas en lactantes y preescolares (entre 0 y 4 años de edad) aproximadamente un 25 a 50% en niños menores de 2 años (5), más alta en hombres. En nuestro estudio un dato homogéneo entre Lactantes y pre escolares/ escolares, 46,6% (n=21) y 51% (n=23) respectivamente, a predominio de las niñas. Pese a una alta prevalencia, 1 de cada 4 personas que sufren una Lesión Cerebral Traumática Leve no busca atención médica y esa cuarta parte no queda documentada.
Existen otros estudios de reporte de prevalencia en tropas militares estadounidenses del 20% y Deportistas, como punto de corte 18 años para niños y adulto, que solo ameritan nombrarlos. (1-4)
La presentación de los síntomas de acuerdo a su aparición y duración en cada periodo después de la conmoción y con fines prácticos según la bibliografía revisada se ha resumido en la siguiente tabla para su mayor entendimiento (TABLA 3), que discrepa notoriamente con los síntomas encontrados en nuestra población de estudio.
Las náuseas y la somnolencia son muy comunes después de la conmoción y se resuelven rápidamente (en cuestión de horas o días), se evidenció igual comportamiento en nuestro estudio; Náuseas 53,4% (n=24) (p=0,30), somnolencia 42,2% (n=19) (p=0,001), considerados SÍNTOMAS AGUDOS. Los síntomas como problemas para dormir 15,6% (n=7), sentirse ralentizado 8,9% (n=4), Irritabilidad 8,9% (n=4), sensibilidad a la luz, problemas de equilibrio, sentirse más sensible emocionalmente, nerviosismo y ansiedad 6,7% (n=3) se han clasificado como SÍNTOMAS TEMPRANOS ya que generalmente inician días o a la semana de la conmoción. Los problemas para dormir 24% (n=11) (p=0,75), Nerviosismo/ansiedad 11,1% (n=5) (p=0,557), sentirse ralentizado (p=0.613), irritabilidad (p=0,841), sensibilidad emocional 8,9% (n=4) (p=0.974), dificultad para recordar, sensibilidad a la luz y problemas de equilibrio 6,7% (n=3) se han clasificado como SÍNTOMAS TARDIOS ya que generalmente comienzan días o semanas posteriores a la lesión. La cefalea y el vértigo (problemas de equilibrio en nuestro estudio) abarcan todo el espectro y por lo general ocurre inmediatamente después de la lesión y a menudo se vuelve crónica. (4)
Los síntomas que presentaron 3 pacientes hasta el tercer mes (6,6%) fueron: Dificultad para concentrarse y recordar (P=0,613), cefalea (p=0,368), Irritabilidad (p=0,557) en un Lactante, tristeza (p=0,001) en un adolescente y problemas para dormir (p=0,368) en preescolares/escolares.
Uno de los principales síntomas y el tercero en frecuencia en nuestro estudio es la cefalea posterior a la conmoción 40% (n=18) (p=0,001), puede ser aguda o persistente según el tiempo de duración, dentro de los primeros 7 días de la conmoción y 3 meses respectivamente (según la Clasificación Internacional de las Cefaleas 2015) y se presenta en un 61% y 78%. (4) Las migrañas se pueden incrementar en magnitud después de la conmoción y síndrome post conmoción cerebral. (2)
El mareo se presenta en menos de la mitad de los pacientes, 31% (n=14) (p=0,001) en nuestra población, y el 25% continúa teniendo esta queja cuando se realiza la evaluación 1 año después de la lesión en adultos, sin embargo, no se pudo demostrar dicha aseveración en el presente estudio.
Otros posibles síntomas descritos incluyen visión borrosa, diplopía, tinnitus, sensibilidad a la luz o al ruido (10%) y aproximadamente 5% experimenta disminución del sentido del gusto y olfato. Los síntomas psiquiátricos están presentes en al menos 50% de los pacientes y pueden incluir irritabilidad, ansiedad, disforia, lo que generalmente se describe como un “cambio de personalidad”. (4) En el presente estudio no se encontró visión borrosa, tinnitus diplopía, ni disminución del sentido del gusto ni olfato, la sensibilidad a la luz y al ruido se presentó en 13,3% (n=6) en fase aguda y 6,7% (n=3) en periodo post conmoción cerebral. A diferencia, los síntomas psiquiátricos alrededor del 6,7% (n=3) en cada periodo, sin embargo, en los Lactantes con predominio del 37% (n=17) (p=0,009) como Irritabilidad.
La bibliografía consultada afirma que los pacientes con lesión traumática cerebral leve tienen más probabilidades de tener síntomas persistentes después de 3 meses en comparación con los que presentaron lesiones extra craneales como fracturas óseas. (2) Nuestro estudio se limita a 3 meses solamente y no se ha categorizado en pacientes con diagnóstico de fractura exclusivamente, tampoco se demostró correlación entre Glasgow y persistencia de los síntomas más allá del tiempo de recuperación normal.
El manejo adecuado de la conmoción cerebral es esencial para asegurar una adecuada recuperación y prevención de complicaciones, algunas fatales, como el síndrome de segundo impacto (SSI). Es imperativo que los pacientes se curen adecuadamente, con completa resolución de los síntomas antes de reincorporarse a las actividades normales (físico-cognitivas). Los individuos se recuperan a diferentes ritmos, los adultos más rápido que los niños, (3) por lo tanto, no hay un estándar de oro en el manejo y ninguna recomendación universal en cuanto al tiempo establecido. Se demostró que la conmoción cerebral produce deficiencias cognitivas que pueden dificultar el rendimiento académico del estudiante, (1) por lo que se recomienda hacer adaptaciones académicas para los estudiantes después de una lesión por conmoción cerebral. Incluidas las ausencias justificadas, los periodos de descanso durante el día escolar, el tiempo extendido en las tareas, la suspensión o escalonamiento de las pruebas y los tiempos de resolución, el alojamiento para la sensibilidad a la luz y el ruido, el uso de lectores y notificadores, sala de evaluación más pequeñas y tranquilas, asientos preferenciales en el salón de clases y provisión de tutores. Estas adaptaciones son legisladas en EEUU desde el 2014 y se aplica el plan 504 o Plan de Educación Individualizado (PEI), (1) estos programas de rehabilitación han demostrado mejoras en las puntuaciones de los síntomas post conmoción después de la Declaración de Zurich el 2013. (2-3)
Un adulto se recupera entre los 10 a 14 días aproximadamente, en cambio según una serie de revisiones sistemáticas en la Declaración de consenso de Berlín propone un periodo de recuperación de 4 semanas en niños. (3)
Nuestro estudio mostró un 4,4% (n=2) de pacientes que reportaron persistencia en leve intensidad de los síntomas después de los 3 meses, que fueron derivados a subespecialidad, presentaron Dificultad para concentrarse, dificultad para recordar, cefalea, irritabilidad. tristeza y problemas para dormir.
En base a lo anterior se plantean fases de recuperación y sus indicaciones (Ver FIGURA 2), aún sin una validez sólida. (3)
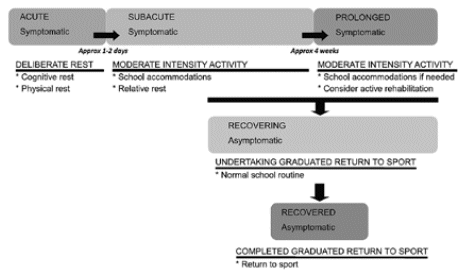
Fuente: Extraído de Manzanero S, Elkington L, Praet S, Lovell G, Waddington G, Hughes D. Recuperación post-conmoción cerebral en niños y adolescentes; una revisión narrativa. Journal of Concussion. 2017;1; 1-8.
FIGURA 2 FASES DE LA RECUPERCIÓN DEL SÍNDROME POST CONMOCIÓN CEREBRAL
En nuestro medio, no existe un instrumento validado de cribado por edad, ni protocolo de manejo institucional, más aún no existen legislaciones para un apoyo pedagógico en niños con SPC.
CONCLUSIONES
El síndrome post conmoción cerebral es una realidad local con el 20% de prevalencia en los pacientes atendidos por traumatismo Craneoencefálico, entendido como una complicación en la que los síntomas pueden persistir durante varias semanas o incluso meses. Aunque los síntomas de la conmoción cerebral generalmente se resuelven dentro de los primeros días o semanas de la lesión traumática, pueden continuar después del tiempo de resolución normal de 4 semanas y persistir incluso después de 3 meses de síndrome post conmoción cerebral. El síndrome post conmoción cerebral puede alterar la calidad de vida y el rendimiento escolar y deportivo. Sin un diagnóstico adecuado de conmoción cerebral, no se realizará la identificación del síndrome post-conmoción cerebral, lo que generará confusión y frustración en los pacientes. Se debe implementar una herramienta de cribado a todos los pacientes que ingresan con diagnóstico de TEC (Lesión intracraneal CIE-10), protocolizar el correcto diagnóstico y manejo en la recuperación de los pacientes en la institución y en sus unidades educativas o domicilio. Dar a conocimiento a los Ministerios de Salud y Deportes los resultados de estudios futuros para planificar un programa educativo alternativo en las unidades educativas mientras los pacientes se encuentren en periodo de recuperación. 1