INTRODUCCIÓN
El síndrome de la triada del abdomen en “Ciruela pasa” o Prune Belly (SPB) es una alteración congénita infrecuente, más habitual en varones, caracterizada por: a) Ausencia, deficiencia o hipoplasia de la musculatura de la pared abdominal, b) anormalidades del tracto urinario (megavejiga, megauréteres, persistencia del uraco, válvulas uretrales posteriores, hidronefrosis, degeneración quística y/o displasia renal) y c) criptorquidia bilateral. 1,2,3
Sin embargo, existen variantes como la falta de tejido prostático 1, asociados a defectos pulmonares, cardiacos, óseos y gastrointestinales. 2
Descrita por primera vez por Forhlich en 1839 en un niño con defecto de la musculatura abdominal lateral, pecho en quilla y criptorquidia bilateral, años después en 1895 Parker asoció este síndrome con malformaciones de las vías urinarias y en 1901 Sir William Osler acuñó el término Prune Belly (Ciruela pasa) por la similitud de la piel abdominal arrugada con aquella fruta. En 1950 Eagle y Barret recopilaron los casos de este síndrome y plantearon la triada actual. 5 Conocido en el pasado como síndrome de la ausencia de la musculatura abdominal y displasia mesenquimal. 4
La incidencia es de 1 en 30000 a 1 en 50000 nacidos vivos, con predominio en el varón 20:1 a 18:1(2-3) o bien, donde sólo 5% es mujer. Se calcula que 20% fallecen en el periodo neonatal (1, 4) y el pronóstico depende del grado de compromiso de la función renal en el momento del diagnóstico. 3
Existen contados estudios publicados en la literatura local y por tratarse de un síndrome infrecuente ponemos a consideración el siguiente caso clínico.
CASO CLÍNICO
Lactante de 4 meses producto del segundo embarazo, madre de 19 años de edad, con ecografía prenatal a la semana 21º de gestación que reportó imagen compatible con una mega vejiga (FIGURA 1). Se planificó y realizó la derivación vesico-amniótica (primer tiempo) a la semana 22 de gestación y evacuación de la vejiga por catéter implantado in útero. Al evidenciar su obstrucción semanas más tarde, se obtiene por cesárea de urgencia, nace un producto único vivo, masculino de 34 semanas de edad gestacional por examen físico, con Apgar 7 al minuto y 8 a los 5 minutos, peso 2300 g y talla 42 cm. Se realizó la derivación vejigo-cutánea al nacimiento (cistostomía en un segundo tiempo) y cistoscopía diagnóstica (tercer tiempo) e ingresó a la UCIN del Hospital de La Mujer donde ha requerido aporte de Oxigeno por CPAP por un día, posterior retiro progresivo de aporte de oxígeno. Recibió antibióticos y profilaxis con Cefalexima y se decide la transferencia al Hospital del Niño a las 36 semanas de edad gestacional corregida.
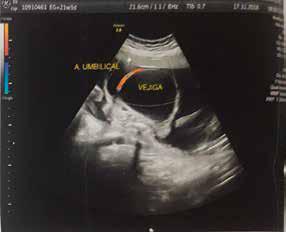
Figura 1. Imagen hipoecogénica de 50 x 60 mm con un continente hiperecogénico de pared vesical engrosada y doppler de arteria umbilical; compatible con Megavejiga. Fuente: Propia
FIGURA 1 ECOGRAFÍA PRENATAL
Examen físico de ingreso: Neonato estable, consciente, activo reactivo, normocoloreado con adecuada hidratación en tugumentos y sin datos de dificultad respiratoria. Abdomen con piel laxa, arrugada y pliegues cutáneos semejantes a una ciruela pasa, se visualiza el peristaltismo de las asas intestinales, en región umbilical el orificio de la fistula vesical con emergencia de líquido amarillo pajizo (orina) a la presión, a la auscultación ruidos hidroaéreos presentes normo activos, no impresiona dolor a la palpación, genitales con ausencia bilateral de testículos en bolsa escrotal. Extremidades con tono y trofismo conservado, inversión de planta de los pies, llenado capilar menor a 2 segundos. Estado neurológico activo, reactivo, con buen reflejo de succión, sin datos de focalización.
Se realizó un abordaje multidisciplinario hasta el alta hospitalaria y defunción del paciente al quinto mes de vida en su domicilio.
Para su mejor comprensión analizaremos la evolución por esferas clínicas.
Aspecto Genético: Se confirma el diagnóstico clínico de síndrome de ciruela pasa y se descartan trisomías asociadas con estudio citogenético en el laboratorio de la Facultad de Medicina de la UMSA (Cariotipo 46, XY sin alteración numérica ni estructural).
Aspecto Psicológico: La joven madre recibió apoyo psicológico desde el diagnóstico prenatal, en la última entrevista previa a su alta hospitalaria se comenta que ha superado la etapa de aceptación y que procesó el duelo. Se inicia el plan de atención anticipada (PAA) para el desenlace final. 7
Aspecto Nutricional: Ingresa y egresa con desnutrición secundaria grave y talla baja (L/E < p3 y P/E < p3). Cabe resaltar que no encontramos tablas de referencia del síndrome de estudio para una correcta valoración nutricional.
Aspecto Cardiológico: Mediante una Ecocardiografía se detecta un foramen oval permeable mínimo sin repercusión hemodinámica y DAP cerrado farmacológicamente al 4to día con paracetamol. Se planifica control evolutivo.
Aspecto Hematológico: Los hemogramas de control mostraron variación en las plaquetas y serie blanca cronológicamente, paralelos a los procesos infecciosos recurrentes, incluso la sepsis por K. pneumoniae tratada. Ante los frecuentes descensos de los valores de la hemoglobina a rango de Anemia grave, se indicó transfusiones de paquete globular según peso, recibió un total de 8 hemotransfusiones.
Aspecto Inmunológico: Ante el antecedente de retraso en la caída del condón umbilical momificado (21 días) se planteó descartar alguna inmunodeficiencia primaria, se solicitaron estudios en sangre (serología para IgG, IgA, IgM, y test de fagocitosis con nitroazul de tetrazolio “NAT”) que no se efectivizaron por razones económicas al no ser servicios del Seguro Integral de Salud. Se completaron las vacunas hasta el segundo mes (según el PAI nacional) hasta su Alta Hospitalaria.
Aspecto infectológico: Cursó por infecciones urinarias recurrentes, tratadas con cuatro ciclos de antibióticos parenterales, el cultivo de orina aisló Klebsiella pneumoniae sensible a meropenem, al no contar con ese insumo en el LINAME se trató con Imipenem. Posterior a un examen general de orina, hemograma que mostraba normalidad y uro cultivo con ausencia de desarrollo bacteriano se inició profilaxis.
Aspecto Nefrológico: Con los valores séricos de azoados fue categorizado en daño renal agudo (KDIGO 2012) desde su nacimiento, además se documentó la persistencia del Uraco, displasia multiquística de riñón izquierdo y ureteroectacia bilateral, por lo que progresó a Enfermedad renal crónica (ERC). Atravesó por hiperkalemia y acidosis metabólica secundaria que fueron controladas con Carbonato de calcio.
Al conseguir una precaria estabilidad en la función renal se realizó la gammagrafía renal estática y dinámica con fase diurética en el Instituto Nacional de Medicina Nuclear (INAMEN) con el fin de definir mejor la anatomía y función renal 2 que reportó una función glomerular conservada con un grave compromiso funcional izquierdo, sin eficiencia en la excreción secundaria a dilatación y daño renal, curva renal retentiva con importante dilatación pielocalicial sin eficiencia de excreción y ausencia bilateral de respuesta al estímulo diurético que se correlaciona con obstrucción.
Con esos argumentos y los azoados elevados se estadificó la Falla renal, sin embargo, la terapia de sustitución renal (diálisis peritoneal) no fue una opción por la presencia de la fístula vejigo-cutánea con orificio en la pared abdominal y la contraindicación para instalar el catéter Tenckhoff. Egresa con tratamiento Oral para ERC.
Aspecto Urológico: El Hospital de Clínicas brindó la mencionada especialidad y realizó los procedimientos descritos, posteriormente en el seguimiento se instaló una sonda uretral para planificar el cierre de la fístula vejigo-cutánea por segunda intención, con una evolución desfavorable, obstrucción de la luz y fuga peri sonda en repetidas oportunidades. Se indicó vendaje compresivo y curaciones planas una vez cerrada la fístula sin presentar débito en 48 horas corridas. A la semana del cierre ocurre el retiro accidental e inesperado de la sonda uretral con reapertura de la fístula vejigocutánea y el intento de instalar otra sonda rígida siliconada no tuvo éxito.
Egresa con diuresis espontánea y seguimiento por consultorio externo para cierre por segunda intención de la fístula.
Aspecto osteomuscular: No se evidenció hemivértebras en las placas radiográficas, ambos pies padecían Talipes (equino varo) y mostraba escoliosis que corregía con el cambio de posición. Fue valorado y seguido por Ortopedia.
Aspecto Neurológico: Se describió un franco retraso en el desarrollo psicomotor para la edad cronológica. No se llegó a realizar PEAV por la defunción. La ecografía transfontanelar era normal.
Egresa con los diagnósticos de: Lactante menor (4 meses de vida), Síndrome de Prune Belly (hipoplasia de músculos abdominales, criptorquidia bilateral, urétero-hidronefrosis y displasia renal multiquística izquierda) complicado con fístula vejigo cutánea, enfermedad renal crónica bajo manejo, sepsis a foco urinario tratado, Pie equino varo en seguimiento, retraso del desarrollo psicomotor secundario, desnutrición aguda grave secundaria y talla baja.
A las dos semanas posteriores a su alta hospitalaria, la madre nos comunica el desenlace fatal del paciente.
DISCUSIÓN
A modo de revisión se coteja las opciones terapéuticas ofrecidas al paciente a lo largo de su vida, en el marco de las limitaciones técnicas de nuestro precario sistema de salud nacional.
Etiopatogenia
La causa durante la embriogénesis está en discusión, postulándose 3 teorías: a) Obstrucción en el tracto de salida de la vejiga por estenosis, atresia o válvulas de uretra posterior, b) Trastorno del desarrollo en la placa intermedio lateral del mesodérmo durante la embriogénesis temprana entre la sexta y décima semana de gestación. c)
Disgenesia del saco vitelino y alantoides.
Comstock describió la presencia de una única arteria umbilical, por lo que afirma que la malformación ocurre en la 4ta semana de vida. (4
En nuestro caso no hubo relación familiar del síndrome, la madre afirmó no consumir cocaína como una causa teratológica descrita por Chasnoff y cols. 1
Clasificación
El paciente corresponde a la variedad Prune Belly verdadero por la falla en la pared abdominal, el compromiso de las vías urinarias, la persistencia del uraco y la criptorquidia confirmada por ultrasonografía. Aunque algunos autores sugieren reconsiderar el diagnóstico en ausencia de criptorquidia, existe la variedad Pseudo Prune Belly, triada parcial o incompleta para las mujeres que no presentan malformación en las vías urinarias (2), y la variedad Pseudo pseudo Prune Belly para quienes la única manifestación es la flacidez de la pared abdominal (introducido por Díaz Pardo y cols). 1,2,3
Según el compromiso genitourinario y la probabilidad de mortalidad, Berdon (CUADRO 1) propone tres grados en este síndrome.
CUADRO 1 COMPROMISO GENITOURINARIO SEGÚN BERDON CARACTERÍSTICAS
| GRADO I | GRADO II | GRADO III |
|---|---|---|
| Anomalías urinarias severas (displasia renal) asociada con Hipoplasia pulmonar por oligohidramnios. | Compromiso moderado de las vías urinarias, con o sin trastorno respiratorio asociado. | Alteraciones urinarias leves, sin afección de la función renal. |
| Mortinatos o fallecerán en el periodo neonatal por insuficiencia renal o insuficiencia respiratoria | La función renal mejora con tratamiento quirúrgico con una sobrevida de 80% | La mortalidad en baja |
Adaptado de: Mata L, Chávez S. Síndrome de Prune Belly: revisión de la literatura a propósito de un caso. Rev Hosp Jua Mex. 2013;80(2):134-137
El paciente no corresponde cabalmente a un grado I ni II por la patología renal, mostró una estable clínica respiratoria y la placa radiográfica AP de tórax no reveló imágenes compatibles con hipoplasia pulmonar, descartándola desde el nacimiento.
Diagnóstico
El diagnóstico al nacimiento es clínico ante la ausencia del tono abdominal con el aspecto arrugado y algunas vísceras palpables al momento del examen físico. (1, 2)
El diagnóstico prenatal mediante ultrasonografía es útil, pero dependerá de la gravedad de la presentación. Se sugieren los siguientes cardinales de obstrucción de uretra: Dilatación de la vejiga (signo del ojo de herradura), dilatación de la uretra proximal y engrosamiento de la pared vesical. Un estudio la catalogó a la ecografía prenatal como la herramienta más poderosa para el diagnóstico temprano. 5
En nuestro paciente de descartó asociación VACTERL-H y secuencia POTTER con la presencia de ambos riñones en la ecografía de rastreo abdominal, placa radiográfica sin hemivértebras, examen físico completo, ecografía transfontanelar y estudio ecocardiográfico.
Se descartó clínicamente algunas Trisomías asociadas (cromosomas 13, 18 y 21) descritas en la literatura, y posterior respaldo de estudio de cariotipo de sangre periférica. 1
Entre las deformidades musculo esqueléticas asociadas (45-50%), se describen el pie zambo, luxación congénita de caderas, pectus excavatum, ausencia de extremidades, artrogrifosis y escoliosis. (1-2-3-4) Los defectos cardiacos asociados (10%) son el DAP, la CIA, la CIV y Tetralogía de Fallot. El uraco persistente o divertículo asociado con uraco se presenta en 25 a 50% de los casos. 1,2,3
Tratamiento quirúrgico
Dependiendo de la gravedad y diagnóstico prenatal se puede realizar la cirugía intrauterina derivativa con el fin de descomprimir la vejiga y evitar el oligohidramnios y de esta forma aminorar el daño renal y consiguientemente detener sus consecuencias, entre ellas, la afección pulmonar.
CUADRO 2 PRONÓSTICO SEGÚN ESTUDIO DE LABORATORIO DE LA ORINA FETAL PARA
| VALORES URINARIOS | PRONÓSTICO FAVORABLE | PRONÓSTICO DESFAVORABLE | RESULTADOS: ORINA FETAL |
|---|---|---|---|
| Sodio | < 90 mMol/L | > 100 mMol/L | No detectado |
| Cloro | < 80 mMol/L | > 90 mMol/L | No detectado |
| Osmolaridad | < 108 mOsm/L | > 200 mOsm/L | (*) |
| Calcio | < 7 mg/dL | > 8 mg/dL | 6,6 mg/dL |
| Proteínas totales | < 20 mg/dL | > 40 mg/dL | 1,6 mg/dL |
| β-2 microgloulina | < 6 mg/L | > 10 mg/L | (*) |
Adaptado de: Maita F, Panozo S, Verástegui D, Hochstatter E, Niño de Guzmán O, Zegarra W. Síndrome de Prune Belly: diagnóstico y manejo pre y postnatal. Presentación de dos casos. Gac Med Bol. 2013;36(1):35-38. (*) NO se realizó por falta de reactivos.
Se planificó la cirugía in útero una vez estudiada la muestra urinaria fetal para determinar el pronóstico y la factibilidad de la intervención. 3 (CUADRO 2)
Primer tiempo: Se realizó la derivación vesico-amniótica a la 22º semanas de gestación, bajo guía ecográfica con aguja Veress, se obtuvo aproximadamente 120ml de orina, se armó el catéter mono J-6Fr cortando por la mitad y se acopló con alambre guía bajo intervencionismo ecográfico. Se evidenció disminución de los diámetros vesicales y se documentó el flujo a través de la derivación vesico-amniótica con ultrasonografía doppler. (FIGURA 2)
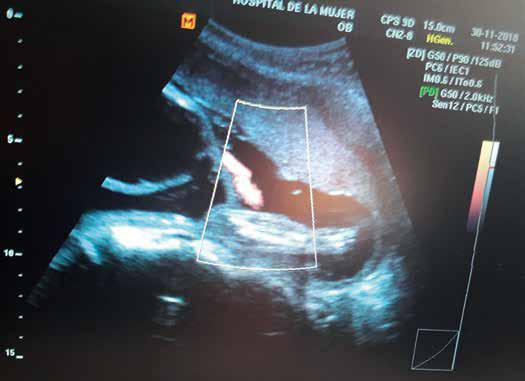
Figura 2. Ultrasonografía Doppler detecta el flujo de orina fetal que drena al amnios, mostrando el éxito de la colocación del catéter mono J-6Fr in útero. FUENTE PROPIA
FIGURA 2 SEGUNDO TIEMPO QUIRÚRGICO: DERIVACIÓN VESICO-AMNIÓTICA
Segundo tiempo: Al nacimiento fue sometido a la derivación vejigo-cutánea y cierre del desperfecto en la pared abdominal. Con drenaje de la orina al exterior. (FIGURA 3)
Figura 3. Secuencia de la descompresión vesical percutánea al nacimiento. Y clásica imagen del abdomen en ciruela pasa. FUENTE PROPIA
FIGURA 3 TERCER TIEMPO QUIRÚRGICO: DERIVACIÓN VEJIGO-CUTÁNEA
Tercer tiempo: La Uretro-cistoscopía diagnóstica posterior; describió un trayecto uretral permeable, la ausencia de válvulas posteriores de la uretra, aparente esfínter hipertónico, vejiga complaciente aumentada de volumen, meatos ureterales simétricos con permeabilidad aparente y la presencia de una fístula vesico-cutánea.
En el caso de la variedad Pseudo Prune Belly y Pseudo pseudo Prune Belly se puede planificar la corrección quirúrgica de la pared abdominal, sin embargo, la laxitud de la pared puede corregirse fácilmente con fajas.
En casos de agenesia se ha hecho la plicatura de la pared con fines estéticos y psicosociales solamente. El procedimiento se justifica si favorece a la mecánica ventilatoria (tos más fuerte) y si facilita la micción y la defecación. Por vía intraperitoneal (plicatura de Monfort) o por vía extraperitoneal por laparoscopía. 2
Pronóstico
Depende de la gravedad y compromiso del sistema renal según la clasificación propuesta por Berdon al momento del diagnóstico. 4
La intervención quirúrgica intrauterina derivativa tiene consigo el fin de aminorar el compromiso de la función renal al descomprimir la vejiga y evitar oligohidramnios, sin embargo, dependerá de la edad gestacional en la que se detecta la anomalía, Shilpa et al determinan que la intervención ≤ 20 semanas tiene un pronóstico precavido, a las 20-24 semanas es desfavorable si se encuentra alteración en los laboratorios o estudios de gabinete y >24 semanas es desfavorable 6. La hipoplasia pulmonar es la causa de muerte en 30 a 50% de neonatos con síndrome de Prunne Belly.
Los Pseudo pseudo Prune Belly a menudo son infértiles, y la fertilidad de las mujeres con Pseudo Prune Belly depende de las malformaciones a nivel del aparato reproductor. 2
La orquidopexia temprana es importante en los niños con SPB ya que previene la aparición de malignidad. 2 Todos son susceptibles a infecciones urinarias recurrentes. (1, 2, 3, 4, 5)
Conocer la embriogénesis, diagnóstico prenatal, clasificación y alternativas terapéuticas según la función renal coadyuvan a un adecuado manejo multidisciplinario.















