Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Médica La Paz
versión On-line ISSN 1726-8958
Rev. Méd. La Paz v.27 n.1 La Paz 2021
CASOS CLÍNICOS
ASCITIS QUILOSA O QUILOPERITONEO, UN DESAFIO DIAGNOSTICO Y UN RETO EN EL TRATAMIENTO CONSERVADOR PARA EL CIRUJANO GENERAL: PRESENTACIÓN DE UN CASO Y REVISIÓN DE LA LITERATURA
CHILOSA ASCITES OR QUILOPERITONEO, A DIAGNOSTIC CHALLENGE AND A CHALLENGE IN THE CONSERVATIVE TREATMENT FOR THE GENERAL SURGEON: PRESENTATION OF A CASE AND REVIEW OF LITERATURE
Dr. Gonzalo Flores Cruz1, Dr. Mauricio Vicente Aguila Gómez2, Dr. Alejandro Lazo Vargas3, Dr. Eddy Roger Marconi Poma4
1 Cirujano General - Laparoscopista Jefe de Servicio Cirugía General
2 Cirujano General - Laparoscopista
3 Cirujano General - Laparoscopista
4 Jefe de Servicio Emergencias
CENTRO DONDE SE REALIZO EL TRABAJO DE INVESTIGACION: SERVICIO DE CIRUGÍA GENERAL, LAPAROSCOPIA Y ENDOSCOPIA CENTRO DE ESPECIALIDADES CLINICO - QUIRURGICAS JESUS OBRERO EL ALTO, LA PAZ - BOLIVIA
Responsable: Dr. Mauricio V. Aguila Gómez
E-mail: b_realcb4@hotmail.com
Celular: 718-57376
RESUMEN:
La "Ascitis Quilosa o Quiloperitoneo", es una entidad clínica rara con incidencia baja y de difícil diagnóstico, poco conocida alrededor del mundo sobre todo en la comunidad quirúrgica, misma que fue descrita por primera vez en 1691.
El objetivo del presente artículo es exponer un caso de Ascitis Quilosa o Quiloperitoneo, diagnosticado y tratado en el Centro de Especialidades Clínico - Quirúrgicas Jesús Obrero, en un paciente masculino de 36 años; tras la revisión de antecedentes quirúrgicos, sintomatología, semiología, estudios imagenológicos, laboratoriales, y la revisión sistemática de la literatura; se llegó al diagnóstico final. Además se enfocara no solo conocimientos históricos, etiológicos y fisiopatológicos, sino medios diagnósticos y planes terapéuticos estandarizados conservadores, que implica tomar en cuenta en esta patología una vez diagnosticada; siendo esta una manera de acumular experiencia en el adecuado manejo y a su vez aportar a la literatura médica nacional en el levantamiento epidemiológico y casuístico de esta variedad rara y poco frecuente patología abdominal.
Palabras claves: ascitis quilosa, cirugía toraco-abdominal, fistula, nutrición
ABSTRACT:
The “Chilosa Ascites or Quiloperitoneo”, is a rare clinical entity with low incidence and difficult to diagnose, little known around the world especially in the surgical community, which was first described in 1691.
The objective of this article is to expose a case of Chilosa Ascites or Quiloperitoneo, diagnosed and treated at the Center for Clinical Specialties – Surgical Jesus Obrero, in a male patient of 36 years; after reviewing surgical backgrounds, symptomatology, semiology, imaging, laboratorial studies, and systematic review of literature; the final diagnosis was reached. In addition, it will focus not only historical, etiological and pathophysiological knowledge, but also conservative diagnostic means and standardized therapeutic plans, which involves taking into account this pathology once diagnosed; this being a way to accumulate experience in the proper management and in turn contribute to the national medical literature in the epidemiological and casuistic uprising of this rare and rare abdominal pathology variety.
Keywords: chilosa ascites, thoraco-abdominal surgery, fistula, nutrition
INTRODUCCION:
El sistema linfático es encargado de recoger y aportar al sistema venoso la linfa y el quilo, es una ruta accesoria por la cual lípidos, proteínas y líquido extracelular del espacio intersticial regresan a la circulación sistémica; además de cumplir una función inmunológica realizando la absorción de bacterias y detritus del intersticio, que posteriormente serán opsonificadas y fagocitados. Casi todos los tejidos del cuerpo tienen circulación linfática, compuesta de conductos con válvulas en una sola dirección, por ende su flujo normal alcanza de 2 a 4 lts. En 24 Hrs. Aristóteles fue el primero en mencionar el sistema linfático; pero el verdadero descubridor de la circulación linfática fue Gaspare Asellio de Cremona en 1622, demostró la presencia de numerosos cordones blanquecinos paralelos al intestino mientras realizaba una autopsia a un perro, inicialmente creyó que eran nervios, pero cambió de parecer cuando los seccionó y emanó líquido de ellos; estos hallazgos fueron el inicio para su publicación posterior De lactibus sive lacteis venis; y que sirvió de base para que William Harvey descubriera la circulación sistémica. (1)
Las vías linfáticas son drenadas por 2 colectores terminales: la gran vena linfática derecha que concentra linfáticos supra diafragmáticos del hemicuerpo derecho; el conducto torácico que concentra linfáticos del resto del cuerpo y su desembocadura en la vena subclavia, descubierto por Jean Pecquet en 1647. Su origen está marcado por la Cisterna de Pecquet a nivel de la 1ra y 2da vértebra lumbar, detrás de la aorta, que concentra los troncos linfáticos subdiafragmáticos del cuerpo. Rudbeck, cuatro años más tarde, aclaró el curso de los vasos linfáticos intestinales; la existencia de válvulas en el sistema linfático la descubrieron Swammerdam y Ruysch, en 1664. (2)
La acumulación intraperitoneal anormal de linfa o quilo por extravasación en la cavidad abdominal, se define como "Ascitis Quilosa o Quiloperitoneo", por disrupción u obstrucción de la circulación linfática a nivel torácico o abdominal; se reconoce de manera característica al realizar una paracentesis, se obtiene macroscópicamente líquido ascítico de aspecto blanco opaco similar a la leche debido a la presencia de quilomicrones. Sin embargo la definición en sentido estricto y final, e independientemente del aspecto, está fundamentada microscópicamente por la concentración plasmática de triglicéridos cuando ésta excede la hallada (> 200 mg/100 ml). (3)
Fue descrita por primera vez por Morton en 1691, luego de practicar paracentesis en un paciente masculino de 18 meses, con tuberculosis diseminada. Virchow describió un caso de ascitis quilosa en un recién nacido con trombosis de vena subclavia; en el siglo XVII se reconoció el trauma como la principal factor causal de ascitis quilosa. (4)
Existen varias causas; las más comunes son: a) Malignas; linfoma (50-60%), cáncer de seno, páncreas, colon, testículo, riñón, próstata, ovario, sarcoma de Kapossi y tumores carcinoides. b) Cirrosis; (0,5%-1%), síntoma de aparición tardía. c) Infecciones; tuberculosis peritoneal en zonas endémicas, pacientes con inmunosupresión y desnutrición. La filariasis causada por W. Bancrofti; en pacientes VIH la infección por M. avium intracellulare. d) Congénita; en niños; Sd. de Klippel-Trenaunay; Sd. de la uña amarilla. e) Inflamatoria; radioterapia abdominal, pancreatitis aguda, pericarditis constrictiva; fibrosis retroperitoneal idiopática o Sd. de Ormond, sarcoidosis, mesenteritis retráctil, enfermedad de Whipple. f) Postoperatoria; aneurisma de aorta abdominal (81%), derivaciones mesocavas y esplenorrenales, disección linfática retroperitoneal, manipulación de vena cava inferior, implantación de catéteres de diálisis peritoneal, trasplante hepático, cirugía cardiotorácica de diferente causa. g) Postraumática; trauma abdominal abierto/cerrado, lesión duodeno pancreático, compromiso del hiato aórtico; estallido de la cisterna del quilo.(5)
Los mecanismos fisiopatológicos se basan en la obstrucción o disrupción de los conductos linfáticos. Se propusieron 3 mecanismos para el desarrollo de ascitis quilosa: 1. Fibrosis linfática primaria, por obstrucción maligna e infiltrado de los conductos linfáticos o la cisterna del quilo, genera dilatación subserosa de linfáticos, posterior extravasación a la cavidad peritoneal. El efecto crónico del aumento de presión, produce depósito de colágeno en la membrana basal de los linfáticos y deterioro de la capacidad absortiva, se manifiesta por enteropatía perdedora de proteínas, esteatorrea y desnutrición.
2. Exudación de linfa a través de las paredes de linfáticos retroperitoneales, forman una fístula hacia la cavidad peritoneal (linfangiectasia congénita).
3. Dilatación retroperitoneal de vasos linfáticos (megalinfáticos), por obstrucción del conducto torácico o la cisterna del quilo; se puede observar en casos de pericarditis constrictiva o falla cardiaca. (6)
CASO CLINICO:
Paciente masculino de 36 años, acude por cuadro clínico de 3 meses de evolución, sin causa desencadenante; caracterizado por distensión abdominal progresiva, dolor abdominal cólico de leve intensidad difuso, pérdida de peso progresivo; 3 días previos cursa con estado nauseoso y vómitos en varias oportunidades gastrobiliares, aumento de volumen de extremidades inferiores, hiporexia y malestar general.
Sin antecedentes de enfermedades sistémicas; antecedentes quirúrgicos de quistectomia pulmonar izquierda por quiste hidatídico (año 2000), colecistectomía vía abierta (año 2017), niega alergias.
Al ingreso, paciente en regular estado general, álgido afebril, piel y mucosas deshidratadas y pálidas. Signos vitales: F.C.: 90 lat./min, P.A.: 80/60 mmHg, F.R.: 24 resp./min., T: 36.5°C. Tórax posterior izquierdo evidencia cicatriz quirúrgica de 20cm de longitud, Examen cardiaco normal. Pulmones con murmullo vesicular disminuido en campo pulmonar izquierdo superior e inferior abolido. Abdomen distendido de forma difusa, cicatriz en hipocondrio derecho oblicua de 15cm y masa en región umbilical de 6cm de diámetro reductible nodolorosa, RHA(+) hipoactivos, blando deprescible no doloroso, no signos de peritonismo, signo de onda ascítica (+), se percute matidez hídrica cambiante y difusa; extremidades inferiores con edema Godet (++), pulsos conservados, no datos de empastamiento, Hommans (-) y Olow (-) bilateral. Resto de examen semiológico normal, consciente y orientado, Glasgow 15/15.
Laboratorios de ingreso: glóbulos rojos 4.07.000mm3, Hematocrito 38%, Hemoglobina 12.2g/%, glóbulos blancos 14.800mm3, cayados 4%, segmentados 80, glicemia 80mg/dl, creatinina 2.4mg/ dl., T. protrombina 12seg., actividad 100%; transaminasas (TGO 14UI/L y TGP 16 UI/L), amilasa 132 U/L, proteínas 3.6 g/dl, albumina 2.0 g/dl, electrolitos (sodio 147mEq/L, Potasio 2.9mEq/L, Cloro 107mEq/L); examen general de orina no patológico.
Ecografía rastreo abdominal de ingreso reporta líquido libre en cavidad en abundante cantidad y aumento de la ecogenicidad a nivel renal bilateral.
Por los hallazgos, paciente fue hospitalizado en el servicio de medicina interna para protocolo de estudio, con los diagnósticos de: "Síndrome constitucional, Síndrome ascítico edematoso en estudio, fracaso renal en estudio, anemia secundaria, desnutrición calórica proteica, deshidratación leve".
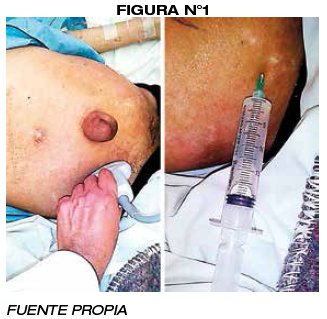
Inicia terapéutica con dieta hiposodica, hidratación parenteral, albumina humana, diuréticos endovenosos. Solicitan interconsulta con cirugía, durante valoración previo consentimiento informado de procedimiento, se realiza paracentesis diagnostica/evacuatoria guiada por ecografía, obteniéndose debito blanquecino claro +/-5000ml; mismo es enviado para citoquimico, citológico, cultivo y antibiograma además de BK. (FIGURA N°1)
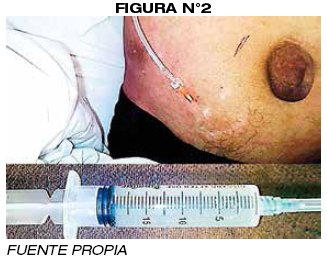
Paciente que 24hrs. post internación cursa con distensión abdominal abrupta y dificultad respiratoria; se realizar nueva paracentesis evacuatoria obteniéndose +/-9000ml de líquido blanquecino mismo que se manda a laboratorio para cuantificación de triglicéridos, dicho procedimiento nuevamente se repitió en una tercera sesión a las 72hrs. se obtuvo 6000ml. (FIGURA N° 2)
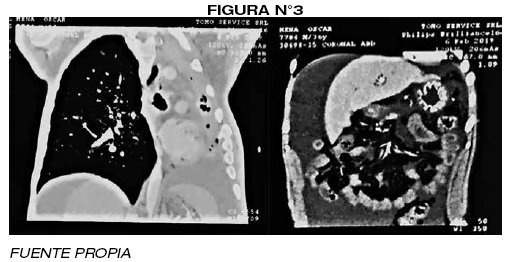
Entre los estudios imagenologicos complementarios solicitados: T.A.C. de abdomen: contrastada importante ascitis, T.A.C. de tórax: contrastada reporta, perdida completa de volumen del pulmón izquierdo, hiperinsuflacion compensadora de pulmón derecho y adenopatías mediastinicas (FIGURA N° 3)
Los resultados solicitados del estudio de líquido ascítico fueron: (Cuadro N°1)

Tras junta médica entre especialidades tratantes, además de la disquisición de datos clínicos-semiológicos persistentes y exacerbados; de exámenes complementarios sugestivos; se llega al diagnóstico presuntivo final de: "Síndrome ascítico edematoso por ascitis quilosa/quiloperitoneo, desnutrición calórica proteica, fracaso renal agudo prerenal, anemia secundaria".
Basados en los nuevos datos y la revisión sistemática de protocolos de tratamiento conservador de ascitis quilosa, se decide reajuste precoz del esquema terapéutico: a) dieta: hiposodica hiperproteica - hipercalorica, triglicéridos de cadena mediana (ovoterapia y carne), suplemento vitamínico vía oral 3 veces al día b) Fisioterapia: integral y respiratoria c) solución parenterales: glucosadas 10% más agregados vitamínicos [complejo B y vitamina C] 1000ml/día, aminoácidos 500ml/día d) diuréticos: de asa y ahorradores de potasio: furosemida 20mg EV/12hrs. y espironolactona 100mg VO/día e) antibioticoterapia: ceftriaxona 2 g EV/24hrs f) análogo de la somatostatina: octreotido 0,5mg EV/8hrs.
Paciente tuvo una evolución clínica/semiológica lenta favorable; con remisión de síntomas, disminución progresiva de la distensión abdominal y de los edemas en extremidades inferiores. En relación a la medicación se fue descontinuando gradualmente basado en la evolución y datos laboratoriales de control solicitados durante su internación, además que solo en una ocasión más se realizó paracentesis paliativa; es dado de alta a los 20 días de internación en buenas condiciones generales. Se hiso seguimiento al paciente semanalmente hasta dos meses posteriores, no se evidencio recidiva.
DISCUSIÓN
La ascitis quilosa o quiloperitoneo, es una patología rara y poco frecuente en la literatura mundial que pocos cirujanos conocen; por ende en muchos casos de difícil diagnóstico y difícil manejo, siendo así como resultado una larga y costosa estancia hospitalaria. Su incidencia mundial es 1:187.000 ingresos hospitalarios, cuyo aumento obedece a que cada día se realizan más cirugías por patologías complejas y/o neoplásicas avanzadas tanto torácicas como abdominales en cualquier grupo etareo y genero de pacientes. La mortalidad depende de las patologías desencadenantes; en casos de neoplasias o malformaciones congénitas, es de 40-90% por complicaciones como sepsis, desnutrición e inmunológicas por la enfermedad de base; en caso de ser de causa postoperatoria, tiene una mortalidad muy baja de 7,7-11%. (7)
El diagnóstico clínico debe ser objetivo, enfocar todos los estudios para ascitis: adecuada historia clínica basada en sígno-sintomatologia aguda o crónica; asociar un examen físico completo, y tomar en cuenta antecedentes quirúrgicos, viajes (aspectos endémicos), traumas, enfermedades hepátorenales de base e historia heredofamiliar. La bibliografía nos reporta síntomas: a) frecuentes: distensión abdominal 81%, irritación peritoneal 11%, dolor abdominal 3%, edema en extremidades inferiores 3%, diarrea 1%, disfagia 1%, malestar 1%, anorexia1%. b) Poco frecuentes: pérdida de peso, náuseas, adenomegalias, saciedad temprana, fiebre, disnea y diaforesis nocturna.
Dentro los hallazgos físicos: onda ascítica (+), estigmas de cirrosis (ictericia, eritema palmar, angiomas en araña, encefalopatía), masas palpables abdominales-cervicales sugieren malignidad, alteraciones en la auscultación que indican derrames pleurales y edema de miembros inferiores.
Se puede recurrir a la paracentesis diagnostica como primer recurso; dentro del estudio de cualquier ascitis, evidencia las características ya mencionadas del quilo; posteriormente pude ser terapéutica en presencia de dificultad respiratoria en el paciente.
Dentro los estudios imagenologicos: a) ecografía de abdomen diagnostica la presencia de líquido; b) TAC de abdomen contrastada; ayudará a evaluar la presencia de masas retroperitoneales.
c) la linfogammagrafía; el Gold standard, muestra la anatomía linfática y sitios de fuga siendo así diagnóstica y terapéutica ya que nos da la posibilidad de embolizacion radioguiada, además de control porque evalúa la respuesta al tratamiento instaurado; pero por ser un procedimiento tedioso y con complicaciones no se recomienda de forma sistemática, salvo el paciente sea sometido a reparación quirúrgica del sistema linfático y se necesite ubicar más específicamente el sitio de escape.(8)
La literatura consultada, hace énfasis en el manejo conservador propuesto por varios autores que comprende un conjunto de medidas que deben de ser progresivas y escalonadas; basado en 3 principios esenciales: 1) mantenimiento o mejora de la nutrición, 2) disminución de la tasa de formación de quilo y 3) corrección de trastornos subyacentes.(9) (10)
Estos 3 preceptos se desglosan en: a) Suspensión de la vía oral inicial. b) Dieta con triglicéridos de cadena mediana, absorbidos directo al sistema portal c) Nutrición parenteral parcial/total. d) Somatostatina y/o análogos - octreotido propuesta por Ulibarri y Col. (0,1mg/8hrs. con un mecanismo de acción no completamente entendido, disminuye la secreción gástrica, pancreática, intestinal, el flujo sanguíneo portal y esplácnico contribuyendo a disminuir la producción linfática). e) Suplementos vitamínicos. f) Paracentesis. g) Cirugía (Derivaciones peritoneo venosas solo en casos que el tratamiento conservador falla). (11)(12)
Todo lo referido anteriormente tiene el fin del cierre del punto de fuga de la "fistula linfática interna", esto debido a que varios estudios evidenciaron que el tratamiento quirúrgico conllevaba a altos índices de fracasos y/o recidivas postoperatorias. (13)
El paciente que nos tocó tratar tenía varios factores descritos en la literatura, para la aparición de esta patología tal el caso de antecedentes quirúrgicos, acotar que cursaba con signo-sintomatología crónica frecuente y poco frecuente igual mencionada en los artículos consultados; en relación al diagnóstico fue en base a la paracentesis realizada la cual no solo evidencio el aspecto macroscópico del débito obtenido sino microscópico con la cuantificación de triglicéridos dando positivo para el mismo. Se completó con otros estudios imagenologicos que ayudaron a descartar otras patologías. Si bien la linfografia es el estudio de elección para este cuadro, no es de rutina y tampoco está al alcance en nuestro medio por lo cual no se solicitó. En relación al tratamiento conservador, se tomó la conducta correcta no solo basada en la revisión sistemática realizada sino siguiendo los parámetros de manejo de las fistulas abdominales, propuestos por Chapman y Sheldon; con resultados exitosos y comparables a los descritos en la literatura.
Finalmente indicar que no todos los cuadro patológicos a los cuales nos enfrentemos tienen que tener un desenlace quirúrgico; más al contrario antes de tomar la mencionada conducta, debemos de recurrir a todas las opciones terapéuticas que tengamos para ofrecer a los pacientes, siendo así menos cruentos, agresivos e invasivos, tal cual fuimos con este caso en particular de ascitis quilosa o quiloperitoneo, con un tratamiento médico - conservador satisfactorio.
AGRADECIMIENTOS:
A nuestros pacientes y familiares, por depositar no solo su salud en nuestras manos sino una esperanza de vida, así fortaleciendo nuestra capacidad resolutiva e intelectual en el campo de la investigación clínico - quirúrgica basado en la evidencia.
CONFLICTO DE INTERESES:
Los autores declaran no tener ningún conflicto de interés
REFERENCIAS:
1. De la Torre V., Cruz S., Ayala N., Cervantes A., Tapia E., Sandoval M., Espinoza A., Ascitis quilosa como manifestación inicial de cáncer de colon, Med Int Méx 2014;Vol. 30: Pág. 99-107
2. Ares J., Pellejero P., Díaz L., Villazon F., Martin A., Méndez E., Martínez C., Ascitis quilosa pos laparoscopia abdominal revisión de descripción de un caso, España, Nutr Hosp. 2015; 31(4): Pág.:1874-1878
3. Pamo O., Caballero J., Alfaro J., Quiloperitoneo como forma de presentación del linfoma intestinal difuso: reporte de caso, Rev Med Hered 18 (3), 2007, Pág. 155-160
4. Jiménez C., Ascitis quilosa, presentación de un caso y revisión de la fisiopatología, 2004 - Vol. 19 Nº 2 Rev Colomb Cir, Pág. 76-84
5. Solarana J., Placencia J., Vincenh M., Carralero M., Zapata Y., Reporte de un paciente con quiloperitoneo postraumático no iatrogénico, 2013, Rev Habana Cuba, Pág. 375-380
6. Pérez B., Palomeque A., Hernández M., Navarro F., Jiménez J., Ascitis quilosa asociada a pancreatitis aguda, Rev Chil Cir. Vol 66 - Nº 5, Octubre 2014; Pág. 467-473
7. Vilar A., Garcia F., Mendía E., Gómez J., Ascitis quilosa tras colecistectomía presentación de un caso, Rev. cir. 2019; 71(3): Pág. 253-256
8. Ortega J, Ambros A., Gómez M., Ascitis quilosa tras cirugía de aorta abdominal, Med Intensiva, España, Oct 2000, Pág. 321-323
9. Martínez J., Luque E., Suarez R., Blanco R., Fistulas enterocutaneas postoperatorias, Gac Med Mex Vol. 139 N°2, 2003, Pág. 144-151
10. Neveuc R., Fernández R., Buchcholtz M., González M., Rodríguez J., Trujillo C., Oddo D., Manejo conservador de la fistula quilosa postoperatoria con somatostatina, Rev Chilena de Cirugía Vol. 58 N°3, Santiago de Chile, Jun 2006, Pag. 219-223
11. Roldan O., Fernández A., Martínez E., Díaz J., Martin V. Gómez C., Tratamiento dietético de la ascitis quilosa postquirúrgica: caso clínico y revisión de la literatura, Hosp. Vol. 24 N°6, Madrid nov/dic, 2009, Pág. 748-750
12. Castillo F., Marín D., Linares F., Osorio A., Ascitis quilosa postraumática tratada con nutrición parenteral total y octreotido, Revista Cubana de Cirugía. 2018; 57(1) Pág.: 1-7
13. Zarate F., Oms L., Mato R., Balaguer C., Sala J., Campillo F., Eficacia del octreotido en el tratamiento de la fistula quilosa asociada a enfermedades pancreáticas, Soc Cir Barcelona España, abril 2013, Pág. 237-242