Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Médica La Paz
versão On-line ISSN 1726-8958
Rev. Méd. La Paz vol.25 no.2 La Paz 2019
EDUCACIÓN MÉDICA CONTÍNUA
GUÍAS DE ATENCIÓN, GUÍAS DE PRÁCTICA CLÍNICA, NORMAS Y PROTOCOLOS DE ATENCIÓN
Ac. Dr. Oscar Vera Carrasco*
* Profesor Emérito de Pre y Postgrado de la Facultad de Medicina-Universidad Mayor de San Andrés. Diplomado en Educación Superior. Especialista en Medicina Crítica y Terapia Intensiva • Email: oscar4762@yahoo.es
INTRODUCCIÓN
La estandarización de los procesos de atención medica mediante las clásicas normas de diagnóstico y tratamiento, implementada a nivel mundial hace ya muchos años atrás, con el desarrollo de la epidemiologia, la Medicina basada en la evidencia y la investigación en los Servicios de Salud, le han otorgado en la actualidad nuevas dimensiones.
Las Guías de Atención, Guías de Práctica Clínica y Protocolos de Atención son instrumentos para mejorar la calidad de la atención de las personas. Permite estandarizar los criterios para evaluarla, ya que con estos instrumentos se da mayor importancia a las intervenciones efectivas, basadas en pruebas científicas y se desalienta la utilización de otras intervenciones de efectividad dudosa.
La razón principal para la existencia de las Guías o Protocolos, es contar con términos de referencia o parámetros que permitan valorar la calidad de la atención que se ofrece. La práctica de atención a las personas es variable, tanto en la utilización de los recursos de salud como en los resultados obtenidos, atribuibles a las diferencias en la oferta de servicios y a la disparidad en la prestación de los mismos.
Las guías de atención y sus respectivos protocolos, permiten resolver este tipo de variabilidad, ya que definen la secuencia, duración y responsabilidad de cada equipo o proveedor, para la atención a las personas; esto optimiza las actividades del personal de los servicios, en el abordaje de los problemas o situaciones de salud, con lo que se logra mejorar la utilización del tiempo, de los recursos y mejorar la calidad de la atención.
Esta metodología debe aplicarse a lo solicitado, en lo referente a la atención de las personas, en el Manual de Normas Nacionales de Atención Clínica del Ministerio de Salud y Deportes. Con este aporte mediante este artículo, se pretende brindar a todos los integrantes de los equipos de salud de las instituciones públicas y privadas de nuestro país, una introducción a los elementos básicos de la calidad asistencial, el cual obviamente puede ser mejorado con la abundante bibliografía especifica existente.
MARCO CONCEPTUAL
Está ampliamente demostrado que en los procesos de atención médica de las personas con el mismo problema de salud, a menudo reciben diferentes evaluaciones o tratamientos, con las consiguientes diferencias en los resultados clínicos, además de variaciones en los costos.
Por consiguiente, es necesaria la adopción de procesos de estandarización en dichos procesos de atención, la que supone gestionar un cambio cultural, organizativo y profesional, que permita estandarizar los conocimientos de los profesionales, y la comprensión de los beneficiosos aportados por el uso de estos, tales como: cambio de actitudes entre los profesionales por la interiorización de que las recomendaciones mejoran los cuidados; cambio de comportamiento, de modo que la práctica clínica tenga en cuenta las recomendaciones; por último, cambio en los resultados clínicos y en la salud de la población, mejorando la calidad de la atención, la salud y satisfacción del paciente.
Importancia de la normalización en la práctica clínica
En torno a la gestión clínica, hemos establecido la importancia de la normalización de las prácticas clínicas. Ella ayuda a resolver los problemas de variabilidad mediante la elaboración de documentos basados en la evidencia científica disponible.
En la cultura sanitaria se ha ido reconociendo progresivamente la importancia de la normalización de las prácticas clínicas, como instrumentos de información dinámica que establecen pautas para optimizar la atención de cada paciente. A pesar de eso, no hay un criterio común para denominarlas y se encuentran bajo diferentes nombres, como pautas, vías, guías de prácticas clínicas, protocolos. En nuestro medio es importante establecer la diferencia conceptual entre Guía de práctica clínica (GPC), Normas de atención clínica (NAC), Protocolo, Algoritmo y Vías clínicas, para lo cual se presentan las siguientes definiciones.
Definiciones
La Guía de Práctica Clínica (GPC)
Existen numerosas definiciones acerca de las GPC, como las siguientes:
Son "Directrices elaboradas sistemáticamente para asistir a los clínicos y a los pacientes en la toma de decisiones sobre la atención sanitaria adecuada para problemas clínicos específicos"
"Son una propuesta que apoya la decisión del médico en la elección de procedimientos y conductas que se ha de seguir ante un paciente en circunstancias clínicas específicas, para mejorar la calidad de la atención médica, reducir el uso de intervenciones innecesarias, ineficaces o dañinas, facilitar el tratamiento de los pacientes con el máximo beneficio y disminuir al mínimo el riesgo de daño". Sackett DL, 1985.
"Las guías clínicas son recomendaciones sistemáticas basadas en la evidencia científica disponible, para orientar las decisiones de los profesionales y de los pacientes sobre las intervenciones sanitarias más adecuadas y eficientes en el enfoque de un problema específico relacionado con la salud en circunstancias concretas". Field y Lohr, 1990. Conllevan asimismo, un sistema de evaluación del proceso y de los resultados, así como del grado de su utilización.
Según el Instituto de medicina de los Estados Unidos de Norteamérica, son "Recomendaciones desarrolladas sistemáticamente para ayudar a los profesionales y a los pacientes en la toma de decisiones informadas sobre la atención sanitaria más apropiada, la elección de las opciones diagnósticas o terapéuticas más adecuadas en el enfoque de un problema de salud o un cuadro clínico específico".
Lo ideal es que las guías se elaboren con el método de la MBE (Medicina Basada en la Evidencia) que se sustente en la investigación científica, la experiencia del personal de salud y la autonomía de los pacientes. Pero como eso exige gran consumo de recursos, tiempo y significa cierto grado de complejidad, otra opción posible es la adaptación local de guías ya elaboradas con el método de MBE y validadas. Este proceso tiene aceptación general y sirve para mejorar el sentido de pertenencia que los profesionales locales tendrán frente a este instrumento. La adaptación de GPC exige búsqueda, identificación, revisión y análisis de GPC válidas antes de decidir cuáles recomendaciones adoptar y que sirvan de base para su aplicación a nivel local.
Las GPC son documentos esencialmente orientadores, que resumen la mejor evidencia disponible, sobre la efectividad de las intervenciones utilizadas en el manejo de un problema o situación de salud. Este documento puede ser la base para elaborar una guía de atención, que contiene declaraciones desarrolladas sistemáticamente para ayudar al personal de salud y al paciente en las decisiones sobre el cuidado de salud apropiado de un cuadro clínico específico.
En síntesis, las GPC son un conjunto de recomendaciones desarrolladas de forma sistemática para ayudar a los profesionales de la salud y a los pacientes en la toma de decisiones sobre la atención sanitaria más apropiada, seleccionando las opiniones diagnósticas y terapéuticas más adecuadas en el abordaje de un problema de salud o condición clínica especifica.
El método principal de estas GPC son las "Revisiones Sistemáticas de la Literatura". Con frecuencia incluyen una calificación de la calidad de la evidencia que apoya cada recomendación. Además de todo lo anterior, las GPC engloban desde las actividades puramente clínicas, hasta la promoción de la salud y prevención de la enfermedad, junto con los aspectos evaluativos. Son recomendaciones, que carecen por tanto, del carácter de obligatoriedad de otros elementos normativos, como el que se describirá a continuación.
Por último, las guías tienen por objeto ocuparse de problemas concretos de salud; y pueden referirse a diagnósticos clínicos específicos, a grandes síndromes o a condiciones clínicas generales. La hipótesis subyacente a las GPC es considerar que una actuación adecuada en el momento oportuno de cada fase de la historia natural de la enfermedad. Lo que supone evitar el inicio de muchas patologías, producir una mejora en su pronóstico y en la calidad de loa pacientes, reducir las complicaciones y provocar una disminución de los costos asociados en las fases más avanzadas.
En otros términos, el método más eficiente para decidir la mejor actuación sanitaria puede ser la búsqueda de una GPC válida, cuyo proceso para el desarrollo y evaluación de las GPC se debe orientar a los resultados. El alcance de la guía dependerá de la definición de la población a la que está dirigida y los objetivos que se persigue con la aplicación de la guía.
Limitaciones en el uso de GPC:
• Su elaboración y adaptación consume recursos y tiempo.
• Es preciso mantenerlas actualizadas.
• Su existencia no asegura su utilización.
• Suelen despertar resistencia en los usuarios potenciales.
• El sistema puede tener dificultades para su uso idóneo (organización, recursos, sistemas de información adecuados para su evaluación).
Norma de Atención Clínica
La Real Academia de la Lengua Española, en su diccionario define con norma, según su segunda acepción, de la siguiente forma: "regla que se debe seguir o a que se deben ajustar las conductas, tareas, actividades, etc.". Desde el campo del derecho cuando se habla de una norma, se habla de un instrumento que regula y existe obligación en su cumplimiento.
La norma de atención contiene información semejante a una guía de atención o una guía de práctica clínica, pero esta tiene carácter impositivo a nivel del país y debe ser cumplida por todo centro de salud pública y seguros de salud. En Bolivia, el Ministerio de Salud es el encargado de emitir las Normas Nacionales de Atención Clínica.
Este documento es un conjunto de normas de diagnóstico y tratamiento, la que incluye técnicas y procedimientos de aplicación fundamental que regulan la actuación del equipo de salud de los establecimientos de salud. Es importante remarcar que una norma al ser de cumplimiento obligatorio, no solamente busca una atención al usuario con equidad y calidad, sino también protección al profesional que se acoge en su praxis a estas normas y de eventualidades que estén al margen de la normalidad en la relación causa efecto del proceso salud enfermedad.
Por otro lado, estas normas denominadas en nuestro país como Normas nacionales de atención clínica (NNAC), servirán para aplicar el control de su implementación y aplicación mediante instrumentos estandarizados, con el objeto de medir el impacto del documento así como el desempeño de los usuarios internos, logrando de este modo el continuo perfeccionamiento de la prestación de servicios en general y de estas normas en particular.
Es importante tener presente que la aplicación de las mismas, están dirigidas esencialmente a personas que se caracterizan por presentar respuestas generalmente similares; sin embargo, existen diferencias peculiares que tienen que ver con la idiosincrasia o la predisposición hereditaria, que hacen que se deban aplicar otras alternativas que pueden o no estar presentes en este documento, debido a que el profesional médico permanentemente se encuentra desarrollando su desempeño en un área de incertidumbre, lo que le obliga no solo a una constante actualización sobre los avances científicos y tecnológicos, sino también a mantenerse pendiente de la respuesta del paciente o usuario a las acciones que aplica.
Las Normas de Atención Clínica (NAC), que contienen fundamentos clínicos específicos para el diagnóstico, tratamiento y rehabilitación de las patologías de mayor prevalencia, tienen como objetivo fundamental constituirse en el respaldo técnico para el proveedor de la atención, como base del Sistema Único de Salud, pero también para información que ayuda a interactuar con seguridad con los pacientes y usuarios.
Están organizadas siguiendo las directrices de la décima Codificación Internacional de Enfermedades CIE-10. Esta clasificación agrupa las enfermedades según criterios, como ser los sistemas orgánicos, eventos vitales, etiología o por el tipo de efecto provocado, con el propósito de favorecer los procesos de diagnóstico, tratamiento, referencia oportuna y rehabilitación según el tipo de nivel de atención del establecimiento como parte integrante de la red de servicios.
Hacen énfasis en los siguientes aspectos: definición por tipo de patología, codificación CIE 10, nivel de resolución, criterios de diagnóstico clínico, exámenes complementarios de laboratorio y gabinete, tratamiento (medidas generales y específicas) tratamiento quirúrgico, criterios de referencia y retorno, en algunos temas se han añadido criterios de hospitalización, de alta, observaciones y/o recomendaciones finalizando con el acápite de medidas preventivas higiénico dietéticas y orientación en servicio, domicilio y comunidad. Pueden incluir de acuerdo a necesidad, otros parámetros tales como etiología, factores de riesgo, clasificación, diagnóstico diferencial, complicaciones.
Las NAC estructuradas en unidades que presentan entidades nosológicas de mayor prevalencia, cuyos contenidos tienen tres componentes: las actividades y procedimientos de aplicación fundamental, las normas de atención propiamente dichas y las fichas técnicas, que a continuación se detallan.
a) Las actividades y procedimientos de aplicación fundamental en la atención de Salud tienen que ver con situaciones que implican procesos generales, quetodo operador de salud debe aplicar en forma regular, que se refieren a aspectos y actividades relacionadas principalmente con los contenidos de cada Unidad, como por ejemplo la prevención de estilos de vida no saludables, el cuidado prenatal, consulta odontológica, consulta ginecológica, uso racional de medicamentos y otras situaciones de la relación con el paciente que se presentan, respetando los ciclos de vida (nacimiento, niñez, adolescencia, adultez, ancianidad.), eventos importantes en el ámbito de la consulta ambulatoria o en las salas de hospitalización (admisión consentimiento informado, indicaciones, exámenes complementarios etc.).
La aplicación apropiada de aspectos y actividades de aplicación fundamental en la Atención de Salud mejora su calidad en la prestación de servicios a las personas y sus familias, favoreciendo la imagen institucional, porque su contenido tiene que ver no solo con condiciones técnico-médicas de la atención, sino también con promoción de la salud, prevención de enfermedad, ética, interculturalidad, enfoques de género y generacional, logrando, de esta manera generar e incrementar la confianza de la población en su sistema de salud.
b) Las normas de atención clínica propiamente dichas, que contienen fundamentos clínicos específicos para el diagnóstico, tratamiento y rehabilitación de las patologías de mayor prevalencia, tienen como objetivo fundamental constituirse en el respaldo técnico para el proveedor de la atención, como base del Sistema Único de Salud, pero también para información que ayuda a interactuar con seguridad con los pacientes y usuarios.
Las normas de atención clínica están organizadas siguiendo las directrices de la décima Codificación Internacional de Enfermedades CIE-10. Esta clasificación agrupa las enfermedades según criterios, como ser los sistemas orgánicos, eventos vitales, etiología o por el tipo de efecto provocado, con el propósito de favorecer los procesos de diagnóstico, tratamiento, referencia oportuna y rehabilitación según el tipo de nivel de atención del establecimiento como parte integrante de la red de servicios.
Hacen énfasis en los siguientes aspectos: Definición por tipo de patología, codificación CIE 10, nivel de resolución, criterios de diagnóstico clínico, exámenes complementarios de laboratorio y gabinete, tratamiento (medidas generales y específicas) tratamiento quirúrgico, criterios de referencia y retorno, en algunos temas se han añadido criterios de hospitalización, de alta, observaciones y/o recomendaciones finalizando con el acápite de medidas preventivas higiénico dietéticas y orientación en servicio, domicilio y comunidad. Pueden incluir de acuerdo a necesidad, otros parámetros tales como etiología, factores de riesgo, clasificación, diagnóstico diferencial, complicaciones.
c) Las fichas técnicas, describen procedimientos complementarios para la aplicación de la norma, como ser cuadros de clasificación, flujogramas, algoritmos, formularios, insumos así como formatos de consentimiento informado, con sus instructivos, así como otros documentos que facilitan la aplicación de las normas.
Protocolos
Los protocolos médicos son instrumentos de inigualable valor para el control sanitario de patologías que por su frecuencia o gravedad se convierten en problemas de salud pública y para hacer frente a diagnósticos complejos y terapéuticas costosas. Se los considera garantía de buena-práctica porque definen las normas de actuación mínima en la atención médica y se los utiliza como herramientas administrativas para control de gasto sanitario, se recurre a ellos para hacer vigilancia epidemiológica y son utilizados rutinariamente para evaluación de actividades y para diseñar proyectos de investigación, lo que significa que son un grupo heterogéneo de materiales de carácter metodológico.
Los protocolos son instrumentos de aplicación, de orientación, eminentemente práctica, que pueden o no resumir los contenidos de una Guía de Práctica Clínica o Guía de Atención. Los protocolos de actuación contienen la secuencia de actividades que se deben desarrollar sobre grupos de pacientes con patologías determinadas en un segmento limitado o acortado del dispositivo asistencial. Definen el manejo del cuidado de los pacientes para situaciones o condiciones específicas. Por ejemplo, los protocolos pueden ser escritos para el cuidado de pacientes sondados con sonda nasogástrica o vesical. El protocolo describirá como cuidar del paciente con un tubo colocado, y el procedimiento detallará como insertar o colocar la sonda. Estos estándares podrían determinar cuán a menudo evaluar al paciente, cómo evaluarlo y qué tipo de tratamiento son necesarios.
Es un documento que describe en resumen el conjunto de procedimientos técnico-médicos necesarios para la atención de una situación específica de salud. Los protocolos pueden formar parte de las GPC y se usan especialmente en aspectos críticos que exigen apego total a lo señalado, como ocurre en urgencias (reanimación) o bien cuando hay regulación legal, como en medicina forense.
El desarrollo de protocolos con enfoque de riesgo se ha fortalecido con el avance de la Medicina Basada en Evidencias, que busca pruebas científicas para orientar la práctica y acercar los resultados de la investigación a los niveles básicos de atención sanitaria y servicios de prevención. Cumplen el objetivo de acercar la ciencia a la práctica cotidiana y además buscan optimizar recursos e involucrar los conceptos de enfoque de riesgo.
Su justificación se apoya en la necesidad de normalizar la práctica clínica, definir derechos de usuarios de la sanidad, priorizar el manejo de ciertas patologías, optimizar recursos, entregar instrumentos para facilitar el diagnóstico, usar racionalmente los medicamentos y controlar patologías de interés en salud pública, entre otras.
Desde el punto de vista preventivo los protocolos son útiles porque facilitan el seguimiento de las personas expuestas a factores de riesgo ambiental, laboral, genético, familiar o de estilo de vida. Al mismo tiempo permiten el diagnóstico precoz y la identificación de signos o síntomas que pueden ser indicativos de daño. En lo metodológico, su construcción reposa en teoría de decisiones, valoración de pruebas diagnósticas, validación de instrumentos y pruebas de pilotaje. Los protocolos médicos disminuyen la variabilidad entre observadores al momento del diagnóstico, lo que permite mejorar la precisión clínica, además de optimizar eficacia, eficiencia, oportunidad en la atención y participación de terapeutas y enfermos en las decisiones. También permiten la actualización médica continua en la medida que recogen los avances clínicos y terapéuticos.
Por finalidad específica encontramos útil en la literatura internacional clasificar los protocolos en cuatro categorías: atención (incluye diagnóstico, tratamiento y seguimiento), prevención (vigilancia y tamizaje), investigación y evaluación. Esta clasificación tiene la virtud de ser jerárquica, en el sentido que cada nivel representa mayor complejidad en la actuación que el anterior, al mismo tiempo que involucra las virtudes del que le precede.
Cabe señalar, que los objetivos, origen y experiencia con cada tipo de protocolo que se presentan no se consideraran de modo exhaustivo en su descripción en el presente artículo.
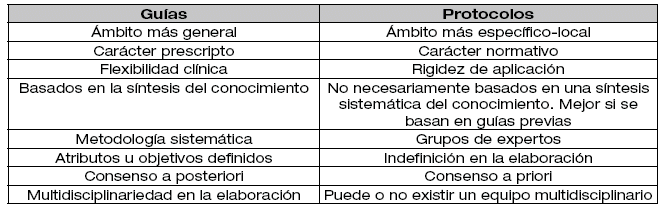
A continuación, se describen algunas diferencias observables entre guías y protocolos que se muestra en el siguiente cuadro.
Guía de Atención
Las Guías de Atención son un instrumento que contiene los lineamientos técnicos para la atención, orientan al personal de los servicios y se aplican a las personas que presentan un determinado problema o situación de salud, con un enfoque de promoción, prevención, diagnóstico, tratamiento y rehabilitación en la red de Servicios de Salud de Bolivia. Se construyen con base en la metodología de gestión de procesos.
Aseguran la calidad de las intervenciones en salud y define la secuencia y el cuidado que se debe tener al proporcionar la atención.
Especifica los objetivos de intervención en cada fase de la historia natural de la enfermedad, conjugando la medicina basada en la evidencia y las dimensiones en la calidad de atención, sin reemplazar el juicio clínico del profesional.
Permite la coordinación e información entre niveles, detalla las actividades en la atención de las personas con un problema o situación de salud especifico y se optimiza la secuencia de acciones a realizar, para dar una perspectiva multidisciplinaria que es capaz de identificar:
• Las expectativas en la atención de las personas en los servicios institucionales.
• Los momentos que son críticos en la atención de las personas en los diferentes escenarios de los servicios de salud.
• Los métodos para mejorar la calidad y el costo beneficio de la atención de las personas.
Las guías de atención elaboradas con esta metodología oficial tienen carácter impositivo a nivel institucional.
OBJETIVOS DE UNA GUÍA DE ATENCIÓN, GUÍAS DE PRÁCTICA CLÍNICA, PROTOCOLOS
• Homologar el proceso de atención a las personas, mejorando la eficiencia y la toma oportuna de decisiones basado en evidencia científica.
• Definir la responsabilidad de cada uno de los miembros del personal de salud, según nivel de atención.
• Fortalecer la toma de decisiones por parte de las y los usuarios, dándoles oportunidad para que participen en su proceso de atención.
• Promover el respeto a los derechos humanos de las y los usuarios en el proceso de atención.
• Fortalecer la equidad en el proceso de atención mediante la utilización de los recursos de manera eficaz y eficiente.
• Sistematizar y simplificar y el registro de información del proceso de atención que facilite la evaluación de la misma.
• Generar indicadores para la evaluación del proceso de atención con base en estándares
• Fortalecer la práctica del personal de salud, como un respaldo, en la atención a las personas.
Algoritmo: es una representación gráfica, en forma de un diagrama de flujo, de un conjunto finito de pasos, reglas o procedimientos lógicos, sucesivos y bien definidos, que se deben seguir para resolver un problema diagnóstico o terapéutico específico. También se denomina algoritmo a la secuencia de pasos ordenados que conducen a resolver un problema.
Vías clínicas: son planes asistenciales que se aplican a enfermos de una patología determinada, que presentan un curso clínico predecible. Las vías clínicas también se conocen como mapas de cuidados, guías prácticas, protocolos de atención, atención coordinada, vías de atención integrada, vías de atención, multidisciplinaria, programas de atención en colaboración, vías de alta anticipada, vías de atención o de gestión de casos clínicos. Son una herramienta de gestión clínica, destinada a facilitar la atención sistemática y multidisciplinaria del paciente y no reemplaza el juicio clínico del profesional sino que lo complementa.
REFERENCIAS BIBLIOGRÁFICAS
· Real Academia Española. (1992). Diccionario de la Lengua española XXI. Espasa Calpe. Madrid
· Garcia Gutierrez FJ, Bravo Toledo R. “Guias de practica clinica en Internet”. Aten Primaria 2001; 28: 74 – 79
· Moyano H. Importancia de las vias clinicas en la gestion de calidad y delos costos hospitalarios. Revista Gestion en salud. Mayo 2003. Ano 2; No. 5: pp 6-11
· National guideline clearinghouse NGC USA http://www.guidelines.gov
· Caja Costarricense de Seguro Social. (2005). Guia Metodologica para la Elaboracion del Analisis de Situacion de Salud. Costa Rica: Caja Costarricense de Seguro Social.
· Metodologia para la Elaboracion de Guias de Atencion y Protocolos. San Jose-Costa Rica. 2007
· Protocolos Medicos y Enfoque de Riesgo. La Revista zurichprevencion.com Numero 2 de julio 2002 [ Links ]
· Atienza-Morales MP. (2000) Diseno y evaluacion de un protocolo clinico. Medicina Integral, 2000;35 (09):405-408
· Saura-Llamas J, Saturno-Hernandez P. (1996) Protocolos clinicos: .como se construyen? Propuesta de un modelo para su diseno y elaboracion. Atencion Primaria, 1996;18 (2):94-96
· Consejo Interterritorial. (1999) Protocolos de Vigilancia Especifica. Amianto, Cloruro de Vinilo Monomero, Manipulacion de Cargas, Pantallas de Visualizacion de Datos, Plaguicidas, Plomo. Ministerio de Sanidad y Consumo. Sistema Nacional de Salud, Comision de Salud Publica, Grupo de Trabajo de Salud Laboral, Espana, 1999
· Gascon-Canovasc JJ, Lopez Montesinosd MJ, Gaona Ramone JM, Saura-Llamasa J, Saturno-Hernandezb PJ. (1999) Evaluacion de la calidad de los denominados «protocolos clinicos» de atencion primaria elaborados en la Comunidad Autonoma de Murcia. Atencion Primaria, 1999;23(4);204-210
· Saura-Llamas J, Saturno-Hernandez P. (1996) Protocolos clinicos: .como se construyen? Propuesta de un modelo para su diseno y elaboracion. Atencion Primaria, 1996; 18 (2):94-96
· Roman A. Clinical guidelines, clinical pathways and protocols of care. Medwave 2012 Jul;12 (6): e5436 doi: http://doi.org/10.5867/medwave.2012.06.5436 [ Links ]