Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Médica La Paz
versión On-line ISSN 1726-8958
Rev. Méd. La Paz v.23 n.1 La Paz 2017
ACTUALIZACIÓN
DIABETES E HIPERGLICEMIA INDUCIDA POR CORTICOIDES
DIABETES AND HYPERGLYCEMIA INDUCED BY CORTICOSTEROIDS
Dr. Guillermo Urquizo Ayala, Dr. Raúl Arteaga Coariti*
* Unidad de Medicina Interna, Hospital de Clínicas Universitario, La Paz
RESUMEN
La hiperglicemia inducida por corticoides es un problema poco reconocido en la práctica médica cotidiana, a pesar de ser frecuente es habitualmente sub diagnosticado e infravalorado. El estado de hiperglicemia secundaria puede ocasionar situaciones como estadías intrahospitalarias prolongadas, re internaciones, predisposición a infecciones, hiperglicemias asintomáticas e incluso cuadros severos como el estado hiperosmolar no cetocico o la cetoacidosis diabética. El método diagnóstico consiste en la medición de glicemia postprandial mayor a 200mg/dL, HbA1c en rango diabético en el caso de los tratamientos con corticoides por tiempo superior a 2 meses, y glicemia en ayunas superior a 125 mg/dL en el caso de uso de corticoides de vida media prolongada o dosis dual de corticoides de vida media intermedia. El tratamiento puede contemplar el uso de antidiabéticos orales e insulina de acuerdo al estado del paciente, la dosis de corticoide y el tiempo corto o prolongado con corticoterapia.
Palabras clave: Hiperglucemia, diabetes, corticoides.
ABSTRACT
Corticosteroid-induced hyperglycemia is a poorly recognized problem in everyday medical practice, although it is frequent, although underdiagnosed and underestimated. The state of secondary hyperglycemia may cause situations such as prolonged hospital stays, new hospitalization, and predisposition to infections, asymptomatic hyperglycemia and even severe cases such as non-ketocic hyperosmolar state or diabetic ketoacidosis. The diagnostic method consists of postprandial glycemia > 200mg / dL, HbA1c in the diabetic range in the case of corticosteroid treatments for more than 2 months, and fasting glycemia > 125mg / dL in case of use of prolonged half-life steroids or dual dose of intermediate half-life steroids. Treatment may include the use of oral antidiabetics and insulin according to the patient's condition, the dose of corticoid and the time with corticosteroids.
Key words: Hyperglycemia, diabetes, corticosteroids.
INTRODUCCIÓN
Los corticoides son fármacos introducidos en el arsenal terapéutico hace muchos años, siendo indicados por una diversidad de cuadros: procesos inflamatorios, neoplásicos, cuadros enteramente clínicos, así como quirúrgicos; tanto en hospitalización como de manera ambulatoria; usados en cuadros agudos y también crónicos. En la actualidad se han convertido en medicamentos de uso cotidiano. Sin embargo para un uso adecuado de estos fármacos además de conocer los efectos benéficos, es necesario conocer los efectos secundarios. Uno de los más conocidos, pero paradójicamente uno de los más subestimados es la hiperglicemia.
Según la Joint British Diabetes Societies for Inpatient Care (JBDS-IP) la definición de "Hiperglicemia inducida por corticoides" corresponde a pacientes con antecedente diagnóstico de diabetes mellitus, que durante el curso de tratamiento con corticoides presentaran elevación de las cifras de glicemia, pese al tratamiento recibido; en cambio el término "Diabetes mellitus inducida por corticoides" se usa en aquellos pacientes que desarrollan elevación de la glicemia a rangos diabéticos, sin el antecedente de diagnóstico de diabetes.
Prevalencia e incidencia, factores de riesgo
Debemos partir de la premisa que los corticoides constituyen la causa más frecuente de hiperglicemia y diabetes secundaria a fármacos. Diversos estudios indican que el riesgo de desarrollar diabetes inducida por corticoides o diabetes esteroidea, es variable(4-7), mostrando rangos variables en diferentes poblaciones con diferentes patologías. Por tanto debemos indicar que la prevalencia de este cuadro es poco conocida, precisamente por la infravaloración que se tiene respecto a la hiperglicemia como complicación, así como probablemente por los criterios diagnósticos utilizados (8) Es de resaltar un estudio japonés, en el que se identificó que un 9% de pacientes con edad media de 62 años, con diagnóstico de artritis reumatoide que recibieron tratamiento corticoide desarrollaron diabetes mellitus(10), y que la diabetes inducida por corticoides puede encontrarse a los tres meses de inicio de tratamiento con prednisolona (11).
Además prácticamente la totalidad de pacientes con diabetes mellitus, previamente diagnosticada, que son tratados con corticoides desarrolla hiperglicemia(2,3), es decir requieren un reajuste de dosis de antihiperglicemiante.
En el desarrollo de diabetes inducida por corticoides se describen los factores de riesgo propios de la diabetes - sedentarismo, IMC: > 27 kg/m2, glucosa alterada en ayunas, intolerancia a la glucosa, antecedentes de diabetes gestacional - , pero se ha demostrado que los principales factores de riesgo son la dosis y la duración del tratamiento corticoide(4,7). Una revisión de la hiperglucemia inducida por corticoesteroides que incluyó pacientes en tratamiento de largo plazo por enfermedades inflamatorias y autoinmunes, concluyó que fueron: la dosis total de glucocorticoides y la duración del tratamiento, los factores predictores para el desarrollo de la diabetes, siendo que otros factores de riesgo, como la edad y el IMC, no se asociaron con la aparición de diabetes mellitus(15). En pacientes que tras la suspensión de tratamiento con corticoesteroides los niveles de glucosa vuelven a la normalidad, tienen mayor riesgo de desarrollar diabetes en el futuro, por lo que deben someterse a cribado anual regular(16).
Actualmente no existe información detallada sobre las consecuencias de la hiperglucemia inducida por glucocorticoides y tampoco de estudios clínicos sobre los efectos de la prevención y corrección de la misma. Pero debemos reconocer que la hiperglucemia inducida por glucocorticoides puede llegar a constituir un problema en la práctica clínica por diversos motivos: por su prevalencia infra estimada, por los problemas derivados de la propia hiperglucemia que puede provocar ingresos hospitalarios, permanencia intrahospitalaria prolongada, incluso re-internaciones. Ocasionalmente la hiperglicemia/diabetes inducida por corticoides puede ser asintomática o causar descompensaciones agudas severas.(12,13).
ETIOPATOGENIA
La fisiopatología no se encuentra plenamente estudiada, sin embargo varios autores coinciden en que los mecanismos responsables del efecto hiperglicémico / diabetógeno son: a) reducción de la captación de glucosa por resistencia a la insulina tanto a nivel hepático como periférico; y b) inhibición de la secreción de la insulina; situaciones que condicionan que se desarrolle hiperglucemia, siendo estos mecanismos dosis-dependientes: a mayor dosis de corticoide existirá mayor resistencia a la insulina y mayor inhibición de su secreción, así como también tiempo dependientes, a mayor tiempo de uso, mayor probabilidad de desencadenar estos mecanismos o vencer las vías de compensación.
Hay que recordar que estos mecanismos constituyen la base fisiopatológica de la diabetes mellitus, lo que explica la hiperglucemia desencadenada en prácticamente la totalidad de pacientes diabéticos, así como el desarrollo de diabetes en los pacientes con factores de riesgo(19).
El conocimiento de este patrón de hiperglucemia es esencial para seleccionar medidas terapéuticas con efecto hipoglucemiante preferente por la tarde, para prevenir la hiperglucemia vespertina, y escaso o nulo en la madrugada, para evitar la hipoglucemia nocturna. Este patrón hiperglucemiante característico de los glucocorticoides queda amortiguado cuando los glucocorticoides de acción intermedia se administran en 2 o más dosis, cuando se usan glucocorticoides de acción prolongada o cuando la administración es intraarticular. En estos casos el efecto hiperglucemiante se mantiene las 24 horas y aunque sigue siendo predominantemente postprandial, la caída de la glucemia durante el ayuno nocturno no es tan marcada. En consecuencia, el riesgo de hipoglucemia nocturna relacionada con el uso de fármacos hipoglucemiantes con efecto durante las 24 h es menor(19,21).
DIAGNÓSTICO Y TRATAMIENTO
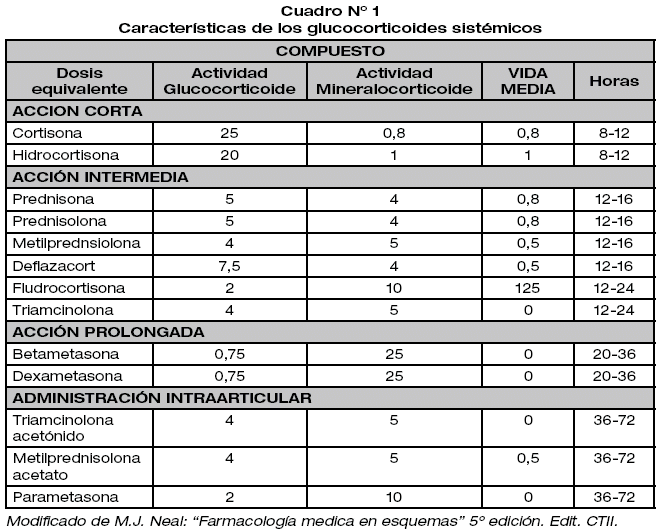
El patrón de la hiperglucemia inducida por los glucocorticoides se caracteriza por una hiperglucemia postprandial muy marcada y un escaso efecto sobre la glucemia basal. Para entender esto debemos reconocer las propiedades farmacocinéticas, farmacodinamicas de los diferentes corticoides, para así identificar el patrón de hiperglicemia que el paciente muy probablemente desarrollará, que varía ampliamente, dependiendo del tipo de glucocorticoide utilizado así como de la dosis y de la frecuencia de la administración.
En el caso de los glucocorticoides de acción intermedia (prednisona, metilprednisolona y deflazacort) la hiperglicemia tiene un pico a las 4-8 h y una duración de 12-16 horas, causando una hiperglucemia postprandial muy marcada, que se manifiesta con hiperglucemias por la tarde y noche, mientras que la finalización del efecto durante la noche se refleja en la ausencia o mínima elevación de la glucemia basal. En cambio, los glucocorticoides de vida media larga, tienen un efecto más prolongado alcanzando una duración estimada de 20 horas en sujetos sanos, pero, en la práctica clínica parece prolongarse hasta las 36 horas, por lo que la hiperglicemia se prologara por mayor tiempo, manifestando hiperglicemia en ayunas. Así también en el caso de usar doble dosis de corticoides de corticoides de acción intermedia alcanzaremos una cobertura de entre 24 a 36 horas, por lo que el efecto hiperglicémico se prolongara por este lapso de tiempo, también manifestando hiperglicemia en ayunas.
En el diagnóstico de la diabetes / hiperglicemia inducida por corticoides diversos estudios recomiendan los mismos criterios para el diagnóstico de la diabetes mellitus: a) glucemia en ayunas superior a 126 mg/dl,b) glucemia en cualquier momento del día mayor o igual a 200 mg/dl acompañada de síntomas clásicos, c) HbA1c >6,5%, d) glucemia a las 2 h de la sobrecarga oral de glucosa >200 mg/dl. Sin embargo, dada la fisiopatología, farmacocinética / farmacodinamia, así como el patrón de la hiperglucemia inducida por glucocorticoides los diversos artículos revisados indican la baja sensibilidad diagnóstica de estos criterios, siendo que por una parte el uso de la glucemia en ayunas, por las razones que se expusieron, infravalora la hiperglucemia inducida por glucocorticoides en caso de tratamiento con glucocorticoides de acción intermedia en monodosis matutina. Por este motivo se recomienda el uso de la HbA1c como método para el diagnóstico en los pacientes con tratamiento con corticoides por más de 2 meses, no siendo útil en casos de tratamiento con glucocorticoides con duración menor, ofreciendo un resultado falsamente negativo. Por este motivo se considera que el criterio más útil para el diagnóstico de la diabetes esteroidea es la presencia de glucemias >200 mg/ dl. Por tanto una de las preguntas que siempre debemos hacernos en este tipo de casos es cuánto tiempo durara el tratamiento con corticoides.
Un aspecto que debemos tomar en cuenta que en la mayor parte de los artículos revisados no se realizó glicemia previo al inicio de tratamiento con corticoides, incluso existen trabajos en los que se reporta que pese al uso de dosis de corticoide a dosis inmunosupresoras no se realizaron glicemias de control hasta que los pacientes desarrollaron síntomas evidentes de hiperglicemia, constituyendo un ejemplo de la poca importancia que se le otorga a este efecto secundario.
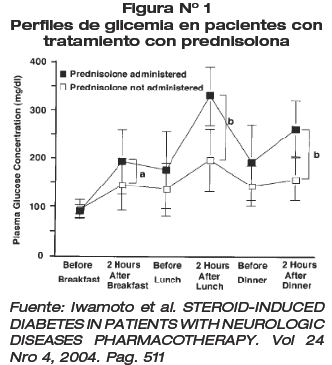
Es inevitable preguntarse cuál es entonces la estrategia diagnostica que debemos emplear en este tipo de casos. Un estudio realizado por la Universidad de Mie (Japón), en la que se administró prednisolona a un grupo de pacientes con enfermedades neurológicas, determino que la glicemia plasmática realizada a las dos horas posteriores al consumo del almuerzo tuvo una sensibilidad del 100% para el diagnóstico de pacientes con diabetes / hiperglicemia inducida por corticoides, y el control de glicemia 2 horas posterior a la ingesta de la cena tuvo una sensibilidad del 76,9%(17) . Por esto, podemos indicar que la glicemia post prandial, realizada tras la ingesta del almuerzo diario puede ser tomada como el Gold estándar.
En la actualidad no existe clara evidencia sobre qué fármacos hipoglucemiantes y qué pautas de administración son más eficaces para mantener un adecuado control glucémico, así como tampoco cuales ofrecen menor tasa de complicaciones. Para ello es importante evaluar, en primer lugar, aspectos generales como el tratamiento basal en el caso de pacientes con diabetes mellitus previamente diagnosticados, la situación clínica del paciente y el grado de hiperglucemia que presenta.
Segundo, es imprescindible determinar el tipo, la dosis, la frecuencia de administración y la duración del tratamiento glucocorticoide, debiendo conocer el perfil farmacológico de los distintos fármacos hipoglucemiantes que probablemente sean utilizados, a todo ello hay que sumar la gran variabilidad individual en relación con la sensibilidad a la insulina tanto endógena como exógena. Estos aspectos dirigirán la selección farmacológica o no farmacológica, así como los objetivos terapéuticos de las medidas hipoglucemiantes.
El objetivo general es conseguir glucemias lo más estables posibles, con pocas fluctuaciones, reduciendo las hiperglucemias postprandiales, previniendo probables descompensaciones agudas que puedan conducir al enfermo a situaciones graves (por ejemplo, coma hiperosmolar), así como evitando el riesgo de hipoglucemias. Por ello, es aconsejable planificar con antelación un esquema terapéutico adecuado para evitar imprevistos. En general en casos de tratamientos cortos, lo más aconsejable es reforzar las medidas higiénico-dietéticas, incrementando temporalmente la dosis de fármacos antihiperglicemiantes, así como optimizar la frecuencia y número de controles glucémicos. Sin embargo, en caso de tratarse de una indicación que parece probable prolongue la necesidad de tratamiento corticoide, tarde o temprano habrá que considerar insulinizar al paciente. De hecho, el tratamiento esteroideo es una de las indicaciones de insulinización temporal o transitoria.
Entonces: ¿cuándo seleccionar un hipoglucemiante oral? ¿Cuándo iniciar la insulinización? En una serie de artículos de revisión, autores españoles proponen una división en base a la glicemia de control, siendo el punto de corte 200mg/ dL y el antecedente diagnóstico de diabetes mellitus. Es decir, pacientes sin diabetes previa, cuando se administran glucocorticoides a dosis bajas y las glucemias preprandiales son <200 mg/ dl, se puede mantener tratamiento con hipoglucemiantes orales. En este sentido el uso de metformina a dosis máximas es una probabilidad de tratamiento. Estudios identificaron que la sitagliptinapodría en cierta manera retrasar o evitar el desarrollo de diabetes cortico inducida. Incluso un estudio retrospectivo mostro que la sitagliptina redujo significativamente la glucosa plasmática, la HbA1c y el peso corporal, en comparación a otros hipoglucemiantes orales como biguanidas, sulfonilureas, glitazonas, glinidas e inhibidores de la alfa -glucosidasa. Además, fue más eficaz para mejorar el control glucémico en pacientes que tomaban glucocorticoides con niveles más altos de HbA1c, independientemente de la dosis diaria de glucocorticoides(23). Como vemos, los fármacos con efecto incretina, como los inhibidores de la DPP-4 pueden considerarse como de primera elección, sumado a las características propias de estos fármacos (inicio de acción inmediato, efecto predominante sobre la glucemia postprandial y la ausencia de riesgo de hipoglucemia). Las glinidas también son recomendados, ya que al igual de los iDDP4, tienen un inicio de acción inmediato y corta duración de efecto, reduciendo el riesgo de hipoglucemias en la madrugada. A manera de resumen podemos decir que en caso de tratamiento con corticoides de vida media intermedia en dosis matutina, fármacos de tipo incretina y las glinidas son más recomendables respecto a las sulfonilureas, debido al riesgo de hipoglucemia nocturna. El papel de la metformina es limitado por su inicio de acción lento, pero recodemos su amplio margen de seguridad y experiencia de uso, características que aun la mantienen en el arsenal terapéutico de este tipo de casos. La combinación de estas familias de fármacos actualmente se considera en guías internacionales, considerando su efecto sinérgico. Al contrario, en los casos que la hiperglucemia haya sido inducida por glucocorticoides de acción intermedia en 2 o más dosis diarias, o por administración de corticoides de vida media larga, las sulfonilureas podrían ser una opción terapéutica por su efecto hiperglucemiante de 24 horas (19-22).
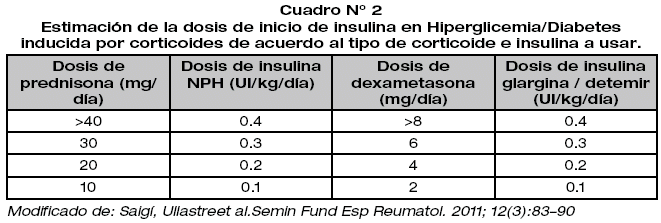
En paciente con valores de glicemia superiores a los 200mg/dL se debe considerar a la insulina como fármaco de primera elección. En este rango se encontraran prácticamente la totalidad de los pacientes con diabetes previamente establecida o diagnosticada, o aquellos con varios factores predisponentes, así como quienes sean tratados por dosis altas de corticoides, especialmente de depósito; será necesario el reajuste de dosis de insulina en pacientes previamente tratados por este tipo de fármacos. Saigí propone una adecuación a las dosis de insulina bastante práctica que se encuentra expresada en los cuadros N° 2 y 3.
En pacientes en tratamiento con corticoides de vida media intermedia, en monodosis matutina y sin tratamiento previo con insulina, las recomendaciones van hacia el uso de insulina de vida media intermedia en dosis única, para fines prácticos en nuestro medio: insulina NPH antes del desayuno, que de ser necesario continuara asociado a hipoglucemiantes orales. Sin embargo a nivel internacional los combinados de insulina NPH/NPL/ bifásica son los de elección, por perfil de acción hipoglucemiante (pico de acción a las 4-6 h y duración del efecto de 12-15 h). El objetivo de tratamiento será mantener glucemias preprandiales<140 mg/dl (20,21).
En pacientes tratados con 2 o más dosis de corticoides de acción intermedia y en aquellos tratados con corticoides de vida media larga, se recomienda el uso de insulina de vida media intermedia: insulina NPH, realizando el cálculo de dosis de manera habitual, siendo que el total de la dosis calculada se repartirá como 2/3 antes del desayuno y 1/3 antes de la cena. Las modificaciones de la dosis de glucocorticoide administrada por la mañana afectaran a la dosis de insulina antes del desayuno, y los cambios de la dosis de glucocorticoide de la noche a la insulina de antes de la cena. A nivel internacional se recomienda el uso de insulina glargina en dosis única diaria, por su efecto de 24 horas y su carencia de pico de acción que también disminuye el riesgo de hipoglicemia.
Posteriormente, como para el resto de las situaciones, es necesario ajustar las dosis de insulina considerando las glucemias y la modificación de las dosis y el tipo de corticoides.
En caso de encontrar hiperglicemias severas (>300mg/dL) se considera el uso de insulina regular (más conocida como insulina "cristalina") en administración endovenosa, incluso llegando a poder usarse mediante sistema de infusión continua por ser más eficiente, seguro y fácil de manejar para el control de la glucemia. Se indica el uso de este sistema durante las primeras 24 horas de tratamiento o hasta alcanzar valores de glucemia estables con la reversión de las manifestaciones clínicas que se encontrarían asociadas a este cuadro, así también en el caso de las complicaciones severas como son el estado hiperosmolar no cetocico y la cetoacidosis diabética.
REFERENCIAS
1. Choi HK, Seeger JD. Glucocorticoid use and serum lipid levels in US adults: The Third National Health and Nutrition Examination Survey. Arthritis Rheum. 2005; 15:528-35. [ Links ]
2. Conn JW, Fajans SS. Influence of adrenal cortical steroids on carbohydrate metabolism in man. Metabolism. 1956; 52:114-27. [ Links ]
3. Owen OE, Cahill Jr GF. Metabolic effects of exogenous glucocorticoids in fasted man. J Clin Invest. 1973; 52:2596-605. [ Links ]
4. Conn HO, Poynard T. Corticosteroids and peptic ulcer: meta-analysis of adverse events during steroid therapy. J Intern Med. 1994; 236:619-32. [ Links ]
5. Blackburn D, Hux J, Mamdani M. Quantification of the risk of corticosteroid induced diabetes mellitus among the elderly. J Gen Intern Med. 2002; 17:717-20. [ Links ]
6. Gulliford MC, Charlton J, Latinovic R. Risk of diabetes associated with prescribed glucocorticoids in a large population. Diabetes Care. 2006; 29:2728-9. [ Links ]
7. Gurwitz JH, Bohn RL, Glynn RJ, Monane M, Mogun H, Avorn J. Glucocorticoids and risk for initiation of hypoglycaemic therapy. Arch Intern Med. 1994; 154:97-101. [ Links ]
8. I. Saigí Ullastre, A. Pérez Pérez. Hiperglicemia inducida por corticoides. Seminarios de la Fundación Española de Reumatología. 2011; 12(3):83-90 [ Links ]
9. N. Fathallah et al. Drug-Induced Hyperglycaemia and Diabetes. Drugs safety.
10. S. Ito et al. Early diagnosis and treatment of steroid-induced diabetes mellitus in patients with rheumatoid arthritis and other connective tissue diseases. Mod Rheumatol, 2014; 24(1): 52-59 [ Links ]
11. Nakajima A, Doki K, Homma M, Sagae T, Saito R, Ito S, et al. Investigation of glucocorticoid-induced side effect in patients with autoimmune disease (in Japanese). Yakugai Zassi. 2009; 129:445-50. [ Links ]
12. Cagdas DN, Paç FA, Cakal E. Glucocorticoid-induced diabetic ketoacidosis in acute rheumatic fever. J Cardiovasc Pharmacol Ther 2008; 13:298-300 [ Links ]
13. Yang JY, Cui XL, He XJ. Non-ketotic hyperosmolar coma complicating steroid treatment in childhood nephrosis. Pediatr Nephrol 1995; 9:621-622. [ Links ]
14. Pilkey et al. Cortico steroid induced diabetes. Journal of palliative medicine. Volume 15, Number 6, 2012: 681-689.
15. Clore JN, Thurby-Hay L. Glucocorticoid-induced hyperglycemia. Endocr Pract 2009; 15: 469-474. [ Links ]
16. Benfield T, Jensen JS, Nordestgaard BG. Influence of diabetes and hyperglycemia on infectious disease hospitalization and outcome. Diabetologia 2007; 50:549-554. [ Links ]
17. Iwamoto et al.Steroid diabetes induced in patients with neurologic diseases. Pharmacotherapy. Vol 24, Number 4, 2004
18. Management of hyperglicaemia and steroid (Glucocorticoid) therapy. Joint British Diabetes Societies for Inpatient Care (JBDS-IP). Disponible en: www.diabetologists-abcd.org.uk/JBDS/JBDS.htm
19. I. Saigí Ullastre, A. Pérez Pérez. Hiperglicemia inducida por corticoides. Semin Fund Esp Reumatol. 2011; 12(3):83-90 [ Links ]
20. Fernández, M. Hiperglicemia inducida por tratamiento con glucocorticoides. Cuadernos de Atención Primaria. Volumen 15. Pag. 117-120. Año 2015.
21. I. Saigí, A. Pérez., Manejo de la hiperglucemia inducida por corticoides. Rev Clin Esp. 2010; 210 (8):397-403. [ Links ]
22. Van Raalte DH, Glucagon-like peptide-1 receptor agonist treatment prevents glucocorticoid induced glucose intolerance and islet-cell dysfunction in humans. Diabetes Care. 2011; 34:412-7. [ Links ]
23. Katsuyama, H., Sako, A., Adachi, H., Hamasaki, H., Yanai, H. Effects of6-Month Sitagliptin Treatment on Metabolic Parameters in Diabetic Patients Taking Oral Glucocorticoids: A Retrospective Cohort Study. Journal of Clinical Medicine Research, 2015 Jun; 7(6): 479-484. [ Links ]