Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Médica La Paz
versión On-line ISSN 1726-8958
Rev. Méd. La Paz v.23 n.1 La Paz 2017
ARTÍCULO ORIGINAL
COMORBILIDADES EN PERSONAS CON SÍNDROME DE DOWN, HABITANTES DE LA PAZ - BOLIVIA, 2015
COMORBIDITIES IN DOWN'S SYNDROME PEOPLE, RESIDENTS OF LA PAZ-BOLIVIA, 2015
Dra. Beatriz Luna Barrón (1), Dr. Gonzalo Taboada López (1), Dra. Maria Salete Queiroz de Tejerina(2), Dra. Valeria Aillón López(1), Lic. Irma Arce Quint (3), Lic. Eunise Mónica Barreda Luján(3), Mgs. Zonia Betty Barrón Achá(4), Univ. Luiza Boyan Montes(1)., Dr. José Liders Burgos Zuleta(5), Dr. Franz Buitrago Barahona(6), Univ. Darinka Teresa Contreras Castro(1)., Dr. Ivar Chambi Huanaco(3), Dra. Aida Choque Churqui(3), Dra. Vannia Espinosa Pinto(8), Lic. Esp. Ximena Foronda Clavijo(4), Dra. Heydi Carmiña García Salgueiro(9), Dra. Wendy S. Guisbert Sánchez(10), Dra. Claudia Heredia Chucatini(9), Univ. Norka Hauzateng Sotomayor(9), Dra. Erika Lafuente Álvarez(1), Dr. Mauricio A. Lozada Salcedo(7), Dra. Alcira Miranda Mercado (7), Dr. Rolando Paz Bonilla(1), Dra. Ana Rada Tarifa(1), Lic. Loyola Riveros Gonzales(11), Dra. Sandra Siacar Bacarreza(12), Dra. Karen E. Vargas Araya(11), Dr. Carlos Salinas Salmón(11).
(1) Instituto de Genética. Universidad Mayor de San Andrés. (2)Servicio de Pediatría. Hospital del Niño. (3) Internado Clínico Rotatorio Carrera de Nutrición y Dietética. Universidad Mayor de San Andrés. (4)Carrera de Ciencias de la Educación. Universidad Mayor de San Andrés. Universidad Salesiana de Bolivia. (5)Servicio de Imagenología. Caja de la Banca Privada. Quetzal diagnostics. (6)Cátedra de Oftalmología. Universidad Mayor de San Andrés. (7)Cátedra de Odontopediatria, Clínica Integral Niños, Postgrado Odontopediatria. Facultad de Odontología. Universidad Mayor de San Andrés. (8)Servicio de Hematología. Caja Nacional de Salud. (9)Instituto SELADIS. Universidad Mayor de San Andrés. (10)Cátedra de Otorrinolaringología. Universidad Mayor de San Andrés. (11)Instituto de Boliviano de Biología de la Altura. Universidad Mayor de San Andrés. (12)Servicio de Endocrinología Pediátrica. Caja Nacional de Salud.
Correspondencia: blunab3@gmail.com. Dirección: Avenida Saavedra 2246, Piso 9 (Miraflores). 70581684
RECIBIDO: 28/07/2016
ACEPTADO: 10/05/2017
RESUMEN
El Síndrome de Down (SD), es una condición genética debida a la trisomía 21, caracterizada por afección multisistémica con principal daño neurobiológico. Se presenta con una frecuencia de 1/700 recién nacidos vivos (RNV) dependiendo de la población estudiada. Conlleva un efecto de exceso de dosis y genes, que desempeña un rol importante en la patogénesis las distintas comorbilidades del SD, tales como cardiopatías congénitas, disgenesia tiroidea, errores de refracción, alteraciones hematológicas, entre otras. El objetivo del estudio fue determinar la frecuencia de comorbilidades en personas con SD habitantes de ciudad de La Paz- Bolivia, por medio de un estudio descriptivo, de corte transversal, con evaluaciones multidisciplinarias e interinstitucionales. La mayor parte de las comorbilidades observadas están dentro de los parámetros reportados por estudios en otras poblaciones, sin embargo llama la atención una elevada frecuencia de hipertensión arterial pulmonar (93%), hipoplasia de glándula tiroidea (90%), errores de refracción (90%), pieloectasia renal (30%) y eritrocitosis (10%), como hallazgos propios de nuestra población (carga genética, condiciones ambientales y culturales). La prevalencia de patología médica en personas con SD repercute negativamente en su calidad y esperanza de vida. Sin embargo, existen estrategias médicas, educativas y sociales para las persona con SD, en busca de la prevención y seguimiento para mejorar su calidad y cantidad de vida.
Palabras Clave: Síndrome de Down, Comorbilidades, Altura.
ABTRACT
Down syndrome (DS) is a genetic condition caused by 21 chromosome trisomy, characterized by multisystemic disease with main neurobiological damage. The frequency is 1/700 live births. It entails an effect of gene dose excess that plays an important role in the pathogenesis of various comorbidities in DS such as congenital heart disease, thyroid dysgenesis, refractive errors, hematological disorders, etc. The study's objective was determine the comorbidities frequency in people with DS from La Paz city in Bolivia through a descriptive cross-sectional survey with multidisciplinary and interinstitutional assessments. Most of observed comorbidities are in parameters reported in other population studies, however striking a high frequency of pulmonary arterial hypertension (93%), thyroid gland hypoplasia (90%), refractive errors (90 %), kidney pieloectasy (30%) and eritrocitosis (10%), as our population findings regarding the genetic and environmental conditions ( high altitude over the sea level). The prevalence of medical conditions in people with SD affects negatively their life quality and expectancy. However, there are medical, educational and social strategies for DS persons, searching for prevention and monitoring to improve their life quality and quantity.
Keywords: Down syndrome, Comorbidities, High Altitude.
INTRODUCCION
El Síndrome de Down (SD), es una entidad genética debida a la trisomía del par 21, caracterizada por afección multisistémica con principal daño neurobiológico (1). Presenta una frecuencia de1/600-8000 RNV, dependiendo de la población estudiada) (1-2), siendo la 4ta causa de anomalías congénitas en La Paz, Bolivia (3). Se produce por tres mecanismos distintos: trisomía libre 95%; translocación robertsoniana en un 3%, mosaicismo en un 2%(2). La definición de síndrome genético involucra la presencia de varias condiciones debidas una causa en común, los rasgos físicos característicos ayudan a llegar a una sospecha diagnostica temprana. Entre las comorbilidades reportadas por la literatura (1) están cardiopatías congénitas (44-50%), hipotiroidismo congénito (30%), errores de refracción (33%), alteraciones hematológicas (10-20%), así como alteraciones gastroenterológicas (10-20%), enfermedad periodontal (75%), estenosis de conducto auditivo externo (40% de neonatos), hipertrofia amigdalar 18%, alteraciones renales (3.5 a 12%), obesidad (31%), patología dermatológica, patología psiquiátrica y algunas enfermedades autoinmunes, etc. La prevalencia de patología médica en las personas con SD es mayor que en la población general, lo que repercute negativamente en su calidad y cantidad de vida. El SD es la primera causa genética de discapacidad intelectual(4).
MATERIAL Y MÉTODOS
Se realizó un estudio de serie de casos, de corte transversal a 30 personas con SD, de ambos sexos, de distintas edades, integrantes de Aywiña, Fundación Down Bolivia y Lurañani, habitantes de la ciudad de La Paz, Bolivia. El estudio empezó con una invitación a participar, explicación de los objetivos y alcances, firma de consentimiento informado por padres o tutores, posteriormente se procedió a evaluaciones multidisciplinarias (historia clínica, laboratorio, estudios de gabinete), charlas de promoción y prevención y asesoramiento genético. El análisis estadístico se realizó con STATA14.
RESULTADOS
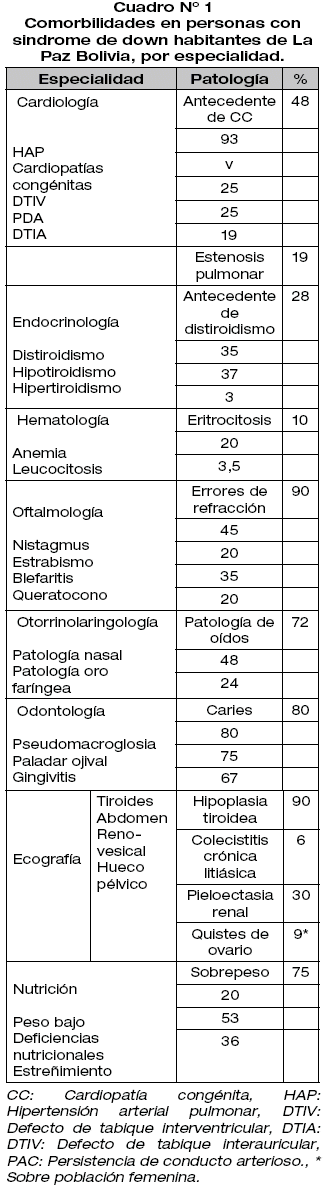
La distribución por edad fue: 1-12 años (55%), 13-18 años (15%), 19 -30 años (27%) y > 30 años (3%). El 68% de sexo masculino y 32% de sexo femenino. La edad materna de concepción fue de 30- 39 años en la mayoría de los casos (64%). El estudio citogenético CTG mostró una distribución similar a la literatura. Entre los antecedentes patológicos describieron cardiopatías congénitas (CC) en el 48%, cirugía correctiva de CC 33%, seguidas por hipotiroidismo 28% y atresia duodenal en el 3%.
En la evaluación ecocardiográfica, se encontró hipertensión arterial pulmonar (HAP) en la mayoría de los casos (tabla 2). Entre los hallazgos de defectos estructurales el más frecuente fue defecto de tabique interventricular (tabla 1).
Excluyendo a las personas con SD en tratamiento por patología tiroidea, se encontró datos de distiroidismo en el 35%, siendo más frecuente el hipotiroidismo.
El 70% de los pacientes estuvo dentro de parámetros normales en la serie roja, el promedio de hematocrito fue de 48, observándose eritrocitosis en un 10% y anemia en un 20%. En la serie blanca no se encontraron alteraciones.
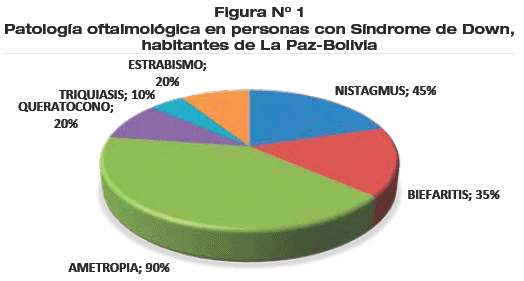
Se reportó patología oftalmológica en el 95%, con hallazgos presentes de manera simultánea en más de la mitad de la población estudiada (70%). (Figura N° 1)
Fue más común la presencia de cerumen en conducto auditivo externo (tapón de cera), así como las dismorfias del pabellón auricular (hélix sobre enrrollado, implantación baja, etc.). A nivel rinosinusal, llamó la atención la elevada frecuencia de rinosinusitis y otros procesos inflamatorios. Varios de estos hallazgos fueron asintomáticos y concomitantes.
A nivel bucodental se encontró patología periodontal de tipo enfermedad gingival en el 67%, con presencia de caries en el 80%. Por otro lado se observó paladar ojival (75%) y pseudomacroglosia (80%) asociados a la falta de crecimiento maxilar y problema oclusal. El tipo de dentición fue variable de acuerdo al grupo etario desde dentición primaria a dentición mixta segunda fase.
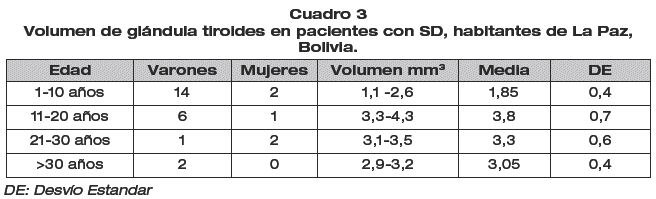
En el estudio ultrasonográfico se observó disminución generalizada del volumen de la glándula tiroides (tabla 3) en el 90%, siendo más evidente personas con SD menores de 20 años. No se evidenciaron alteraciones estructurales, ni agenesia tiroidea. Se encontró colecistitis crónica litiásica (6%) y un caso de variante anatómica funcional (bucle) de vena porta. Se observó ectasia renal unilateral (24%) y bilateral (6%) que disminuyó tras la micción, así como un caso de divertrículo vesical. quistes simples de ovario en mujeres > 15 años (asintomáticas) en el 9%.
El estado nutricional global mostró sobrepeso en el 22% de <18 años con SD, en el 75% de los adultos se observó sobrepeso y obesidad. El 50 % se encuentra en riesgo de patologías metabólicas, principalmente el sexo femenino. Por otra parte, el 20% de la población estudiada tiene bajo peso. La evaluación clínica nutricional mostró datos de deficiencia de vitamina A (53%) (Con signos en piel y mucosas) y 36% con datos de hipoproteinemia. La encuesta sobre dieta mostró déficit en el aporte de macro y micronutrientes (10%), y fibra dietaría (85%), dato que se correlaciona con la presencia de estreñimiento en el 62% de los pacientes.
La evaluación psicométrica estuvo dirigida a dos grupos etarios, con la guía de psicopedagogía. Grupo < 8 años (escala de Nelson Ortiz para conocer el desarrollo psicomotor del niño/a, verificar si es homogéneo en las áreas motricidad gruesa - motricidad fina, audición - lenguaje y personal - social). Se observó que el 100 % se encuentra en rango bajo, con necesidad de estimulación en motricidad gruesa, el lenguaje y expresión. Grupo > 9 años (test de Hollan). De manera general se observó habilidades en las aéreas artísticas, como manualidades, dibujo, diseño. Sí como área social, relaciones humanas, como facilitadores, guías.
DISCUSIÓN
El cromosoma 21 (acrocéntrico pequeño), contiene aproximadamente 225 genes en su región crítica (21q22.13-q22.2), que codifican para cinasas, enzimas de ubiquitinización, proteínas de adhesión receptores de interferón, etc (1-4). Los procesos comórbidos en el SD se relacionan con sobreexpresión, silenciamiento y alteración de la homeostasis (4-5). La mayor causa de mortalidad (6-7) en personas con SD son las CC (40-69%). La elevada frecuencia de HAP en distintos grados podría estar relacionada con un incremento de la resistencia vascular pulmonar en etapas tempranas (8), así como alteraciones en el estrés oxidativo en relación con SOD1, sumados a la presencia de CC como antecedentes concomitantes a cambios en la fisiología cardiopulmonar en habitantes de altura (La Paz-3720m.s.n.m). A nivel celular se han descrito alteraciones en migración, división y adhesión celular endocárdica, con evidencia de desorganización de matriz mitocondrial y extracelular en miocardiocitos, por desregulación génica, con los genes candidatos DSCAM, CSR1, CRELD1 A (1-5).
Las cifras encontradas de distiroidismo son similares a reportes en otras poblaciones (30%) (10). El diagnóstico inicial queda enmascarado por la clínica del SD (hipotonía, piel seca, estreñimiento, etc.). Su diagnóstico y tratamiento tardío agravan el impacto sobre el neurodesarrollo, sobrepeso y manejo de CC. Por otro lado, observamos que en el 36% de las personas con SD y CC se presenta hipotiroidismo, la literatura describe anomalías en la función y estructura del miocardio en pacientes con esta patología(10). El gen SOD1 lleva a daño oxidativo y disgenesia tiroidea y alteraciones en su función (1-11). La proteína del regulador autoinmune (AIRE), y el gen pGE predisponen a la autoinmunidad de personas con SD(11).
Las alteraciones hematológicas en personas SD involucran predisposición a ciertos procesos oncohematológicos(12). Nuestros hallazgos muestran anemia; cuya causa es multifactorial, por lo que se debe complementar con otros índices de laboratorio. La eritrocitosis suele asociarse CC, HAP, y hábitat en la altura, como otro factor de riesgo. En la literatura se describen alteraciones en la hematopoyesis, deficiencia de linfocitos T supresores (genes SOD1, ETS, RUNx1 y GATA1)(1-4-13). De igual forma, la hipermetilación sobre genes de la hematopoyesis y la proliferación celular12.
La literatura reporta cifras variables de patología oftalmológica (38-89%) (14), nuestros hallazgos están dentro del rango, sin embargo, la presencia de ametropía supone otro componente genético independiente al SD. El queratocono es común en habitantes de la altura, en relación a radiación UV y factores mecánicos (blefaritis, sequedad) aunado al SD. Lo que sugiere trabajar sobre hábitos de higiene ocular y controles por la especialidad. Genes candidatos como APLP2, GRIA4 se relacionan con el desarrollo de miopía y otros errores de refracción (14). FoxO1, FNDC3B, VSX1 y SOD1(1-4-143) se han asociado con queratocono.
Se observan alteraciones morfológicas faciales en relación con procesos embrionarios (dismorfias de pabellones auriculares, horizontalización del conducto auditivo externo, hipoplasia mediofacial) que dificultan la eliminación de secreciones y ventilación local. La inflamación e infección local va en desmedro de la capacidad auditiva. Llama la atención la elevada frecuencia de hipertrofia amigdalar y de rinosinusistis, en probable relación a imnunodeficiencia aunada a la estructura craneoafacial(13).
La enfermedad periodontal se debe a acumulación de placa bacteriana, posiblemente atribuible a la discapacidad motriz para la correcta técnica de cepillado, la mala posición dentaria, variaciones en el pH (15-16) y alteraciones en la respuesta inmune. La reducción de expresión de IL-10 junto con hiperactivación de STAT3 potencia los mediadores proinflamatorios(16-17) en personas con SD. Se ha propuesto que el pH salival tiende a ser más alcalino en SD (16). El paladar alto u ojival y la pseudomacroglosia son dismorfias propias del SD en el área craneofacial (hipoplasia mediofacial, hipotonía) así como, la posición baja o alta que pueda adoptar la lengua produciendo desequilibrio de las fuerzas musculares orales.
Llama la atención la elevada frecuencia de colecistitis crónica litiásica asintomática, dato reportado previamente en población del Brasil con SD (6,9%)(18). Las alteraciones renales se han reportado en el 12% (1), dato compatible con nuestros resultados, la ectasia pielocalicial está en probable relación con reflujo vesicoureteral, con disminución post micción, este dato sugiere la necesidad de trabajar sobre los hábitos miccionales (por retención voluntaria). La hipoplasia tiroidea generalizada plantea una relación de disgenesia glandular y alteraciones funcionales, por disminución en la producción y/o estimulación hormonal (19), estos hallazgos se correlacionan con los resultados obtenidos en el análisis laboratorial (hipotiroidismo).
Los hallazgos concuerdan con la literatura sobre alteraciones del IMC en SD (60-80%)(20-21). El déficit de micro y macronutrientes se correlaciona con la dieta que describen los padres o tutores. La frecuencia de estreñimiento sugiere la necesidad de orientación sobre dieta y actividad física. Se debe tener en cuenta las comorbilidades que requieren apoyo nutricional específico (cardiopatías, la intolerancia al gluten, el hipotiroidismo y el estreñimiento (21)). El gen RIP140 Inhibe señales de traducción de hormonas sexuales y corticoides, como mecanismo en el aumento de peso(1-4).
Para trabajar sobre el DPM se requiere apoyo con psicoterapia y fisioterapia en el proceso de estimulación, así como profesionales que manejen las herramientas de desarrollo, afecto permanente, aceptación, seguridad y apoyo familiar. Las habilidades artísticas y de manejo social, están presentes en el total de las personas con SD, muestran en menor grado otras habilidades, cuyo desarrollo dependerá de la estimulación y apoyo familiar e institucional.
RECOMENDACIONES
Las personas con SD requieren apoyo multidisciplinario para la prevención de complicaciones y promoción de estilos de vida saludable en su núcleo familiar. Hoy en día existen estrategias médicas, educativas y sociales para que las personas con SD puedan conquistar mayor autonomía y calidad de vida, en este sentido, toda acción hacia las personas con SD debe tener como pilar fundamental el respeto hacia la vida, con trato igualitario, equitativo y con ética.
AGRADECIMIENTOS
A las personas de Fundación Down Bolivia, Aywiña y Lurañani quienes han sido la fuente de inspiración y nos han permitido trabajar con ellos en la investigación, interacción social y aprendizaje.
REFERENCIAS
1. Scriver et Al. The metabolic and Molecular bases of inherites disease. 8va ed. USA: Mc Graw Hill; 2001. Capítulo 30, pag. 243-50.
2. Mckilay Gardner RJ. Chromosome Abnormalities and genetic couseling. 3er Inglaterra: ed. Oxford; 2004. Capítulo 1, pag. 4.
3. Luna B., Rueda J, Taboada G., et al. Anomalías Congénitas en recién nacidos vivos, Hospital de la Mujer de La Paz, Bolivia, 1999-2012. Rev Soc Bol Ped In press
4. Bull J. Marylin. Clinical Report-Health Supervision for Children with Down syndrome. Pediatr Rev 2011; 128: 393-05. [ Links ]
5. Kaminker P., Armando R. Síndrome de Down. Segunda parte: estudios genéticos y función del pediatra. Arch Argent pediatr 2008; 106(4): 334-40. [ Links ]
6. Gómez F., López-Prats J. Cardiopatías congénitas en niños con síndrome de Down. Rev Esp Pediatr 2012; 68(6): 415-20. [ Links ]
7. Rodríguez LH, Reyes JN. Cardiopatías congénitas en el síndrome de Down. Bol Med Hosp Infant Mex 1984; 41:622- 5. [ Links ]
8. Ping T, Jerome K. The pulmonary vascular bed in children with Down syndrome. J Pediatr 1975; 86: 533-8. [ Links ]
9. Atik E. Case 5/2008 - Eight - Month - Old Male infant, with Down's Syndrome, Interventricular Communication and Pulmonary Artery Hypertension. Arq Bras Cardiol 2008- Oct; 91(4): 265-6, 289-90.
10. Gonzales M, Cabrera R, García A, De León N. Hipotiroidismo primario en pacientes con síndrome de Down. Rev Cubana Pediatr 2012. 84(2): 146-54 [ Links ]
11. Alpera R, Morata J, López MJ. Alteraciones endocrinológicas en el Síndrome de Down. Rev Esp Pediatr 2012; 68(6): 440 - 4. [ Links ]
12. Andrés M., Fernández B, Fernández-Delgado R. Alteraciones hematológicas en las personas con síndrome de Down. Rev Esp Pediatr 2012; 68(6): 421-3. [ Links ]
13. Tonacchera M, Perri A, De Marco G, Agretti P, et Al. TSH receptor and Gs(alpha) genetic analysis in children with Down's syndrome and subclinical hypothyroidism. J Endocrinol Invest 2003 Oct 26(10) :997-00. [ Links ]
14. Krinsky-McHale S, Silverman W, Gordon J, Devenny D. Oley N, Abramow I. Vision Deficits in Adults with Down Syndrome. J Appl Res Intellect Disabil 2014 May; 27(3): 247-63. [ Links ]
15. Shore S, Lightfood T, Ansell P. Oral disease in children with DS: causes and prevention. Community Pract 2010; 83(2):18-21. [ Links ]
16. Siqueira WL, Bermejo PR, Mustacchi Z, Nicolau J. Buffer capacity, pH, and flow rate in saliva of children aged 2-60 months with Down syndrome. Clin Oral Investig 2005; 9(1):26-9. [ Links ]
17. Cavalcante LB, Tanaka MH, Pires JR, et al Expression of the interleukin-10 signaling pathway genes in individuals with Down syndrome and periodontitis. J Periodontol 2012 Jul;83(7):926-35. [ Links ]
18. Boëchat MC., Silva KS, Llerena JC. Jr, Boëchat PR. Cholelithiasis and biliary sludge in Down syndrome patients. Sao Paulo Med J 2007; 125(6): 329-32. [ Links ]
19. Cebeci A, Güven A, Yıldız M. Profile of Hypothyroidism in Down's Syndrome. J Clin Res Pediatr Endocrinol 2013; 5(2): 116-20. [ Links ]
20. Alcivar R. Caracterizacion del estado nutricional de los niños y niñas de 5 - 18 años de edad con sìndrome de Down del centro básico educativo fasinarm. Santigo de Guayaquil; 12. [ Links ]
21. Virgína M, Coda G, Bazan N. Estado nutricional de personas adultas con Sindrome de Down. ReCAD 2011; 4(14). [ Links ]