Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Médica La Paz
versión On-line ISSN 1726-8958
Rev. Méd. La Paz vol.22 no.2 La Paz 2016
CASOS CLÍNICOS
GANGRENA DE FOURNIER, NUEVAS ESTRATEGIAS PARA UN VIEJO MAL: PRESENTACION DE UN CASO Y REVISION DE LITERATURA
FOURNIER GANGRENE, NEW STRATEGIES FOR AN BAD OLD: PRESENTATION OF A CASE AND REVIEW OF THE LITERATURE
Dr. Mauricio Vicente Aguila Gómez*, Dr. Wilmer Salas Villanueva**, Nicholas Barbosa***, Renato Werle***
* Cirujano General - Laparoscopista Hospital Municipal Los Pinos. Jefe de Enseñanza e Investigación, Docente Asistencial Internado Rotatorio en Cirugía General
** Médico de Emergencias Hospital Municipal Los Pinos. Docente Asistencial Internado Rotatorio en Emergencias
*** Interno de Cirugía General Hospital Municipal Los Pinos
CENTRO DONDE SE REALIZO EL TRABAJO DE INVESTIGACION: SERVICIO DE CIRUGÍA GENERAL. HOSPITAL MUNICIPAL LOS PINOS, SEGUNDO NIVEL LA PAZ - BOLIVIA
Responsable: Dr. Mauricio V. Aguila Gómez • E-mail: b_realcb4@hotmail.com • Celular: 718-57376
RECIBIDO: 08/07/16
ACEPTADO: 23/11/16
RESUMEN
Objetivo: Exponer un caso de gangrena de Fournier a su vez, ampliar conocimientos teorico-practicos sobre esta patología, medios diagnósticos y terapéutica clínico-quirúrgica experimental empleada; así evaluando los resultados mediatos, y repercusiones a largo plazo. Sede: Hospital Municipal Los Pinos, Segundo Nivel La Paz, Bolivia Diseño: Presentación de caso clínico Introducción: La gangrena de Fournier, es una fascitis necrotizante fulminante y progresiva, entidad infecciosa, sinérgica y polimicrobiana de la región perineal Caso clínico: Paciente masculino de 56 años, realizada la revisión semiológica, estudios laboratoriales e imagenologicos, evidencia cuadro compatible con Gangrena de Fournier. Se realizó drenaje y necrosectomia, además de limpiezas quirúrgicas e instalación de un sistema de lavado continuo experimental. El reporte patológico: tejido necrótico de licuefacción, reacción inflamatoria aguda, compatible con fascitis necrotizante. Paciente fue controlado en consulta externa para curaciones y cierre diferido de periné y bolsa escrotal. Discusión: La gangrena de Fournier constituye una emergencia quirúrgica letal, requiere tratamiento agresivo, oportuno y multidisciplinario. Los tres pilares del tratamiento vigentes son: a) Debridación amplia de tejidos necróticos, b) Apoyo sistémico hidroelectrolítico, nutricional y antibioticoterapia de amplio espectro, c) Reparación de tejidos afectados.
Palabras claves: Gangrena, Absceso, Fournier
ABSTRACT
Objective: Exposing a case of Fournier gangrene at the same time, expand knowledge theoretical-practical about this disease, media diagnostic and Clinical-surgical experimental Therapeutics employed; thus evaluating consequential outcomes and long-term impact. Venue: Municipal Hospital Los Pinos, second level La Paz, Bolivia Design: Presentation of clinical case. Introduction: Fournier gangrene is a fulminant and progressive Necrotizing, infectious, synergistic and polymicrobial Fasciitis of the perineal region. Clinical Case: 56-year-old male patient conducted the semiotic review, laboratory studies, and imaging, evidence box compatible with Fournier's gangrene. Performed drainage and necrosectomy, as well as surgical cleaning and installation of an experimental continuous washing system. The pathological report: necrotic tissue of liquefaction, compatible with Necrotizing Fasciitis, acute inflammatory reaction. Patient was controlled in outpatient for cures and delayed closing of perineum and scrotal pouch. Discussion: Fournier gangrene is a lethal surgical emergency, requires aggressive, timely and multidisciplinary treatment. The three pillars of the treatment applicable are: a) Debridement of necrotic tissue, b) systemic support water-electrolyte, nutritional and antibiotic broad-spectrum, c) repair of affected tissues.
Key words: gangrene, abscess, Fournier
INTRODUCCIÓN
La gangrena de Fournier, es definida como una fascitis necrotizante fulminante y progresiva, catalogada como entidad infecciosa, sinérgica y polimicrobiana rara de la región perineal, perianal, genital y del tercio inferior del abdomen. Comunicada por primera vez en 1764 por H. Baurienne. En 1871 Joseph Jones elaboro la primera descripción en América Latina; posteriormente en 1883 Jean Alfred Fournier dermatólogo venereólogo francés de quien lleva su nombre actualmente como epónimo; reporto su experiencia en 5 casos de pacientes varones con gangrena escrotal de etiología desconocida.(1)
Epidemiológicamente, es frecuente en la 5ta década de la vida, afecta ambos géneros, más hombres que mujeres con una relación de 10:1. La incidencia global es de 1,6 casos/100.000 hombres-año; la mortalidad a nivel internacional reporta 30 a 67% de casos. El pronóstico depende del reconocimiento y tratamiento temprano, así como el aislamiento oportuno de gérmenes causales, para dirigir la terapéutica antimicrobiana de forma objetiva.(2)
Los factores etiológicos en orden de frecuencia son infecciones: ano rectales (las más frecuentes y de peor pronóstico), genitourinarias inferiores, cutáneas, ginecológicas, además en menor proporción las abdominales.(3)
Existen comorbilidades y enfermedades metabólicas asociadas en 90-95% de los casos; siendo estos factores no solo predisponentes en su aparición sino, agravantes del pronóstico. Entre estas están: diabetes mellitus, obesidad, senilidad, enolismo crónico, enfermedades de transmisión sexual (sífilis), VIH/SIDA, neoplasias, desnutrición, estados de anergia, fracaso renal, inmunosupresión, parafimosis y vasculitis.(4)
En los cultivos se aíslan múltiples gérmenes; entre ellos: aerobios gram (-) (E. Coli y Pseudomona Aeruginosa), aerobios gram (+) (S. Aureus y S. Epidermidis), anaerobios (C. Difficile y B. Fragilis) y gram (+) formadores de gas. Hay reportes documentados de hongos oportunistas (Rhizopus Arrihzus y Mucor), los cuales asocian una mortalidad del 75 %.
La fisiopatología está relacionada a factores etiológicos y la diseminación contigua de la infección causada por las bacterias. Se produce una trombosis de la microvasculatura subcutánea por endarteritis obliterativa la cual origina hipoxia tisular y un limitado aporte vascular. Se agrava el cuadro por asociación a una enfermedad de base; conllevando al deterioro de la inmunidad celular, lo que provoca que la infección se disemine a velocidad alarmante de aproximadamente 1,5 a 2,3 cm/hr, por ende necrosis y gangrena del tejido subyacente, es decir, según el sitio de inicio de la infección compromete planos de fascias del área genital; aponeurosis de Buck en el pene, Dartos en escroto y aponeurosis de Colles en el periné. Éstas se continúan en la región abdominal anterior en las fascias de Camper y Scarpa, presentando compromiso abdominal, propagándose hacia región torácica y región distal de miembros inferiores. Cuando la infección compromete tejidos profundos de la región perianal, puede llegar a espacios recto-vesical o presacro y extenderse en forma extra peritoneal como retroperitoneal; comprometiendo de manera fulminante y progresiva la vida del paciente.(5)
La clínica varía; puede caracterizarse por dolor anorectal o genital con mínima evidencia de necrosis cutánea, o mostrar rápida extensión de necrosis en piel y tejidos blandos. Incluso presentarse como sepsis sin foco aparente. Se puede distinguir clínicamente 4 fases: 1a fase entre 24 a 48 hrs. caracterizada por evolución inespecífica, semeja un cuadro gripal, asociada a endurecimiento local, prurito, edema y eritema de tejidos afectados. 2a fase (invasiva) de corta duración, con manifestaciones inflamatorias locales: dolor perineal, eritema escrotal y/o peneano, fiebre. 3a fase (necrosis) existe agravamiento del estado general, evolución a shock séptico en 50% de casos. A nivel local, aumenta la tensión de tejidos con flictenas hemorrágicas que evolucionan a necrosis y presencia de crepitos. 4a fase se produce restauración de tejidos necrosados, cicatrización lenta, inicialmente granulación profunda y epitelización; y restablecimiento progresivo de los parámetros generales.(6)
CASO CLÍNICO
Paciente masculino de 56 años, consulta en el servicio de emergencias. Por cuadro clínico de 5 días de evolución caracterizado por dolor en región perianal, urente, inicialmente leve, sensación de masa en dicha región la cual incrementa su tamaño con el transcurso de los días, alzas térmicas no cuantificadas y malestar general. Cuadro que se agrava 24 hrs. antes de su internación añadiéndose aumento de volumen en región testicular. Antecedente quirúrgico de colecistectomía laparoscópica, sin antecedente de enfermedades sistémicas ni alérgicas. Solicitan interconsulta por Urología quien lo remite al servicio de cirugía general. Paciente durante la valoración; en regular a mal estado general, álgido febril, piel y mucosas deshidratadas. Signos vitales: F.C.: 120 lat./min, P.A.: 140/100 mmHg, F.R.: 20 resp./min., T: 37.5°C. Peso: 120Kg. Talla: 1.70 mts. I.M.C.: 41 Examen cardiopulmonar normal. Abdomen con RHA (+) normoactivos blando deprescible, no dolor a la palpación profunda, sin signos peritoneales, región inguinal izquierda evidencia de crepitos a la palpación; a nivel genitourinario aumento de volumen escrotal con datos de tétrada de Celsius (dolor, calor, rubor, tumefacción) lesiones dérmicas secundarias en rafe escrotal de +/-3cm de diámetro; tacto rectal se observa lesión dérmica secundaria de +/-1cm de diámetro en radio 4-5, doloroso a la palpación, al retiro de dedo explorador manchado con debito purulento. Resto de examen normal, consciente y orientado, Glasgow 15/15.
Estudios laboratoriales reportan: glóbulos rojos 6.099.000mm3, Hematocrito 57%, Hemoglobina 18.2g/%, glóbulos blancos 18.600mm3, segmentados 90, glicemia 115 mg/dl, creatinina 1.5 mg/dl. T. protrombina 12seg., actividad 100%, proteína C reactiva 24mg/dl. Radiografía simple de abdomen sin datos relevantes, ecografía de región testicular reporta cambios de contextura de la pared del escroto con ecogenicidad heterogénea, al color doppler presenta aumento de vascularidad, pudiendo estar en relación a proceso inflamatorio secundario a celulitis perianal, epidídimos de forma tamaño y ecoestructura normal, testículos de forma y aspecto normal.
Con los datos clínicos y exámenes complementarios; se llega al diagnóstico por el servicio de cirugía general de: "sepsis a foco cutáneo, absceso perianal". Se programa cirugía de urgencia previa valoración cardiológica (Goldman II/IV) y anestésica preoperatorio (ASA III), además de firma del consentimiento informado tanto anestésico como quirúrgico.
Paciente en posición ginecología se realiza drenaje amplio de absceso perianal, extendiéndose la misma hasta bolsa escrotal, obteniendo debito purulento lechoso fétido abundante de ambas regiones, además de tejido necrótico, se envía muestra para cultivo y antibiograma. Se procede a necrosectomia, lavado de región operatoria. (Figura N°1).
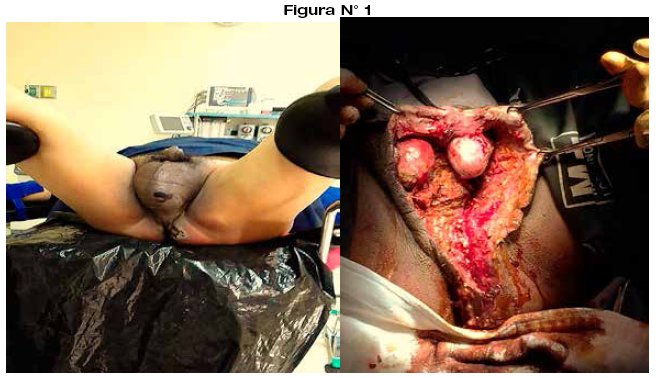
Se da el diagnostico post operatorio de: "sepsis a foco cutáneo, gangrena de Fournier, síndrome febril, fracaso renal aguda prerenal, obesidad grado III". Paciente de riesgo intermedio, pasa a sala de Terapia Intermedia para monitorización estricta, antibioticoterapia triasociada endovenosa (cefotaxima, metronidazol, ciprofloxacino); permanece en dicho servicio 2 días con evidente mejoría. Pasa a sala aislada de cirugía general; el diagnostico microbiológico es E. Coli y Peptoestreptococcus, sensible a 2 de los 3 antibióticos utilizados, por lo que se realiza rotación de cefotaxima a amikacina 1gr. EV/24hrs. manteniendo los otros antibióticos. Paralelo al tratamiento médico, se procedió a limpiezas quirúrgicas programadas cada 48 Hrs. en un total de 8 sesiones; en la cuarta se instaló un sistema hibrido adaptado de lavado-drenaje continuo que se extendió de la región inguinal a perianal, al cual se adjuntó como cobertor de contención la bolsa de Bogotá simulando la técnica V.A.C. (Vacuum Assisted Closure), esto con el objetivo de coadyuvar las limpiezas diarias en sala y evitar mayores complicaciones; además de limitar la agresión anestésica y acelerar el periodo de cicatrización; el cual fue exitoso con una adecuada recuperación a mediano plazo (Figura N° 2) (Figura N° 3). Paciente con evolución favorable es dado de alta a los 28 días.
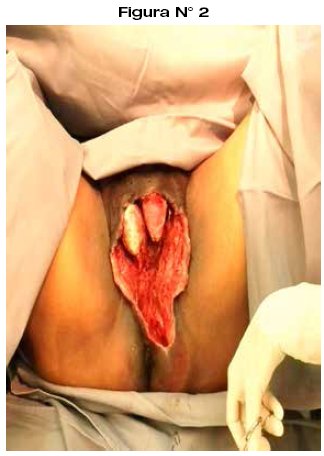
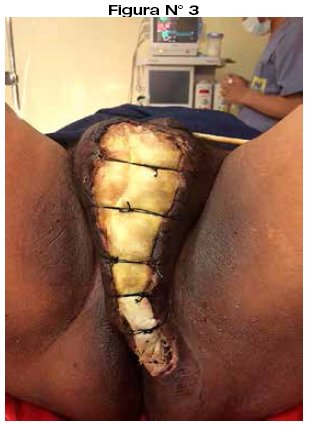
El reporte histopatológico es: tejido con necrosis de licuefacción, reacción inflamatoria aguda, compatible con fascitis necrotizante, síndrome de Fournier.
Paciente fue controlado por consulta externa para curaciones y cierre diferido de periné y bolsa escrotal (rafia escroto-perineal) (Figura N° 4).
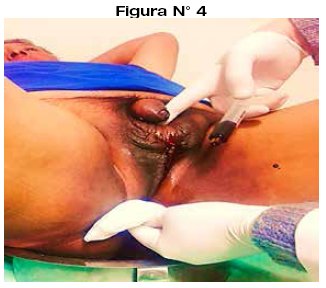
DISCUSIÓN
La gangrena de Fournier constituye una emergencia quirúrgica compleja y potencialmente letal, presentando gran variabilidad en las manifestaciones clínicas, por lo que requiere tratamiento agresivo, oportuno y multidisciplinario, con el fin de obtener mejores resultados. Es una patología de baja incidencia, pero supone un coste elevado para el sistema de salud. En nuestro medio se carecen de herramientas epidemiológicas que permitan conocer la frecuencia de aparición, su asociación con enfermedades sistémicas y el desenlace de la patología así como la mortalidad asociada. Lo anterior representa un gran desafío tanto para cirujanos como para otros profesionales involucrados en su tratamiento, no sólo por la agresividad de patógenos involucrados, sino por la baja incidencia, lo que hace que el entrenamiento, tanto en cuidados quirúrgicos como cuidados postoperatorios, sea complejo para quienes se forman en esta área.(7)
Los tres pilares fundamentales vigentes del tratamiento de esta patología son: a) Debridación amplia de tejidos necróticos e infectados, b) Apoyo sistémico hidroelectrolítico, nutricional y antibioticoterapia de amplio espectro c) Reparación de tejidos afectados.(8)
El objetivo de la cirugía es eliminar tejidos no viables, controlar la progresión de la infección y aliviar la toxicidad sistémica. El desbridamiento quirúrgico debe ampliarse hasta que los tejidos estén perfundidos y se identifique tejido vital. La realización de colostomía debe evaluarse en forma particular y no plantearse arbitrariamente en la primera intervención. Su objetivo es proteger la herida de la contaminación fecal, para bajar la carga bacteriana en el área cruenta y evitar que se perpetúe el cuadro infeccioso. Después del tratamiento quirúrgico, es necesario realizar curaciones diarias y evaluación constante de la herida operatoria, hasta la formación de tejido granulatorio
El cierre asistido por vacío (VAC: Vacuum-Assisted Closure), es una técnica relativamente nueva para manejo de heridas, la cual ha comenzado a ser utilizada en casos de Gangrena de Fournier, obteniendo heridas mucho más limpias sin exudados, aún en caso de heridas extremadamente problemáticas y con bolsillos profundos.
Pero su costo aun es elevado para su adquisición, peor en sistemas públicos en salud(9).
El paciente que nos fue asignado, se le realizó todo el proceso de manejo clínico-quirúrgico multidisciplinario, según protocolos internacionales estandarizados, además se capacitó a los internos para poder hacer efectivo el uso del sistema hibrido adaptado para lavado-drenaje diario simulado al sistema "VAC", que fue descrito anteriormente.
Según los datos revelados en este trabajo, no solo buscamos hacer levantamiento de datos iniciales epidemiológicos sino reforzar el manejo protocolar agresivo médico-quirúrgico además de introducir una nueva alternativa terapéutica para esta tan antigua patología y evitar no solo la contaminación de la región operatoria, sino la diseminación sistémica.
CONFLICTO DE INTERESES
Los autores declaran no tener ningún conflicto de interés
REFERENCIAS
1. Navarro J., Gangrena de Fournier, Rev. Eviden. Invest. Clin. México 2010; 3 (1): Pág. 51-57
2. Ersay A, Yilmaz G, Akgun Y, Celik Y. Factors affecting mortality of Fournier's Gangrene: review of 70 patients. ANZ J Surg. 2007; 77(1-2): Pag. 43-48.
3. Caicedo P., Fernández S., Fierro A, Franco A., Ibarra F., Maldonado O Gangrena de Fournier: Experiencia en el Hospital San José y Clínica La Estancia de Popayán, Colombia, 2000-2008, urología. Colombia. 2010, Vol. 19, No. 2: Pág. 77-83
4. Basoglu M, Ozbey I, Atamanalp SS, Yildirgan MI, Aydinli B, Polat O, et al. Management of Fournier's Gangrene: Review of 45 Cases. Surg Today. 2007; 37(7): Pág. 558-563.
5. Luján Marco S, Budía A, Di Capua C, Broseta E, Jiménez Cruz F. Evaluation of a severity score to predict the prognosis of Fournier's gangrene. BJU Int. 2010; 106: Pág. 373-376.
6. Bocic G., Abedrapo M., Azolas R., Llanos J., Enfermedad de Fournier: Tratamiento, Rev. Chilena de Cirugía. Vol. 62 - N° 6, Diciembre, Chile 2010; Pág. 635-638
7. Jiménez A., Arrabal M., Arias S., Nogueras M., Zuluaga A., Gangrena de Fournier. Análisis descriptivo y coste económico-sanitario de nuestra serie de 37 casos, Actas Dermosifiliogr., Elsevier España 2012; 103(1): Pág. 29-35
8. A Thwaini, A Khan, A Malik, J Cherian, J Barua, I Shergill, and K Mammen. Fournier's gangrene and its emergency management. Postgrad Med J. 2006 August; 82(970): 516-519.
9. Robledo F., Mier J., Sánchez P., Suarez R. Bojalil L., Uso del sistema de cierre asistido al vacío VAC® en el tratamiento de las heridas quirúrgicas infectadas. Experiencia clínica Cir Ciruj México 2006;74:107-113 [ Links ]
10. García M, Acuña L, Gutiérrez G, Martínez M. Gangrena de Fournier: Nuestra Experiencia en 5 años, revisión de la literatura y valoración del índice de severidad. Actas Urol. Esp. 2009; 62 (7): 532-540. [ Links ]














