Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Médica La Paz
versión On-line ISSN 1726-8958
Rev. Méd. La Paz v.19 n.2 La Paz dic. 2013
CASO CLÍNICO
TRATAMIENTO QUIRÚRGICO DEL MEGAESÓFAGO SIGMOIDEO, GRADO IV POR ACALASIA
SURGICAL TREATMENT OF SIGMOID MEGAESOPHAGUS, ACHALASIA BY GRADE IV
*Dr. Edgar Ledezma Gálvez
* Ex Jefe departamento Cirugía, Ex Director Instituto Gastroenterológico Boliviano Japonés La Paz-Bolivia
Responsable: Dr. Edgar Ledezma Gálvez.
E-mail: ledezmaedgardo@gmail.com
Trabajo de investigación galardonado con el "primer puesto y bisturí de oro", en el XXV Congreso Boliviano-Internacional de Cirugía, La Paz- Bolivia, año 2006.
RECIBIDO: 14-08-2013
ACEPTADO: 02-10-2013
RESUMEN
La Acalasia presenta ausencia del peristaltismo esofágico, falta de relajación del esfínter esofágico Inferior y una zona de alta presión en el esófago distal, con compromiso del plexo mioentérico y degeneración ganglionar, determinan alteraciones severas en la deglución. Para el tratamiento quirúrgico se han propuesto múltiples técnicas operatorias con la finalidad de restablecer la alimentación oral en pacientes que presentan dificultad del pasaje de los mismos.
En el Instituto Gastroenterológico Boliviano Japonés - de La Paz se ha incluido 4 pacientes con diagnóstico de Acalasia en el grado IV avanzado, con diversos grados de afectación nutricional. (3 pacientes por enfermedad chagásica y 1 paciente afectado por estenosis cáustica del esófago distal), edad comprendida entre los 45 y 60 años. Se realizo esofagoectomía distal y anastomosis esófago gástrica T-T . resección del esófago distal con acalasia, y a nivel del área dilatada del esófago una anastomosis con el fondo gástrico T-T, con piloroplastia añadida. Dos casos con yeyunostomía de alimentación preoperatoria.
Los resultados postoperatorios son altamente satisfactorios, seguimiento de 7 meses y 12 meses, con controles clínicos, radiológicos contrastados y endoscopia, se comprobó tubolización del estómago ascendido, con buena tolerancia a la dieta y ausencia de reflujo gastroesofágico.
El procedimiento quirúrgico utilizado con morbimortalidad ausentes, es un aporte de la medicina boliviana, ya que no se han descrito técnicas similares en la revisión de la literatura mundial y con una ventaja clara frente a las técnicas quirúrgicas clásicas, en los que la esofagoectomía total tiene un alto riesgo para el tratamiento de la acalasia de grado avanzado.
Palabras clave: cirugía del esófago megasigmoideo, acalasia grado IV.
ABSTRACT
Achalasia presents The absence of esophageal peristalsis, lack of Lower Esophageal sphincter relaxation and an area of high pressure in the distal esophagus, with involvement of the myentericplexus and ganglionic degeneration, determines severe alterations in swallowing. For surgical treatment multiple operative techniques have been proposed with the aim of restoring oral feeding in patients who have difficulty passage thereof.
In the Japanese-Bolivian Gastroenterological Institute of city La Paz- Bolivia, inclusion of 4 patients diagnosed with achalasia in grade IV advanced, with varying degrees of nutritional impairment. (3 patients for Chagas disease and 1 patient affected by distal esophageal caustic stenosis), aged between 45 and 60 años. The esofagoectomy distal anastomosis performed esophageal - gastric TT. with resection distal esophagus with achalasia, dilated area level and esophageal anastomosis with the gastric fundus TT, with pyloroplasty. Twos cases with preoperative feeding jejunostomy.
Postoperative results are highly satisfactory, follow up of 7 months and 12 months, with clinical, radiological and endoscopic contrasted, the stomach was found tube promoted, with good tolerance to the diet.
The surgical procedure used morbidity absent, is contributed Bolivian medicine since no similar techniques are described in the review of the world literature a clear advantage over conventional surgical techniques, in which the aggregate has esofagoectomy a high risk for the treatment of achalasia of advanced degree.
Keywords: megasigmoideo esophageal surgery, achalasia grade IV.
INTRODUCCIÓN
La cirugía del esófago ha experimentado un desarrollo constante en el mundo hasta finales del siglo XIX y los primeros años del siglo XX, ya que los aportes realizados hasta entonces se limitaron al tratamiento quirúrgico de las lesiones de su porción distal, la dilatación de la estenosis, la realización de la gastrostomía para garantizar la nutrición de los pacientes con lesiones estenosantes y la sustitución de su función de tránsito de los alimentos con tubos cutáneos, gástricos ó colon (1,2,3).
El objetivo del tratamiento de la acalasia en el megaesofágo sigmoideo grado IV es facilitar el vaciamiento esofágico, mejorar los síntomas, y evitar el reflujo gastroesofágico y las complicaciones(4).
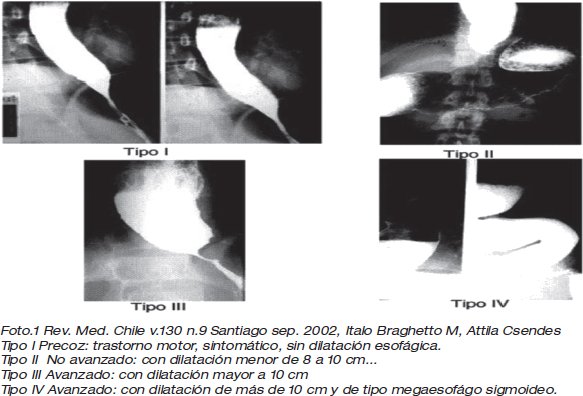
Para los grados avanzados III y IV existen procedimientos quirúrgicos como la cardiomiotomía o procedimientos más complejos, (ver cuadro N°1) (5). En estos casos el esófago está muy dilatado con pérdida total y absoluta de su función motora (Etapas III y IV) en los cuales los resultados de la miotomía son malos y ante el riesgo de moniliasis esofágica, esofagitis retencional permanente y por el riesgo, aunque bajo, de cáncer esofágico, se debe indicar la esofagectomía total con reemplazo esofágico de preferencia con interposición de colon ó ascenso gástrico.

Los autores brasileños que cuentan con una amplia experiencia en estos casos extremos han preconizado la esofagectomía transhiatal con ascenso gástrico al cuello como única solución útil para el alivio de estos pacientes (6-7).
Existen otras alternativas a plantear en estados de acalasia avanzada en pacientes de alto riesgo quirúrgico para efectuar una cirugía de gran envergadura como es la esofagectomía. Una técnica especial publicada por Ittalo Bragueto, Attila Csendes (8): consiste en realizar Esófago-cardioplastia en Y invertida + VT + antrectomía + gastroyeyunoanastomosis en Y de Roux indicado en pacientes con:
Falla de cardiomiotomía previa en Acalasia tipo III o IV.
Acalasia tipo IV.
Paciente de alto riesgo para esofagectomía total.
Estenosis fibrosa post cardiomiotomía.
La esofagectomía es una cirugía altamente exigente y está asociada a una gran variedad y alta frecuencia de complicaciones. El acceso quirúrgico del esófago es un procedimiento difícil debido principalmente a que se encuentra en una zona anatómica compleja, ya que compromete la zona cervical y dos de las principales cavidades corporales como ser el abdomen y el tórax. Sumado a esto el esófago carece de serosa por lo cual se encuentra en una estrecha relación con los órganos adyacentes. Así fácilmente se pueden dañar órganos vecinos durante la disección y extirpación con complicación neuromotora, y perforación (9,10).
Posterior a esto se debe realizar una reconstitución del tránsito digestivo con las distintas alternativas de los substitutos esofágicos, realizando una anastomosis al remanente cervical, otro elemento que condiciona la aparición de complicaciones (9,10).
La anastomosis esófago - gástrica o esófago - colónica puede ser a nivel cervical o a nivel intratorácico. La gran complicación es la dehiscencia o la fístula anastomótica y cuya gravedad está asociada al momento de aparición de la complicación, al tipo de dehiscencia o fístula, su débito y localización. Las anastomosis a nivel cervical se fistulizan más frecuentemente por la mayor tracción a veces asociada a menor flujo sanguíneo e isquemia y a la menor protección de tejido de vecindad, sin embargo, si bien la frecuencia es mayor la mortalidad asociada es mínima. En cambio una fístula a nivel mediastínico que es menos frecuente (menos del 10%) es más grave y con mortalidad cercana al 60% debido a la mediastinitis y sepsis asociada (11).
En conclusión la cirugía del esófago representa un desafío para el cirujano. El paciente debe evaluarse según protocolos de estudio precisos sopesando el riesgo general del paciente.
OBJETIVOS
Proponer una técnica quirúrgica original e inédita. No descrita para el tratamiento de la acalasia y subsecuente megaesófago sigmoideo grado IV.
El objetivo del tratamiento de la acalasia en el megaesofágo sigmoideo grado IV es facilitar el vaciamiento esofágico, mejorar los síntomas, y evitar el reflujo gastroesofágico y las complicaciones.
TÉCNICA QUIRÚRGICA PROPUESTA
Se propone realizar en los casos avanzados:
Esofagoectomía distal con anastomosis esófago gástrica T-T, con piloroplastia, y yeyunostomia de alimentación pre o intraoperatoria (EDEGA)
Presentamos una serie de 4 pacientes a los cuáles se les realizo este tratamiento quirúrgico con buenos resultados postoperatorios y retorno a la actividad normal. La utilización del estomago como órgano de anastomosis tras una esofagoectomía distal es ideal por las características particulares de irrigación del estomago y su situación anatómica, reconstruyendo la anatomía y la fisiología de la región (1-10).
Toda la técnica quirúrgica debe ser ejecutada respetando los criterios quirúrgicos, los planos anatómicos, tratando con delicadez los tejidos, realizando las anastomosis sin tensión y manteniendo buena irrigación.
PASOS QUIRURGICOS DE LA TECNICA EDEGA:
1. Incisión media supra e infraumbilical.
2. Una vez realizada la exposición de la unión esófago-gástrica, (ver Figura N°1)
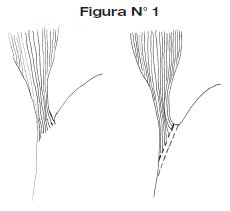
3. Se procede a la manipulación digital cuidadosa en el mediastino inferior traccionando en forma firme el esófago hacia abajo, lo que permite su movilización en más o menos 10 a 12 centímetros hacia cefálico, previamente se realiza un corte o incisión a nivel de las fibras musculares del hiato esofágico (Ver figura N°1)
4. La sección y ligadura de los vasos cortos del estómago permite una mejor movilización y lateralización del esófago acalásico muy dilatado. (Ver figura N°2)
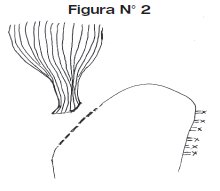
5. La sección a nivel de la unión esófago - gástrica utilizando un clamp de sutura automática o clamp Nakayama permite aun mas una mejor movilización del esófago, (ver Figura N°2).
6. Una vez obtenido bajar el esófago más o menos de 10 a 12 centímetros desde el nivel del hiato esofágico, se practica incisión en el fondo gástrico en mas o menos de 6 a 8 centímetros en relación directa con el diámetro de la futura boca esofágica. Se colocan puntos de tracción en el esófago inferior a nivel de la boca esofágica, se secciona permitiendo obtener una boca esofágica en más o menos de 6 a 8 centímetros de diámetro. (ver figura N° 3 y N° 4)
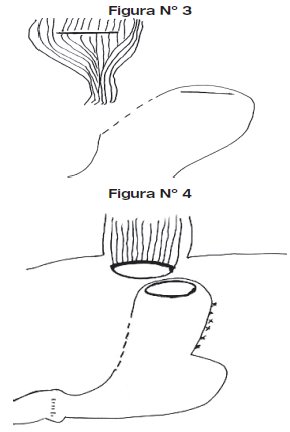
7. A través de puntos separados de material absorbible 000 se realiza la anastomosis esófago-gástrica con puntos firmes separados en un solo plano. Se practica la piroloplastia y la posterior yeyunostomía de alimentación (ver Figura N°5).
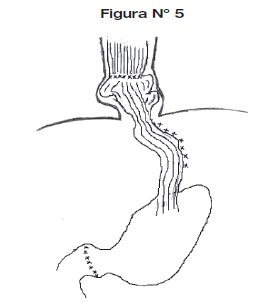
8. A través de la Figura N°5, se puede observar la migración de la anastomosis hacia Mediastino inferior, se deja dos drenajes Penroses laterales en relación con la anastomosis los cuales son exteriorizados a través de la pared abdominal.
Caso N° 1
Paciente masculino de 60 años, con disfagia progresiva alimentos líquidos y sólidos, evolución de varios años. Cuadro de disfagia total hace 18 días, con vómitos postprandiales, y dolor urente retroesternal con la ingesta de alimentos. Con antecedentes de ingesta caustico, hace 25 años, recibiendo tratamiento médico.
Mal estado nutricional, peso 51 Kg, talla 1.74 cms. Los exámenes laboratoriales reportaron anemia moderada, hipoproteinemia. Serologia para Chagas (-). La endoscopia digestiva alta revela esófago con restos alimentarios, esófago dilatado, estableciendo el diagnóstico de acalasia con megaesófago grado III - IV.
Es sometido a cirugía con anestesia general. Con incisión mediana supraumbilical, realizando esofagoectomía distal, anastomosis esófago-gástrica T-T y piloroplastia tipo Mickulics, yeyunostomía tipo Stam, tiempo quirúrgico de 4 horas.
Evolución postoperatoria favorable, con inicio de alimentación al 7º día postoperatorio, 16 días de preparación preoperatoria.
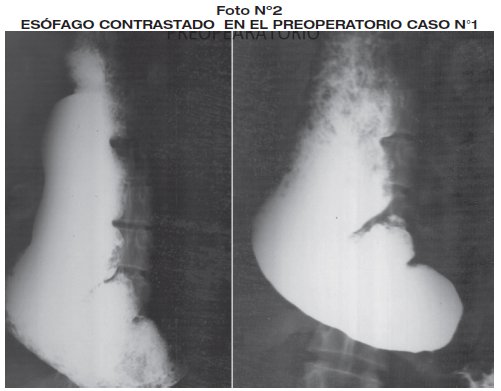
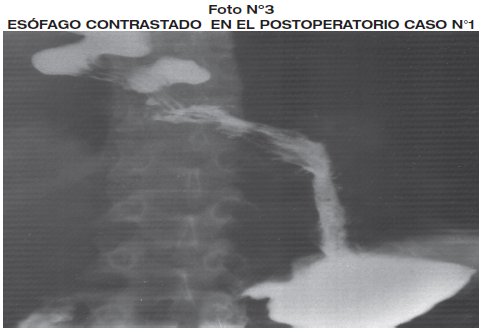
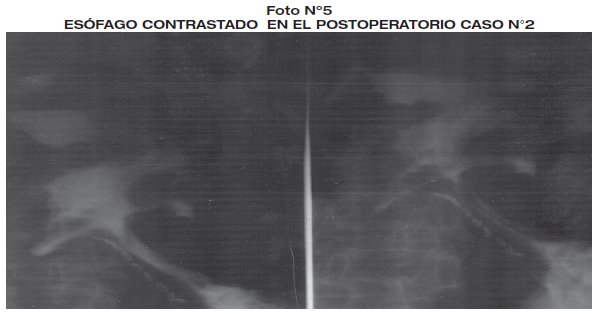
La patología de la pieza operatoria revelo esofagitis, esófago estenótico. Controles radiográficos contrastados revelaron estómago tubolizado con buen paso de contraste Seguimiento a un año con buena evolución.(foto 2 - foto 3).
Caso N° 2
Masculino de 45 años, con disfagia progresiva de 2 años de evolución, con vómitos postprandiales, y dolor urente torácico retroesternal tras la ingesta de alimentos, pérdida de peso acentuada, se acompaña de adinamia, astenia e hiporexia. Antecedentes de residir en zona chagásica, Trauma toracico por arma de fuego hace 5 años.
Paciente en mal estado general, desnutrición severa, cardiopulmonar con bloqueo completo de rama derecha, hipertrofia ventricular derecha y bradicardia sinusal, además de EPOC y Cor pumonale crónico. Los exámenes laboratoriales reportaron anemia moderada, hipoproteinemia. Serologia para Chagas (+). La endoscopia digestiva alta revela esófago con restos alimentarios, esófago dilatado, estableciendo el diagnóstico de acalasia con megaesofágo grado IV. 12 días de preoperatorio.
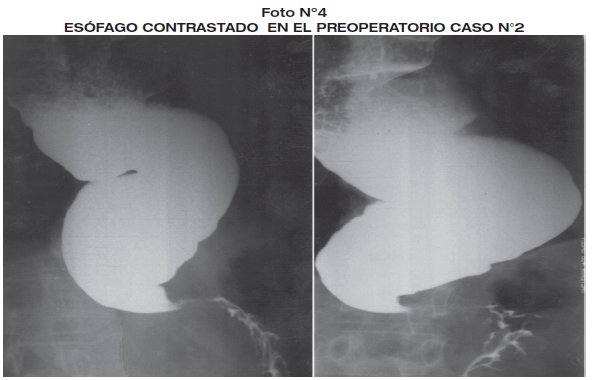
Es sometido a cirugía con anestesia general. Con incisión mediana supraumbilical, realizando esofagoectomía distal, anastomosis esófago-gástrica T-T y piloroplastia tipo Mickulics mas yeyunostomia de alimentación tipo Stam, tiempo quirúrgico de 4,30 horas. Presento trauma uretral por caterización uretral, resto evolución postoperatoria favorable, con inicio de alimentación al 7º día postoperatorio. La patología de la pieza operatoria revelo esofagitis y gastritis, esófago hipoganglionósico. (foto 4 - foto 5).
Caso N° 3
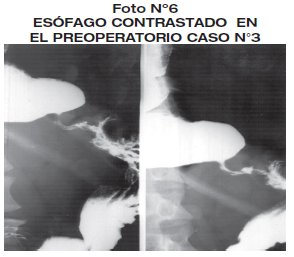
Masculino de 56 años, con disfagia progresiva de 2 años de evolución, con sensación de plenitud retroesternal tras la ingesta de alimentos, con pérdida de peso acentuada. Residencia en área endémica para Chagas, desnutrido, peso 52 Kg, talla 1.62. Los exámenes laboratoriales reportaron anemia moderada, hipoproteinemia Serologia Chagas (-). La endoscopia digestiva alta revela esófago con restos alimentarios, acodamiento del esófago, estableciendo el diagnóstico de acalasia, RX tórax indica esófago en bota, compatible con megaesófago grado IV.
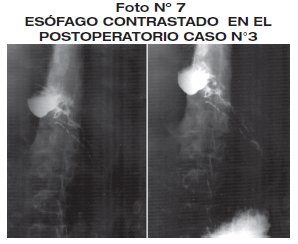
Es sometido a cirugía con anestesia general. Con incisión mediana supraumbilical, realizando esofagoectomía distal, anastomosis esófago-gástrica T-T y piloroplastia tipo Mickulics, con yeyunostomia tipo Stam, tiempo quirúrgico de 4 horas 55 min. En el intraoperatorio de detecta perforación pleural colocándole un sello pleural. Evolución postoperatoria favorable, con inicio de alimentación al 8 día postoperatorio. La patología de la pieza operatoria revelo esofagitis, megaesófago hipoganglionósico. (foto 6 - foto 7).
Caso N° 4
Masculino de 57 años, con disfagia progresiva de 6 años de evolución, hasta llegar a la restricción completa de alimentos, dolor retroesternal coincidente con la ingesta de alimentos, vómitos postprandiales, recurriendo a vómitos provocados, pérdida de peso acentuada de 14 kg en los últimos meses, con astenia, adinamia e hiporexia. Reside en área endémica para Chagas.
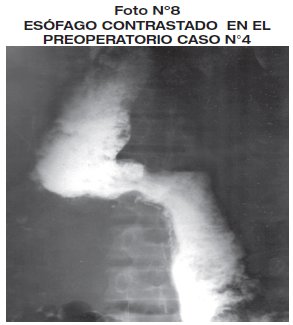
Con estado nutricional malo, pectus excavatum relieves óseos visibles, cardiopulmonar bloqueo de rama izq. parcial, edema pretibial bilateral. Los exámenes laboratoriales reportaron anemia moderada, hipoalbuminemia acentuada, ELISA para Chagas (+). La endoscopia digestiva alta revela esofagitis, con restos alimentarios, megaesófago, con estenosis distal total, sin paso del alambre guía, estableciendo el diagnóstico de acalasia - megaesofágo grado IV con estenosis del esófago distal.
Recibe tratamiento cardiológico, para compensar cuadro cardiológico de base, luego sometido en primera instancia a yeyunostomia de alimentación, tipo Stam.
Es sometido 67 días más tarde tras mejorar su estado nutricional a cirugía, con anestesia general. Con incisión mediana supraumbilical, realizando esofagoectomía distal, anastomosis esófago-gástrica T-T y piloroplastia tipo Finey, tiempo quirúrgico de 3 horas. Sale a UTI para compensación del estado hemodinámico, es dado de alta de UTI a los 6 días iniciando dieta clara. Se reinterna nuevamente a UTI por sangrado digestivo alto, compromiso cardiocirculatorio con extrasístoles y fibrilación auricular, detectando en la endoscopia digestiva alta esofagitis, con úlceras superficiales sangrantes, dado de alta a los 27 días, tras recuperación, con buena tolerancia a la dieta. Seguimiento a 7 meses con evolución satisfactoria. (foto 8 - foto 9).
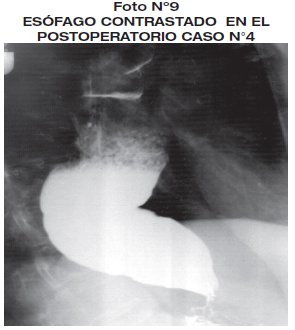
RESULTADOS Y DISCUSION
En el Instituto Gastroenterológico Boliviano Japonés - de La Paz. Se ha seleccionado a 4 pacientes con diagnóstico de Acalasia en el grado IV avanzado, entre los años 2001- 2006, en los que se ha comprobado diversos grado de afectación nutricional y que los estudios de gabinete han comprobado acalasia avanzada, 3 pacientes por enfermedad chagásica y 1 paciente afectado por estenosis cáustica del esófago distal.
Los pacientes con edad comprendida entre 45 y 60 años. Se ha realizado tratamiento quirúrgico que consistió en esofagoectomía distal, anastomosis esófago-gástrica T-T y piloroplastia tipo Mickulics, con yeyunostomia tipo Stam. ( EDEGA).
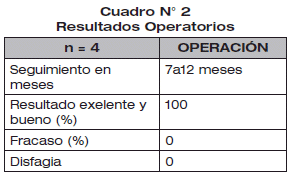
Con seguimiento postoperatorio de 7 a 12 meses, con valoraciones del tránsito esofagogastrico y alimentación adecuada, considerando el resultado excelente en el 100 % de los casos. No tuvimos fracaso con la técnica propuesta, disfagia no se presentó en esta serie. (Ver cuadro N°2).
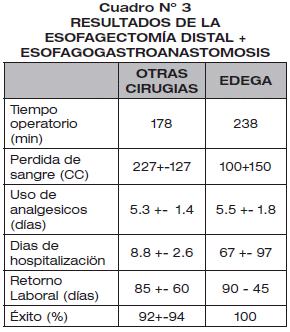
El tiempo operatorio con una media de 238 minutos, que comparado con otro tipo de cirugías, no hay una diferencia significativa. La pérdida sangre fue de 100 a 150cc. Que es aceptable en relación a la literatura internacional. Se usaron analgésicos entre 1.8 a 5.5 días, que es igual al tiempo de utilización comparado con otro tipo de cirugías. Los días de hospitalización estuvieron entre 67 - 97 días, el tiempo tan prolongado se relaciona con la compensación nutricional que tuvieron que recibir estos pacientes en el preoperatorio, ya que presentaban en el preoperatorio estado nutricional deficiente. El retorno laboral estuvo alrededor de 90 +- 45 días comparable a la literatura internacional. El éxito de la cirugía se relaciono con la tolerancia a la dieta, la ausencia de disfagia, al mejoramiento del estado nutricional del paciente al recibir una dieta normal y en el postoperatorio mediato la realización de radiografías con contraste que prueban buen pasaje del contraste a través de la anastomosis esofagogástrica, con ausencia de reflujo gastroesofágico (ver Cuadro N° 3).
En el cuadro N° 4: Se muestra cuadros comparativos entre los procedimientos laparoscópicos torácicos y nuestro procedimiento (EDEGA), y el tiempo operatorio es similar a la literatura internacional 238 vs 250 minutos a favor de nuestro procedimiento. No tuvimos casos de perforación esofágica si describe la literatura extranjera casos de perforación esofágica. Los días hospitalización en EDEGA es de 67-97 días en contra de 6.1. días. Como se menciono anteriormente estos pacientes tenían antes del acto operatorio, pésimo estado nutricional y se tuvo que compensarlos previamente a la cirugía que se llevo entre 30-45 días.
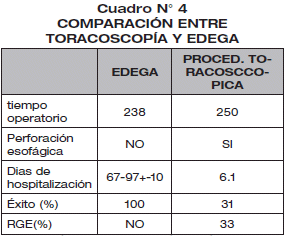
El éxito del procedimiento en relación a confort del paciente, tolerancia, pruebas radiológicas positivas de paso del contraste dan un 100% para EDEGA, y contra la tasa de éxito en el 31% en procedimientos laparoscópicos torácicos y que se debe esto especialmente a las complicaciones postoperatorias de este tipo de procedimientos laparoscópicos torácicos.
El reflujo gastroesofágico no se aprecia en nuestro procedimiento pero si se evidencia en el 33% en los procedimientos laparoscópicos vía torácica, que se debe a que no queda un tubo gástrico, como en nuestro procedimiento, permitiendo que se constituya el procedimiento EDEGA en un procedimiento más anatómico y funcional. (Ver cuadro N° 4).
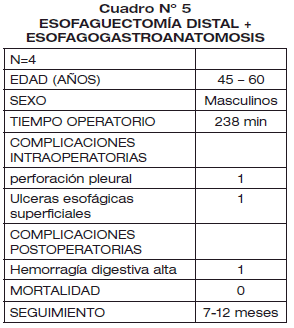
En cuanto a los pacientes intervenidos por EDEGA, fueron 4 pacientes con edades comprendidas entre los 45 y 60 años. Todos eran masculinos. El tiempo operatorio fue de 238 minutos. Las complicaciones que advertimos en el acto operatorio fue una perforación pleural, que soluciono con una pleurotomía cerrada 1 caso.
En cuanto a las dificultades que apreciamos en la relación de la técnica EDEGA pudimos advertir dificultad de disección por fibrosis de los planos aponeuróticos en 1 caso de estenosis caústica, y la perforación pleural.
En el postoperatorio enfrentamos complicaciones como Hemorragía digestiva alta en 1 caso debido a úlceras esofágicas superficiales. La mortalidad es de 0, y el seguimiento estuvo entre 7 y 12 meses (Ver cuadro N° 5).
CONCLUSIONES
Se presenta esta técnica quirúrgica que es un aporte nacional, inédito ya que no está descrita en la literatura médica. Es una alternativa quirúrgica en los pacientes cuyo compromiso médico nutricional es crítico y donde una cirugía de mayor envergadura representaría una morbi-mortalidad alta.
Esta técnica es de fácil ejecución y donde la anastomosis si bien se desplaza más o menos a 8 cm del hiato, en el mediastino inferior. Con la colocación de drenajes Penrose cercanos a la anastomosis y exteriorizados por pared abdominal, en el posible caso de fístula de la anastomosis permitiría un control adecuado y una morbimortalidad ausente.
El control postoperatorio permitió apreciar vaciamiento esófago-gástrico normal, sin reflujo gastroesofágico y una notable recuperación nutricional y del estado general.
REFERENCIAS
1. Skinner, D. B., Belsey, R. H. R.- History of esophageal surgery en Management of esophageal disease. Ed. W. B. Saunders Co., Philadelphia. 1988:145-163 [ Links ]
2. Orsoni, P.- Esophagoplasties, Ed. Maloine, Paris, 1969:19. [ Links ]
3. García Gutiérrez, A., Roque, F., Vicente, A.- Resultados de la coloesofagoplastia. Rev. Cub. Cir. La Habana 1976; 15:47-61. [ Links ]
4. Spiess, AE, Kahrilas PJ. Treating achalasia: From whalebone to laparoscope. JAMA 1998; 280: 38-42. [ Links ]
5. Braghetto I, Korn O, Csendes A, Frias JC. Esophagocardioplasty, vagotomyantrectomy and Roux en Y gastrojejunostomy: Indication in cases with severe esophageal motor disfunction. Dis Esophagus 1998; 11: 58-61. [ Medline ] [ Links ]
6. Pinotti HW, Cecconello I, Ziberstein. The Surgical Treatment of the Achalasia. Surgery of the Esophagus, Stomach, and Small Intestine. 5a ed, Wastell C, Nyhus LI, Donahue PE, Eds. Little Brown, Boston 1995. Chapter 12:150-7.
7. Pinotti HW, Felix V, Cecconello I. Reductive esophagoplasty. A new surgical option in surgical treatment of dolichomegaesophagus. Disease of the Esophagus 2001; 14: A508. [ Links ]
8. Italo Braghetto M, Attila Csendes J, Patricio Burdiles P, Owen Korn B, José Miguel Valera M. Manejo actual de la acalasia del esófago: revisión crítica y experiencia clínica. Rev Méd Chile 2002; 130: 1055-1066
9. Ras Ortega JC, Mederos Curbelo ON, Menchaca Diaz JL, Romero Diaz CA, Cantero Ronquillo A, Valdez Jimenez JM. Resultados quirúrgicos en el cáncer de esófago y cardias. Rev Cubana Onc. 2000; (16): 116-119. [ Links ]
10. Mederos Curbelo ON, Barreras Ortega JC, Romero Diaz CA, Menchaca Diaz JL, Cantero Ronquillo A. Bypass gástrico tubular isoperistaltico (Postlethwait) en el cáncer de esófago irresecable. Rev Cubana Onc. 2001; 17(2): 135-137. [ Links ]
11. Malthaner RA, Todd TR, Miller L, Pearson FG. Long term results in surgically managed esophageal achalasia. Ann Thorac Surg 1994; 58: 1343-6. [ Medline ] [ Links ]
12. Ximenes Netto M. Chagas Disease. In Esophageal Surgery. Second Edition. Pearson FG, Cooper J, Deslauriers J et al Eds. Churchill-Livingstone.New-York 2002. Chapter 33: 536-50.
13. Reynolds JC, Parkman HP. Achalasia. Gastroenterol Clin North Am 1989; 18: 223-55. [ Medline ] [ Links ]
14. Csendes A, Braghetto I, Korn O, Csendes P, Burdiles P. Achalasia of the esophagus: Natural history and alternative treatment. Surgery of the Esophagus, Stomach, and Small Intestine. 5a ed, Wastell C, Nyhus LI, Donahue PE, Eds. Little Brown, Boston 1995. Chapter 11:134-149.
15. Hunter JG, Trus TL, Branum GD, Waring JP. Laparoscopic Heller myotomy and fundoplication for achalasia. Ann Surg 1997; 225: 655-65. [ Medline ] [ Links ]
16. Vogt D, Curet M, Pitcher D, Josloff R, Milne RL, Zucker K. Successful treatment of esophageal achalasia with laparoscopic Heller myotomy and Toupet fundoplication. Am J Surg 1997; 174: 709-14. [ Medline ] [ Links ]
17. Ancona E, Anselmino M, Zaninotto G, Costantini M, Rossi M, Bonavina L, Boccu C, Buin F, Peracchia A. Esophageal achalasia: Laparoscopic versus conventional open Heller-Dor operation. Am J Surg 1995; 170: 265-70. [ Medline ] [ Links ]
18. Stewart KC, Finley RJ, Cliffton JCm Grolmann AJ, Storsetti C, Inculet R. Thoracoscopic versus laparoscopic modified Heller miotomy for achalasia: efficacity and safety in 87 patients. J Am Coll Surg 1999; 189:164-7. [ Medline ] [ Links ]
19. Holzman MD, Sharp KW, Ladipo JK, Eller RF, Holcomb GW, Richards WO. Laparoscopic surgical treatment of achalasia. Am J Surg 1997; 173: 308-11. [ Medline ] [ Links ]
20. Stincer, E., Menéndez Feros, J.- El cardioespasmo y su terapéutica. Arch Med Int, La Habana 1936; 2:685. [ Links ]
21. Gálvez Fermín, N. - Presentación de enfermos. Un caso de megaesófago operado por la técnica de Heyrovsky-Grondahl. Bol Med Quir Sanat "Purísima Concepción". La Habana 1946; Vol. 1, Feb.
22. Vázquez F., R., Vulf, N., Morozov, Y., Almirall, M., Díaz, M., Villamil, R., León, L., Monert, P.-Tratamiento quirúrgico de la acalasia del esófago por el método de B. V. Petrovski. Rev. Cub. Cir. La Habana 1972;11:93-100.














