Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Revista Médica La Paz
versión On-line ISSN 1726-8958
Rev. Méd. La Paz v.19 n.1 La Paz 2013
CASOS CLINICOS
SOMATIZACIÓN E HIPERFRECUENTACIÓN
E SOMATIZATION FREQUENT ATTENDANCE
Dr. Ivo Walter Arandia Barrios, Dr. Miguel Ángel Suarez Cuba.
RECIBIDO: 27/02/2013
ACEPTADO: 20/03/2013
INTRODUCCIÓN
La somatización se considera uno de los más frecuentes y problemáticos fenómenos que encaran los médicos a nivel de la atención primaria. Es un término genérico que incluye un amplio rango de fenómenos clínicos, una variedad de proceso que conducen al paciente a buscar ayuda médica por síntomas o malestares del organismo, los cuales, a veces, aun cuando no existe evidencia médica de los mismos, el paciente erróneamente lo atribuye a una enfermedad orgánica.
Desde el punto de vista del sistema sanitario, los que buscan ayuda médica, sobre todo de forma persistente, representan un serio problema de salud pública son catalogados como pacientes somatizadores e hiperfrecuentadores.
El paciente que somatiza o no tiene patología orgánica discernible y se presenta repetidamente con síntomas físicos, o bien tiene problemas orgánicos, pero amplifica sus síntomas, es usuario frecuente de los servicios del médico.
Menos del 10% cumplen criterios de trastornos somatomorfos los cuales constituyen la "punta del iceberg" de los fenómenos de somatización, porque representan las formas más crónicas e invalidantes.
Se habla de somatizadores agudos o subagudos cuando la duración de los síntomas es menor o igual a 6 meses.
Asimismo se consideran somatizadores crónicos, cuando la enfermedad persiste por más de 6 meses.
La existencia de síntomas somáticos es un suceso muy habitual en el ser humano, los estudios sobre el tema demuestran que el 75% de los adultos sanos padecen algún tipo de dolor o malestar físico en el plazo de una semana. Mientras que un paciente hiperfrecuentador es aquel que visita a menudo los servicios sanitarios, que suponen un gasto considerable para el sistema público de salud, pues se trata de entre un 5 y 10% de los pacientes que consultan con un médico de atención primaria, el porcentaje de hiperfrecuentadores sobre la población total que atiende un facultativo, consumen un 30 por ciento de su esfuerzo y tiempo. Es importante también considerar el gasto potencial en pruebas complementarias ordenadas por el médico, pruebas que nunca llegan a ser concluyentes a la hora de diagnosticar trastorno físico alguno es considerable.
Este tipo de paciente presenta una serie de síntomas físicos o psicológicos recurrentes o intermitentes agudos o crónicos, que no pueden ser explicados mediante un diagnóstico médico, o demostrados objetivamente en un examen complementario; lo más frecuente es que se queja siempre del mismo síntoma pero al que, por muchas pruebas o exámenes complementarios que se le hagan, nunca se le llega a diagnosticar ninguna dolencia orgánica.
Existen generalmente factores predisponentes, son condiciones del paciente previas a la ocurrencia del problema de salud y que propician su desarrollo.
La presentación de este caso clínico tiene por objetivo describir y analizar distintos aspectos referentes al manejo del paciente que somatiza, revisando lo más relevante de dicha patología, haciendo hincapié en sus características clínicas, sus factores etiológicos y las bases de su manejo, ya que se trata de una entidad de elevada frecuencia en la consulta de la práctica médica general.
Presentación del caso.
María B.S., de 67 años viuda, de ocupación labores de casa; Acude a la consulta por cefalea persistente intensificada hace 1 año atrás, tipo pulsátil, recurrente, esporádica localizada en región occipital, que atribuye a contusión accidental leve con una picota en región frontoparietal derecha en su juventud, además dolor abdominal y articular esporádicos, preocupación y angustia por asuntos familiares con una de sus hijas. Acudió a múltiples valoraciones por diferentes especialidades por requerimiento de su médico tratante y solicitud de la paciente, sin mejoría del cuadro.
Antecedentes personales patológicos.
Dolor articular hace 1 año.
Dolor abdominal intermitente hace 12 años, intensificado hace 1 año.
Antecedentes ginecoobstétricos.
Menarca: 14 años G:4 P:4 AB: 0 MAC: No utilizo nunca según refiere.
Ritmo 28/5 eumenorreica, inicio de vida sexual a los 16 años, una sola pareja sexual (esposo).
Interrogatorio por aparatos y sistemas.
S. Locomotor: Dolor muscular paravertebral en D10-L3 recidivante.
Exploración física
Somatometría: Estatura: 1.58 m. Peso actual: 68 kg; IMC: 27,3
Signos vitales: Pulso: 78 lpm; Frecuencia respiratoria: 24 cpm; Frecuencia cardiaca: 78 p/min; T.A: 120/80 mHg.
Exploración física.
Cabeza: Puntos dolorosos (+) 3/11 (Temporal, frontoparietal, superciliar bilateral). Columna vertebral: Músculos paravertebrales contracturados a nivel de D10 - L3 con dolor leve a la digito presión, y en flexión de MII, S. Laségue (-).
ESTUDIO FAMILIAR
Identificación de la familia (cuadro No 1) Nombre de la familia: Burgoa Domicilio: Villa Copacabana
Fecha de inicio del estudio: 08 de Marzo de 2010.
Justificación del estudio
Como parte de la atención centrada en la persona y su entorno, el Médico Familiar, ante un paciente que acude frecuentemente por un mismo problema y/o problemas específicos, debe realizar un abordaje psicosocial del mismo; como en el presente caso.
Instrumentos de Psicodinamia utilizados:
Apgar Familiar: En María se encontró que percibe a su familia como funcional, por el puntaje obtenido 10/10.
FF-SIL: En Ana los resultados del test dan un puntaje de 56, lo que indica una familia moderadamente funcional.
MOS: En María el puntaje obtenido es de 70, lo que muestra buen apoyo social global, donde más puntaje tiene es en el ámbito emocional y de relaciones sociales.
Diagnósticos
Cefalea crónica
Dorsolumbalgia mecánica crónica
Dispepsia funcional
Sobrepeso
T. Somatización
Hiperfrecuentación Tratamiento
Medidas Generales: Dieta de reducción hiposodica, cambios de estilo de vida, plan de ejercicios.
Medicamentoso específico: Cefalea Crónica AINES VO PRN.
Plan de manejo conjunto enfatizando la educación y la prevención
1. Orientación a María sobre su padecimiento actual.
2. Se hace énfasis en seguir el régimen alimenticio recomendado.
3. Se sugiere que realice actividades distractivas, e iniciar su sueño de construir muebles.
4. Mejorar la relación entre su hija menor y su pareja con quien no vive al momento, orientar a ambos en el área familiar con el fin de superar las
Discusiones familiares
Se establecen las siguientes metas:
A corto plazo.
- Descartar patología orgánica con controles médicos periódicos, para completar el estudio de cefalea crónica (TAC de cráneo)
- Orientación nutricional para mejorar los hábitos alimenticios de la familia.
A mediano plazo.
- Programar actividades recreativas familiares periódicamente.
- Mejorar la comunicación familiar a fin de resolver sus problemas familiares.
- Disminuir su estado de estrés familiar incrementando el tiempo de recreación y tiempo compartido.
- Distribuir equitativamente las tareas del hogar.
A largo plazo.
- Orientación familiar
- Mejorar la calidad de vida,estimulando el desarrollo de aptitudes innatas o actividades manuales (En María construir muebles)
EVOLUCIÓN DEL CASO
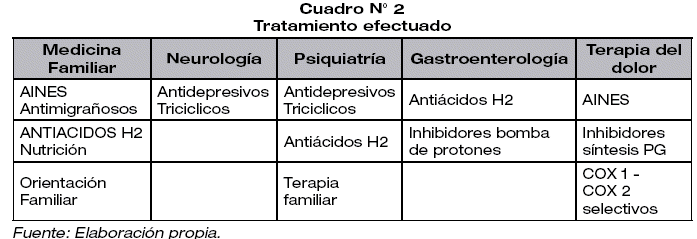
María fue transferida por su médico tratante a Neurología con Cefalea occipital el año 2009, fue transferida a Psiquiatría donde recibió medicación antidepresiva por 3 meses recibió además terapia familiar junto con su hija menor. Transferida a Gastroenterología por Dispepsia funcional, y a Terapia del Dolor por cefalea crónica, recibió tratamiento específico, como se muestra a continuación. (cuadro N° 2)
Hace 1 año atrás, fallece su esposo, por complicación de Cirrosis Hepática (antecedente de Enolismo), lo que intensifica su malestar en torno a la cefalea crónica, pulsátil, intermitente, esporádico y recurrente en región fronto parietal derecha, recibe AINES, cede parcialmente, pero se intensifica con estados de stress y preocupación por el estado económico y familiar de su hija menor; que le genera estados de angustia esporádicamente.
En una de tantas visitas posteriores, comenta con alegría y aparente paz interna, que hace un año asiste a una iglesia cristiana evangélica, donde obtuvo paz espiritual; aprendió que debe pedir perdón a Dios, y a su esposo (fallecido) por todo el mal trato (descuido personal mientras estuvo internado) recibido durante su etapa de convalecencia (Cirrosis hepática), antes de su deceso, y perdonarlo igualmente; menciona que en una pelea verbal ocasional, su esposo le dijo que se casó con ella solamente por sus posesiones materiales (Terrenos en Corpa - Área rural de La Paz, Bolivia) lo que la lastimó mucho emocionalmente, pues dice haberse casado obligada por sus padres, sin saber nunca en qué consiste el amor hacia otra persona, pero que con el tiempo transcurrido aprendió a amar a su esposo, aunque él nunca cumplió sus metas con ella, deseos familiares ni económicos.
Menciona que 1 semana atrás en una oración suya, sincera desde lo profundo de su corazón, dirigida a Dios, le trajo mucha paz y tranquilidad espiritual, y a partir de ese día dice no tener más la cefalea, y no desea completar los exámenes complementarios (TAC contrastada de Cráneo) pues se siente muy bien, restablecida, con deseos de hacer actividades que le gustaron siempre y nunca pudo realizar (construir muebles) y retornar a su localidad de origen (Corpa) a cuidar sus ovejas .
CONCLUSIONES DEL CASO
La signo sintomatología más frecuente en hiperfrecuentadores son dolores osteoarticulares (más de 70%), cefalea o migrañas (más de 60%) y problemas circulatorios (más de 40%) (13); algunos de los cuales pueden ser expresiones de síntomas somáticos.
Es imprescindible considerar el entrenamiento de los profesionales en Atención Primaria, en la detección y manejo médico de los trastornos más frecuentes, de pacientes hiperfrecuentadores, considerando que es más frecuente en mujeres durante la quinta década de la vida, .de modo que dimensionen y prioricen con enfoque biopsicosocial la complejidad de las variables que intervienen en el uso de servicios, más allá de la morbilidad atendida junto a los equipos interdisciplinarios de atención multidisciplinaria para contribuir a un mejor manejo de estos pacientes, y haciendo uso racional y eficiente de los servicios de salud.
De acuerdo a ese orden, también sería necesaria la adopción de instrumentos que de manera fácil permitan evaluar factores como el funcionamiento familiar (Genograma, APGAR, FFSILL), Apoyo social (MOS), el tamizaje y diagnóstico de trastornos ansioso- depresivos, de somatización, la evaluación de la calidad de vida y el soporte económico social, incluyendo además, la evaluación de la satisfacción del servicio, que podría predecir pacientes o servicios de alto riesgo para la hiperfrecuentación; sin embargo, se necesitaría el diseño de estudios basados en los modelos teóricos que tengan una mejor capacidad de predicción para uso clínico.
Este caso expone la necesidad de considerar a los problemas familiares, emocionales de carácter formativo, y culturales como mecanismos de intensificación de patología no orgánica (Somatización) que bien pueden ser controlados con un estudio familiar preciso, específicoydetallado, brindando al paciente la posibilidad de enfrentar estas deficiencias, considerando además de la terapia contemporánea, la posibilidad de reforzar lazos de fe y culto como en este caso, que desencadenan en la conclusión de una patología no demostrable pero presente.
Desde el punto de vista de gestión en salud, sirve también para configurar el marco de la terapia alternativa, para mejorar el estado de salud de la paciente, y para hacer uso eficiente de los recursos humanos y materiales que se ofrecen a los pacientes, pues al realizar este estudio de caso, se podrían evitar el uso irracional y a veces injustificado de especialidades citadas, o servicios de métodos complementarios (de laboratorio o de gabinete) que encarecen las prestaciones yendo en contra de la institución, pues son perfectamente evitables con el uso de instrumentos de Psicodinamia familiar demostrados en este caso clínico.
Quedaenevidenciatambiénlaposibilidad de influencia en la signo sintomatología (Somatización) en la paciente, la presencia de problemas familiares, factores psicosociales y estados de stress normativo y no normativo, que intensificaron e irradiaron la patología, atribuyendo su etiología, incluso a eventos traumáticos (Contusión frontal leve), practicas familiares (Casamiento forzado por los padres), y aspectos socioculturales erróneos (Atención sumisa hacia el esposo) lo cual perpetuaba la sintomatología, y multiplicaba las consultas y acceso a servicios sin mejoría del cuadro, produciendo consecutivamente el uso ineficiente de los mismos.
Haciendo referencia a la hiperfrecuentación de la paciente este caso en particular muestra las brechas en la investigación que existen en nuestro contexto en la identificación de la magnitud e impacto para los pacientes, sus familias y para las instituciones de baja complejidad, así como en la documentación de estrategias eficientes de intervención que respondan a los factores que perpetúan el uso de servicios.
Problemas administrativos como la falta de oportunidad o acudir a citas para renovación de recetas, demora en los estudios, son factores relacionados con el uso y calidad de los servicios que influyen en la hiperfrecuentación; sin embargo, podría pensarse que la respuesta individual frente a los problemas sociales y a la carga de los problemas mentales en nuestro medio, así como la escasa detección y tratamiento (incluyendo el no farmacológico de los mismos), y la carencia del uso de instrumentos (APGAR, FF SILL etc.) podrían condicionar este comportamiento de salud en el paciente hiperfrecuentador.
De acuerdo al modelo teórico de Aday y Andersen, los factores que influyen el uso de servicios de consultas externas en el contexto del sistema de salud pueden estar asociados a las instituciones o a los pacientes y su entorno familiar y social, pues los reportes en otros países de la alta prevalencia en hiperfrecuentadores de los trastornos ansiosos- depresivos por ejemplo y el modelo teórico sustenta la relación entre estos y el uso de servicios repetitivamente.
Únicamente al comprender los factores presentes en el paciente hiperfrecuentador y las dinámicas que perpetúan el ciclo de atención es que podrían diseñarse intervenciones eficientes y adecuadas para este comportamiento, mejorando su detección oportuna y haciendo uso racional de los servicios de salud.
NOTAS
* Médico Familiar
** Médico Familiar.Policlinico Central. Caja Nacional de Salud.
Responsable: Ivo Walter Arandia Barrios. E-mail:
REFERENCIAS
1. Arias L, Herrera J. El APGAR familiar en el cuidado primario de salud. Colombia Médica 1994; 25:26-8. [ Links ]
2. Solórzano ML, Brandt TC. Familiología : El APGAR familiar. Curso Taller Internacional de Familiología; 9 al 11 de mayo del 2001; La Paz Bolivia. p.131-3. [ Links ]
3. Martín ZA, Cano PJ. Atención primaria.4° edición. Barcelona (España): Ediciones Hancourt SA; 1999. p.125. [ Links ]
4. Solórzano Padilla ML, Carrasquero J. Depresión. En:Pautas Clínicas para Médicos Familiares. Vol. II. Caracas. [ Links ]
5. Lipowski ZJ. Somatization: the concept and its clinical application. Am J Psychiatry 1988; 145:1358-68. [ Links ]
6. Garcia Campayo J, Alda M, Sobradiel N, Olivan B, Pascual A. Personalities disorders in somatization disorder patients: a controlled study in Spain. J. Psychosom Res 2007; 62: 675-80. [ Links ]
7. Aday LA, Andersen R. A Framework for the 26. Study of Access to Medical Care. Health Services Research. 1974; 9: 208-20. [ Links ]
8. Hulka B, et ál. Correlates of Satisfaction and 25. Dissatisfaction with Medical Care: A Community Perspective. Medical Care. 1975 Aug; 13: 648-58. [ Links ]
9. Andersen R, Aday LA. Access to Medical Care 29. in the US: Realized and Potential. Medical Care. 1978 Jul; 16: 533-46. [ Links ]
10. Hughes G. The Inappropriate Attender. Emergen-3. cy Medicine [ Links ]
11. Journal. 2008; 25 (8): 468. [ Links ]
12. Body R. The Recurrent Attender with a Difference. 30. BMJ. 2004; 328 (7455): 1554. [ Links ]
13. Vedsted P, Christensen MB, Sorensen HT, Fink P, 31. Olesen F. Special Status Consultation for Frequent Attenders. Who Are the Candidates? Journal of Public Health Medicine. 2002; 24 (1): 53-57. [ Links ]
14. Karlsson H, Joukamaa M, Lahti I, Lehtinen V, 9. Kokki-Saarinen T. Frequent Attender Profiles: Different Clinical Subgroups among Frequent Attender Patients in Primary Care. Journal of Psychosomatic Research. 1997; 42 (2): 157-66. [ Links ]
15. Anduaga Aguirre MA, González-Mohíno Loro MB, Sánchez García ME, Handi Mansour F, Palmer Ruiz A . Cefalea Occipital, Revista Casos Clinicos - Servicio de Urgencias. Hospital General de Lanzarote. Las Palmas de Gran Canaria, septiembre 2008, pp.110. [ Links ]
16. Headache Classification Committee of International Headache Society. Classification and diagnostic criteria for headache disorders, cranial neuralgia, and facial pain. Cephalalgia 1988;8 (Suppl 7):1-96. [ Links ]