Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Médica La Paz
versión On-line ISSN 1726-8958
Rev. Méd. La Paz v.18 n.1 La Paz 2012
EDUCACIÓN MÉDICA CONTÍNUA
ELABORACIÓN DE GUÍAS DE PRÁCTICA CLÍNICA, BASADO EN LAS EVIDENCIAS, PARTE II
Dr. Raúl Arturo Arévalo Barea*, Dr. Guido Fonseca Garvizú**, Dr. Gonzalo Ortuño Benítez***, Dory E. Arévalo Salazar****
Las guías de práctica clínica basadas en la evidencia (GPC-BE) resultan ser recomendaciones elaboradas de forma sistemática que permite la toma de decisiones entre profesionales de la salud y pacientes, en relación a los cuidados en salud en situaciones clínicas determinadas». Las GPC-BE pueden ser un pilar determinante en la elaboración de políticas de salud, alcanzando temas sobre promoción, prevención, asistencia y diagnóstico de los problemas en salud.
Las GPC-BE pretenden mejorar la efectividad, la eficiencia y la seguridad de las decisiones clínicas. Lo consiguen ayudando a que los profesionales disminuyan la variabilidad no justificada de su práctica y facilitando las mejores decisiones diagnósticas y terapéuticas en condiciones clínicas específicas.
En La Paz (Bolivia), en estos últimos años se han estado elaborando Guías de Práctica Clínica, y las que existe no han sido realizadas mediante una metodología sistemática basada en la mejor evidencia científica disponible en la actualidad, y la evaluación mediante el instrumento del AGREE I y II
En el artículo Elaboración de GPC-BE, parte I (Rev Med La Paz, 2011; 17 (2): 63-69), se han detallado los objetivos, los pasos sugeridos para la definición de los objetivos, el perfil que deben tener el grupo elaborador, sus funciones y el procedimiento que se debe seguir en la nominación de los miembros componentes del grupo elaborador.
En esta segunda parte emplearemos las recomendaciones internacionales en la práctica clínica de forma generalizada, porque es necesario que las GPC-BE sean de calidad y se realicen con una rigurosa metodología.
METODOLOGÍA HA SEGUIR
1. Definición de las preguntas de forma clara.
2. Establecer criterios evidentes y sistemáticos para evaluar la evidencia científica.
3. Formular las recomendaciones en función del nivel de la evidencia científica, tomando en cuenta también otros aspectos que deben ser reflexionados.
4. Presentar las recomendaciones de forma progresiva, diferenciando claramente las que están basadas en la evidencia científica de las formuladas mediante el consenso de personas expertas.
5. La calidad de las guías pueden ser extremadamente variables y en ocasiones no satisfacen las pautas básicas, lo que motiva el tener que utilizarse alguna herramienta que evalué la elaboración de GPC-BE, internacionalmente los grupos elaboradores utilizan el instrumento de Evaluación de Guías de Práctica Clínica (AGREE), que sirve para examinar el tema de la variabilidad en la calidad de las guías.
6. El Instrumento AGREE es una herramienta que evalúa el rigor metodológico y la transparencia con la cual se elabora una guía.
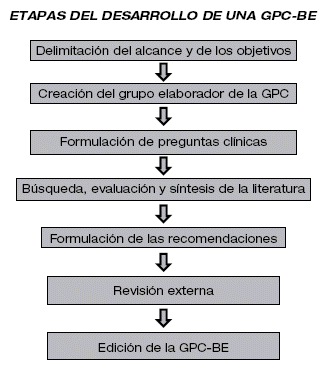
LA ELABORACIÓN BÁSICA DEBE TRATAR COMO MÍNIMO LOS SIGUIENTES ASPECTOS
1. Diseño y evaluación de GPC-BE: Introducción a las guías de práctica clínica, elaboración de las GPC (etapas, modelos metodológicos, etc.), utilización del Instrumento AGREE (es una herramienta que evalúa el rigor metodológico y la transparencia con la cual se elabora una guía).
2. Formulación de preguntas clínicas: Paciente, Intervención, Comparación y Resultado para la elaboración estructurada de preguntas clínicas.
PASOS PARA SEGUIR EN LA ELABORACIÓN DE LAS PREGUNTAS CLÍNICAS
1 Definir el algoritmo de decisiones de manejo del problema clínico. En esta fase puede ser útil la elaboración de un algoritmo de decisiones que intente resumir los diversos aspectos de la atención al problema objeto de la GPC-BE.
2 En cada paso de dicho algoritmo se pueden identificar y resumir en forma de preguntas genéricas las cuestiones que se deben contestar en la sucesiva toma de decisiones planteadas. Al final se obtendrá un "conjunto de preguntas" que supone la estructura básica del contenido de la guía. Esta herramienta servirá para comprobar que se han complementado todos los aspectos clínicos que se decidieron tratar en el alcance de la guía.
3 Es sustancial que el número de preguntas clínicas sea accesible para el grupo elaborador de la guía en el tiempo determinado y con los recursos disponibles para su desarrollo.
4 El listado de preguntas puede contemplar aspectos de tratamiento, de diagnóstico, de pronóstico, de organización, de prevención y otros. El grupo elaborador de la guía tiene que evitar introducir aspectos nuevos que no estaban incluidos en el alcance de la guía.
SELECCIÓN DE LAS PREGUNTAS CLÍNICAS QUE HAY QUE RESPONDER
Sobre unas preguntas genéricas, definidas por el generador de la guía, el grupo elaborador de la guía y los colaboradores expertos deben definir las preguntas clínicas más adecuadas, para lo cual generalmente se requiere realizar la búsqueda bibliográfica inicial que permita reformular y crear nuevas preguntas. También las preguntas clínicas pueden ser objeto de debate con organizaciones de diversos ámbitos.
Al concluir este proceso debe disponerse de un listado de todas las preguntas clínicas, clasificadas en los diferentes apartados en que se ha estructurado la atención al tema objeto de la guía de práctica clínica.
Ejemplo que se toma de la GUÍA DE LA PRÁCTICA CLÍNICA DEL ASMA* de un listado de algunas preguntas clínicas genéricas clasificadas de una GPC sobre el asma:
Preguntas sobre la historia natural, diagnóstico y pronóstico del asma...
1 ¿Cuál es el valor de la clínica en el diagnóstico del asma?
2 ¿La historia familiar de asma u otras enfermedades atópicas aumenta la incidencia o la gravedad del asma?
3 ¿Se puede predecir la evolución a asma atópica en los niños menores de 3 años que consultan por clínica sugestiva de asma?
4 ¿Cuál es la validez de la variabilidad del flujo espiratorio máximo en el diagnóstico del asma?
5 ¿Cuál es el valor del test de provocación por ejercicio en el diagnóstico del asma?
6 ¿Es necesaria la radiografía de tórax en el diagnóstico del asma?
7 ¿En niños o adultos con sospecha de asma está indicado realizar pruebas cutáneas a alergenos mediante prick test o IgE específica para el diagnóstico del asma?
Preguntas sobre la prevención del asma...
1 La lactancia materna ¿disminuye la incidencia de asma infantil?
2 En pacientes asmáticos ¿evitar el humo de tabaco influye en la gravedad de asma?
3 ¿Son eficaces las medidas físicas o químicas de control de ácaros en pacientes sensibilizados para mejorar el control de asma?
4 La vacunación antigripal ¿produce beneficios clínicos en pacientes diagnosticados de asma?
Preguntas sobre el tratamiento crónico del asma...
1. ¿Cómo se debe tratar el asma leve intermitente?
2. Los glucocorticoides inhalados: ¿son el tratamiento preventivo de elección en el asma persistente de cualquier nivel de gravedad?
3. Los GCI ¿son eficaces en el tratamiento de los lactantes y niños preescolares con asma?
4. ¿Cuál es la efectividad de beclometasona, budesonida y fluticasona con relación a la dosis?
5. ¿A qué dosis se deberían emplear los distintos corticoides inhalados en el tratamiento de mantenimiento del asma?
6. ¿Cuáles son los efectos adversos de los glucocorticoides inhalados sobre la densidad mineral ósea, el crecimiento en niños, la toxicidad ocular y la supresión del eje hipotálamo-hipófisis-suprarrenal?
7. ¿Qué papel tienen otros tratamientos preventivos (antileucotrienos, cromonas, imunoterapia, otros)?
8. ¿Cuándo se debe añadir un segundo fármaco al tratamiento preventivo con glucocorticoides inhalados?
9. ¿Son los beta-adrenérgicos de larga duración los fármacos de elección como terapia añadida?
10. En el asma leve persistente no controlada con glucocorticoides inhalados, ¿es preferible añadir un beta-adrenérgicos de larga duración que aumentar la dosis de glucocorticoides inhalados?
11. ¿Cuál es el papel de las teofilinas, antileucotrienos u otros tratamientos como terapia añadida?
12. ¿Cuál es la mejor opción de tratamiento en pacientes no controlados con dosis moderadas de glucocorticoides inhalados y beta-adrenérgicos de larga duración?
Preguntas en la crisis de Asma...
1 ¿Cuáles son los factores de riesgo para tener una crisis grave?
2 ¿Cómo se valora la gravedad de una crisis?
3 ¿Cuándo se recomienda utilizar oxígeno?
4 ¿Son eficaces las tandas cortas de corticoides orales (5 días o menos) respecto a las de 7- 14 días en el tratamiento de las crisis de asma? ¿A qué dosis? ¿Es necesaria la retirada gradual?
Preguntas sobre la educación del paciente asmático...
1 ¿La educación sanitaria que incluye el autocontrol y visitas regulares mejora el control de asma?
2 ¿Hay diferencias en resultados clínicos si el plan de acción escrito se basa en monitorización de síntomas o en monitorización de pico flujo?
ELABORACIÓN DE LAS PREGUNTAS UTILIZANDO; LA TRIADA PACIENTE, INTERVENCIÓN, COMPARACIÓN Y RESULTADO
Para cambiar de una pregunta clínica genérica a una formulada de forma específica utilizando la triada metodológica de paciente, intervención, comparación y resultados, se deben tomar en cuenta los siguientes elementos:
PACIENTE: grupos de edad, estadio de la enfermedad, comorbilidad, etc.
INTERVENCIÓN: intervención, factor pronóstico, agente etiológico, prueba diagnóstica, etc.
COMPARACIÓN: se refiere a la alternativa a la intervención a estudio, tales como: tratamiento habitual o placebo, ausencia de un factor de riesgo, ausencia de agente etiológico, patrón oro o de referencia de una prueba diagnóstica, etc.
RESULTADOS: variables de resultado clínicamente importantes en el caso de estudios sobre eficacia, pronóstico o etiología, y estimadores de rendimiento o validez diagnóstica (sensibilidad, especificidad, coeficientes de probabilidad y valores predictivos) en el caso de los estudios de pruebas diagnósticas.

El Grupo elaborador de la Guía tiene que tener en cuenta que la naturaleza de la pregunta y la elección de las variables de resultado que se deben considerar (por ejemplo, si una GPC tiene que responder a la pregunta de si se recomienda o no el uso de raloxifeno para la osteoporosis postmenopaúsica), hacen necesario plantearse si los beneficios esperados (en este caso la disminución defracturas) compensan los posibles riesgos y efectos secundarios (en el ejemplo, especialmente el riesgo de tromboembolismo o ictus). La formulación de esta cuestión clínica en forma de pregunta paciente, intervención, comparación y resultados se ilustra en el siguiente ejemplo:
¿Es eficaz el tratamiento con raloxifeno para prevenir las fracturas de la osteoporosis postmenopáusica?
La ventaja de formular las preguntas clínicas específicas con formato PIR es que definen sin imprecisión lo que se pretende conocer y ayudan a realizar la búsqueda bibliográfica, ya que para cada tipo de pregunta corresponde un tipo de estudio con el diseño adecuado para responderla, mediante la estrategia de la búsqueda y selección de la evidencia científica.
En la formulación de las preguntas clínicas por el grupo elaborador de guías, se deben definir todas las posibles variables de resultado. Ello es aún más relevante si se utiliza en la elaboración de las recomendaciones el sistema GRADE, donde se califica las variables según su importancia para clínicos y pacientes, y las pondera en una escala que va del 1 al 9. Las variables con puntuación de 7 a 9 se consideran claves para tomar una decisión, y son a ellas a las que hay que especificar las preguntas clínicas. La calidad de la evidencia científica disponible para tales resultados clave será la que determinará la calidad global de la evidencia científica para una pregunta concreta.
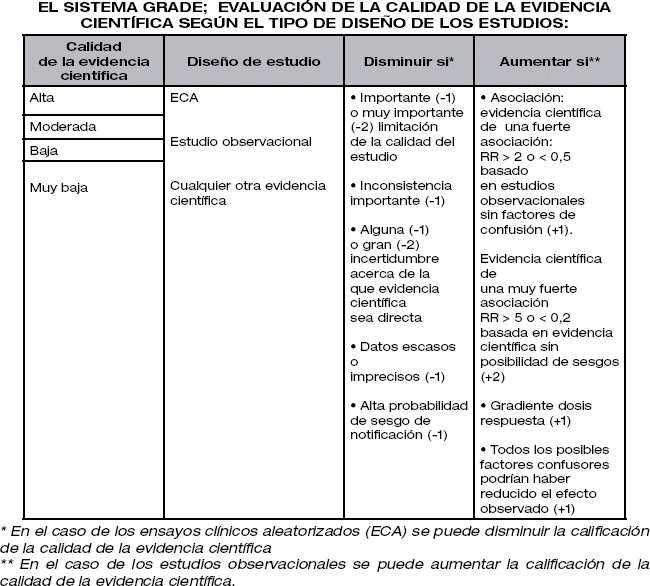
Una vez evaluada la calidad de la evidencia científica para cada variable de resultado, el sistema GRADE propone que las variables de resultado clave son las únicas que se tienen que tomar en cuenta para evaluar la calidad de forma global. Por ejemplo, en el caso del tratamiento de las mujeres con osteoporosis y fractura vertebral previa, el grupo elaborador de la guía puede considerar como variables de resultado clave la fractura de cadera y la fractura vertebral pero no la densidad mineral ósea o los marcadores óseos en orina. Por tanto a la hora de evaluar la calidad global tendrán en cuenta la calidad de las variables de resultado clave y en el caso de que la calidad sea diferente, se tendrá en cuenta la calidad más baja de todas las variables clave.
BÚSQUEDA Y SELECCIÓN DE LA LITERATURA
Etapa de planificación de una revisión bibliográfica, de los criterios de inclusión de los estudios, selección de bases de datos, práctica de habilidades de búsqueda.
En las GPC-BE científica, la bibliografía debe ser identificada siguiendo una estrategia de búsqueda explícita. Para la selección definitiva de la bibliografía que contestará cada pregunta es importante que el equipo elaborador defina de forma muy precisa los criterios de inclusión y de exclusión de los estudios. Entre estos criterios es esencial considerar cuáles son las variables de resultado importantes para clínicos y pacientes y seleccionar el diseño de estudio más adecuado en función de la pregunta que se debe responder.
En la fase de búsqueda es imprescindible contar con el apoyo de un documentalista o persona con experiencia y habilidades adecuadas, que debe trabajar en estrecho contacto con los clínicos, ya que la selección de los estudios responde a criterios clínicos y metodológicos.
El Instrumento AGREE, dentro del área "rigor en la elaboración", cuenta con dos criterios referidos a la búsqueda y a la selección de la evidencia científica:
CRITERIO 8: Se han utilizado métodos sistemáticos para la búsqueda de la evidencia científica.
CRITERIO 9: Los criterios para seleccionar la evidencia científica se describen con claridad.
En la planificación de la estrategia de búsqueda se parte de las siguientes condiciones:
1 La búsqueda se realiza a partir de las preguntas clínicas estructuradas.
2 La revisión bibliográfica, en el contexto de la elaboración de una GPC, comienza con frecuencia por la localización de GPC relevantes que ya existan sobre el mismo tema.
Esto puede facilitar la formulación de preguntas, o la identificación, la evaluación y la síntesis de la evidencia científica. Las GPC pueden ser también de utilidad en la fase de redacción de la guía, para estructurar su contenido o sus formatos.
3 La búsqueda de revisiones sistemáticas y de estudios individuales debe realizarse en bases de datos como:
- Biblioteca Cochrane Plus,
- Medlineplus,
- EMBASE,
- CINAHL,
- DARE.
Las revisiones sistemáticas son una parte vital en el proceso de elaboración de una GPC.BE.
EVALUACIÓN Y SÍNTESIS DE LA EVIDENCIA CIENTÍFICA
La lectura crítica de los diferentes tipos de estudio (revisión sistemática, ensayo clínico, pronóstico, diagnóstico, etc.), evaluación de la calidad, resumen y síntesis de la literatura, deben contener los siguientes tres componentes de la evaluación de la evidencia científica:
VALIDEZ INTERNA
Este término se refiere al rigor de un estudio, es decir, hasta qué punto el modo en que ha sido diseñado y realizado nos permite estar razonablemente convencidos de que sus resultados reflejan el verdadero efecto de la intervención. Otra forma de expresarlo es hasta qué punto los resultados están libres de sesgos. De hecho, existen datos empíricos que muestran cómo los errores en el diseño y en la ejecución de los estudios producen un sesgo en sus resultados
RESULTADOS BASADOS EN INTERVALOS DE CONFIANZA, MAGNITUD DE LOS RESULTADOS, ESTIMADORES DE EFECTO
La interpretación de los resultados de un estudio (Investigación, metaanálisis) no deben basarse sólo en la existencia o no de significación estadística. La precisión de los resultados indicada a través de los intervalos de confianza, o la valoración de la importancia y de la magnitud de los resultados para los pacientes, son componentes esenciales de la lectura crítica. También deben valorarse los estimadores de efecto. Por ejemplo, en los ensayos clínicos los resultados deben interpretarse tanto en términos de medidas absolutas de riesgo (reducción absoluta del riesgo, RAR; número necesario de pacientes a tratar o dañar, NNT y NNH) como relativas (riesgo relativo, RR, o la reducción relativa de riesgo, RRR). Si se trata de un estudio de pruebas diagnósticas, además de valorar la sensibilidad y especificidad, es conveniente expresar sus resultados en forma de valores predictivos y coeficientes de probabilidad. Hay calculadoras estadísticas (EPIINFO) que pueden ser de gran ayuda para estimar estos parámetros cuando el artículo no los proporciona.
APLICABILIDAD
Está referido a la medida en que los resultados del estudio se pueden extrapolar a los pacientes objetivo de la GPC-BE. Esto involucra preguntarse hasta qué punto los pacientes estudiados y las intervenciones que se van a comparar se parecen a nuestros pacientes y a las terapias de las que se dispone. Si las diferencias entre los pacientes del estudio y los nuestros son importantes (por ejemplo, porque son pacientes de mayor riesgo, o en estadios más avanzados, o el medio es hospitalario, etc.) los resultados pueden no ser directamente aplicables.
Lo mismo puede ocurrir con las intervenciones. Por ejemplo, cuando se evalúan programas educativos impartidos por profesionales especializados y en nuestro medio no disponemos de esta especialización, o si son intervenciones no accesibles en nuestro medio (terapias conductuales para el insomnio, podólogos para el cuidado del pie diabético, etc.).
El método SIGN proporciona un sistema sencillo para valorar la calidad general de los estudios según la capacidad de minimizar su riesgo de sesgo.
Esta clasificación puede servir también si se usan plantillas diferentes a las de SIGN, como se observa en La siguiente tabla:

FORMULACIÓN DE RECOMENDACIONES
Categorización de la calidad de la evidencia científica, la evidencia en el contexto de la toma de decisiones y el paso de la evidencia a las recomendaciones. Se formulan recomendaciones, el grupo elaborador de la guía debe plantearse hasta qué punto se puede confiar en que llevar a cabo una recomendación conllevará más beneficios que daños. Esta decisión no es sencilla y está influida por múltiples factores que convierten esta etapa en una de las más complejas de la elaboración de una guía.
El Instrumento AGREE, dentro de la dimensión "Rigor en la elaboración" (criterios 10-12), hace especial hincapié en la etapa de formulación de recomendaciones mediante las siguientes preguntas:
Pregunta: ¿La metodología para formular las recomendaciones está claramente descrita?
Pregunta: ¿Han sido razonados al formular las recomendaciones los beneficios de salud, los efectos secundarios y los riesgos?
Pregunta: ¿Existe una relación clara entre cada una de las recomendaciones y las evidencias científicas en las que se basan?
Los sistemas de formulación de recomendaciones se comenzaron a proponer desde hace más de dos décadas. Estos sistemas diferenciaban ya inicialmente el nivel de evidencia científica (la adecuación de los diferentes diseños de estudios para contestar a los diferentes tipos de preguntas) de la fuerza de las recomendaciones. Desde entonces los diferentes sistemas han ido evolucionando e incorporando otros aspectos más allá del diseño de los estudios que hay que tener en cuenta a la hora de formular recomendaciones.
Se conocen dos etapas para la formulación de las recomendaciones:
PRIMERA ETAPA
La etapa inicial de la formulación de las recomendaciones es la evaluación de la calidad de la información de la que se dispone. Por calidad de la evidencia científica se entiende la confianza que se tiene en que el efecto que reflejan los estudios es cierto. En el contexto de una GPC, la calidad de la evidencia científica hace referencia a la confianza en que la estimación de un efecto es adecuada para apoyar una recomendación. Cuanto más alta sea la calidad, mayor será la confianza y por tanto, menor será la probabilidad de que estudios posteriores modifiquen el efecto observado.
Para llevar a cabo la evaluación de la calidad es necesario contar con las tablas de evidencia de los estudios que se han seleccionado, y priorizar los diseños más apropiados para cada tipo de pregunta (por ejemplo, revisiones sistemáticas de ensayos clínicos en preguntas sobre la eficacia de un tratamiento).
SEGUNDA ETAPA
En esta segunda etapa, el grupo elaborador de guías debe decidir hasta qué punto puede confiar en que si se pone en práctica una determinada recomendación, ésta conllevará más beneficios que riesgos. Aparte de la calidad de la evidencia científica, existen otros factores que se deben tener en cuenta y que pueden afectar a la fortaleza con la que se formule la recomendación.
La formulación de las recomendaciones es una etapa en la que es necesario valorar una multiplicidad de factores para realizarla de una forma objetiva, explicita y ordenada.
Esta etapa consta de dos partes:
a) Evaluación de la calidad de global de la evidencia científica.
b) Graduación de la fuerza de las recomendaciones.
La calidad de la evidencia científica es la confianza que se tiene en que la estimación del efecto que reflejan los estudios es cierto. En la graduación de la fuerza de recomendaciones el GEG debe decidir hasta qué punto puede confiar en que si se pone en práctica una determinada recomendación, ésta conllevará más beneficios que riesgos para la formulación de las recomendaciones, el sistema SIGN utiliza la evaluación formal o juicio razonado, en el que se valoran los siguientes aspectos clave: cantidad, calidad y consistencia de la evidencia científica; generalización de los resultados; aplicabilidad e impacto clínico. El sistema GRADE incluye la calidad de la evidencia, el balance entre beneficios y riesgos, los valores y preferencias y los costos.
DIFUSIÓN E IMPLEMENTACIÓN
En muchos casos el esfuerzo y los recursos invertidos en la elaboración de guías no se ven reflejados en su utilización por parte de los profesionales de la salud o en cambios sustanciales en la calidad asistencial y en los resultados en salud de la población diana. Esta situación se pone de manifiesto cuando la elaboración de una guía no va acompañada de un proceso simultáneo que facilite la utilización y la aplicación de las recomendaciones.
Las recomendaciones sobre metodología para la elaboración de guías, por Field y Lohr destacan que las "guías de práctica clínica no se implantan solas" y que si se quiere que una guía sea efectiva, el proceso de implantación debe ser consistente y planificado. Por ello, en los últimos años ha habido un gran interés por avanzar en el conocimiento de la efectividad de los métodos de introducir en la práctica clínica las recomendaciones emanadas de la GPC. Así, diversos agentes del entorno sanitario científico, político y de gestión han promovido líneas de trabajo para evaluar los factores que determinan el uso de las guías, desde el enfoque clínico adecuado hasta sus métodos de desarrollo, de difusión y de implementación
La implementación corresponde a un proceso planificado para la introducción de manera sistemática de una innovación o de cambios de valor probado, para ser llevados a cabo en un entorno concreto a distintos niveles de decisión (servicio clínico, organización o sistema sanitario).
Un proceso adecuado para favorecer el uso de las guías pasa por la identificación de barreras y de factores facilitadores, el planteamiento de objetivos y el establecimiento de métodos o estrategias idóneos al entorno y a los problemas identificados.
ASPECTOS DEL DISEÑO DE LAS GPC QUE SE DEBEN CONSIDERAR PARA MINIMIZAR LAS BARRERAS INTERNAS EN LA IMPLEMENTACIÓN DE ESTAS GUÍAS
Definición precisa del alcance de la GPC y de sus usuarios finales.
Capacidad de representación de todos los interesados en el problema objeto de la GPC (profesionales y pacientes), tanto en el grupo elaborador como en los grupos de colaboración experta y revisión externa.
Rigor y transparencia en la elaboración. Se debe aportar información sobre la búsqueda, selección y evaluación de la evidencia científica.
Recomendaciones elaboradas de acuerdo a las mejores evidencias científicas disponibles.
Formulación de las recomendaciones de forma precisa, evitando ambigüedades y con enunciados específicos que faciliten la utilización por el clínico.
El documento debe ser lo más sintético posible para favorecer una búsqueda rápida de información en la consulta.
Para una mejor compresión y búsqueda rápida de la información todos los párrafos y secciones deben ir correctamente identificados, con párrafos cortos, evitando expresiones confusas (como ejemplo que se recomienda seguir están las guías SIGN).
El documento final debería incluir gráficos y algoritmos de ayuda a las decisiones. En lo posible no usar formatos usados en las revisiones, que están más orientados a personas expertas en metodología que en la clínica.
Todas las guías deben incluir su algoritmo y resumen de recomendaciones.
El calendario de la formación debe adaptarse a cada proyecto. Lo más apropiado es realizar la formación por módulos sucesivos, de forma que los miembros del grupo accedan a ellos según sus necesidades. Después de la reunión de constitución del grupo se suele realizar el primer módulo de diseño y evaluación de GPC-BE. La formación posterior se planifica según las necesidades del equipo (taller de preguntas, talleres de lectura crítica, etc.).
PRUEBA PILOTO
Una GPC-BE, al ser un instrumento que sirve para transmitir información, debe ser lo suficientemente comprensibles por otras personas. De esta manera las GPC-BE antes de su publicación deben haber sido probadas por sus interesados a los que esta dirigido.
Para poder obtener información válida, es aconsejable que se inicie la prueba piloto a pequeña escala, y paso a paso. Se pueden seguir varias estrategias, por ejemplo escoger una población especialmente motivada para el cambio, definir una línea de actuación y evaluar el proceso. Esto es decisivo para desarrollar una implementación a gran escala, y facilitará información sobre como adaptar esas estrategias que la evidencia científica nos dice que son efectivas a la situación real de nuestro entorno.
Al mismo tiempo implica activamente en el cambio al sujeto sobre quien recae la acción de adaptar la nueva información, pues no se percibe el cambio de una forma invasiva, sino como algo que se va incorporando poco a poco y probando su funcionalidad.
El uso de la técnica de los ciclos de mejora de Shewhart, basados en Planificar, Hacer, Evaluar y Ajustar. El punto de partida de esta técnica es concebir la prueba piloto de una idea en ciclos (no todo a la vez), e ir modelando la idea basándose en los resultados obtenidos. A continuación se describe cada uno de sus elementos:
Planificar: cómo realizar un cambio, definir el objetivo y pensar en las actividades necesarias para conseguirlo. Planificar los indicadores para su evaluación y como recoger datos para la evaluación del ciclo.
Hacer: ejecutar el plan y recoger la información.
Comprobar y Evaluar: analizar los datos, compararlos con las predicciones e identificar puntos fuertes y áreas de mejora.
Ajustar: adoptar, adaptar o cambiar las actividades y formular nuevas ideas para el siguiente ciclo.
Finalmente, se podrá compilar la información obtenida en la prueba piloto y valorar los cambios que sea necesario introducir, tanto en la guía como en el esquema de implantación.
REVISIÓN EXTERNA
Cuando el grupo elaborador tiene elaborado un borrador avanzado de la guía es substancial realizar la revisión externa e independiente. Este paso es fundamental para combinar y enriquecer la guía así como para afirmar la precisión de sus recomendaciones.
Este paso aumenta la validez externa de la guía y sus recomendaciones, y facilita que el producto terminado sea más objetivo con el medio al que va dirigido.
La revisión externa debe caracterizarse por ser multidisciplinario, y dependiendo del tema de interés de la guía, debe incorporar a más profesionales relacionados con el tema. Por ejemplo, en una guía sobre el manejo de la diabetes que incluya únicamente médicos generales, familiares, endocrinólogos, pediatras y gastroenterólogos en su grupo elaborador, en su revisión externa deberían participar farmacólogos, bioquímicos, enfermería, epidemiólogos y administradores, entre otros. Es bueno incluir otros médicos familiares y gastroenterólogos además de los propios miembros del grupo elaborador. Por otro lado, es necesario que la revisión externa cuente con la participación de pacientes o de cuidadores, con el objetivo de matizar y enriquecer la versión final de la guía.
Si bien no hay un número definitivo de revisores externos, habitualmente unos 10 ó 12 y excepcionalmente, dependiendo del tema de la guía, hasta 15 ó 20. Contar con un número amplio de revisores asegura la multiplicidad de visiones y en parte también es necesario para garantizar un buen nivel de repuesta. Es necesario realizar un contacto previamente con los revisores externos para que anoten en sus agendas tiempo para la revisión del documento.
IMPRESIÓN DE LA GPC-BE
Las GPC-BE pueden tener otras versiones y formas en función del uso que se les quiera dar y de los interesados a quienes van dirigidas. En las diferentes versiones de GPC-BE que se realicen es necesario cuidar el estilo, por ello se recomienda:
Utilizar un lenguaje claro, fácilmente entendible para clínicos no especialistas o para pacientes con un buen conocimiento sobre su enfermedad.
Las recomendaciones deben ser escritas de forma específica y no confusa.
Las áreas con insuficiente evidencia científica y con incertidumbre en las recomendaciones deben ser enseñadas de forma evidente.
Es preciso referir las abreviaturas la primera vez que aparecen en el texto.
Las tablas deben ser claras y deben colaborar con información no contenida en el texto.
Los algoritmos deben ser claros, simples y no muy extensos. Es preferente hacer varios algoritmos en lugar de uno solo complejo y con mucha información.
Para facilitar la aceptación y el uso de la GPC-BE se plantea, además de la elaboración de una versión completa de la guía, el desarrollo de una versión resumida, una guía rápida e información para pacientes.
ESTRUCTURA DE UNA GPC.BE PRESENTA LA SIGUIENTES PASOS:
Índice
Autoría y Colaboraciones
Preguntas para responder
Resumen de las recomendaciones
Introducción
Alcance y objetivos
Metodología
Capítulos clínicos
Estrategias diagnósticas y terapéuticas (incluye los algoritmos)
Producción e implementación.
Recomendaciones de investigación futura
Anexos
Notas
* Pediatra Hospital Materno Infantil, Diplomado en Medicina Basada en Evidencias, Elaboración de Guías Clínicas, Metodología de la Investigación, Revisiones sistemáticas, CLAP Montevideo-Uruguay.
** Ginecólogo - Obstetra, Diplomado en Medicina Basada en Evidencias, Elaboración de Guías Clínicas, Metodología de la Investigación, Revisiones sistemáticas, CLAP Montevideo-Uruguay.
*** Coordinador de la Carrera de Fisioterapia y Kinesiología, Universidad Central, La Paz-Bolivia.
**** Estudiante Medicina, Facultad de Medicina Universidad Mayor de San Andrés.
Responsable: Dr. Raúl Arévalo Barea. E-mail: Ivar999@hotmail.com
* (Grupo de trabajo de la Guía de Práctica Clínica sobre el Diagnóstico, el Tratamiento y la Prevención del asma. Centro Cochrane Iberoamericano, coordinador. Guía de Práctica Clínica sobre el Diagnóstico, el Tratamiento y la Prevención del ASMA. Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad, Política Social e Igualdad. Agència d'lnformació, Avaluació i Qualitat en Salut (AIAQS) de Cataluña, 2010)
Referencias
Andradas E, Blasco JA, Valentín B, López-Pedraza MJ, Gracia FJ. Defining products for a new health technology assessment agency in Madrid, Spain: a survey of decision makers. Int J Technol Assess Health Care. 2008;24:60-9.
Burgers JS, Grol R, Klazinga NS, Mäkelä M, Zaat J, for The AGREE Collaboration. Towards evidence-based clinical practice: an international survey of 18 clinical guideline programs. Int J Qual Health Care. 2003;15:31-45.
Hayward RSA, Wilson MC, Tunis SR, Bass EB, Guyatt G, for the Evidence-Based Medicine Working Group. Users' guides to the Medical Literature. VIII. How to Use Clinical Practice Guidelines. A. Are the Recommendations Valid? JAMA. 1995;274:570-4.
Información y Manuales del Programa de Guías de Práctica Clínica en el Sistema Nacional de Salud. Disponible en: http://www.guiasalud.es/egpc/index.html [ Links ]
Instrumento, Información y Publicaciones de la Colaboración Internacional AGREE. Disponible en: http://www.agreecollaboration.org/ Lohr KN, Field MJ. A provisional instrument for assessing clinical practice guidelines. [ Links ] [ Links ]
En: Field MJ, Lohr KN, editors. Guidelines for clinical practice. From developmentto use. Washington D.C.: National Academy Press; 1992. [ Links ]
The AGREE Collaboration. Writing Group: Cluzeau FA, Burgers JS, Brouwers M, Grol R, Mäkelä M, Littlejohns P, et al. Development and validation of an international appraisal instrument for assessing the quality of clinical practice guidelines: the AGREE project. Qual Safety Health Care. 2003;12:18-23.














