Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Revista Médica La Paz
versión On-line ISSN 1726-8958
Rev. Méd. La Paz v.17 n.2 La Paz 2011
CASO CLÍNICO
SÍNDROME "OVERLAP" HEPATITIS AUTOINMUNE - CIRROSIS BILIAR PRIMARIA. APORTACIÓN DE CASO CLÍNICO
PRIMARY BILIARY CIRRHOSIS - AUTOIMMUNE HEPATITIS OVERLAP SYNDROME. CONTRIBUTION OF NEW CASE
Dr. Hans F. Quisbert Gutiérrez*, Dra. Miriam Linares Mengoa **
* Médico Familiar. Seguro Universitario de Salud.
** Gastroenteróloga del Hospital Obrero Nro. 1
Responsable: Dr. Hans Quisbert Gutierrez. E-mail: hansfreddy@hotmail.com
Recibido: 22/07/2011
Aceptado: 15/11/2011
RESUMEN
El termino "Overlap" describe entidades que comparten características de hepatitis autoinmune y cirrosis biliar primaria o colangítis esclerosante primaria.
Se presenta el caso de una paciente mujer, adulta mayor, sin antecedentes de consumo de alcohol ni medicamentos o sustancias hepatotóxicas, con estudios serológicos para hepatitis viral negativos. Clínicamente con signos de hepatopatía crónica.
La paciente presenta características clínicas, serológicas, inmunológicas e histológicas mixtas entre Hepatitis Autoinmuney Cirrosis Biliar Primaria, postulándose un síndrome de "sobreposición" u overlap.
PALABRAS CLAVE: Hepatitis autoinmune. Cirrosis biliar primaria. Sindrome de sobreposición.
ABSTRACT
The term"overlap sindrome" has been introduced to the field of hepatology to describe variant forms of autoimmune hepatitis (AIH) which present with characteristics of AIH and primary biliary cirrhosis (PBC) or primary sclerosing cholangitis (PSC).
We present a case of an elderly female, without past medical history of alcohol, medication or hepatotoxic substances intake, with negative serology studies for viral hepatitis. Clinically with signs of chronic hepatophaty.
The patient presents mixed clinical, serologic, immunologic and histologic features of Autoimmune Hepatitis and Primary Biliary Cirrhosis. We postulate this is a variant or overlap syndrome.
KEY WORDS: Overlap. Autoimmune hepatitis. Primary biliary cirrhosis. Syndrome of Overlap.
INTRODUCCIÓN
El síndrome de sobre-posición (SS) u overlap reúne a dos entidades de las tres hepatopatías autoinmunes mayores. Debido a que los criterios clínicos y laboratoriales las identifican, existen variaciones en la predominancia como forma de presentación sindromática. De acuerdo al sistema de puntuación propuesto por el Grupo Internacional de Hepatitis Autoinmune (HAI) (1,2,3). Presentan otras entidades de naturaleza colestásica denominada como: cirrosis biliar primaria (CBP) o colangítis esclerosante primaria (CEP).
La incidencia de la (HAI) en poblaciones de Europa o Norteamérica varía de 0.1 a 0.9/ 100,000/año.
La prevalencia del S. de Overlap o SS en la asociación HAI-CBP fue del 4,8% en los años 70. En la actualidad la prevalencia es del 19 %. Los grupos de riesgo, comprenden según las edades: entre los 40 a 60 años. La relación mujer/hombre es de 4 -10/1. Existe otra asociación menos frecuente mencionada como CBP-HAI con una prevalencia del 8,3%.(3-4).
Se caracteriza clínicamente con numerosos signos y síntomas por ejemplo prurito, ictericia, fatiga, etc., aunque no todos son constantes o en su mayoría pueden estar también asintomáticos.
Pero hay otras situaciones que dependiendo del estadio (según Baveno IV Consensos Workshop) y posible compensación pueden presentar hacia otras afecciones o como manifestaciones clínicas graves como: la hipertensión portal con ascitis, hemorragia por rotura de varices esofágicas, encefalopatía portosistémica y la insuficiencia hepática.
El sustrato histológico, bioquímico y serológico, manifiesta colestasis, así como de necrosis hepatocelular, en la biopsia hepática también hay características específicas en la CBP, CEP y HAI.
La HAI y CBP se caracteriza como enfermedad crónica autoinmune con anticuerpos positivos: como anticuerpos anti mitocondriales (ANA), anti músculo liso (ASMA), microsomal hígado riñón (LKM-Ab), anticitoplasma de neutrófilos específicos para la mieloperoxidasa (p-ANCA). La característica histológica de la HA es de fase de interfase y daño ductal irreversible a nivel del hepatocito por un infiltrado predominantemente linfoplasmocítico.(4-5).
Los mecanismos fisiopatológicos que intervienen son autoinmunitarios. Dentro de la etiología también se señala la multifactorial y criptogenica. Suceden dentro de tres teorías: una que señala que es procedente de un único proceso autoinmune, otra teoría indica la coincidencia de dos entidades y finalmente otra que empieza y deriva en otra enfermedad como ser de la CBP hacia HAI o viceversa.(6-7) Hennes et al publicaron criterios simplificados para el diagnóstico de HAI. En los que se considera un diagnostico probable y definitivo con debida sumación de la puntuación para HAI (8-9).
CASO CLÍNICO
Mujer de 65 años natural y procedente de La Paz, casada. Diagnosticada de hipertensión arterial sistémica tratado con enalapril 10 mg vía oral cada día hace 15 años, acude a urgencias por cuadro clínico de 5 días aproximadamente de evolución caracterizado por astenia, adinamia, prurito generalizado, disnea de medianos a grandes esfuerzos, aumento de volumen en miembros inferiores y distensión abdominal. No tiene hábitos tóxicos de alcohol o de otras sustancias.
Al examen físico paciente en regular estado general conciente, orientada, con signos vitales estable. Piel y mucosas levemente deshidratadas e ictéricas.
Con ingurgitación yugular (+). Ruidos cardiacos rítmicos normo fonéticos, pulmones: con crepitos finos difusos. Abdomen globuloso a expensas de líquido libre, blando, no doloroso a la palpación profunda. Signo de la onda ascítica positiva. RHA (+) normoactivos. Miembros inferiores con Godet ++ bilateral. Neurológico: Glasgow 15/15.
Los exámenes laboratoriales con: Hematocrito: 46%, hemoglobina: 15,3g/dl, Glóbulos Blancos: 6175 mm3, segmentados 81%, Linfocitos 19%. Plaquetas de 173000mm3. Glicemia: 89 mg/dl, Creatinina: 1,1mg/dl, NUS: 26 mg/dl. Electrolitos: Na: 125 mEq/l, K: 4,26 mEq/l, Cl: 98 mEq/l. T.P. 13." INR: 1,16. Albúmina; 3,5 gr/dl. Trigliceridos: 105 mg/dl colesterol total: 228 mg/dl. Transaminasa glutámico-oxalacética 65 UI/L (VN:<40), transaminasa glutámico-pirúvica 55 UI/L (VN:<40), Fosfatasa alcalina: 430UI/L (VN:<125), bilirrubina total 3,5mg/dl. Bilirrubina directa e indirecta en 1,5 y 2,0mg/dl respectivamente.
La ecografía de rastreo abdominal, muestran una hepatopatía crónica difusa con presencia de liquido ascítico (+++), colecistitis crónica microlitiásica con barro biliar. Estudio citoquímico de líquido ascítico compatible con trasudado inflamatorio.
En cuanto a las IgG: 2520 mg/dl (VN: IgG: 560 a 1800 mg/dl), IgA: 698 mg/dl (VN:IgA: 100 a 400 mg/dl) e IGM: 300 mg/dl.(VN: IgM: 45 a 250 mg/dL ).
Serología negativa para hepatitis A, B y C, Citomegalovirus. Epstein-bar, HIV y sífilis.
En los exámenes complementarios: En los análisis realizados destacan Anticuerpos antimitocondriales (AAM) 1.41 (+). Anticuerpos anti músculo liso 1/40 (+). Anticuerpos antinuclear 1/160 (+), Periférico (+) 1/80, granular (+) 1/40.
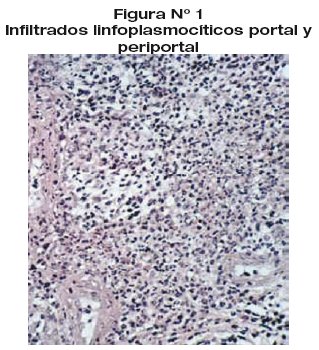
Patrón de la biopsia hepática: Con infiltrados linfoplasmocíticos portal y periportal (ver fig. 1).
Con el diagnostico del síndrome de sobre posición (HAI-CBP) se inicio el tratamiento con corticoides y Ac.Ursodesoxicolico, además del control de cuadros intercurrentes como las infecciones y estados de alteración del medio interno y descompensación hemodinámica.
La paciente luego de evaluaciones y tratamiento fue externada en buenas condiciones con medicación con prednisona, Ac. Ursodesoxicólico, azatioprima, propanolol diario, de Vitamina A, complejo B y Calcio además de medidas profilácticas de protección hepática. Con controles por consulta externa.
COMENTARIO
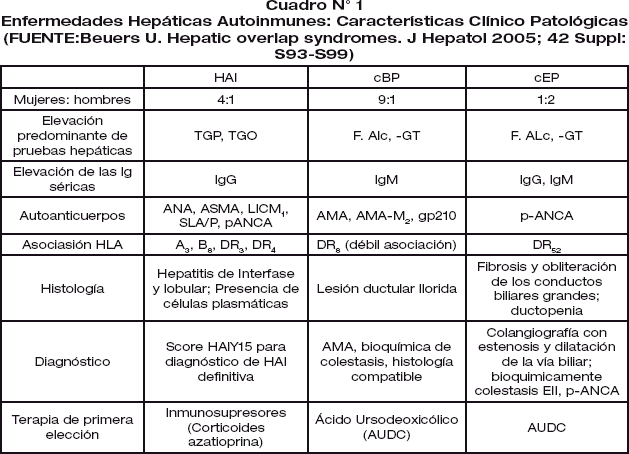
La HAI y CBP se caracteriza como enfermedad crónica autoinmune con anticuerpos positivos: como anticuerpos anti mitocondriales (ANA), anti músculo liso (ASMA), microsomal hígado riñón (LKM-Ab), anticitoplasma de neutrófilos específicos para la mieloperoxidasa (p-ANCA). La característica histológica de la HA es de fase de interfase y daño ductal irreversible a nivel del hepatocito por un infiltrado predominantemente linfoplasmocítico. Los mencionados criterios pueden describirse en el Cuadro N°1.
Es una de las patologías que se la determina por descarte y que debe tomarse en cuenta, con un componente fundamentalmente autoinmunitario que no tiene una causa específica pero se establecen probables causas como: medicamentosas, post infecciosas, ambientales o toxicas y otras aun no determinadas. Podría asociarse a otras enfermedades extra hepáticas, tales como síndrome de Sjögren, fenómeno de Raynaud, etc.
Sin embargo en nuestra paciente, la presencia de hallazgos clínicos, bioquímicos, inmunológicos y patológicos consistentes con Cirrosis Biliar Primaria apuntan hacia una cirrosis de etiología mixta entre Hepatitis Autoinmune y Cirrosis Biliar Primaria, cuadro conocido como "síndrome de sobreposición" u "overlap" (1).
Los anticuerpos anti-mitocondriales (AMA) están presentes en el 90% de los casos con CBP, sin embargo éste anticuerpo no es patogénico, y su sola presencia no es suficiente para definir un síndrome de sobre posición cuando existe elementos de diagnóstico para hepatitis autoinmune simultáneamente (2). Los AMA pueden ser detectados en pacientes con Hepatitis Autoinmune clásica, habiendo sido reportada en una serie de 187 pacientes con HA de la Clínica Mayo donde se halló que 20% eran AMA positivos(4).
En la revisión sobre histología de HA y sus variantes Carpenter y Czaja(4) propusieron que los cambios histológicos del síndrome de sobreposición entre HAI y CBP incluyen una combinación variable de infiltrado inflamatorio en los ductos biliares y hepatocitos, infiltrados linfoplasmocíticos portal y periportal en asociación con colangítis, pérdida de conductos biliares y hepatitis de interfase.
Por lo que la única clave diagnóstica es la integración de toda una gama de componentes clínico laboratoriales e inmunológicos y de otros marcadores además de la biopsia hepática, la cual en pacientes con CBP es la ductopenia (ausencia de ductos biliares interlobulares en más del 50% de los tractos portales)(10); siendo este tipo de lesión rara en HAI. Aunque no existe un criterio unificado o consensual terapéutico. Para el HAI y CBP son utilizados los medicamentos Inmunosupresores y Ácido Ursodeoxicólico (AUDC) respectivamente. (6-8).
En un estudio en 16 pacientes con HAI CBP la respuesta a AUDC (13-15 mg/ kg/día) mostró una sobrevida de estos pacientes similar con la clásica de CBP(10). Existe datos que sugieren que la terapia combinada de AUDC mas corticoides es la mejor alternativa(11) sobre todo en aquellos con marcada elevación de las transaminasas que sugieren un componente predominante de necrosis hepatocelular e histología con hepatitis de interfase o lobulillar severa. La respuesta al agregar corticoides (prednisona 10 a 15 mg/día) beneficia en gran medida. Los pacientes con pobre respuesta a la combinación AUDC mas corticoides se pueden beneficiar agregando azatioprina y/o ciclosporina.(9-10).
El pronóstico es variable, difícil de precisar, sin embargo en las hepatopatías crónicas que no mejoran al tratamiento médico se recomienda el transplante hepático.
El porcentaje de supervivencia al año en pacientes sometidos a trasplante cuando su nivel de compensación es alto es mayor del 85%, mientras que en aquellos pacientes sometidos a un tratamiento hospitalario continuo por descompensación de su enfermedad la tasa de supervivencia al año baja a un 70%. (12).
AGRADECIMIENTOS:
Agradecimientos y reconocimiento especial al personal médico y de enfermería del Hospital Obrero Nro.1 de la Caja Nacional de Salud. La Paz. Bolivia.
REFERENCIAS
1. Washington MK. Autoinmune Liver diseases: Overlap and outliers. Modem Pathology. 2007, 20, S15-S30 [ Links ]
2. Beuers U. Hepatic overlap syndromes. J Hepatol 2005; 42 Suppl: S93-S99 [ Links ]
3. Heathcote J Variant syndromes of autoimmune hepatitis. Clinics in Liver Diseases 2002; 6: 669 -684 [ Links ]
4. Czaja AJ. Overlap syndrome of primary biliary cirrhosis and autoimmune hepatitis: a foray across diagnostic boundaries [editorial]. J Hepatol 2006; 44:251-252. [ Links ]
5. Okuno T, Seto Y, Okanoue T, Takino T. Chronic active hepatitis with histological features of primary biliary cirrhosis. Dig Dis Sci 1987; 32: 775-779 [ Links ]
6. Chazouilleres O, Wendum D, Serfaty L, Montembault S, Rosmorduc O, Poupon R. Primary biliary cirrhosis-autoimmune hepatitis overlap syndrome: clinical features and response to therapy. Hepatology 1998; 28: 296-301 [ Links ]
7. Yamamoto K, Terada R, Okamoto R, Hiasa Y, Abe M. Onji M et al A scoring system for primary biliary cirrhosis and its application for variant forms of autoimmune liver diseases. J Hepatology 2003; 38: 52-59 [ Links ]
8. Dienes Hans, Erberich Heike, Dries Volker, Schirmacher Peter, Lohse Ansgar. Autoimmune hepatitis and overlap syndromes. Clin Liver Dis 2002; 6: 349-362. [ Links ]
9. Mallo N, López, Campos J, Abdulkaderl I, Otero E, Alende M. Síndrome overlap hepatitis autoinmune-cirrosis biliar primaria: a propósito de un caso. An Med Interna (Madrid) 2008; 25 (3): 122-124.
10. Hennes E, Zeniya M, Czaja A, Parés A, Dalekos G, Krawitt G. Simplified Criteria for the Diagnosis of Autoimmune Hepatitis. Hepatology 2008; 48(1): 169-176. [ Links ]
11. Heurgue A, Vitry F, Diebold M, Yaziji N, Bernard B, Pennaforte J, et al. Overlap syndrome of primary biliary cirrhosis and autoimmune hepatitis: a retrospective study of 115 cases of autoimmune liver disease. Gastroenterol Clin Biol 2007; 31:17-25. [ Links ]
12. Arróspide M, Vega J, Scavino Y, Luna E. Síndrome de sobreposición entre hepatitis autoinmune y cirrosis biliar primaria: Reporte de caso. Rev. Gastroenterol. Perú 2004; 24:3 [ Links ]














