Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Cuadernos Hospital de Clínicas
versión impresa ISSN 1562-6776
Cuad. - Hosp. Clín. v.61 n.2 La Paz dic. 2020
ARTÍCULOS ORIGINALES
Propuesta de clasificación tomografica preoperatoria para el tumor del cuerpo carotideo
Proposal for a preoperative tomographic classification for carotid body tumor
Soto-Vaca Guzman I1, Salinas-Ramos V2, Contreras F3, Claros-Beltrán N4
1. Servicio de Cirugía Vascular y Angiología, Hospital Obrero N°1 de La Paz, Bolivia.
2. Servicio de Cirugía Vascular y Angiología, Hospital Obrero N°1 de La Paz, Bolivia.
3. Servicio de Imagenología Hospital Obrero N°1 de La Paz, Bolivia.
4. Servicio de Cirugía General Hospital Obrero N°1 de La Paz, Bolivia.
Autor para correspondencia: Dr. Ivan Soto Vaca Guzman, Servicio de Cirugía Vascular y Angiología, Hospital Obrero N°1 de La Paz, Bolivia, Av. Busch 1689 Ed. Londres tercer piso, (591) (2) 2222602, isotovacaguzman@yahoo.com
Recibido: 10/03/20 Aceptado: 02/11/20
Resumen
Objetivo: Proponer una clasificación preoperatoria a los pacientes con Tumor de Cuerpo Carotídeo y relacionarlos con complicaciones postoperatorias.
Material y métodos: Todos los pacientes operados con diagnóstico de Tumor del Cuerpo Carotídeo entre el 2005 al 2014 en el Hospital Obrero N° 1 de la Caja Nacional de Salud en La Paz - Bolivia
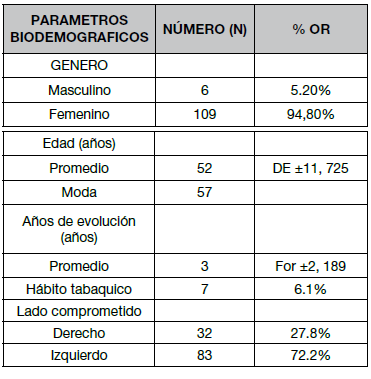
Resultados: Se analizaron y operaron 115 pacientes con un promedio de edad de 52 años (DE±11,725 y una moda de 57 años) de los cuales el 109 (94,80%) correspondieron al género femenino con una razón de 18:1. Todos los pacientes eran originarios y residentes de ciudades ubicadas a más de 2500 m.s.n.m. El promedio de evolución fue de 3 años (DE±2,189), y solo 7 pacientes (6,1%) presentan hábito tabáquico. 83 pacientes (72,2%) de los TCC se localizan en el lado izquierdo
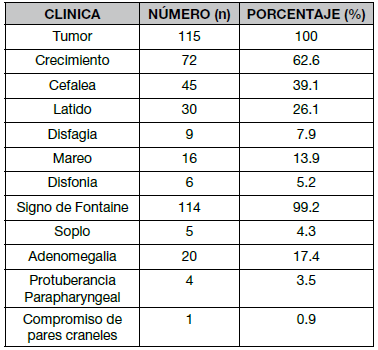
En las manifestaciones clínicas, todos los pacientes presentan el tumor localizado en el ángulo mandibular, por delante del músculo esternocleidomastoideo, describiéndose un crecimiento paulatino y permanente en 72 sujetos (62,6%), cefalea en 45 (39,1 %), presencia de latido en 30 sujetos (26,1 %), disfagia en 9 (7,9%), mareos en 16 (13,9%) y disfonía en 6 (5,2%). Entre los signos más evidentes de TCC, se describe el signo de Fontaine en 114 sujetos (99,2%), adenomegalia en 20 (17,4%) y otros menos frecuentes como soplo, abombamiento parafaringeo y compromiso de pares craneales. Todos los pacientes fueron clasificados en ambos sistemas (Shamblin y la nuestra llamada de los Andes).
Se describen 39 pacientes (33,2%) con complicaciones postoperatorias, Grado I: 1 paciente sin complicaciones; Grado II: de 58 sujetos, 4 (3,5%) presentaban parálisis temporal del Hipogloso; en el Grado III: De los 41 sujetos, 24 (20,8%) presentaron ligadura de la arteria carótida externa, parálisis del hipogloso y glosofaringeo, lesión de recurrente y del laríngeo superior. En el grupo IV, de los 15 sujetos operados, 11 presentaron complicaciones (9,6% del total y 73% del grupo) entre las cuales están ligadura de la arteria carótida externa, lesión del hipogloso y un paciente con AVC y hemiparesia. Se describe una reoperación (0,86%) y ninguna mortalidad.
Conclusión: Proponer una clasificación preoperatoria que tenga la posibilidad de asociarse a complicaciones y pronóstico.
Palabras clave: tumor del cuerpo Carotídeo, quemodectomas
Abstract
Objective: To propose a preoperative classification of patients with Carotid Body Tumor and relate them to postoperative complications.
Material and methods: All patients operated with a diagnosis of Carotid Body Tumor between 2005 and 2014 at the Obrero Hospital No. 1 of the National Health Fund in La Paz - Bolivia
Results: 115 patients with an average age of 52 years (SD±11.725 and a mode of 57 years) were analyzed and operated on, of which 109 (94.80%) corresponded to the female gender with a ratio of 18: 1. All the patients were from and residents of cities located more than 2,500 meters above sea level. The mean evolution was 3 years (SD±2.189), and only 7 patients (6.1 %) had a smoking habit. 83 patients (72.2%) of CBTs are located on the left side
In the clinical manifestations, all patients present the tumor located in the mandibular angle, in front of the sternocleidomastoid muscle, describing a gradual and permanent growth in 72 subjects (62.6%), headache in 45 (39.1 %), presence ofheartbeat in 30 subjects (26.1 %), dysphagia in 9 (7.9%), dizziness in 16 (13.9%) and dysphonia in 6 (5.2%). Among the most obvious signs of CBT, the Fontaine sign is described in 114 subjects (99.2%), adenomegaly in 20 (17.4%) and other less frequent signs such as murmur, parapharyngeal bulging and cranial nerve involvement. All patients were classified in both systems (Shamblin and ours called from the Andes).
39 patients (33.2%) with postoperative complications were described, Grade I: 1 patient without complications; Grade II: of 58 subjects, 4 (3.5%) had temporary hypoglossal paralysis; in Grade III: Of the 41 subjects, 24 (20.8%) presented external carotid artery ligation, hypoglossal and glossopharyngeal paralysis, recurrent lesión and superior larynx. In group IV, of the 15 operated subjects, 11 presented complications (9.6%of the total and 73% o f the group), among which are external carotid artery ligation, hypoglossal injury and one patient with stroke and hemiparesis. A reoperation (0.86%) and no mortality are described.
Conclusión: Propose a preoperative classification that has the possibility of being associated with complications and prognosis.
Key words: Carotid body tumor, chemodectomas
INTRODUCCIÓN
La cresta neural o neuroectodermo da origen a dos tipos de tumores, los suprarrenales (feocromocitoma) y los extrasuprarrenales (tumores carotideo, yugular, vagal, aórtico, autónomo visceral, etc).
Por ende, los tumores del cuerpo carotideo (TCC) conocidos también como quemodectomas, quimiodectomas, tumores del cuerpo carotideo o paragangliomas, son tumores neuroendocrinos derivados de esta cresta. Son los paragangliomas de localización extrasuprarrenal más frecuente, pese a su rareza, y se originan de los quimireceptores localizados en la adventicia de la bifurcación de la arteria carótida y que durante su crecimiento lentamente evolutivo comprometen estructuras vasculares y nerviosas1, por ende clínicamente pueden variar desde una masa localizada en la región latero cervical asintomática hasta manifestaciones por compromiso de estructuras vecinas vásculo nerviosas. Se describe una mayor prevalencia en el género femenino, pudiendo algunas veces pueden ser bilateral, generalmente tienen un comportamiento benigno, pese a que algunas veces podría malignizarse, estableciéndose esta característica por la recurrencia local, su carácter de invasividad y la metástasis especialmente a ganglios regionales, pulmón, hueso y corazón determinada en cerca del 10%2. Las lesiones malignas constituyen el 5 al 7% de los TCC y el riesgo de malignización es mucho mayores cuando más joven es el paciente y en formas familiares3.
Se presentan con mayor frecuencia entre la quinta a sexta década de la vida, Se estima una incidencia de 1 en 30.000 a 100.000 personas, representando el 0,6% de los tumores de cabeza y cuello y el 50 - 60% de los paragangliomas de la misma región124
Tiene una amplia variación geográfica, pueden asociarse a paragangliomas de otra localización2' 56 y tienen dos formas biológicas de presentación, una asociada a pacientes que habitan en la altura y sometidos a hipoxia crónica7, y la otra a formas esporádicas o familiares3. Esta forma familiar se presenta en el 10 a 50% de los casos2 y está asociado a un rasgo autosomico dominante de penetración variable y estos tienen una mayor incidencia en forma bilateral y no asociados a hipoxia389. La predisposición genética está muy bien referida en el trabajo de Knight3.
Clínicamente es una masa no dolorosa pulsátil, localizada en el borde anterior del músculo esternocleidomastoideo con o sin soplo o femito y en la exploración presenta el signo de Fontaine, que consiste en la movilización en el plano horizontal, pero no en el vertical. También se describe el signo de Chevassu que consiste en la disminución del volumen que se recupera a los pocos segundos (signo de la esponja)4. Rara vez tienen síntomas secundarios a la producción de sustancias endocrinas3.
La clasificación de Shamblin10, es el sistema a través del cual se puede valorar en forma intraoperatoria el estadiaje de dicho tumor, por lo que nosotros consideramos que este sistema, a la par de los avances de la tecnología médica, es insuficiente ya que una clasificación debería poder estratificar la patología de manera preoperatoria, con el consiguiente beneficio en la correlación de las complicaciones y especialmente con el pronóstico. Para cumplir con este propósito usamos la tomografía axial computarizada (TAC) antes de la cirugía y basado en este medio auxiliar de diagnóstico podemos cumplir con los preceptos anteriores.
Por lo tanto el objetivo de este estudio es presentar una propuesta de clasificación preoperatoria basada en AngioTAC de los TCC de los pacientes que fueron operados en el Servicio de Cirugía Vascular Periférica y Angiología del Hospital Obrero N° 1 de la Caja Nacional de Salud La Paz - Bolivia en el período 2005-2014.
Los objetivos específicos del estudio son caracterizar la población de pacientes con TCC y determinar las estructuras vásculo nerviosas comprometidasafindeestratificarlasenunaescala gradual mutuamente excluyente y progresiva, así como determinar las variables biodemográficas, morbi mortalidad y relacionarla con cada uno de los grados propuestos. Finalmente pretendemos mostrar que cada estadiaje esta correlacionado con las complicaciones postoperatorias.
MATERIAL Y MÉTODO
Diseño: Serie de Casos.
Población: Pacientes mayores de 18 años, sin exclusión de género, con diagnóstico de tumor de cuerpo carotideo por historia clínica, examen físico, ecografia y tomografía axial computarizada en el Servicio de cirugía vascular periférica y Angiología del Hospital Obrero N° 1 de la Caja Nacional de Salud La Paz - Bolivia en el período comprendido entre enero del 2005 a agosto del 2014.
El Hospital Obrero N°1 es un centro de atención terciaria y centro de referencia nacional por lo que un número muy alto de pacientes con TCC es referido de regiones con altitud superior a 2500 m.s.n.m. (Situados en la cordillera de los Andes)
Estimación del tamaño de la muestra: No antingente.
Criterio de Inclusión y Diagnóstico: Pacientes mayores de 18 años de edad, sin exclusión género transferidos de centros de menor complejidad (primer y segundo nivel, policlínicos y de otros centros del país) con antecedentes de vivir en lugares por encima de los 2500 m.s.n.m., con una masa creciente al inicio asintomatica de consistenciablanda, móvil lateralmente, localizada en región lateral de cuello por debajo del ángulo de la mandíbula, por delante del borde anterior del esternocleidomastoideo, con ecografía (simple) que refiera masa sugerente de tumor de cuerpo carotideo, ecodoppler compatible con TCC, angiotomografía que reporte TCC, sometidos a tratamiento quirúrgico en el Hospital Obrero N° 1 en el periodo comprendido entre el 2005 al 2014.
Criterio de Exclusión: No antingente.
Descripción del procedimiento quirúrgico:
Paciente en decubito dorsal pasivo con la cabeza lateralizada al lado contralateral al tumor.
Incisión longitudinal entre 4 y 7 cm por delante del borde anterior del esternocleidomastoideo, disección por planos hasta identificación del tumor. Exéresis de ganglio o ganglios satélite generalmente presente. Separación del tumor de los planos laterales y superior. Identificación de carótida común, identificación de N. hipogloso y otras estructuras nerviosas adyacentes, individualización y separación subadventicial del tumor primero de carótida interna y luego de externa, identificación de arteria nutricia a nivel de bifurcación carotidea y ligadura de la misma, separación del tumor del plano posterior, exéresis del tumor desde la bifurcación, separando el tumor de los planos adyacentes mediante ligaduras escalonadas de los planos. Hemostasia cuidadosa de lecho cruento. Drenaje aspirativo sistemático de lecho quirúrgico.
Todos los pacientes fueron catalogados en ambas escalas (Shamblin y clasificación de los Andes).
Figura N° 1. Esquemas y Tac de la Clasificación de Los Andes
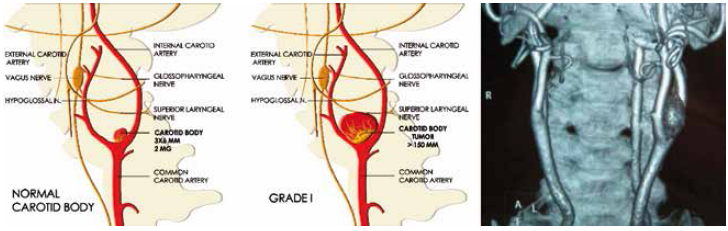
Esquema de la visión normal del cuerpo carotideo Grado I: Tumor localizado al nivel de la bifurcación carotidea, menor a 1,5 cm de diámetro. No require tratamiento quirúrgico, solo control semestral.
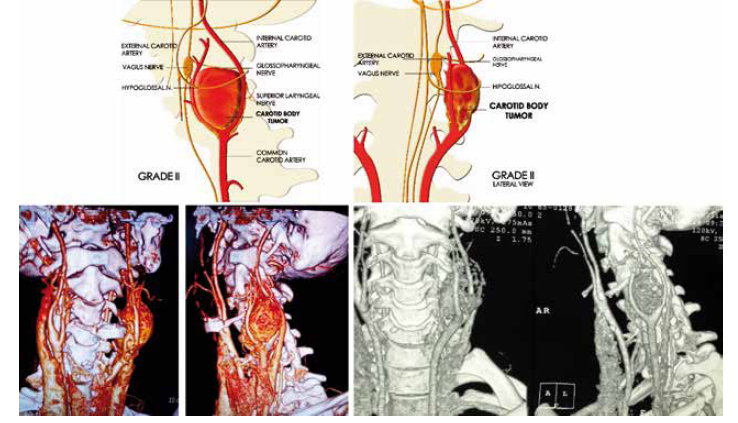
Grado II: Tumor que invade parcialmente cualquiera de las carótidas con extensión posterior. Tamaño > 2.5 cm, alcanzando el hipogloso pero sin inclusión del mismo. Compromiso frecuente del nervio laríngeo superior. Quirúrgicamente visualización de la carotidadelante del tumor facilita las maniobras de disección vascular y su control.
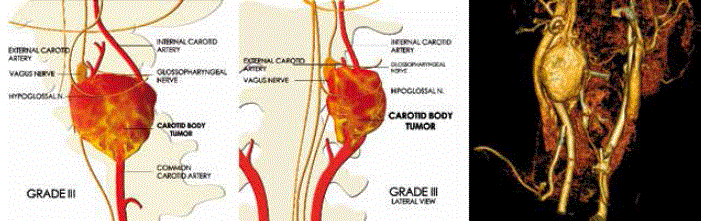
Grado III: Tumor que invade ambas arterias corotideas con extensión anterior y compromiso de nervios craneiaes topográficos. Existe compromiso de estructuras neurovascuiares inicuyendo el hipogioso, pero no el giosofaringeo . La disección quirúrgica y control vascular, que están detrás del tumor, son dificultosos.
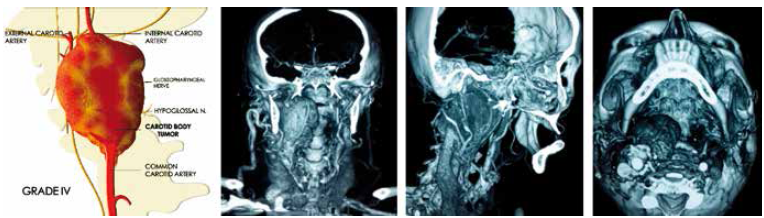
Grado IV: Tumor con compromiso de estructuras neurovascuiares, incluyendo el nervio glosofarfngeo, naumogastrico y de la vía aérea, esófago, base del cráneo y /o carótida común. Quirúrgicamente se asocia a alta probabilidad de complicaciones neurovascuiares y dificultad en la disección de esructuras anatómicas.
Recolección de datos: Todos los pacientes considerados en el periodo de estudio remitidos para tratamiento quirúrgico de TCC fueron reclutados y sus datos incluidos en una base de datos creada para el efecto en SPSS 20 para mac, registrándose las variables biodemograficas, clínicas, de laboratorio y ultrasonográficas y tomográficas previas a la realización de la cirugía.
El seguimiento a los pacientes fue realizado por el equipo quirúrgico hasta el año de la cirugía.
Metodología de estudio: Todos los pacientes con diagnóstico clínico de TCC, antes de ser operados fueron valorados con TAC cuyo análisis pormenorizado antes de la cirugía fue realizado por el cirujano principal (I.S.) y el Jefe de Imagenología del Hospital referido (F.C).
Los parámetros biodemográficos de los pacientes fueron vaciados en una base de datos creada especialmente para el efecto y la cirugía realizada estratificándose con la clasificación de Shamblin a fin de correlacionar en fases posteriores.
Plan de análisis: Se realizó un análisis exploratorio de los datos; se aplicó estadística descriptiva, con cálculo de medidas de tendencia central y de dispersión (promedios y desviación estándar (DE), y valores extremos). Con un imagenólogo (FC), se describen y estudian las TAC a fin de poder estratificar en cada uno de los estadios propuestos en base a las características anatómicas. Se establecen prevalencias de complicaciones para cada estadio.
RESULTADOS
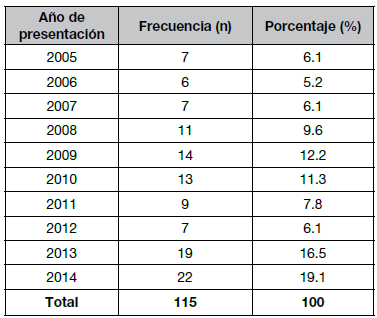
En el periodo comprendido entre el 2005 al 2014 se operaron 115 pacientes con diagnóstico de TCC, con un promedio de edad de 52 años (DE±11,725 y una moda de 57 años) de los cuales el 109 (94,80%) correspondieron al género femenino con una razón de 18:1. La distribución por años está en el Cuadro N° 1, donde la frecuencia es mayor en los años 2013 y 2014.
Cuadro N° 1. Presentación por Años
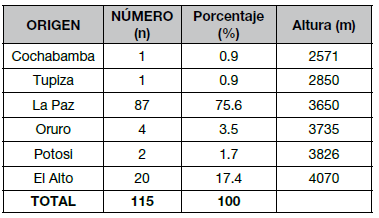
Todos los pacientes eran originarios y residentes de ciudades ubicadas a más de 2500 m.s.n.m. Cuadro N° 2, constituyéndose La Paz y el Alto en las dos ciudades con mayor frecuencia.
Cuadro N° 2. Lugar de Origen
El promedio de evolución fue de 3 años (DE±2,189), describiéndose solo en 7 pacientes (6,1%) el habito tabaquico. Los TCC localizados en el lado izquierdo era claramente mas frecuentes con 83 pacientes (72,2%). Se debe aclarar que los pacientes con TCC bilateral fueron operados en forma separada por lo que no contamos con un número de TCC bilaterales, Cuadro N° 3.
Cuadro N° 3. Parámetros Biodemográficos
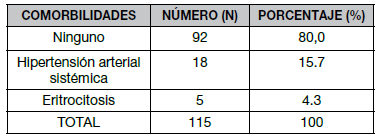
Dentro de las comorbilidades se describen 18 sujetos (15,7%) con hipertensión arterial sistémica y 5 (4,3%) con eritrocitosis, Cuadro N° 4.
Cuadro N° 4. Manifestaciones Clínicas
En las manifestaciones clínicas, todos los paciente presentan el tumor localizado en el ángulo mandibular, por delante del músculo esternocleidomastoideo, describiéndose un crecimiento paulatino y permanente en 72 sujetos (62,6%), cefalea en 45 (39,1 %), presencia de latido en 30 sujetos (26,1%), disfagia en 9 (7,9%), mareos en 16 (13,9%) y disfonia en 6 (5,2%). Entre los signos mas evidentes de TCC, se describe el signo de Fontaine en 114 sujetos (99,2%), adenomegalia en 20 (17,4%) y otros menos frecuentes como soplo, abombamiento parafaringeo y compromiso de pares craneales Cuadro N° 5.
Cuadro N° 5. Comorbilidades Asociadas
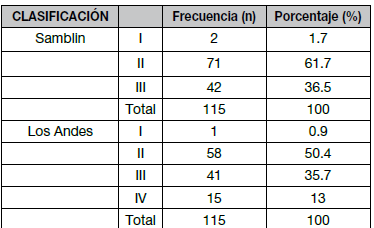
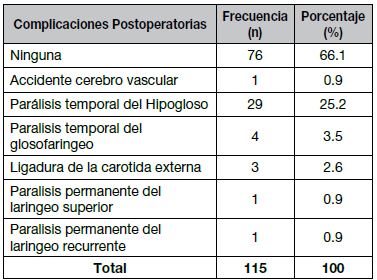
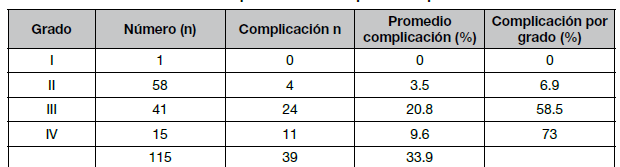
Todos los pacientes fueron catalogados en las clasificaciones de Shamblin y Los Andes, Cuadro N° 6. Todas las complicaciones se describen en la Cuadro N° 7. En el Cuadro N° 8, analizando las complicaciones asociadas a cada grado, se describen 39 sujetos (33,9%) con complicaciones postoperatorias, donde en el análisis de cada grado se describe 1 paciente en el grado I sin complicaciones, en el grado 2, 58 sujetos, de los cuales 4 (3,5%) presentaban parálisis temporal del Hipogloso, en el grado III de los 41 sujetos, 24 (20,8%) presentaron ligadura de la arteria carótida externa, parálisis del hipogloso y glosofaringeo, lesión de recurrente y del laríngeo superior. En el grupo IV, de los 15 sujetos, 11 presentaron complicaciones (9,6% del total y 73% del grupo) entre las cuales están ligadura de la arteria carótida externa, lesión del hipogloso y un paciente con AVC y hemiparesia. Se describe transfusión sanguínea en 3 pacientes (2,6%) y una reoperación (0,86%) y ninguna mortalidad ni malignidad.
Cuadro N° 6. Estratificación por Clasificaciones
Cuadro N° 7. Promedio de Complicaciones Postoperatorias
Cuadro N° 8. Complicaciones Postoperatorias por Grados
DISCUSIÓN
La clasificación de Samblin10 es utilizada desde hace mucho tiempo y es el sistema con el cual en forma intraoperatoria se determinaba la estratificación de los TCC, lo que obviamente muestra una limitación manifiesta por que no puede predecirse el compromiso y pronóstico de órganos y estructuras vasculonerviosas antes de la cirugía. Esta clasificación no está determinada por el tamaño del tumor, sino por el compromiso de los vasos carotídeos y estratifica a los TCC solo en 3 grados, donde el primer grado es un tumor localizado, fácilmente resecable, el grado II es un tumor adherente, rodea parcialmente vasos carotideos y el grado III es un tumor que rodea completamente las carótidas, que requiere incluso resección carotidea e injerto11. Cuando compromete estructuras nerviosas, por la vecindad con estas, pueden tomarse los pares craneales del X al XII, lo que origina síntomas como odino-disfagia y alteraciones de la voz89.
Un intento de mejorar esta clasificación fue publicada en el 200812, donde se añade el tamaño del tumor y el compromiso de estructuras vecinas, además de que la escuela mexicana seguramente es una de las que describe los TCC con mayor frecuencia. Otra propuesta, que también es intraoperatoria, ya añade el tamaño mayor a 4 cm. y muestra que el desglose del grado III determina que el Illb se trata con sacrificio vascular y sustitución vascular13.
Surge la necesidad de un nuevo sistema de clasificación adecuado a la introducción de nuevas tecnologías sanitarias. Específicamente en el campo de los sistemas de imágenes ha determinado que las diferentes patologías sean comparadas con los estándares actuales, para no solo un diagnóstico más preciso, sino por sobre todo un pronóstico más certero y que determine el compromiso neurovascular adicional, de ahí la postuación de nuestro Sistema de Clasificación de los Andes que evoca la representatividad de una patología en la altura.
Si bien los pacientes permanecen asintomáticos por periodos variables que van entre 3 a 5 años, la presencia de masa tumoral por debajo la mandíbula y delante del esternocleidomastoideo con los signos descritos previamente hacen diagnóstico. La sintomatología surge cuando hay compromiso nervioso9. Los estudios imagenológicos, determinan la corroboración del diagnóstico y su estratificación.
En su estudio, la ecografía determina las características tumorales, el tamaño y los vasos aferentes al tumor, pero al ser operador dependiente muestra limitaciones, de cualquier maneraeselprimerestudioarealizarsey es útil para demostrar ateromatosis carotidea concomitante y establecer diagnósticos diferenciales9,11' 14, la angiografía selectiva carotidea, ha dejado de ser el estándar de oro en el estudio de los TCC por su carácter invasivo, pero podría ser usada cuando se realice embolización a fin de ocluir el vaso nutricio, con el riesgo de isquemia en áreas irrigadas por el polígono de Willis.
La Tomografía Axial computarizada (TAC) es un método con buen rendimiento diagnóstico15. Cuando ésta es realizada en forma preoperatoria parece ser la modalidad de elección con la que los pacientes deberían de ser evaluados para establecer el compromiso de dichas estructuras y determinar un sistema de estratificación gradual a fin de proporcionar un pronóstico que está en directa relación con las eventuales complicaciones.
La angio resonancia y la angio tomografía son parecidos en su desempeño diagnóstico y permiten visualizar las carótidas, los vasos aferentes a la masa (arterias nutricias), ayudan en el diagnóstico diferencial y permiten apreciar las relaciones topográficas con otros órganos. Estos estudios tienen la ventaja de estudiar ambos lados en caso de presentaciones bilaterales9. La oclusión de la carotidea interna por un balón y ver la tolerancia del paciente podría ser una ventaja adicional a este procedimiento en caso que durante la cirugía así lo requiera3.
La técnica de la embolización está muy bien precisada[9] y estaría indicada en pacientes que no son susceptibles de tratamiento resectivo y en los que se van a operar para disminuir la irrigación de un tumor muy vascularizado como es el TCC8'9'16, y de esta manera disminuir el sangrado, lo que repercutiría en la disminución del tiempo operatorio y las eventuales complicaciones vasculonerviosas, existe otros trabajos que contradicen estos aspectos, aumentando solo la posibilidad de un accidente cerebro vascular1. La gran limitante es la poca disponibilidad de equipos con adiestramiento endovascular9.
La radioterapia puede ser usada cuando él los pacientes no son candidatos a cirugía o a embolización debido a sus condiciones de comorbilidad o a su edad. Aunque se describe que los resultados podrían ser similares a los quirúrgicos17, este tipo de procedimientos se asocia a complicaciones como inflamación del conducto auditivo externo y del oído medio, osteoradionecrosis, paresia de nervios craneales y daño directo del tejido cerebral8.
La resección quirúrgica es la principal modalidad de tratamiento. Se describe una mortalidad asociada al tratamiento quirúrgico del 2 al 13% que debido a las mejoras en los sistemas sanitarios ha disminuido al 1%3' 4> 9- 11> 14 y complicaciones postoperatorias como paresia o compromiso de pares craneales del 16 al 44%6 y otras complicaciones neurológicas (daño isquémico por evento vascular) del 8 al 20%8'15.
La cirugía consiste en la resección subadventicial, dentro de un espacio avascular entre los vasos carotideos y el tumor, conocido como "línea blanca" que incluye una exposición adecuada de la bifurcación de la carótida14. Las complicaciones vasculares intraoperatorias son las más importantes y se describe la ligadura de la vena yugular interna (11 %), la arteria carótida externa (13 - 33%) y la carótida interna (11%), también eventos vasculares isquémicos con hemiplejía permanente postoperatoria.
Debido a la rareza de este padecimiento se cuenta con poca experiencia quirúrgica global, que a su vez, condicionó un poco avance científico y algunos lugares que cuenten con una condicionante (hipoxia) tienen la ventaja de un incremento de la frecuencia y mayor número de cirugía y por ende mayor y mejores resultados. Este hecho ha determinado que nuestro grupo de trabajo se vea motivado a presentar una clasificación que consiga una mejora en el conocimiento y que repercuta en la transmisión de nuestra mayor experiencia y la búsqueda de mejores resultados globales.
Este sistema de clasificación podría normar aspectos aun faltantes específicamente las complicaciones neurovasculares en forma preoperatoria, que al final son tuiciones del paciente aserasumidas, en caso de un tratamiento quirúrgico y poder establecer un consentimiento informado basado en la explicación del cirujano. Otra fortaleza podría ser que se conozca en forma preoperatoria, las condiciones anatómicas casi exactas a las que estará enfrentado permitiéndonos variables técnicas quirúrgicas a fin de evitar estas complicaciones, es decir la planificación preoperatoria.
La debilidad que nosotros establecemos es que los medios de diagnósticos actuales y accesibles a los hospitales en general no permiten el establecimiento exacto de la anatomía y por ende las estructuras comprometidas.
CONFLICTO DE INTERÉS
Los autores declaran que no tienen ningún conflicto de interés y que no recibieron ningún sustento, pago o beneficio económico para o en la confección de este manuscrito y que todos los costos corren por cuenta propia.
REFERENCIAS
1. C. Feijaoo Cano, J.C.M., MI Rivera Rodríguez, I. Vasquez Berges, M. Herrando Medrano y Marco Luque, Tumores del cuerpo carotideo. Experiencia en 22 años y protocolo de seguimiento y despistaje familiar. Angiologia, 2012. 64(4): p. 155-160. [ Links ]
2. Alejandro Mondragon- Sánchez, G.M.R.y.S.S.-C, Tumor del cuerpo carotideo (paraganglioma). Anales Médicos Asoc Med Hosp ABC, 2003. 48(4): p. 233-236. [ Links ]
3. Knight TT, G.J., Rary JM, Rush DS., Current concepts for the surgical management of carotid body tumor. American Journal of Surgery, 2006. 191: p. 104-110. [ Links ]
4. Yañez MR, L.B., Cornejo FJ., Tumor de cuerpo carotideo. Revista Chilena de Cirugía, 2011. 63(5): p. 513-518. [ Links ]
5. Caceres H, S.S., Amarilla R, Laconich D y Sosa K., Tumor de Glomus Carotideo. Cir Parag, 2014. 38(1): p. 25-27. [ Links ]
6. Gutiérrez CAR, S.F., Gutiérrez CAB, Portillo FP, Lizola MRI, Mendieta HM., Paraganglioma carotideo. Actualides 2012. Experiencia de 35 años. Revista Mexicana de Angiologia, 2012. 40(1): p. 4-13. [ Links ]
7. Ríos Dalenz J, W.L., Estudio clinicopatologico de 13 casos de turmor del cuerpo carotideo. Revista Medica (La Paz), 1977. 1:p. 7-14. [ Links ]
8. Patlola R, I.A., Walker C, Allie D y Khan I A, Carotid body tumor. International Journal of Cardiology, 2010. 143:p.e7-e10. [ Links ]
9. Pedrosa MM, G.V., Merino B, Carrera S, Vaquero C, Embolización de los tumores del cuerpo carotideo. Revista española de investigcaciones quirúrgicas, 2010. 13(4): p. 169-174. [ Links ]
10. Shamblin WR, R.W., Sheps SG, Harrison EG jr., Carotid body tumor (chemodectoma): Clinicopathologil analysis of ninety cases. American Journal of Surgery, 1971. 122(6): p. 732-739. [ Links ]
11. Otero RM, G.L, Musenden OE, Peguero BY, Díaz HO., Tumor del corpúsculo carotídeo. Revista Cubana de Medicina, 2010. 49(2): p. 205-210. [ Links ]
12. Sánchez de Guzman G, E.O., Camacho MJ., Paragangliomas de cuerpo carotídeo: Clasificación y manejo de 143 tumores. Acta de otorrinolaringología y Cirugía de Cabeza y Cuello, 2008. 36(3): p. 109-16. [ Links ]
13. Luna-Ortiz K, R.-O.M., Villavicencio-Valencia V, granados-Garcia M., Herrera-Gómez A, Does Shamblin s clasification predict postoperative morbidity in carotid body tumors? A proposal to modify Shamblin Classification. European Archives of Otorhinolaryngology, 2006. 263: p. 171-175. [ Links ]
14. Gordon GT. On carotid body tumors. British Medical Journal, 1982. 284: p. 362-5. [ Links ]
15. Luna-Ortiz K, R.-O.M., Villavicencio-Valencia V, granados-Garcia M., Herrera-Gómez A., Carotid Body Tumors: Review of a 20 year experience. Oral oncology, 2005. 41: p. 56-61. [ Links ]
16. Sajid, M., Hamilton DM, Baker, A multicenter review of cartid body tumour management. European Journal of Endovascular Surgery, 2007. 34: p. 127-130. [ Links ]
17. Hu K, P.M., The multidisciplinary management of paragangliomas of the head and neck. Oncology, 2003. 17: p. 1143-1161. [ Links ]












 uBio
uBio