Cuadernos Hospital de Clínicas
versión impresa ISSN 1562-6776
Cuad. - Hosp. Clín. vol.61 no.1 La Paz jul. 2020
CASOS CLÍNICOS
Tumor de células gigantes (osteoclastoma) multicentrico, diagnóstico
incidental de adenoma paratiroideo
Reporte de Caso
Multicenter giant cell tumor (osteoclastoma), incidental diagnosis
of parathyroid adenoma
Case Report
Nieto-Coronel MT1, Feraudy-Fournier C2, Reyes-Gonzales A3
1 Oncóloga Médica y Médico Internista, Servicio Oncología Médica,
Hospital de Clínicas Universitario.
2 Médico Patóloga, Docente Responsable de la Especialidad de Anatomía Patológica,
Unidad de Anatomía Patológica y Citología, Hospital de Clínicas Universitario.
3 Médico Residente de Tercer año - Anatomía Patológica, Unidad de Anatomía Patológica y
Citología, Hospital de Clínicas Universitario.
Autor para correspondencia: Dra. Nelly Carolina Feraudy Fournier, Unidad de Patología,
Hospital de Clínicas Universitario, Avenida Saavedra 2258,
La Paz-Bolivia, ncferaudy@umsa.bo
Resumen
Los Tumores de Células Gigantes (TDG) llamados también Osteoclastomas o Tumores Pardos cuando se hallan dentro la esfera endocrinológica, son uno de los tumores menos frecuentes, más controversial y menos predecible en su comportamiento. Se producen como consecuencia del exceso de la actividad osteoclastica, como ocurre en el caso del Hiperparatiroidismo, mismo que es un desorden endocrino común, por lo general asintomático y diagnosticado por el hallazgo fortuito de hipercalcemia. El diagnóstico de los osteoclastomas suele ser un reto, el alto índice de sospecha es esencial y la biopsia es el estándar de oro para el diagnóstico. Presentamos el caso de un hombre de 42 años quien presentó fracturas patológicas de radio derecho y tibia izquierda, gammagrama óseo con Te - 99m con múltiples lesiones óseas , hormona paratiroidea (PTH) elevada, hipercalcemia, gammagrama de paratiroides con MIBI con presencia de adenoma paratiroideo, la biopsia de las lesiones óseas con presencia de células gigantes multinucleadas correspondientes a osteoclastomas; se llevó a cabo paratiroidectomia y el examen histopatológico confirmó la presencia de un adenoma paratiroideo.
Palabras clave: Adenoma paratiroideo, tumor pardo, osteoclastoma, hiperparatiroidismo
Abstract
Giant Cell Tumors (TDG), also called Osteoclastomas or Brown Tumors when they are within the endocrinological sphere, are one of the least frequent, most controversial and least predictable tumors in their behavior. They occur as a consequence of excess osteoclastic activity, as occurs in the case of Hyperparathyroidism, which is a common endocrine disorder, generally asymptomatic and diagnosed by the fortuitous finding of hypercalcemia. Diagnosing osteoclastomas is usually challenging, the high index of suspicion is essential, and biopsy is the gold standard for diagnosis. We present the case of a 42-year-old man who presented pathological fractures of the right radius and left tibia, a bone sean with Tc-99m with múltiple bone lesions, elevated parathyroid hormone (PTH), hypercalcemia, parathyroid sean with MIBI with the presence of parathyroid adenoma. , the biopsy of the bone lesions with the presence of multinucleated giant cells corresponding to osteoclastomas; Parathyroidectomy was performed and histopathological examination confirmed the presence of a parathyroid adenoma.
Keywords: parathyroid adenoma, osteoclastoma, hyperparathyroidism, brown tumor.
INTRODUCCIÓN
El adenoma paratiroideo es parte de un espectro de trastornos proliferativos de la glándula paratiroides, también la hiperplasia difusa y carcinoma; los pacientes con adenoma paratiroideo generalmente presentan hiperparatiroidismo primario1, que es un trastorno causado por la sobreproducción de la hormona paratiroidea (PTH), los niveles elevados de PTH producen hipercalcemia e hipofosfatemia; la presentación inicial en la mayoría de los casos incluyen nefrolitiasis recurrente (10-25%), trastornos neuropsiquiatricos, úlcera péptica2, el hiperparatiroidismo primario puede afectar el aparato musculoesqueletico, y pueden ser la presentación principal e inicial3.
La afectación esquelética en el hiperparatiroidismo primario "clásico" refleja un aumento en la resorción ósea osteoclástica, que se acompaña de sustitución de espacios en la médula con tejido fibrovascular y aumento en la formación de hueso por los osteoblastos; la manifestación inicial es la desmineralización generalizada seguida más tarde por resorción subperióstica , formación de quistes y osteoclastomas4, es decir, el tumor pardo u osteoclastoma es el estadio terminal del proceso de remodelación ósea durante el hiperparatiroidismo5.
La sospecha clínica es esencial para el diagnóstico; radiográficamente, se presenta con lesiones líticas en el hueso, la biopsia quirúrgica es el estándar de oro para el diagnóstico, los niveles de hormona partiroidea también son de ayuda en el abordaje diagnóstico; el tratamiento de esta entidad es la resección parcial o completa de la glándula paratiroides, con lo que el tumor experimenta una regresión espontánea7.
Presentamos el caso de un paciente con afectación ósea múltiple por osteoclastomas, secundario a hiperparatirodismo por un adenoma paratiroideo.
PRESENTACIÓN DEL CASO
Se trata de hombre de 42 años de edad, sin antecedentes patológicos ni familiares previos., acude por cuadro clínico de 20 días de evolución caracterizado por caída de su propia altura con subsecuente dolor en antebrazo derecho con una escala visual análoga (EVA) 7/10 e impotencia funcional. Al examen físico se describe una tumoración en tibia proximal izquierda y en antebrazo derecho.
El gammagrama óseo con el isótopo tecnecio (Te) 99 confirmó el aumento de la captación en múltiples sitios, calcio sérico de 14 mg/dL, Fósforo de 2,6 mg/ dL, examen general de orina con abundantes cristales de oxalato de calcio y en acúmulos, fosfatasa alcalina de 1765.2 Ul/L (valor normal 64-306 Ul/L), ¡PTH 1072pg/ mL (valor normal: 16-97 pg/mL),
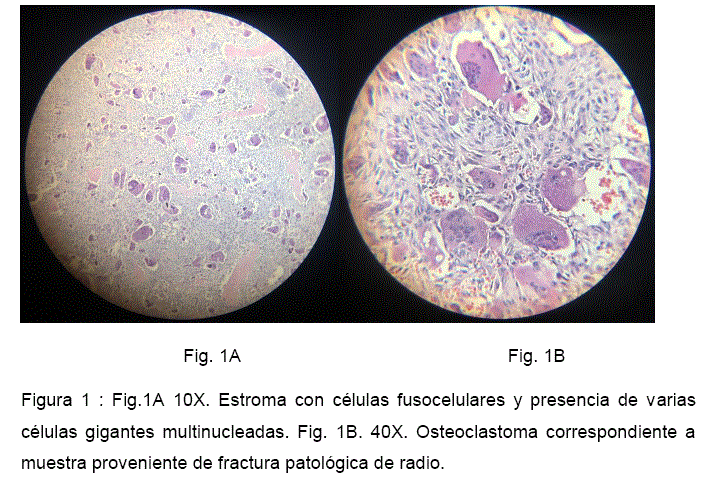
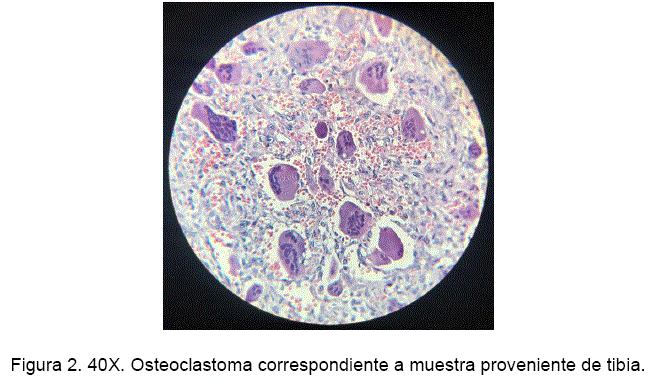
Se realizó biopsia incisional de diáfisis radial derecha y de tumor de tibia proximal izquierda, obteniéndose varios fragmentos de tejido óseo de color castaño claro, microscópicamente con tinción Hematoxilina - Eosina (H-E) se observó células gigantes multinucleadas, tipo osteoclasto, algunas con más de veinte núcleos regulares, sobre un fondo de células estromales mononucleares ovales y otras fusiformes de núcleos regulares e infiltrado inflamatorio crónico linfocitario (Figura 1 y 2), imágenes compatibles con un osteolcastoma multicentrico.
Se realizó gammagrama de paratiroides con 99 m Tc-MIBI, que mostró la presencia de un adenoma paratiroideo, la tomografía computarizada de cuello reportó lesiones sólidas en área de lóbulo derecho de tiroides y lesiones líticas en piso de base de cráneo, columna cervical y arco costal.
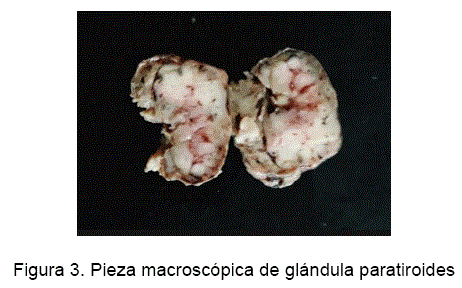
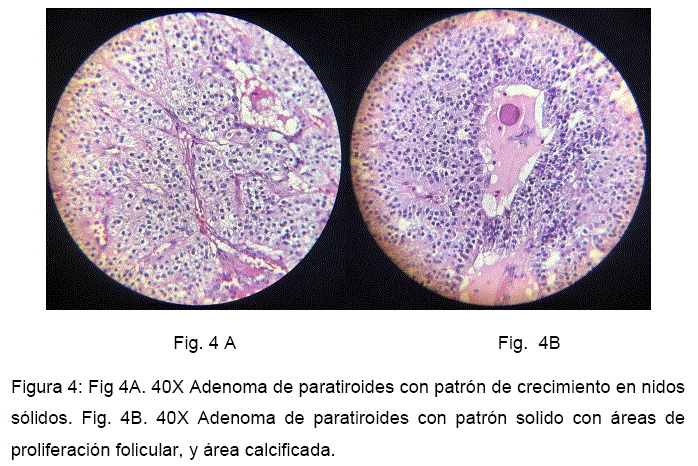
El paciente fue llevado a paratiroidectomia, donde se obtuvo una muestra nodular correspondiente a glándula paratiroides que mide 3 x 1.5 x 1.2 cm y de 11 gramos, de superficie externa lisa, color castaño claro, con áreas congestivas (Figura 3) , microscópicamente se observó células poligonales con citoplasma ligeramente eosinófilo de núcleos regulares y redondos, dichas células se organizaban en láminas sólidas, cordones, acinos y folículos algunos con material coloide y microquistes con una delicada red vascular, que forman septos que atraviesan los nidos celulares. (Figura 4)
En su post-operatorio el calcio de control fue de 8.6 mg/dL, y actualmente el paciente se encuentra en rehabilitación.
DISCUSIÓN
El Tumor Pardo es una forma localizada de osteítis fibrosa quística, parte del compromiso óseo por hiperparatiroidismo, es una lesión de crecimiento lento, no neoplásica, ya que su génesis depende del efecto directo de la hormona paratiroidea en el hueso, que estimula la conversión de osteoblastos a osteoclastos y genera mayor resorción ósea que formación de tejido nuevo.
El hiperparatiroidismo se clasifica en primario, secundario y terciario; el hiperparatiroidismo primario se caracteriza por un aumento en la secreción de la hormona paratiroidea como resultado de una anormalidad en una o más de las glándulas paratiroides, por lo general se debe a un Adenoma (80-90%), Hiperplasia difusa (10-15%) y carcinoma paratiroideo (>2%)2
Las alteraciones óseas se producen en el 13% de los hiperparatiroidismos graves de larga evolución5, el "tumor pardo" u osteoclastoma es una lesión típica del hiperparatiroidismo primario o secundario, se ha informado que la incidencia de los osteoclastomas es del 3% en casos de hiperparatiroidismo primario y del 2% en hiperparatiroidismo secundario8.
En 1891, von Recklinghausen describió la clásica enfermedad ósea asociada a hiperparatiroidismo denominada "osteítis fibrosa quística" u osteoclastomas. Los osteoclastomas se observan generalmente en casos graves de hiperparatiroidismo primario, y se manifiesta como una pérdida ósea generalizada y aumento de la resorción ósea, que afecta a las superficies subperiosticas y endósticas, es decir, los niveles persistentes altos de PTH circulante dan como resultado un aumento de la resorción ósea osteoclastica, que conduce a la destrucción local principalmente el hueso cortical y la aparición de osteoclastomas.5,9
Esta entidad es frecuente en mujeres de 30- 40 años5, el caso que reportamos es de un hombre de 42 años de edad; la localización preferente de los osteoclastomas son los huesos largos, especialmente en su segmento medular central, comúnmente afectan pelvis , costillas, fémur, húmero, hueso faciales, mandíbulas , clavículas y la columna vertebral, aunque pueden presentarse en cualquier hueso, los osteoclastomas pueden ocurrir como lesiones solitarias o múltiples8, el caso que presentamos presentó afección ósea múltiple.
Los pacientes a menudo desarrollan dolor óseo o fracturas patológicas10, en el caso que presentamos el paciente debuto con la presencia de fracturas patológicas, sin otra manifestación previa de hiperparatiroidismo.
El diagnóstico es un reto para el clínico, la biopsia es el estándar de oro para el diagnóstico, pero puede ser poco concluyente, los hallazgos imagenológicos y las pruebas bioquímicas, incluidos la PTH sérica, marcadores de metabolismo óseo coadyuvan en el diagnóstico2.
El diagnóstico diferencial microscópico, por la presencia células gigantes, se realiza con cualquier entidad tumoral o pseudotumoral ósea, que presenta este tipo de células, como ser el osteoma osteoide, quiste óseo aneurismático, granuloma reparativo de células gigantes, etc., puesto que el aspecto histopatológico es inespecífico5, en nuestro paciente inicialmente por la clínica, se sospechó de una patología maligna, que suele ser el diagnóstico diferencial inicial en la mayoría de los casos.
Estos tumores generalmente se manifiestan como imágenes radio lucidas uni o multiloculares con expansión y adelgazamiento de las cortezas en las radiografías, es decir imágenes líticas11,12, además hay elevación de la PTH y niveles bajos de vitamina D sérica13, en nuestro caso la medición de PTH fue posible, la cual mostró niveles elevados.
La gammagrafía paratiroidea con Tc-99m MIBI es una técnica bien establecida para el diagnóstico precoz y la localización preoperatoria del adenoma paratiroideo. MIBI es un radiofármaco lipófilo, su captación y retención depende del flujo sanguíneo regional, la viabilidad celular, el potencial de membrana celular y la densidad mitocondrial. La gammagrafía MIBI tiene un valor predictivo positivo muy alto para la detección de adenoma paratiroideo con sensibilidad, especificidad y precisión global de 89%, 98% y 85% a 95%, respectivamente14, en nuestro paciente la gammagrafía paratiroidea fue útil para la caracterización del adenoma paratiroideo.
Como se mencionó la histopatología del hueso es el estándar para el diagnóstico; el color marrón característico se debe a la vascularización, zonas de hemorragia y depósitos de hemosiderina12, en la microscopía se observan dos poblaciones celulares, las células estromales mononucleares y las células gigantes multinucleadas de tipo osteoclasto, las células mononucleares son redondeadas a ovales y por lo general están distribuidas uniformemente, las células mononucleares pueden ser fusiformes e incluso en patrón estoriforme, en ocasiones pueden verse células espumosas.12
Por otro lado, el adenoma de paratiroides en el estudio de patología está formada por células principales, oncociticas y transicionales, el patrón de crecimiento descrito es diverso, hallándose crecimiento celular en patrón sólido, formación de nidos, trabecular, folículos y patrón acinar, el estroma es ricamente vascularizado con bandas fibroticas, y en ocasiones se observa infiltrado inflamatorio linfocitario y calcificación focal, rodeados de una fina cápsula de tejido fibroconectivo.15
En la mayoría de los casos la extirpación del adenoma paratiroideo es el tratamiento definitivo16, como en el caso que exponemos. El punto más significativo sobre este caso es que nuestro paciente presentó lesiones óseas múltiples, sin otra sintomatología significativa de hiperparatiroidismo, si bien esto retrasó el diagnóstico del paciente, pero la sospecha clínica fue fundamental para completar el abordaje diagnóstico
REFERENCIAS
1. Wieneke JA, Smith A. Parathyroid Adenoma. Head and Neck Pathology. 2008;2(4):305-308. [ Links ]
2. Krishna Mohán V, Narayan ML, Mukka A, Bachimanchi B,Chowhan AK, Devi BV, et al. Atypical Parathyroid Adenoma with Múltiple Brown Tumors as Initial Presentaron: A Rare Entity. Indian Journal of Nuclear Medicine: IJNM: The Official Journal of the Society of Nuclear Medicine, India. 2017;32(2): 133-136. [ Links ]
3. Pappu R, Jabbour SA, Reginato AM, Reginato AJ. Musculoskeletal manifestations of primary hyperparathyroidism. Clin Rheumatol. 2016 ;35(12):3081-3087. [ Links ]
Jebasingh F, Jacob JJ, Shah A, Paul TV, Seshadri MS. Bilateral maxillary brown tumours as the first presentation of primary hyperparathyroidism. Oral MaxillofacSurg. 2008 ;12(2):97-100. [ Links ]
4. Ramos B , Pinero A, Illana J, Palazón T, Méndez S, Parrilla P. Tumor pardo maxilar como primera manifestación del hiperparatiroidismo primario, Cirugía española. 2001; 69(5): 78-80. [ Links ]
5. Yamazaki H, Ota Y, Aoki T, Karakida K. Brown tumor of the maxilla and mandible: progressive mandibular brown tumor after removal of parathyroid adenoma. J Oral Maxillofac Surg. 2003 ;61(6):719-22. [ Links ]
6. De Crea C, Traini E, Oragano L, Bellantone C, Raffaelli M, Lombardi CP. Are brown tumours a forgotten disease in developed countries? Acta Otorhinolaryngol Ital. 2012 ;32(6):410-5. [ Links ]
7. Hong WS, Sung MS, Chun KA, Kim JY, Park SW, Lee KH, et al. Emphasis on the MR imaging findings of brown tumor: a report of five cases. Skeletal Radiol. 2011;40:205-213. [ Links ]
8. Irie T, Mawatari T, Ikemura S, Matsui G, Iguchi T, Mitsuyasu H. Brown tumor of the patella caused by primary hyperparathyroidism: a case report. Korean J Radiol. 2015;16(3):613-6. [ Links ]
9. Sutbeyaz Y, Yoruk O, Bilen H, Gursan N. Primary Hyperparathyroidism presenting as a palatal and mandibular brown tumor. J Craniofac Surg. 2009;20(6):2101-4. [ Links ]
10. Jakubowski JM, Velez I, McCIure SA. Brown tumor as a result of hyperparathyroidism in an end-stage renal disease patient. Case Rep Radiol. 2011 ;2011:415476. [ Links ]
11. Sutbeyaz Y, Yoruk O, Bilen H, Gursan N. Primary hyperparathyroidism presenting as a palatal and mandibular brown tumor. J Craniofac Surg. 2009;20(6):2101-4. [ Links ]
12. Vaishya R, Agarwal AK, Singh H, Vijay V. Múltiple "Brown Tumors" Masquerading as Metastatic Bone Disease. Muacevic A, Adler JR, eds. Cureus. 2015;7(12):e431.
13. Hetrakul N, Civelek AC, Stagg CA, Udelsman R. In vitro accumulation of technetium-99 m-sestaMIBI in human parathyroid mitochondria. Surgery. 2001; 130:1011-8. [ Links ]
14. Pang C, Fan Y, Zhang H, Yu H, Guo B, Kang J, Deng X, Bao Y. Case report: incidental parathyroid adenoma in a Chínese diabetic patient with hypercalcemia and normal parathyroid hormone levéis. Medicine (Baltimore). 2018 ;97(28):e11333. [ Links ]
15. Huang R, Zhuang R, Liu Y, L¡ T, Huang J. Unusual presentaron of primary hyperparathyroidism: report of three cases. BMC Med Imaging. 2015 Jul 16:15:23. [ Links ]












 uBio
uBio