Cuadernos Hospital de Clínicas
versión impresa ISSN 1562-6776
Cuad. - Hosp. Clín. vol.59 no.2 La Paz 2018
CASOS CLÍNICOS
Cisto gastro anastomosis laparoscopica
Laparoscopic cysto gastro anastomosis
Rojas R. Daniel1, Claros B. Nataniel1, Pinilla L Ramiro1
1Cirujano General, del servicio de Cirugía del Hospital Obrero N° 1 de la Caja Nacional de Salud.
Autor para correspondencia: Daniel Jorge Alejandro Rojas Rojas, dano_ro@yahoo.com
RECIBIDO: 29/06/2018 ACEPTADO: 20/07/2018
Resumen
Tras el Symposium de Atlanta (1992), existe acuerdo en definir un pseudoquiste pancreático (PQP) como una colección de jugo pancreático, rico en amilasa, rodeado por una pared no epitelial, producido como consecuencia de una pancreatitis aguda, pancreatitis crónica o traumatismo pancreático. Se estima que se necesitan al menos cuatro semanas para que constituya la pared definida que distingue un PQP de una colección líquida.
Caso Clínico. Presentamos el caso de un paciente de 29 años de edad, con antecedentes de pancreatitis aguda de etiología biliar. Se realizó colecistectomía laparoscópica una vez resuelta la pancreatitis y egresó a domicilio. 40 días después refiere dolor abdominal, saciedad precoz progresiva hasta intolerancia a la vía oral, nausea y vomito, hechos que motivaron la reinternación. La tomografía computada revela un PQP gigante de 19.18 por 19.55 centímetros. Se plantea abordaje laparoscópico, realizándose cisto-gastroanastomosis con sutura mecánica por vía laparoscópica.
CONCLUSIÓN: La cisto-gastroanastomosis laparoscópica es una opción terapéutica para el tratamiento del pseudoquiste pancreático porque ofrece: drenaje continuo, bajo índice de recidiva y pocas complicaciones que superan al tratamiento endoscópico y al drenaje guiado por imagenología, junto con las ventajas de mínima invasión.
Palabras Clave: pseudoquiste pancreático, cistogastroanastomosis, laparoscopia.
Abstract
After the Atlanta Symposium (1992), there's an agreement to define a pancreatic pseudocyst (PPC) as a collection of pancreatic juice, therefore rich in amylase, surrounded by a non-epithelial wall, produced as a consequence of an acute pancreatitis, chronic pancreatitis or pancreatic trauma. It is estimated that it takes at least four weeks for it to constitute the defined wall that distinguishes a PPQ from a fluid collection.
Clinical case. We present the case of a 29-year-old patient with a history of acute pancreatitis of biliary etiology. Laparoscopic cholecystectomy was performed once the pancreatitis resolved and was outpatient. 40 days later he presents severe abdominal pain, early satiety and finally intolerance to the oral intake, nausea and vomiting, reasons for readmission. The computed tomography revealed a giant PPC of 19.18 by 19.55 centimeters which was resolved by laparoscopic cysto-gastrostomy with stapler.
CONCLUSION: Laparoscopic cysto-gastrostomy is a therapeutic option for the treatment of pancreatic pseudocyst because it offers: continuous drainage, low rate of recurrence and few complications that overecome endoscopio treatment and drainage guided by imaging, with the advantages of minimal invasion.
Keywords: Pancreatic pseudocyst, cysto-gastrostomy, laparoscopy.
INTRODUCCIÓN
De acuerdo con Khanna y sus colaboradores, el pseudoquiste pancreático se describe hacen dos siglos, por Morgan y colaboradores, quienes establecieron por primera vez su formación y características anatómicas. En la actualidad, este pseudoquiste se define como la acumulación de líquido formado por enzimas digestivas, jugo pancreático e incluso contenido hemático dentro de las paredes conformadas por tejido de granulación y fibrosis, que en 90% de los casos es único 1,2.
El pseudoquiste pancreático es una complicación de los cuadros infamatorios del órgano, con acumulación de líquido en la transcavidad de los epiplones causado por pancreatitis aguda y por diversos cuadros de agudización de pancreatitis crónica. Una causa poco frecuente es la obstrucción del drenaje bilio pancreático y los traumatismos a ese órgano3.
Lo común es que aparezca en los 30 primeros días del cuadro agudo de pancreatitis con resolución espontánea en 50% de los casos. Cuando se trata de pancreatitis crónica se presenta en las primeras seis semanas, con una reabsorción sin intervención quirúrgica incluso de 50%; sin embargo, cuando el quiste mide 6 cm o más, rara vez desaparecerá espontáneamente 4.
El diagnóstico de pseudoquiste requiere evaluación integral donde la imagenología juega un papel clave. Los síntomas comunes son: dolor y sensación de plenitud o saciedad temprana, que indican la necesidad de tratamiento quirúrgico por su relación directamente proporcional con las dimensiones del pseudoquiste y la compresión ejercida por éste en los órganos vecinos. Sin embargo, el diagnostico de certeza se establece con base en la información de la imagenología; la tomografía es el estudio de elección por su sensibilidad de 82 a 100% y especificidad de 98%. Los parámetros bioquímicos tienen un valor limitado porque son inespecíficos y la mayoría de los pacientes tiene concentraciones de amilasa y lipasa elevada, mientras que las pruebas de funcionamiento hepático se encuentran dentro de parámetros normales, salvo en los casos de obstrucción biliar.
Con base en la anatomía del conducto pancreático y en relación con la colección Nealon y Walser clasificaron a los pseudoquistes en siete tipos:
Tipo I: conducto normal, no comunicado con el quiste.
Tipo II: conducto normal, comunicado con el quiste.
Tipo III: conducto con estenosis, no comunicado con el quiste.
Tipo IV: conducto con estenosis, y comunicación con el quiste.
Tipo V: conducto con obstrucción completa.
Tipo VI: pancreatitis crónica, sin comunicación del conducto con el quiste.
Tipo Vil: pancreatitis crónica, con comunicación del ducto con el quiste.
Esta clasificación ofrece un panorama amplio de la anatomía de la lesión, lo que facilita, a su vez, la elección del tratamiento óptimo que puede simplificarse en tres opciones: drenaje percutáneo guiado por imagenología, intervencionismo endoscópico y, desde luego, el quirúrgico, convencional o laparoscópico5,6.
La elección del tratamiento puede depender de las complicaciones asociadas con el pseudo quiste pancreático que pueden ser: infección, obstrucción intestinal y de la vía biliar, sangrado y ruptura, entre otros. De aquí se desprende la importancia de su tratamiento adecuado y oportuno para cada paciente.
El drenaje percutáneo tiene indicaciones similares a las de los procedimientos quirúrgicos; sin embargo, sus contraindicaciones son precisamente la sospecha de neoplasia, la evidencia de hemorragia, contenido sólido asociado con material necrótico y la obstrucción documentada del conducto pancreático. Este procedimiento es efectivo para remitir de manera inmediata los síntomas; sin embargo, tiene efecto nulo en el colapso de las paredes; por eso la recidiva del cuadro en 70% de los casos a las 24 horas posteriores al drenaje.7
En los últimos años, con los avances en la endoscopía, se ha posicionado como una opción para los casos en que la anatomía del pseudoquiste se encuentre en comunicación con el conducto pancreático. El ultrasonido endoscópico ofrece la ubicación exacta y una vía más para drenar la colección; sin embargo, tiene la limitante de requerir equipos y la infraestructura4,8.
A pesar de que la mayor parte de los pseudoq uistes no amerita drenaje, la cirugía es en la actualidad la mejor alternativa en los pseudoquistes mayores de 6 cm, que no muestra cambios en las dimensiones por más de 8 semanas, que se complican y en los que persisten los síntomas.
Los procedimientos quirúrgicos pueden ir desde el drenaje, pasando por la cistogastroanastomosis, cistoyeyunoanastomosis y pancreatectomías por vía abierta o laparoscópica3,6,10.
La cistogastroanastomosis provee el drenaje continuo del pseudoquiste hacia la cavidad gástrica, con lo que se evita la compresión de estructuras adyacentes a consecuencia de la acumulación de líquidoy posibles complicaciones.
En la actualidad no existe un procedimiento quirúrgico único para tratar el pseudoquiste pancreático porque depende de la habilidad y experiencia del cirujano, de las condiciones generales del paciente y de la infraestructura en equipo quirúrgico en donde se realice el procedimiento. Sin embargo, la anastomosis en la pared posterior del estómago, a la pared anterior del quiste, ofrece discreta ventaja (que no es estadísticamente significativa) con la vía laparoscópica, cuando se compara con la vía convencional. La laparoscopía al tener mínima invasión requiere menor tiempo de recuperación del paciente, con menos días de estancia hospitalaria y síntomas postoperatorios, y menor movilidad del procedimiento y, desde luego, inicio temprano de la vía oral e incorporación a las actividades de la vida diaria 4,10.
Las complicaciones del procedimiento laparoscópico son similares a las de la vía de abordaje convencional: lesiones esplénicas, rotura del pseudoquiste, hemorragia, infección postoperatoria, lesiones biliares, hipertensión portal, obstrucción y fístula entérica o pleura. El objetivo del artículo es reportar el caso clínico de un paciente con pseudoquiste pancreático sintomático el cual fue tratado con el abordaje laparoscópico demostrar la factibilidad de esta cirugía en nuestro medio.
CASO CLÍNICO
Paciente masculino de 29 años de edad, sin antecedentes crónico degenerativos, antecedente de pancreatitis aguda severa de origen biliar, 40 días previos a reinternación que ameritó internación de 14 días, 2 de ellos en unidad de cuidados intermedios. Luego del tratamiento conservador de la pancreatitis aguda, se considera la realización de colecistectomía laparoscópica, procedimiento que se realiza sin complicaciones. Cuarenta días después de sin alta hospitalaria, reinicia su cuadro clínico con dolor abdominal difuso, opresivo que se incrementa paulatinamente, saciedad temprana, nausea hasta llegar a vómito y finalmente intolerancia a la vía oral en las últimas 24 hrs, por lo que acude al servicio de emergencias de nuestro hospital.
Al examen físico de ingreso, llama la atención abdomen ligeramente distendido, doloroso a la palpación profunda en epigastrio, no se palpa masas, peristaltismo conservado. Los exámenes de laboratorio reportaron: leucocitos 7,400 celulas/mL,
hemoglobina 13 g/dl, hematocrito 39% , plaquetas 200,000 cél/ml, glucosa 98 g/ di, deshidrogenasa láctica 271 Ul/L, fosfatasa alcalina 80 Ul/L, amilasa 472 Ul/L, bilirrubina total 0.5 mg/dl, proteínas totales 6.0 g/dl, albúmina 3.4 g/dl, sodio 139 mmol/L, potasio 3.5 mmol/L, cloro 102 mmol/L, coagulograma dentro de parámetros normales.
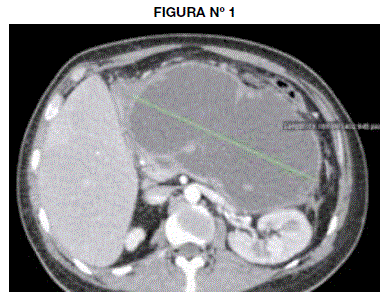
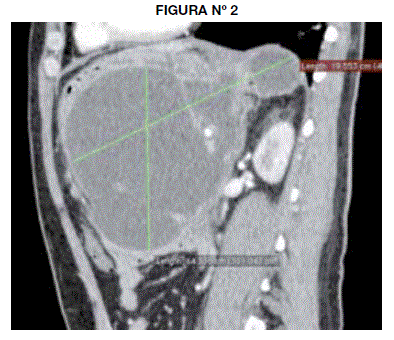
En la tomografía se observa una colección líquida multilobulada de aspecto homogéneo (10.8 UH) y baja densidad, de 2795cc de volumen calculado (19.18 X 19.55 X14.33cm) localizada en el saco menor (entre la pared posterior del cuerpo gástrico y el páncreas) y con extensiones a los espacios gastro-esplénico y subfrénico izquierdo contactando la fascia pararrenal anterior. Tiene paredes definidas con espesor máximo de 4.8mm.(Fig 1, Fig 2).
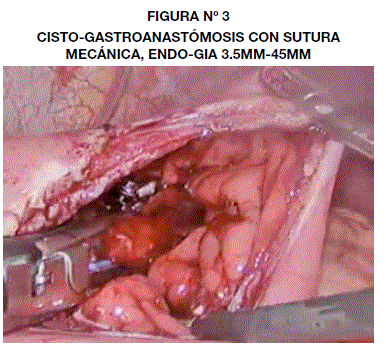
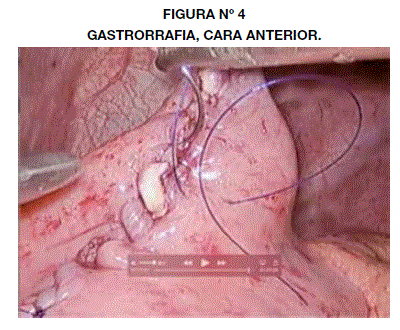
Con base en los hallazgos anteriores y los antecedentes clínicos y quirúrgicos se optó en primera instancia por el drenaje endoscópico, con colocación de catéter cola de cochino (pig tale), sin embargo ésta fue fallida, en parte a que no se cuenta con ultrasonido endoscópico en la unidad y por no haber un área adecuado para la punción, de acuerdo al reporte del servicio de endoscopía. Motivo por el que se decide realizar el drenaje por vía laparoscópica. Se procede a colocación del paciente en posición francesa y se ingresa a cavidad con técnica abierta con un total de 4 trocares de trabajo. Gastrotomía en cara anterior a nivel del cuerpo gástrico, de 5 cm aproximadamente. Realizamos punción en cara posterior del estómago con salida de abundante líquido turbio, obscuro. En este lugar se realiza nueva gastrotomía de pared posterior con bisturí armónico hasta comunicar el pseudoquiste pancreático, una vez realizada una ventana de aproximadamente 1 cm, se introduce a través de los mismos una engrapadora lineal de 4.5cm (endogia) y realizamos la anastomosis con sutura mecánica, amplia (Fig. 3). Se marsupializa con sutura prolene 2-0, brecha de entrada de la anastomosis. Colocamos sonda naso gástrica dentro del pseudoquiste. Gastrorrafia de cara anterior con polidioxanoma 3/0, colocación de drenaje laminar en cavidad. (Fig.4) Concluye acto operatorio sin complicaciones.
El paciente tuvo una evolución francamente favorable, con inicio de la vía oral a líquidos a las 48 horas, y egresando a domicilio al 5to día.
DISCUSIÓN
El pseudoquiste pancreático es una de las complicaciones derivadas de cuadros inflamatorios agudos pancreáticos. En las últimas décadas ha mejorado su clasificación y, con ello, el tratamiento apoyado en la tomografía y en la endoscopía.
En los cuadros de pancreatitis es importante la anamnesis que permita establecer el diagnóstico y determinar su inicio y severidad. Para esto es necesario considerar las características del pseudoquiste pancreático, en las que es fundamental tomar en cuenta que en las lesiones mayores de 6 cm la resolución espontánea es poco probable. Posteriormente el paciente requiere seguimiento estrecho de los síntomas y evolución clínica. La presentación de síntomas requerirá un control de tomografía. Este último y la severidad de los síntomas son la pauta para considerar drenaje del pseudoquiste.
El drenaje percutáneo, guiado por tomografía e incluso por ecografía endoscópica son opciones que, junto con el intervencionismo endoscópica, ofrecen alta seguridad y drenaje eficaz de la colección; sin embargo, su uso es limitado para disminuir los síntomas compresivos de manera urgente porque la mayor parte de los pseudoquistes se vuelven a formar 24 horas después del drenaje en especial los que se realiza únicamente punción. En estos casos el drenaje quirúrgico definitivo es mandatorio.
La intervención quirúrgica es la opción terapéutica a largo plazo, para tratar pacientes con pseudoquiste pancreático cuando persisten los síntomas condicionados por el efecto de masa de la colección, y a quienes ya se les hizo drenaje percutáneo endoscópico y tienen recidiva; la tasa de éxito es alta con baja morbilidad y mortalidad.
La cistogastroanastomosis es una técnica que ofrece mínima modificación de la anatomía del aparato digestivo, con drenaje continuo que contribuye al colapso de las paredes del pseudoquiste, que facilita el drenaje continuo del líquido a la cavidad gástrica, con bajo índice de recidiva, menor morbilidad y mortalidad que, aunado a sus ventajas de mínima invasión se ven reflejados en inicio precoz de la vía oral y menor convalecencia, que hacen de este procedimiento el ideal para esta afección en casos que no pueden ser resueltos por otra vía. Demostramos que esta cirugía es factible en nuestro medio con buenos resultados, y debe tomarse en cuenta como opción terapéutica.
Existe controversia en la utilización del abordaje laparoscópico y el convencional; sin embargo, la mínima invasión en manos adiestradas ofrece pronta recuperación y todos los beneficios de esta técnica. (Menor respuesta inflamatoria sistémica), con inicio temprano de la vía oral, menor dolor postoperatorio y disminución de los días de estancia intrahospitalaria.
CONCLUSIÓN
La cistogastroanastomosis por vía laparoscópica es una opción en el manejo quirúrgico del pseudoquiste de pancreas.
REFERENCIAS
1. Khanna AK, Satyendra K, Kumar P. Review Article. Pancreatic Pseudocyst: Therapeutic Dilemma. International J Infammat 2012 (2012);Article Id 279476. [ Links ]
2. Ramírez CG, De La Peña MS, Lino NA. Cistogastroanastomosis laparoscópica en el tratamiento de pseudoquiste pancreático: Reporte de un caso y revisión de la literatura. Cirug Endoscóp 2010;11:20-24. [ Links ]
3. Miskic D, Pitlovic V, Latic F, Samardzic J, Miskic B, Latic-Hodzic L. Laparoscopic Transgastric Gastrocystostomy. Pancreatic Pseudocyst. Med Arh 2011;65(6):371-372. [ Links ]
4. Nealon WH, Walser E. Main Pancreatic ductal anatomoy can direct choice of modality for treatng Pancreatic Pseudocysts (Surgery Versus Percutaneous Drainage). Ann Surg 2002;235(6):751 -758. [ Links ]
5. Nealon WH, Walser E. Surgical Management of Complicatons Associated with Percutaneous andlor Endoscopic Management of Pseudocyst of The Pancreas. Annals Surg 2005;241:948-960. [ Links ]
6. Andrén-Sandberg Á, Ansorge C, Eiriksson K, GlomsakerT, MaleckasA. Treatmentof Pancreatic Pseudocysts. Scandinavian J Surgery 2005;94(2):165-175. [ Links ]
7. Pérez E, Bernal F, García V, Abdo JM, Pérez J. Diagnóstico y Tratamiento de los pseudoquistes del páncreas en el Servicio de Gastroenterología el Hospital General de México. Rev Med Hosp Gen Mex 2005;68(2):76-81. [ Links ]
8. Vila JJ, Carral D, Fernández-Uñen I. Pancreatic pseudocyst drainage guided by endoscopic ultrasound. World J Gastrointest Endose 2010;2(6):193-197. [ Links ]
9. Nealon WH. Non-Operatve Management of Pancreatic Pseudocysts: There is Still a Role. Ann Surg 2006; 244:162- 163. [ Links ]
10. Barragan B, Love L, WachTel M, Gñswoñd JA, Frezza EE. A Comparison of Anterior and Posterior Approaches for The Surgical treatment of Pancreatic Pseudocyst Using Laparoscopic Cystogastrostomy. J Laparoendoscopic & Advanced Surg Techniques 2005;15(6):596-600. [ Links ]












 uBio
uBio