Cuadernos Hospital de Clínicas
versión impresa ISSN 1562-6776
Cuad. - Hosp. Clín. vol.54 no.2 La Paz 2009
ARTÍCULO ORIGINAL
Parasitemia recurrente en infecciones por Plasmodium vivax tratadas con cloroquina en la Amazonia de Bolivia
Recurrent parasitaemia in infections by Plasmodium vivax treated with chloroquine in the Amazon of Bolivia
Eddy Martínez1,2,3, Armando Achocalla4, Juan Carlos Avila5, Abrahán Matías6, René Mollinedo7, José Pablo Escobar8, Pamela Durán3, Gladis Nakao4, Francisco Ramos4, Gloria Melgar4, Norma Padilla9
1. Unidad de Parasitología, Medicina Tropical y Medio Ambiente, Instituto de Investigación en Salud y Desarrollo (IINSAD), Facultad de Medicina, Universidad Mayor de San Andrés, La Paz, Bolivia;
2. Cátedra de Parasitología, Facultad de Medicina, Universidad Mayor de San Andrés, La Paz, Bolivia;
3. Laboratorio Nacional de Referencia en Malaria, Instituto Nacional de Laboratorios de Salud (INLASA), La Paz, Bolivia;
4. Programa Regional de Malaria, Riberalta, Beni, Bolivia;
5. Programa Regional de Malaria, Guayaramerín, Beni, Bolivia;
6. Profesional independiente;
7. Servicio Departamental de Salud de Oruro (SEDES Oruro), Bolivia;
8. Consultor Organización Panamericana de la Salud (OPS/OMS);
9. Medical Entomology Research and Training Unit/Guatemala (MERTU/G), Centers for Disease Control and Prevention (CDC), Centro de Estudios en Salud (CES), Universidad del Valle, Guatemala, Guatemala.
Autor para Correspondencia: Eddy Martínez, Eddy.Martinez.A@gmail.com
Cómo citar este artículo: Martinez E, Achocalla A, Avila JC, Matías A, Mollinedo R, Escobar JP, Durán P, Nakao G, Ramos F, Melgar G, Padilla N. Parasitemia recurrente en infecciones por Plasmodium vivax tratadas con cloroquina en la Amazonia de Bolivia. Cuad Hosp Clín. 2009;54:108-117
RESUMEN
Se realizó un estudio de la eficacia de la cloroquina en el tratamiento de la malaria no complicada por Plasmodium vivax, en el sitio centinela de Riberalta, Beni, localizado en la región amazónica de Bolivia. Fue utilizada la metodología estandarizada de OPS/OMS para la evaluación in vivo de la eficacia de drogas antimaláricas. Fueron incluidos en el estudio 63 pacientes con malaria debida a P. vivax, todos recibieron tratamiento estrictamente supervisado a base de cloroquina 25 mg base porKg, dividido en 3 días (primer día 10mg/Kg, segundo y tercer días 7,5mg/Kg). Se realizó el seguimiento de los pacientes durante 28 días (evaluación clínica y parasitológica) y se tomaron muestras de sangre para medir la concentración de cloroquina y desetilcloroquina y para genotipificación de los parásitos. De los 63 pacientes incluidos en el estudio 57 tuvieron un seguimiento completo. Mediante microscopía se detectó parasitemia recurrente tardía en 9 pacientes (15,5%), ocho en el día 28 y uno en el día 21, este último fue excluido del estudio por alcoholismo. Los pacientes recibieron un segundo tratamiento en base a cloroquina (misma dosis), en todos los casos desapareció la parasitemia, pero un paciente presentó una nueva recurrencia el día 28, el mismo que recibió terapia combinada en base a mefloquina (12mg/Kg día por 2 días) y artesunato (4mg/Kg día por 3 días) con cura clínica y parasitológica. En 4 casos se confirmó la parasitemia recurrente mediante PCR, que además identificó que las cepas recurrentes eran las mismas que las del día 0 para todos estos pacientes. Basados en estos resultados, el Ministerio de Salud y Deportes de Bolivia, mantiene el uso de la cloroquina más primaquina para el tratamiento de las infecciones por P. vivax. Sin embargo, se incluyó un segundo tratamiento con el mismo esquema y en caso de parasitemia recurrente o persistente después del segundo tratamiento, considerando la posibilidad de cloroquino-resistencia, fue incluida en la política de medicamentos de Bolivia, como segunda línea, la terapia combinada basada en mefloquina y artesunato, complementada con primaquina. Son necesarios estudios futuros para definir las razones de la parasitemia recurrente por P. vivax en la Amazonia boliviana.
PALABRAS CLAVE: Plasmodium vivax, parasitemia recurrente, cloroquino-resistencia, cloroquina, tratamiento, Amazonía, Bolivia.
ABSTRACT
A study was carried out of the efficacy of chloroquine in the treatment of the uncomplicated malaria by Plasmodium vivax. The work was carried out in the sentinel site of Riberalta, Beni wich is located in the Amazon region of Bolivia. The standardized methodology of PAHO/WHO was used for the evaluation in vivo of the antimalarial drug's efficacy. The study included sixty-three patients with malaria due to P. vivax, and all received treatment under strict supervision based in chloroquine 25mg base for kg, allocated in 3 days (first day 10mg/Kg, second and third days 7,5mg/Kg). Follow-up of the patients was carried out throughout 28 days, including both clinical and parasitological evaluations. Blood samples were collected to measure the chloroquine and desethylchloroquine levels and to genotyping malaria parasites. Out of 63 patients enrolled in the study 57 were successfully monitored throughout the entire 28 days. By microscopy, late recurrent parasitaemia was detected in 9 patients (15.5%), eight by day twenty-eight, and one in day twenty-one, the last one was excluded from the study by alcoholic. The patients received a second treatment based on chloroquine (same dosage), and in all cases the parasitaemia disappeared. One patient however, presented a new recurrence by day 28, and received combined therapy based on mefloquine (12mg/Kg day for 2 days) and artesunate (4mg/Kg day for 3 days), with a clinical and parasitological cure recorded. In 4 cases the recurrent parasitaemia was confirmed by PCR that also identified that the recurrent strains were the same that of the day 0 for all patients. Based on these results, Bolivian Ministry of Health and Sports, maintains the use of the chloroquine plus primaquine for the treatment of the infections for P. vivax. However, a second course of treatment with the same scheme was included, and in case of recurrent or persistent parasitaemia occurring afterthe second treatment (considering the possibility of chloroquine-resistance), an inclusion in the Bolivian Policy of Medicaments was made, as second line, the combined therapy based on mefloquine and artesunate, complemented with primaquine. Future studies are required to define the reasons for the recurrent parasitaemia by P. vivax in the Bolivian Amazon.
KEYWORDS: Plasmodium vivax, recurrent parasitaemia, chloroquine-resistance, chloroquine, treatment, Amazon, Bolivia.
INTRODUCCIÓN
La malaria continúa siendo un problema prioritario de salud pública en Bolivia, que afecta a ocho de los nueve departamentos del país, con una población en riesgo de 3.312.501 habitantes el año 2003 (38% de la población nacional). Aunque existe transmisión durante todo el año, los picos de mayor transmisión en la amazonia se presentan entre abril y junio, donde existen vectores selváticos y urbanos, la transmisión urbana está asociada a Anopheles darlingi que es un vector dentro y fuera de las viviendas.1 La transmisión en zonas urbanas es muy alta en las ciudades de Riberalta y Guayaramerín, los 2 únicos Municipios de la Provincias Vaca Diez en el norte del Beni (Ministerio de Salud y Deportes 2004). La malaria en la amazonia boliviana es producida por Plasmodium vivax y Plasmodium falciparum. La circulación de P. falciparum ocurre en El Departamento de Pando y en el norte de los Departamentos de Beni, La Paz y Santa Cruz. El año 1998 se registró la mayor cantidad de casos de malaria en Bolivia, 74.350 con 24 muertes y una incidencia parasitaria anual (IPA) de 28 casos porcada mil habitantes. Después de ese año se registró una marcada reducción en la frecuencia de la enfermedad.1 Durante el año 2003 se registraron 20.343 casos, con una IPA de 6 por 1.000. El 96% de los casos fueron causados por P. vivax. Actualmente, hay una tendencia muy baja en las infecciones causadas por P. falciparum, atribuibles al fortalecimiento de la vigilancia epidemiológica y control de la malaria en la región amazónica, principalmente por la introducción de la terapia combinada basada en mefloquina (MQ) más artesunato (AS), a partir del año 2001, luego de un estudio de eficacia que puso en evidencia 100% de sensibilidad de P. falciparum al artesunato solo o combinado con mefloquina.1,2 Bolivia fue el segundo país, luego de Perú, en incorporar la terapia combinada basada en derivados de la artemisinina, ante la existencia comprobada de resistencia de P. falciparum a la cloroquina (CQ) y a la sulfadoxina/ pirimetamina.1,3,4 En los últimos años, la mayoría de los países amazónicos ha cambiado sus esquemas de tratamiento a la terapia combinada en base a derivados de la artemisinina.
La resistencia a los antimaláricos es una de las principales razones para que la malaria continúe siendo una de las mayores causas de enfermedad y muerte en las zonas tropicales y subtropicales del mundo,3,4,5 en muchos de ellos ocupa el primer lugar. Las razones de la extensión y dispersión de la resistencia son muchas, entre las que destacan el manejo inadecuado de los antimaláricos (principalmente la monoterapia) y el incremento de los viajes, que permite que personas infectadas con cepas resistentes puedan trasladarse a países donde existen vectores que se parasitan picando a estos individuos y se inicia así la transmisión de cepas resistentes. A diferencia de otras enfermedades, la malaria tiene diferentes esquemas de tratamiento en función de los países y depende principalmente de los costos de las drogas, de las especies de parásitos circulantes y de la evidencia o no de resistencia a los antimaláricos.3,5 Existe una tendencia a que los países endémicos en malaria realicen estudios para evaluar la eficacia de los antimaláricos que usan, para mantener su política de medicamentos, ajustarla o cambiar sus esquemas.6 Es así que existen diferentes iniciativas a nivel mundial, que promueven estas evaluaciones, en América tropical tenemos la Amazon Malaria Initiative/Red Amazónica para la Vigilancia de la Resistencia a las Drogas Antimaláricas (AMI/RAVREDA), que involucra a los 8 países amazónicos (Bolivia, Brasil, Colombia, Ecuador, Guyana, Perú, Surinam y Venezuela), los países miembros han desarrollado diferentes estudios de eficacia de los antimaláricos. La eficacia de los medicamentos antimalaricos puede ser evaluada por estudios in vivo, in vitro y mediante la identificación de marcadores moleculares de resistencia. Estos procedimientos han sido bien desarrollados para P. falciparum. En el caso de P. vivax es extraordinariamente complejo y prácticamente imposible mantener cepas en cultivo para estudios in vitro y no se han identificado marcadores moleculares de resistencia o se están dando los primeros pasos. Por lo tanto, los estudios in vivo son los recomendados para las evaluaciones de eficacia de los antimaláricos contra P. vivax. Los países amazónicos aplican los protocolos trabajados en conjunto y recomendados por la Organización Mundial de la Salud/Organización Panamericana de la Salud (OMS/OPS) en estas evaluaciones. Estos lineamientos han sido revisados para los estudios in vivo de eficacia de los medicamentos contra P. vivax.8
La cloroquina (CQ) es una 4-aminoquinolina de rápida y marcada acción esquizonticida contra P. vivax, P. malariae y P. ovale y contra las infecciones por P. falciparum sensibles,9 aunque la resistencia de esta especie está extendida por la mayoría de países endémicos existiendo pocas zonas donde todavía no se ha detectado cloroquino-resistencia, como ocurre en Centroamérica y en el Caribe.3,5,9 La CQ tiene también acción gametociticida complementaria contra P. vivax, P. malariae y P. ovale, así como contra gametocitos inmaduros de P. falciparum; no tiene ninguna actividad contra los hipnozoitos presentes en infecciones por P. vivax y P. ovale.9
El tratamiento de la malaria por P. vivax en Bolivia, como en la mayoría de los países se basa en la administración de CQ 25 mg/Kg de peso dividida en 3 días y primaquina 0,5mg/Kg peso día durante 7 días (anteriormente 0,25 mg/Kg de peso durante 14 días) como gametociticida e hipnozoiticida.1 Lamentablemente, ya se han reportado muchos casos de resistencia de P. vivax a la CQ, los primeros casos fueron identificados en Papua Nueva Guinea en 1989, en dos soldados australianos; en algunos lugares de Papua Nueva Guinea e Indonesia entre 20-30% de los pacientes infectados por P. vivax tienen parasitemia recurrente una a tres semanas después de un ciclo de tratamiento con 25 mg/Kg peso corporal de CQ base.10 En 1995, un estudio en Irian Jaya en Indonesia mostró resistencia en por lo menos 44% de los casos de infecciones por P. vivax tratadas con CQ.11,12
En los últimos años se han publicado varios casos de P. vivax resistentes a la CQ en Sudamérica. El año 1996, se identificaron en Guyana tres pacientes con persistencia de la parasitemia por P. vivax luego de la administración de 25 mg/kg de CQ, a pesar de que los niveles de CQ en sangre eran adecuados.13 En la región amazónica del Brasil, el año 1999 se reportó una niña de 12 años de edad con parasitemia persistente después de haber recibido un régimen supervisado con CQ 10 mg/Kg, el primer día y 7,5 mg/Kg el segundo y tercer días.14 También se publicó la situación de tres casos de P. vivax resistente a la CQ en Colombia.15 Lamentablemente, en los dos últimos estudios, no se midieron los niveles de CQ en sangre. Estudios realizados en Perú en el periodo 1996-2001, informan de resistencia RI tardía al tratamiento de P. vivax con CQ 25 mg/kg en 2 pacientes (3%) en Iquitos y 2 pacientes (4,6%) en Coballococha, los niveles de CQ y de su metabolito principal desetilcloroquina eran ≥ 100 ng/ml, nivel suficiente para eliminar todos los parásitos en sangre.16 Es así que, en el transcurso del tiempo y cada vez con más frecuencia, se fueron publicando informes sobre infecciones por P. vivax resistentes a la CQ en las Américas,17,18,19 y en el viejo mundo (mayormente en Asia e Indonesia).20-26
En Bolivia se han realizado pocos estudios para evaluar la resistencia de P. vivax a la CQ y no existe por lo tanto, evidencia de cloroquino-resistencia de P. vivax en este país.
Como parte de las estrategias de AMI/RAVREDA, el Programa Nacional de Malaria del Ministerio de Salud y Deportes (MSyD) y AMI/RAVREDA Bolivia, con el apoyo técnico de los Centers for Diseases Control (CDC) y Organización Panamericana de la Salud (OPS/OMS), y con apoyo financiero de USAID (United States Agency for International Development) a través del Programa de Control de la Malaria, del Proyecto de Salud Integral (PROSIN) y del Laboratorio Nacional de Referencia en Malaria del Instituto Nacional de Laboratorios de Salud (INLASA), realizaron el presente estudio in vivo para evaluar la eficacia de la CQ para el tratamiento de la malaria por P. vivax, cuyos resultados permitieron tomar decisiones sobre la política nacional de medicamentos antimaláricos.
Un estudio similar al presente, realizado por el mismo equipo de investigación y el mismo año, siguiendo el mismo protocolo mostró 100% de eficacia de la CQ contra P. vivax en el Municipio de Yacuiba, Tarija, localizado en el Chaco boliviano.27
MATERIALES Y MÉTODOS
Sitio de estudio
Se realizó el estudio en el sitio centinela de Riberalta, que corresponde al Centro de Enfermedades Transmisibles y Tropicales de la Ciudad de Riberalta, Municipio de Riberalta, Provincia Vaca Diez, Departamento del Beni, ubicado en el noreste del país. Riberalta y Guayaramerín son los dos únicos Municipios de la Provincia Vaca Diez y reportan la mayoría de los casos de malaria de Bolivia, a tal punto que lo que sucede en estos municipios determina el patrón de incidencia de la malaria en Bolivia. En ambas ciudades ocurre transmisión selvática y urbana, la transmisión urbana es la responsable de la alta incidencia porque ambas ciudades son las más grandes del Departamento del Beni y consecuentemente están densamente pobladas. Esta zona corresponde a la Amazonia y es endémica en P. vivax y P. falciparum. Los límites de Riberalta son al noroeste con el Departamento de Pando, al este con el Municipio de Guayaramerín y al sur con las Provincias Ballivian y Santa Ana de Yacuma (Figura 1). En el Municipio de Riberalta, hay transmisión permanente de malaria; el 2003 se confirmaron 3.496 casos, 90% por P. vivax, con una IPA de 42 por 1.000.
El estudio fue realizado durante el primer semestre del 2003. Se trabajó con el protocolo estandarizado de OPS/OMS.7 El estudio fue aprobado por el Comité Nacional de Ética y Bioética. Para garantizar el adecuado cumplimiento del protocolo se realizó capacitación al equipo del sitio centinela y supervisiones periódicas.
Diagnóstico parasitológico y cálculo de la densidad parasitaria
La toma de muestras, la coloración de las láminas con Giemsa 1/10 y la lectura de las gotas gruesas y frotis (doble ejemplar) se realizaron siguiendo los procedimientos estandarizados y normalizados en el Laboratorio Nacional de Referencia del INLASA, dependiente del MSyD.1 La cuantificación de la parasitemia por μl de sangre, se realizó aplicando la siguiente fórmula:1
![]()
Criterios de inclusión
Edad entre 5 y 60 años, fiebre documentada (temperatura axilar ≥ 37,5°C) ó antecedente de fiebre durante las 48 horas anteriores; infección por P. vivax confirmada por microscopía; densidad parasitaria entre 250 y 100.000 parásitos asexuados/ μl; voluntad del paciente para asistir al seguimiento de 28 días; consentimiento informado del paciente mayor de edad ó de su padre/tutor (en caso de niños), aceptación del menor (de 8 a 17 años).
Criterios de exclusión
Presencia de señales de peligro: vómitos más de 2 veces en las 24 h precedentes, convulsiones en las 24 h anteriores, conciencia afectada, no poder sentarse ni mantenerse de pie; mujeres gestantes; presencia de enfermedades concomitantes; antecedente de hipersensibilidad a la CQ; señales de malaria grave (criterios de OMS), antecedente reciente de uso de antimaláricos o infección mixta.
Muestra
El tamaño de muestra se calculó en base al protocolo OPS/OMS, teniendo en cuenta una proporción de falla terapéutica menor del 5%, un nivel de confianza del 95% y una precisión del 10%; considerando un porcentaje de pérdida del 10%, se determinó estudiar 60 pacientes enfermos con malaria por P. vivax. El análisis de la información fue realizado con la ayuda del programa Epi-Info 2002.
Tratamiento
El esquema de tratamiento esquizonticida de la malaria por P. vivax en Bolivia, se basa en la administración de CQ 25 mg base por Kg de peso, asociado a la Primaquina (PQ).1 Para evaluar la eficacia de la CQ, se realizó la administración estrictamente supervisada de la droga a la dosis mencionada (que entonces se realizaba dividiendo en 10 mg/Kg el primer día y 7,5 mg/Kg los días segundo y tercero).
La CQ en tabletas de 150 mg base fue adquirida por el MSyD a través de la OPS/OMS (Lote 0004059, Laboratorio Southwest N2 Farmaceutical, Factory Chong Quin, China), fecha de expiración 04, 2004.
Seguimiento
Se hizo un seguimiento de 28 días de la parasitemia y evaluaciones clínicas los días 0, 1, 2, 3, 7, 14, 21 y 28 de acuerdo a protocolo. Se tomaron muestras de sangre para medir los niveles de cloroquina y desetilcloroquina en sangre y en papel filtro para estudios moleculares (pruebas necesarias en casos sospechosos de resistencia por parasitemia recurrente). Luego de terminado el seguimiento se administró la primaquina a las dosis recomendadas, para la cura radical (eliminación de hipnozoitos y gametocitos).
Al no existir un esquema alternativo de tratamiento de la malaria por P. vivax, ante la presencia de parasitemia recurrente durante el seguimiento, se les administró un nuevo ciclo de CQ a las mismas dosis y en caso de persistencia de la parasitemia o nueva recurrencia, se administró la terapia combinada de mefloquina (15mg/Kg dosis única) más artesunato (4mg/Kg día durante 3 días), en todos los casos de recurrencia, se realizó el mismo seguimiento protocolizado de 28 días y al final del seguimiento se administró primaquina a la dosis de 0,5mg/Kg día durante 7 días.
Estudios moleculares
El día 0 se tomó muestras de sangre en papel filtro de todos los pacientes incluidos en el estudio y de los que presentaron parasitemia recurrente durante el seguimiento. Solamente en los casos de recurrencia, se realizó la elución de la muestra del papel filtro de los días 0 y del día de recurrencia y la extracción de ADN. Las muestras pareadas fueron procesadas en el Medical Entomology Research and Training Unit/Guatemala (MERTU/G), Centers for Disease Control and Prevention (CDC), Centro de Estudios en Salud (CES), Universidad del Valle, Guatemala, Guatemala, siguiendo el protocolo de "Nested-PCR" (PCR anidado) descrito por Snounou en 1993,28 para la amplificación y secuenciación del gen ssrRNA, utilizando para el primer ciclo de amplificación los cebadores rPLU5 y rPLU6, esto permite el diagnóstico específico de acuerdo al tamaño de los productos amplificados. En el caso de las parasitemias recurrentes, para comparar los parásitos del día 0 vs los parásitos del día de recurrencia se amplifico la región 5 externa del gen MSP1 utilizando cebadores específicos.29,30,31 La presencia de productos de amplificación fue evidenciada mediante electroforesis en gel de agarosa utilizando como colorante bromuro de etidio.
RESULTADOS
Durante el periodo de estudio se atendieron 10.813 casos sospechosos, se confirmaron 1.804 casos de infección por R vivax, de los cuales 63 pacientes fueron incluidos inicialmente en el estudio, luego 3 (5%) fueron excluidos, porque en los controles de la parasitemia se detectó infección mixta con P. falciparum. De los 60 pacientes restantes, 3 abandonaron el seguimiento por motivos de viaje (5%) y continuaron 57 pacientes (95%), 40 del sexo masculino y 17 del femenino.

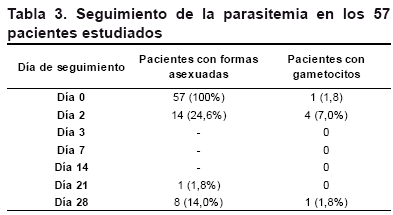
Las densidades parasitarias del día 0 estuvieron en el rango de 505 a 24.630 parásitos asexuados por μl de sangre. La parasitemia detectada en los pacientes puede observarse en la Tabla 3.
Un paciente (R43) que presentó parasitemia recurrente, el día 21, fue excluido del estudio por tratarse de una persona alcohólica en el que no se pudo completar el seguimiento.
Las manifestaciones clínicas son detalladas en la Tabla 4, de acuerdo a su frecuencia.

Lamentablemente, no se tomó muestra de sangre el día de recurrencia, del paciente R10, porque la parasitemia recurrente se diagnosticó durante el control de calidad. De las otras 7 muestras solamente se pudieron estudiar por biología molecular 4 (día 0 y día de la recurrencia); la PCR diagnóstica, utilizando cebadores (primers) específicos para P. falciparum no amplificó ninguna de las muestras. Utilizando cebadores para P. vivax se logró amplificar por duplicado las muestras del día 0 de R1, R3, R34 y R52 (primer ciclo), y las muestras del día 28 (parasitemia recurrente) de R1, R3y R52 (segunda recurrencia). La muestra R52 día 0(2), corresponde a la primera recurrencia porque ese mismo día se inició el nuevo tratamiento con CQ y por lo tanto esa muestra es al mismo tiempo la muestra del día 28 (recurrencia) y la muestra del día 0 del 2do ciclo de tratamiento, porque no se justificaba realizar 2 muestras distintas para un mismo objetivo. No se amplificó la muestra del día 28 de R3, ni la muestra del día 0 del segundo ciclo de R52 (Figuras 2, 3 y 4).
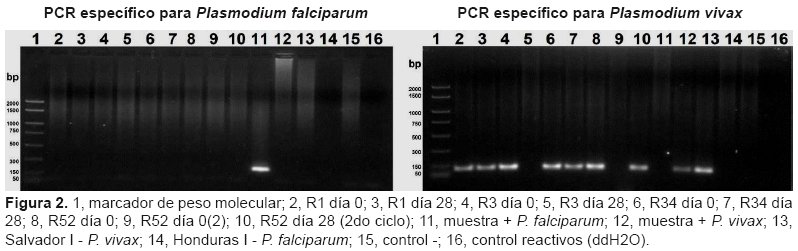
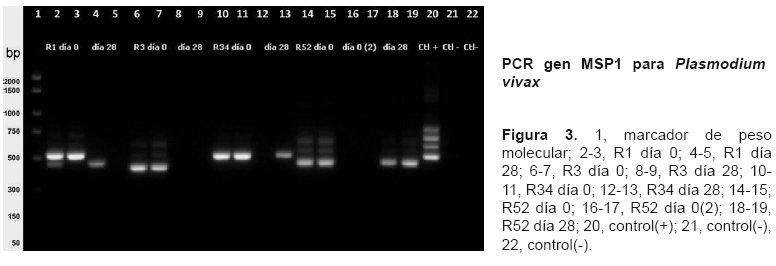
Los resultados del Nested-PCR correspondientes al gen ssrRNA muestran bandas de 120 bp que nos permiten afirmar categóricamente que las muestras procedían de monoinfecciones por P. vivax. Asimismo, respecto a la muestra R1 se observan 2 patrones de bandas en el día 0, la primera imagen muestra una superposición de los 2 patrones (un primer patrón con 3 bandas y otro patrón con una sola banda de menos peso molecular), los 2 patrones se observan en el primer carril del gel, en el segundo solamente se percibe el patrón de 3 bandas), mientras que en el día 28 solamente se amplificó una de las 2 muestras, la cual sólo muestra el patrón de banda única. Las 2 muestras del día 0 de la muestra R3 se amplificaron con un patrón de 3 bandas, pero no se amplificó la muestra del día 28. Respecto a la muestra R34 se amplificaron las 2 muestras del día 0 (patrón de banda única) y una de las muestras del día 28, con el mismo patrón). Finalmente se amplificó la muestra del día 0 del primer ciclo de R52, pero no la muestra 0 del segundo ciclo que a su vez corresponde a la muestra del día 28 de la primera recurrencia; las 2 muestras del día 28 de la segunda recurrencia amplificaron nítidamente siendo idénticas con el patrón de 3 bandas idéntico al patrón del día 0. De esa manera, estas bandas nos permiten identificar 3 o hasta 4 poblaciones de P. vivax y comparar las muestras del día de recurrencia con las del día cero.31
Lamentablemente, no pudimos completar el estudio de la medición de los niveles de cloroquina y desetilcloroquina en la sangre de los pacientes con parasitemia recurrente debido a problemas en la conservación de las muestras.
DISCUSIÓN
La presencia de las formas latentes denominadas hipnozoitos en las infecciones por P. vivax principalmente en las zonas de alta transmisión como la Amazonia boliviana, complican de manera muy significativa la evaluación in vivo de la eficacia de los antimaláricos contra esta especie, porque infecciones pasadas, pueden provocar recidivas en pacientes incluidos en los estudios de eficacia. Por otra parte, en las zonas de alta transmisión, también es posible que una persona que esté en la etapa de seguimiento después de haber recibido CQ, sea reinfectada por esta especie o inclusive, un paciente que reciba tratamiento contra P. vivax, puede tener a los parásitos en su ciclo esquizogónico tisular hepático, los cuales determinarían una parasitemia en el futuro. Por todo lo mencionado un paciente que recibió tratamiento con la dosis adecuada de CQ y que presenta parasitemia recurrente, esta puede deberse a recidiva de una infección pasada a partir de hipnozoitos hepáticos, a una nueva infección y obviamente a la resistencia de P. vivax a la CQ, siempre y cuando los niveles de absorción y concentración de la droga en sangre periférica sean los óptimos. En este estudio no pudimos evaluar las concentraciones de la droga en sangre de los pacientes con parasitemia recurrente y no se puede ser concluyente con los resultados; sin embargo, las pruebas de biología molecular nos muestran que el paciente R1 probablemente estaba parasitado por 2 poblaciones de P. vivax, que se observa en la muestra del día 0 y una población podría haber sido eliminada con la CQ, siendo la otra población la responsable de la recurrencia, como se puede apreciar en la figura 3. La muestra del día 28 del paciente R3 no amplificó, probablemente por problemas relacionados a inhibidores presentes en la misma muestra, por lo tanto no podemos comparar las cepas. Las muestras del día 0 y del día 28 del paciente R34 son idénticas y nos permiten inferir que sería la misma cepa.31 En el caso de la muestra R52, la población responsable de la segunda recurrencia es idéntica a la del primer ciclo y esta es probablemente la primera evidencia de mayor peso, que nos permite suponer una aparente resistencia de P. vivax a la cloroquina en la Amazonia boliviana. Sin embargo, al no haberse medido los niveles de desetilcloroquina en sangre periférica, no se puede descartar una baja concentración de la droga por problemas de absorción insuficiente por ejemplo o una nueva infección o recidiva por un genotipo similar.
Las grandes incógnitas sobre si los casos de parasitemia recurrente pudiesen deberse o no a cloroquino-resistencia del parásito, nos han obligado a tener que pensar en las otras posibilidades (recidiva o reinfección) y por eso recurrimos a tratar los casos con un nuevo ciclo de cloroquina en las dosis correspondientes; la respuesta clínica adecuada, nos permite suponer que una de las posibilidades es que un nuevo tratamiento puede ser efectivo contra esta parasitosis, como es conocido para varios otros agentes patógenos. La segunda recurrencia en un caso, apunta a una posibilidad de resistencia, pero no nos permite concluir esta situación.
En base a estos resultados, ante la posibilidad de cloroquino-resistencia de P. vivax en Bolivia, se ha incluido como terapia alternativa, la terapia combinada de mefloquina (12,5mg/Kg peso día por 2 días) más artesunato (4mg/Kg peso día durante 3 días), complementado con primaquina (0,5 mg/ Kg peso día durante 7 días), para la cura radical y eliminación de gametocitos.1
Son necesarios más estudios para definir esta incógnita y se deben seguir protocolos muy rigurosos, que entre sus herramientas tengan priorizadas las de biología molecular.
La posibilidad de resistencia a la CQ si no ocurre ya en Bolivia, es una amenaza constante, considerando las diferentes publicaciones sustentadas con diferentes argumentos que ponen en alerta a los países endémicos y plantean la urgente necesidad de insistir con las iniciativas para vigilar rigurosamente estos aspectos, principalmente en la región amazónica.
El año 2004, se realizó un ajuste en el esquema de tratamiento con cloroquina manteniendo la dosis total de 25mg/Kg de peso, actualmente la administración es de 10mg/Kg de peso los días 1 y 2 y 5 mg/Kg de peso el tercer día. Este ajuste se debió a recomendaciones de la OPS/OMS y a la experiencia documentada de varios países, basada en el hecho de que la administración de 10mg/ Kg los 2 primeros días permite mantener mayores concentraciones estos días con la consecuente mayor eficacia contra los parásitos. Por otra parte se realizó también un ajuste en la dosis de primaquina, de 0,25mg/Kg peso día durante 14 días a 0,5 mg/ Kg por 7 días, manteniendo la dosis total, lo que implicó doblar la dosis día y disminuir el tiempo de tratamiento a la mitad, para aumentar la adherencia al tratamiento. Existen estudios que muestran una mayor adherencia sin incremento significativo de los efectos colaterales. En resumen, el esquema de tratamiento actual de la malaria por P. vivax en Bolivia es CQ 10mg/Kg peso los días 1 y 2, 5 mg/Kg de peso el día 3; asociado a la primaquina 0,5mg/ Kg de peso durante 7 días.1
Según las normas establecidas, es recomendado realizar periódicamente, estudios para el monitoreo de la eficacia de los antimaláricos que sustenten las políticas de medicamentos antimaláricos, en los sitios centinela establecidos en cada país. Para Bolivia los sitios centinela están definidos en Tarija para el monitoreo de la sensibilidad/resistencia en las zonas subtropicales endémicas en malaria por P. vivax al Sur y en Beni para el monitoreo en las zonas coendémicas en P. vivax y P. falciparum de la Amazonia.
AGRADECIMIENTOS
A las autoridades del nivel central del Ministerio de Salud y Deportes, quienes facilitaron la realización del estudio. Al Dr. Trenton Ruebush del Centro de Control de Enfermedades (CDC), Atlanta, USA, por el apoyo técnico y la supervisión para la adecuada conducción del estudio; al Dr. Roberto Montoya, Coordinador Regional de la Red Amazónica de Vigilancia de Resistencia a las Drogas Anti maláricas, OPS/OMS, por su asesoría para la realización y supervisión del estudio. A los funcionarios de los niveles departamentales y locales del Ministerio de Salud y Deportes, que apoyaron la realización del estudio: Al Instituto Nacional de Salud (INS) de Lima, Perú, por apoyar con el control de calidad externo de las láminas (frotis y gota gruesa) para el diagnóstico de malaria.
REFERENCIAS
1. Martínez E, Durán P. Manual de Diagnóstico y Tratamiento de la Malaria en Bolivia. La Paz, Bolivia, 2009.
2. Avila, JC, Villarroel, R, Marquiño, W, Zegarra, J, Mollinedo, R, Ruebush, T. Efficacy of mefloquine and mefloquine-artesunato for the treatment of uncomplicated Plasmodium falciparum malaria in the Amazon region of Bolivia. Trop Med Int Health. 2004;9(2):217-221. [ Links ]
3. Roll Back Malaria, World Health Organization, UNICEF. World Malaria Report 2005. Geneva: World Health Organization, 2005. [ Links ]
4. Plowe CV, Cortese JF, Djimde A, Nwanyanwu OC, Watkins WM, Winstanley PA. Mutations in Plasmodium falciparum Dihydrofolate Reductase and Dihydropteroate Synthase and Epidemiologic Patterns of Pyrimethamine-Sulfadoxine Use and Resistance. JID. 1997;176:1590-1596. [ Links ]
5. White NJ. Antimalarial drug resistance. JCI. 2004;113:1084-1092. [ Links ]
6. Ruebush T, Marquiño W, Zegarra J, Neyra D, Villarroel R, Avila JC, et al. Practical aspects of in vivo antimalarial drugs efficacy testing in the Americas. Am J Trop Med Hyg. 2003;68:391-397. [ Links ]
7. Organización Panamericana de la Salud, Red Amazónica para la Vigilancia de la Resistencia a las drogras antimaláricas/Iniciativa de Malaria en la Amazonía (RAVREDA/AMI). Normas de protocolos genéricos para la eficacia de la cloroquina en el tratamiento de la malaria por P. vivax. Borrador revisado, 2004.
8. Arias AE, Corredor A. Low response of Colombian strains of Plasmodium vivax to classical antimalarial therapy. Trop Med Parasitol. 1989;40(1):21-23. [ Links ]
9. World Health Organization. The use of Antimalarial Drugs. Report of a WHO Informal Consultation. WHO/ CDS/RBM/2001.33. WHO Geneva; 2001.
10. Riekcmann KH, Davis DR, Hutton DC. Plasmodium vivax resistance to chloroquine? Lancet. 1989;2:1183-4. [ Links ]
11. Baird JK, Leksana B, Masbar S, Fryauff DJ, Sutanihardja MA, Suradi, Wignall FS, Hoffman SL. Diagnosis of resistance to chloroquine by Plasmodium vivax: timing of recurrence and whole blood chloroquine levels. Am J Trop Med Hyg. 1997;56(6):621-626. [ Links ]
12. Baird JK, Wiady I, Fryauff DJ, Sutanihardja MA, Leksana B, Widjaya H, et al. In vivo resistance to chloroquine by Plasmodium vivax and Plasmodium falciparum at Nabire, Irian Jaya, Indonesia. Am J Trop Med Hyg. 1997;56(6):627-631. [ Links ]
13. Phillips EJ, Keystone JS, Kain KC. Failure of combined chloroquine and high-dose primaquine therapy for Plasmodium vivax malaria acquired in Guyana, South America. Clin Infect Dis. 1996, 23(5):1171-1173. [ Links ]
14. Alecrim MC, Alecrim W, Macedo V. Plasmodium vivax resistance to chloroquine (R2) and mefloquine (R3) in Brazilian Amazon Region. Revista da Sociedade Brasileira de Medicina Tropical. 1999;32(1):67-68. [ Links ]
15. Soto J, Toledo J, Gutierrez P, Luzz M, Llinas N, Cedeno N, et al. Plasmodium vivax clinically resistant to chloroquine in Colombia. Am J Trop Med Hyg. 2001;65(2):90-93. [ Links ]
16. Ruebush T, Zegarra J, Cairo J, Andersen EM, Green M, Pillai DR, et al. Chloroquine-resistant Plasmodium vivax malaria in Peru. Am J Trop Med Hyg. 2003;69(5):548-552. [ Links ]
17. Garavelli PL, Corti E. Chloroquine resistance in Plasmodium vivax: the first case in Brazil. Trans R Soc Trop Med Hyg. 1992;86(2):128. [ Links ]
18.Loyola EG, Rodriguez MH. Chloroquine-resistant Plasmodium vivax in Brazil. Trans R Soc Trop Med Hyg. 1992;86(5):570 [ Links ]
19.Bada JL, Cabezos J. Chloroquine-resistant Plasmodium vivax in Brazil. Trans R Soc Trop Med Hyg. 1992;86(5):570. [ Links ]
20. Sckwartz IK, Lackritz EM, Patchen LC. Chloroquine-resistant Plasmodium vivax from Indonesia. N Engl J Med. 1991;324(13):927. [ Links ]
21.Schuurkamp GJ, Spicer PE, Kereu RK, Bulungol PK, Rieckman KH. Chloroquine-resistant Plasmodium vivax in Papua New Guinea. Trans R Soc Trop Med Hyg. 1992;86(2):121-122. [ Links ]
22. Myat-Phone-Kyaw, Myint-Oo, Myint-Lwin, Thaw-Zin, Kyin-Hla-Aye, Mwe-New-Yin. Emergewnce of chloroquine-resistant Plasmodium vivax in Myanmar (Burma). Trans R SocTrop Med Hyg. 1993;87(6):687. [ Links ]
23. Marlar-Than, Myat-Phone-Kyaw, Aye-Yu-Soe, Khaing-Gyi, Ma-Sabai, Myint-Oo. Development of resistance to chloroquine by Plasmodium vivax in Myanmar. Trans R SocTrop Med Hyg. 1995;89(3):307-308. [ Links ]
24. Garg M, Gopinathan N, Bodhe P, Kshirsagar NA. Vivax malaria resistant to chloroquine: case reports from Bombay. Trans R SocTrop Med Hyg. 1995;89(6):656-657. [ Links ]
25. Dua VK, Kar PK, Sharma VP. Chloroquine resistant Plasmodium vivax malaria in India. Trop Med Int Health. 1996;1(6):816-819. [ Links ]
26. Fryauff DJ, Tuti S, Mardi A, Masbar S, Patipelohi R, Leksana B, et al. Chloroquine-resistant Plasmodium vivax in transmigration settlements of West Kalimantan, Indonesia. Am J Trop Med Hyg. 1998;59(4):513-518. [ Links ]
27. Martínez E, Yucra WO, Castro V, Figueroa RV, De la Cruz L, Téllez C, et al. Evaluación de la eficacia de la cloroquina para el tratamiento de la malaria por Plasmodium vivax en Yacuiba, Tarija, Bolivia. Cuad HospClín.2009;54:27-33. [ Links ]
28. Snounou G, Viriyakosol S, Ping Zhu X, Jarra W, Pinheiro L, do Rosario VE, et al. High sensititvity of detection of human malaria parasites by the use of nested polymerase chain reaction. Molecular and biochemical Parasitology. 61 (1993):315-320.
29. WHO Guidelines for the treatment of malaria. WHO/ HTM/MAL/2006.1108. WHO, 2006.
30. Snounou G, Beck HP. The use of PCR genotyping in the assessment of recrudescence or reinfection after antimalarial drug treatment. Parasitology Today. 1998; 14:462-467. [ Links ]
31. World Health Organization. Methods and techniques for clinical trials on antimalarial drug efficacy: genotyping to identify parasite populations. Informal consultation organized by the Medicines for Malaria Venture and cosponsored by the World Health Organization, 29-31 May 2007, Amsterdam, The Netherlands.












 uBio
uBio 

