ARTÍCULO ORIGINAL
Costo efectividad de los abordajes terapéuticos para tabaco dependencia en La Paz-Bolivia
Dra. Ligia Aviles*, Dra. Maria del Pilar Navia B **, P.hD. Andrés Pichon R.***, Lic. Jacqueline Farah **, Lic. N.Yaksic **
*Postgrado Maestría Epidemiología. FACULTAD DE MEDICINA Universidad Mayor de San Andrés
** Epidemiologia Clínica, IINSAD FACULTAD DE MEDICINA Universidad Mayor de San Andrés
***Instituto de Efectividad Clínica Sanitaria, Unidad de Epidemiologia Clínica, Universidad de Buenos Aires, Argentina
RESUMEN
Pregunta de la investigación
¿Cuál será el costo efectividad de las diferentes políticas de intervención para el cese de tabaquismo, en La Paz-Bolivia en el periodo 2005?
Objetivos General
Desarrollar un protocolo para evaluar el costo efectividad de las diferentes políticas de intervención para el cese de tabaquismo, en el municipio urbano de la ciudad de La Paz , periodo 2005.
Diseño o tipo de estudio
Estudio tipo económico: Este consiste en realizar un análisis comparativo de las acciones alternativas tanto en términos de costes como de beneficios, cuyo objetivo principal es evaluar el costo de oportunidad, es decir el costo real de los programas para usar lo mejor con los menores recursos.
Tamaño de muestra
La muestra está constituida por aquellos decisores importantes dentro del sistema de salud del país, que representen al Sector Público (incluye seguros públicos, redes públicas de salud, dependencias de organismos del Estado, etc.), al Sector de Seguridad Social (incluye cajas de seguro, Obras Sociales, Empresas prestadoras de servicios y otras organizaciones que reciban financiamiento compulsivo por aportes y contribuciones de los trabajadores y empleadores y/o subsidios del Estado), al Sector privado (incluye empresas con y sin fines lucro que reciben aportes voluntarios de parte de sus adherentes individuales o corporativos) y al Sector Mixto (incluye aquellas organizaciones que combinan 2 o más de los sectores descritos anteriormente).
Universo de trabajo
Estará constituido por todos los organismos gestores de salud del país.
Población objetivo
Todos los protagonistas en gestión de políticas de salud anti-tabáquicas.
RESULTADOS
Se presentarán los resultados en función a los objetivos planteados, variables operacionalizadas del cuestionario que Se presentarán los resultados en función a los objetivos planteados, variables operacionalizadas del cuestionario que evalúa el costo efectividad de las intervenciones anti-tabaco para decisores.
ABSTRACT
Research question
What is the cost effectiveness of different intervention policies for smoking cessation, in La Paz , Bolivia , in the year 2005?
Objective
To develop a protocol for assessing the cost effectiveness of different intervention policies to stop smoking in the municipality of the city of La Paz , year 2005.
Design
Economic Survey: this is a comparative analysis of alternative actions in terms of cost and benefits, whose main objective is to evaluate the opportunity cost, the actual cost of the best programs to use with fewer resources.
Sample Size
The sample consists of those key decision makers within the countrys health system, representing the public sector (including public security, public health networks, units of state agencies, etc.), the social security sector (includes health security, social work, service companies and other organizations that receive funding by obligatory contributions and contributions from workers and employees and / or state grants), the private sector (including businesses and non profit organizations that receive voluntary contributions from their individual or corporate members) and the mixed sector (including those organizations that combine two or more of the sectors described above).
Population
Consists of the country´s health managers.
Target Population
All actors in anti smoking health management.
Results
Results were presented according to the goals, variables operationalized in the questionnaire that assess the cost effectiveness of interventions for anti tobacco decision makers.
INTRODUCCIÓN
La dependencia al tabaco está reconocida como trastorno mental y del comportamiento, es decir, como una enfermedad, según la clasificación Internacional de Enfermedades de la OMS (CIE-10)1 y en el Manual de Diagnóstico y Estadísticas de la Asociación Americana de Psiquiatría2, por lo cual resulta necesario conocer cuáles son las mejores estrategias terapéuticas que permitan disminuir la prevalencia de este problema. En este ámbito existen muchas intervenciones efectivas para mejorar las tasas de cese de tabaquismo, que van desde las de baja intensidad, que incluyen un simple consejo profesional, hasta las intervenciones intensivas, que combinan terapia de comportamiento con farmacoterapia3.
Con el propósito de disminuir la mortalidad y morbilidad causadas por el tabaco, el CMCT fija unos estándares mínimos internacionales para el control del tabaco abordando diferentes aspectos relacionados a él. Entre ellos los relativos a la reducción de la demanda (incremento de impuestos, creación de ambientes libres de humo, empaquetado y etiquetado y prohibición de publicidad), como de la oferta (eliminación del comercio ilícito, prohibición de venta a menores y apoyo a actividades económicas alternativas)4.
También existen diversos tipos de tratamientos y programas para dejar de fumar, como son el entrenamiento individual, el tratamiento hospitalario, los programas de asesoramiento y la creciente gama de productos farmacológicos destinados a ayudar a dejar el tabaco, tales como los destinados al tratamiento sustitutivo con nicotina (TSN) y el fármaco antidepresivo bupropión. Los primeros productos, en forma de parches, chicles, aerosoles e inhaladores,contienen dosis bajas de nicotina sin añadir ninguno de los otros derivados dañinos que forman parte del humo del tabaco4.
1. CMCT. Convenio Marco para el Control del Tabaco, 1er tratado sanitario internacional vinculante, creado con auspicio de la OMS , para responder a problemas mundiales derivados del consumo del tabaco que gobiernos nacionales no puedan resolver solos y para coordinar y facilitar la lucha contra el consumo del tabaco en todo el mundo.
Cada una de estas intervenciones tiene diferentes tasas de efectividad, así como uso de recursos e implicación de costos. En orden de combinar y sintetizar esta información, se crea la necesidad de evaluar su costo efectividad3, sin embargo éste análisis es complicado por las tasas inciertas de los largos periodos de cese, los largos periodos del beneficio de dejar de fumar entre los diferentes sub-grupos de fumadores y morbimortalidad de enfermedades específicas3.
A pesar de estas limitaciones los resultados de los análisis de costo efectividad consistentes muestran que las intervenciones para dejar de fumar son relativamente costo-efectivas en términos de costo por vida salvada-año5. Tomando en cuenta que es bien conocido que los resultados de estudios económicos de salud, no son directamente transferibles de un país a otro, en un contexto de recursos limitados en nuestra región de países en desarrollo, la evidencia local proveniente de estudios de costo-efectividad es esencial para implementar coberturas políticas más eficientes6.
Abandono del consumo de tabaco
Los beneficios para la salud que se producen al dejar de fumar han quedado claramente establecidos científicamente 8,9,10,11,12.
Los efectos de la cesación del consumo de tabaco han sido precisamente establecidos en los estudios de cohortes de grandes poblaciones de EEUU, Canadá, Europa y Japón. La cesación tiene importantes e inmediatos beneficios para la salud en hombres y mujeres de cualquier edad, con o sin síntomas de enfermedad relacionada con el consumo de tabaco8.
El efecto biológico más inmediato que se observa tras el cese en el consumo de tabaco es la mejora en el perfil lipídico y en la actividad plaquetaria8,11,. Transcurrido un año de abstinencia, el exceso de riesgo de padecer infarto de miocardio o enfermedad arteriocerebral letal disminuye hasta un 50%8-9. El cese en el consumo de tabaco también mejora ostensiblemente la disfunción pulmonar que conlleva a la enfermedad pulmonar obstructiva crónica. Las mujeres que dejan de fumar antes del embarazo o durante los 3-4 primeros meses del embarazo reducen el riesgo de tener un niño con bajo peso al nacer8.
Dependiendo de los años de abstinencia, el riesgo de padecer cáncer de pulmón puede reducirse del 20- 90%. Asimismo, el riesgo de desarrollar un cáncer oral se reduce a la mitad al cabo de 3-5 años de abstinencia, y el riesgo se hace nulo o igual al de una persona no fumadora cuando han transcurrido más de 10 años de abstinencia8- 10. A los 15 años de haber dejado de fumar, el riesgo de enfermar de un ex fumador casi llega a igualarse al de una persona que nunca ha estado expuesta al consumo activo de tabaco13.
Tratamiento
El abandono del consumo de tabaco es un proceso que sigue diversas etapas de evolución a nivel cognitivo, que empieza por un cambio de actitud para llegar hasta el abandono del consumo de tabaco8.
Etapas de cambio de los fumadores: Un modelo que permite explicar esta evolución es el definido por Prochaska y DiClemente (1984) como Modelo Espiral de las Etapas de Cambio, que incluye cinco etapas8,14
• Pre-contemplativa: La principal característica de esta fase es la resistencia a reconocer el problema. Los fumadores en esta etapa no tienen intención de dejar de fumar en los próximos 6 meses. Aproximadamente el 35% de los fumadores se encuentran en esta fase14.
• Contemplativa: En esta fase la persona es consciente del problema y considera resolverlo. Los fumadores están pensando seriamente en dejarlo en los próximos 6 meses. En esta fase se encuentran el 50% de los fumadores14.
• Preparación: En esta etapa aparecen pequeños cambios de comportamiento. El fumador intentará dejarlo en el próximo mes, y muchos lo han intentado previamente sin éxito. En esta etapa se encuentran el 15% de todos los fumadores14.
• Acción: En esta etapa están las personas que han iniciado el dejar de fumar. Este periodo se alarga durante los próximos 6 meses y es la fase donde existe mayor riesgo para la aparición de recaídas14.
• Mantenimiento: Las personas se esfuerzan en prevenir la recaída y consolidar los resultados y llevan más de 6 meses sin fumar. Cuando consiguen mantener la abstinencia durante 1 año pasarían a ser considerados como ex fumadores14.
Además de estas fases de motivación y deseo cognitivo de dejar de fumar, la dependencia a la nicotina contribuye muy directamente en el éxito del tratamiento.
Modelo de tratamiento de cesación de tabaquismo basado en la evidencia Screening
Todo paciente debe ser interrogado respecto al consumo de tabaco. En caso de ser fumador, esto debe quedar consignado claramente en un lugar destacado de la historia clínica. Los sistemas de screening que permiten identificar sistemáticamente a los fumadores resultan en mayor utilización de técnicas de deshabituación por parte de los médicos (Tasa de intervención 65.6% vs 38.5%- fuerza de evidencia A ). 7,16,18
Consejo
Se considera consejo una intervención clínica de no más de 3 minutos. Los fumadores aconsejados por un médico tienen mayores tasas de cesación comparados con los que no reciben esta intervención (10.2 vs. 7.9 %- Fuerza de evidencia A). El consejo debe ser claro y personalizado en base a la condición clínica e intereses personales del aciente y debe repetirse en cada consulta que éste realice7,15,16,18,19,20
Las embarazadas y los padres que conviven con niños deben ser informados y aconsejados acerca de los efectos negativos del tabaco en la salud de sus hijos (recomendación A). 7,21
Motivación La motivación debe evaluarse en todo paciente fumador a fin de reforzarla o estimularla adecuadamente.
2. Los niveles de evidencia se catalogan en tres grados de recomendación: A, B y C. El grado A, se basa en series aleatorias grandes con resultados nítidos y bajas posibilidades de error. El B en estudios aleatorios pequeños con resultados inciertos o en estudios no aleatorios con controles contemporáneos y el C en estudios con controles históricos o series de casos27.
Conviene brindar información que sea de relevancia para el paciente en función de sus problemas de salud relacionados al tabaquismo, su rol social o familiar y sus intereses personales. Frecuentemente los fumadores deciden dejar el cigarrillo cuando se enferman porque se sienten vulnerables a los efectos del tabaco7.
Es importante enfatizar que casi todos los síntomas y patologías relacionados con el tabaquismo mejoran o se estabilizan al dejar de fumar. Así los fumadores pueden considerar los efectos positivos y no motivarse solo por temor a los efectos negativos6,7,17,20
Evaluación
Todo paciente que manifiesta estar motivado para dejar de fumar debe ser evaluado para planear una estrategia adecuada. Los elementos fundamentales de la evaluación son 6,7
Grado de dependencia a la nicotina
Crisis o eventos traumáticos: pacientes que atraviesan situaciones difíciles tienen menores tasas de éxito, no deben ser desalentados para dejar de fumar si tienen la firme decisión de hacerlo.7,20
Comorbilidad orgánica: debe evaluarse en función de la medicación a administrar para la deshabituación de tabaquismo7,17,22,25,26
Comorbilidad psiquiátrica: los pacientes con depresión, alcoholismo y drogadicción, tienen menores tasas de éxito7,24,25,27
Costo-efectividad del tratamiento
El consejo médico firme y persistente de dejar de fumar y los sustitutos de nicotina demostraron ser costoefectivos, tanto o más que otras prácticas preventivas ampliamente difundidas 28,29,30,31
Recientemente, se ha publicado la revisión sistemática sobre eficacia y costo-efectividad del bupropión y las terapias sustitutivas de nicotina26. En este trabajo se revisaron 17 estudios de evaluación económica de especial relevancia, con diseños de coste-efectividad, costo-beneficio o impacto económico de la cobertura de intervenciones de apoyo al abandono del consumo de tabaco. La mayoría de estos trabajos corresponden al Reino Unido o a los Estados Unidos de América. Los resultados de estos estudios se expresan en forma de costo por abandono de larga duración, coste por año de vida ganado, costo por año de vida ajustado por calidad de vida8.
Los procedimientos utilizados en estos estudios para estimar los años de vida ganados partiendo del número de fumadores que logran dejar de fumar consisten en el uso de modelos establecidos como el PREVENT o el modelo HECOS, o la comparación de la mortalidad entre fumadores y ex fumadores o nunca-fumadores basadas en los datos proporcionados por los grandes estudios de cohortes8.
La revisión de los estudios publicados sugiere que el número de años de vida ganados por persona que logra la abstinencia de larga duración es de 1,0 a 3,0. Añadir terapia sustitutiva de nicotina a la práctica habitual es costo-efectiva con un bajo costo incremental por abandono. Una estimación de costos por año de vida ganado con precios de 1998 y una tasa de descuento del 6% para costos y del 1,5% para los beneficios, presenta un rango de valores de 350 a 800 libras esterlinas por año de vida ganado8.
Los mismos autores de esta revisión elaboraron un modelo de análisis de decisión para comparar el costoefectividad de cuatro intervenciones8:
Consejo médico breve o consejo intensivo por profesionales sanitarios.
Consejo más terapia sustitutiva de nicotina.
Consejo más bupropión.
Consejo más terapia sustitutiva de nicotina y bupropión.
Se asumieron tasas de abandono de 4% para consejo médico y 10% para consejo intensivo y se utilizaron los siguientes valores sumarizados de la eficacia clínica: Odds Ratio de 1,67 para el tratamiento sustitutivo de nicotina, 2,1 para el bupropión y 2,65 para el tratamiento combinado8.
Los resultados de este análisis fueron consistentes con los obtenidos en los estudios revisados. El tratamiento farmacológico con sustitutivos de nicotina y/o bupropión es costo efectivo comparado con muchas otras intervenciones clínicas ampliamente aceptadas8.
Del conjunto de estudios de costo efectividad disponibles se puede concluir que, comparada con otras intervenciones preventivas o asistenciales, la detección y tratamiento de la dependencia del tabaco a través de los servicios asistenciales se considera una acción preventiva relativamente coste-efectiva en términos de coste por año de vida ganado. Esta intervención se ha considerado una referencia frente a la que otras intervenciones preventivas y asistenciales pueden compararse8.
Conclusiones acerca del tratamiento
Los tratamientos breves de deshabituación del tabaquismo son efectivos por lo tanto los médicos deben realizar al menos una mínima intervención en todo paciente fumador.
Cuanto más intenso es el tratamiento más efectivo es en producir abstinencia a largo plazo.
Los elementos particularmente eficaces que deben incluirse en el tratamiento de deshabituación son:
1. Sustitutos de nicotina/ Bupropión
2. Un médico que contenga al paciente
3. Entrenar al paciente en técnicas para alcanzar y mantener la abstinencia
METODOLOGÍA
A través del análisis costo efectividad se calculan los costos que están relacionados con un resultado común que puede variar de magnitud entre programas alternativos. Los componentes básicos de cualquier evaluación económica son identificar, cuantificar, valorar y comparar los costos y beneficios.
El presente estudio comprende dos etapas. La primera se basó en la revisión bibliográfica sistemática, exhaustiva y estructurada de todos aquellos trabajos existentes en la literatura científica que revisan los distintos métodos terapéuticos disponibles para lograr la deshabituación tabáquica; prevalencia de consumo; de etapas de cambio y enfermedades asociadas, para lo cual se utilizó el instrumento para la evaluación de la calidad de los estudios de prevalencia propuesto por Silva y colaboradores. La búsqueda de información fue más dificultosa en nuestro país, ya que la mayoría de la información suele ser la llamada literatura gris y no se encuentra indexada en las bases de datos biomédicas más importantes (como por ejemplo, Medline). Es por ello que para homogeneizar la metodología se realizó una búsqueda amplia. Por otro lado se compararon los resultados de las alternativas terapéuticas existentes, evaluando la efectividad, y se examinaron los costos tanto de dichas alternativas disponibles en el país como de las enfermedades relacionadas al tabaquismo, de acuerdo a las unidades arancelarias (U. A.) establecidas por el colegio Médico departamental de La Paz , haciendo un análisis de costos.
La segunda etapa del estudio comprende el análisis estadístico de los cuestionarios que se entregaron a los decisores del Sistema de Salud del país, localizados en La Paz. A través de esta herramienta exploratoria se evalúa la información disponible en el país con respecto a datos epidemiológicos, de costos del tabaquismo y sus enfermedades relacionadas, así como la efectividad de sus tratamientos. Así mismo se completó un cuestionario diseñado para los investigadores en cada una de las unidades LatinCLEN participantes que básicamente persigue los mismos objetivos mediante la investigación amplia de la literatura local.
Por lo anteriormente descrito hasta el momento el presente estudio estaría incluido en el área de evaluaciones económicas parciales, ya que solo representa un estadio intermedio vital para la comprensión de los costos y resultados de estos programas de deshabituación tabáquica.
Criterios de inclusión
Se incluyó a todos aquellos decisores importantes dentro del sistema de salud del país, que representen al Sector Público, al Sector de Seguridad Social, al Sector privado y al Sector Mixto, que se concentran en el municipio urbano de la ciudad de La Paz y que desearon participar libremente de este estudio remitiendo la información requerida de forma confidencial.
Criterios de exclusión
Se excluirán a las autoridades de salud no entendidas en el tema.
Tipo de muestreo
El esquema de muestreo empleado fue el muestreo de grupo, incluido en el grupo de muestreos probabilísticos, ya que el número de participantes de este estudio conforman grupos naturales, entre los cuales se observaron a todas las unidades de estudio; en otras palabras la muestra fue la totalidad de los participantes que cumplieron con los criterios de inclusión por ser las autoridades gestoras de políticas antitabáquicas un número reducido en la ciudad.
Medición (Instrumentos para medir las variables)
Se empleó un cuestionario específicamente desarrollado por el Instituto de Efectividad Clínica y Sanitaria de Buenos Aires (IECS) para evaluación económica de datos sobre isponibilidad y calidad de la información local en tabaquismo, que forma parte de un trabajo de investigación multi-nacional el cual busca evaluar el costo-efectividad de las intervenciones anti-tabaco en Latinoamérica, toda la información volcada en dicho cuestionario fue tratada en forma estrictamente confidencial. La única información identificatoria que se incluyó fue el sector de salud de pertenencia y el país correspondiente, sin registrar el nombre ni el nombre específico del organismo/institución.
RESULTADOS
Se presentan los resultados en función a los objetivos planteados, variables operacionalizadas del cuestionario que evalúa el costo-efectividad de las intervenciones anti-tabaco para decisores.
Resultados del cuestionario para decisores
En la sección de datos generales observamos que se evaluó al 58% del Sector Público y al 42% del Sector de Seguridad Social, en cuanto a la existencia de programas preventivos para condiciones crónicas con cobertura de tratamiento armacológico y no farmacológico el 58% respondió que NO y un 42% que SI, del porcentaje que respondieron que SI el 100% dijo que para condiciones crónicas como diabetes, 62.5% para hipertensión arterial, 50% drogodependencia, 50% enfermedad cardiovascular y 25% para obesidad y alcoholismo.
El 50% dijo que no existe obligatoriedad de primer contacto con medico de cabecera antes de ver otro especialista, del otro 50% que respondió que si existe obligatoriedad el 67% respondió que para todos los beneficiarios y 33% que para algunos. Sobre la existencia de algún tipo de cobertura para la compra/ provisión o reembolso de medicamentos de uso ambulatorio, en cuanto a las drogas esenciales el 91% dijo que se proveían gratuitamente y 9% que no hay cobertura. Sobre las drogas ambulatorias en general 73% dijo que se proveían gratuitamente y 27% que no hay cobertura. El 84% dijo acerca de la existencia de personal en la organización/institución especial para llevar a cabo programas anti-tabaco que no las hay.
En la sección prevalencia de tabaquismo se cuestiona sobre estudios realizados o encuestas para conocer el porcentaje aproximado de fumadores dentro de la población cubierta el 70% respondió que no hay estudios. El 69% dijo que no se ha realizado campaña alguna antitabaco o programa de información sobre tabaquismo para la población cubierta. En cuanto al tipo de campaña del 31% que respondió que SI el 100% dijo que con posters y carteles, un 75% folletería masiva en el mailing de los beneficiarios, 50% charlas y clases, 35% folletería en sala de espera y 25% información en la Web , ninguno respondió que se utilizaron medios públicos como la prensa, TV y radio.
En cuanto al los años de inicio de estas actividades solo un decisor respondió que fueron antes del 2000 el resto a partir del 2000 hasta el 2005.
Acerca de la existencia de algún sistema de identificación de fumadores, el 31% dijo que SI, el 46% que NO y un 23% No sabe. Del porcentaje que respondió que SI el 40% dijo que el método que se utiliza para identificar a los fumadores es la Historia clínica. El 100% dijo que no existe actualmente un consultorio o programa especial para la población cubierta que desea dejar de fumar. En cuanto si hay en la actualidad algún tipo de cobertura para que el beneficiario compre medicamentos para dejar de fumar (bupropión o sustitutos nicotínicos) 8% dijo que hay cobertura y 92% que no la hay. Sin embargo aquel decisor que respondió que si había cobertura no respondió al resto de las preguntas referentes como para que productos y que tipo de cobertura.
Sobre las estrategias para promover el abandono del tabaco utilizadas en la institución/organización en los últimos años, solo respondió la mitad de los decisores y no eligieron ninguna de las opciones propuestas como: Eliminar la necesidad de pre-autorización para acceder a tratamientos del tabaquismo, aumentar el pago al personal de salud por ofrecer consejo o tratamiento del tabaquismo, aumentar el tiempo disponible del personal de salud para estar con los pacientes, proveer algún sistema de recordatorio al personal de salud para estimularlos a tratar el tabaquismo, o proveer incentivos al personal de salud para trabajar en tabaquismo, todos respondieron que otras alternativas.
En la sección de evaluación de capacidades y entrenamiento de profesionales de la salud ninguno de los indicadores propuestos fue medido en las instituciones participantes y los resultados se obtuvieron de acuerdo a la estimación por parte de los decisores de acuerdo a su mejor criterio y experiencia en un porcentaje aproximado para cada indicador:
En cuanto al porcentaje de médicos que le preguntan al paciente si fuma o evalúan su status de fumador en cada consulta un 33% estima que el 100% lo hace, 20% estima que el 50% de médicos evalúa al menos una vez al año la motivación del paciente para dejar de fumar y otro 20% que solo el 30% lo hace. En cuanto al porcentaje de médicos que en cada visita le dicen y recomiendan fuertemente a los fumadores que dejen de fumar el 23% estima que el 60% lo hace. Sobre el porcentaje de médicos que le ofrecen tratamiento farmacológico (nicotina o bupropión) a sus pacientes fumadores el 56% estima que el 0% lo hace, un 22% que el 10% lo hace. Un 30% dijo que el 100% de los médicos registran en la historia clínica si el paciente es fumador y un 20% dijo que 80% y 70% respectivamente.
EL 84% respondió que porcentaje de médicos que está correctamente entrenado y actualizado en técnicas para dejar de fumar es 0%. El 100% respondió que su institución/Organización no ha realizado ni realiza actualmente entrenamiento específico para sus médicos y otros integrantes del grupo de salud en técnicas de cesación tabáquica. En cuanto si hay guías de práctica clínica para cesación tabáquica o la institución se adhiere a alguna el 67% respondió que NO, 8% que SI y 25% NO SABE.
La sección de criterios para decisiones sobre coberturas pretende conocer la importancia que el decisor le asigna a distintos aspectos en la toma de decisiones acerca de la política de cobertura de estrategias antitabáquicas, por ejemplo, si la organización se estuviese planteando dar en forma gratuita o al menos con un descuento muy importante, parches de nicotina o bupropión, se procedió evaluando por ítems marcados con letras de la A a la K asignándole un valor en una escala numerada del 1 al 10 donde se considera poco importante del 1 al 5 y muy importante del 6 al 10, se obtuvo lo siguiente:
A. El impacto presupuestario que representaría para la institución este cambio de cobertura fue considerado muy poco importante por el 33% y muy importante por el 67%;
B. El costo por infarto/cáncer evitado con esta nueva política de cobertura, es muy poco importante para el 8% y muy importante para el 92%;
C. El Número total de infartos/cáncer que se evitarían gracias a la nueva política de cobertura es muy poco importante para el 17% y muy importante para el 83%;
D. El Número total de internaciones que se evitarían gracias a la nueva política de cobertura se considero muy poco importante para el 25% y muy importante para el 75%;
E. Los ahorros que se generarían para la institución en concepto de enfermedad evitada por los pacientes que dejaron de fumar gracias a esta nueva política de cobertura es muy poco importante para un 8% y muy importante para un 92%;
F. El costo unitario de los tratamientos disponibles, es muy poco importante para el 42% y muy importante para el 58%;
G. La efectividad de los tratamientos es Muy poco importante para el 25% y Muy importante para el 75%;
H. Los recursos que son necesarios invertir para lograr un ex – fumador, 58% lo considera muy poco importante y 42% muy importante;
I. En cuanto al costo por año de vida salvado con esta nueva política de cobertura, el 8% piensa que es muy poco importante y 92% que es muy importante;
J. Sobre el costo por año de vida ajustada por calidad (QALY) salvado con esta nueva política de cobertura 17% lo considera muy poco importante y 83% muy importante;
K. Acerca del impacto presupuestario global de la decisión considerando tanto los costos en los que incurriría la institución (por entrenamiento de médicos, cobertura de medicamentos, etc.) y por otro lado los ahorros debidos a infartos evitados y menores internaciones, el 8% piensa que es muy poco importante y 92% muy importante.
De la lista de ítems de la pregunta anterior, los tres ítems que se consideraron más relevantes para la toma de decisión, en orden de frecuencia fueron: I, K y E.
El 17% dijo respecto a los tres aspectos que seleccionaron en la pregunta previa que le resultaría útil esta información a corto plazo o sea un año, el 75% dijo que a mediano plazo hasta 5 años y un 8% a Largo plazo es decir más de 5 años.
En la sección de preguntas de opinión personal sobre ciertos temas se obtuvo:
El 83% cree que la falta de cobertura sobre programas y productos antitabaco influye en la cantidad de fumadores que deja de fumar. El 100% cree que habría que dar más cobertura para programas y productos antitabaco para sus beneficiarios y un 50% de estos opina que de forma gratuita.
Un 92% cree que aumentar el nivel de cobertura sobre programas y productos antitabaco haría que más fumadores intenten dejar. El 83% considera que aumentar el nivel de cobertura sobre programas y productos antitabaco logrará que un mayor número de beneficiarios deje de fumar exitosamente.
Un 84% cree que la cobertura para programas y productos antitabaco debería estar incluida en el Listado Nacional de Prácticas y medicamentos Esenciales (de cobertura obligatoria), y 78% de ellos piensa que debería ser gratuita.
El 59% cree que el tabaquismo tiene un impacto moderado sobre la utilización de servicios de salud y gastos en su organización, un 25% que es elevado, el 8% lo considera muy elevado y otro 8% que es escaso.
El 85% considera que una persona fumadora utiliza más servicios de salud representando un costo mayor para su organización, de ellos un 90% considera que el tipo de cobertura que los fumadores utilizan mas es la mayor consulta ambulatoria.
Un 84% considera que si un fumador deja de fumar se reduce su riesgo de enfermar y morir y sobre las barreras que consideraron que limitan la capacidad de controlar el tabaquismo, 50% opina que hay barreras del sistema (falta de información adecuada, registros inadecuados, etc.), otro 50% Falta de demanda de quienes contratan los servicios de salud.
En la sección de ambientes libres de humo 58% de los decisores dijeron que su institución tiene alguna política de ambientes libres de humos de tabaco dentro de sus edificios. Solo un decisor respondió que su empresa es 100% libre de humo, el 25% que en su empresa se permite fumar solamente en espacios descubiertos y 25% que en su empresa se permite fumar dentro del edificio, en áreas cubiertas que no se encuentran separadas estructuralmente de las áreas de no fumadores. Y para concluir el 100% estaría interesado en implementar alguna política institucional sobre espacios libres de humo de tabaco.
ANÁLISIS
Se usa la estadística descriptiva y de correlación para hacer el análisis de los resultados, puesto que no contamos con datos suficientes para elaborar un modelo probabilístico para obtener el significado de costo y costo de vida salvada año (CVSAa) para cada estrategia, razón de incremento de costo efectividad, curvas de aceptabilidad de costo efectividad, valor esperado de la información analizada. Sin embargo se desarrolló un árbol de problemas en salud por el hábito de fumar y algoritmos de alternativas clínicas para comparar los costes.
Los siguientes cuadros son herramientas que han sido usadas por el equipo de investigación del IECS de Buenos Aires, las cuales por tener el contexto más próximo a nuestro país, fueron minuciosamente analizadas, convertidas a moneda nacional y adaptadas a nuestra realidad. Se presentan a continuación. Sin embargo debemos recalcar que la única droga disponible en nuestro país es el Nicotinell 10 x 7 u.
Drogas para la cesación del tabaquismo y su costo por unidad de tratamiento farmacológico.
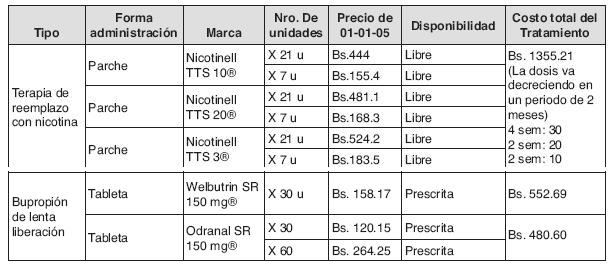
Costo del tratamiento farmacológico tomando en cuenta la lista de precios en farmacias sin descuento
COSTO DEL TRATAMIENTO COGNITIVO
CONDUCTUAL
Tratamiento corto:
Un total de 4 consultas individuales de 15 a 20 minutos con un clínico.
El costo de la consulta física en un hospital público es aproximadamente Bs. 30. Esta figura se incrementa en 40 a 45 bolivianos en el sistema privado.
Tratamientos intensivos: Un programa grupal intensivo de 62 horas de sesiones durante las 6 primeras semanas de tratamiento con un seguimiento de mantenimiento mensual durante los siguientes 4 meses. Un total de 10 reuniones coordinadas por un profesional universitario en salud entrenado. Tomando en cuenta el costo por hora del profesional en salud solamente, el cual es 30 bolivianos en el sector público, el costo de honorarios profesionales por coordinar a un grupo de 15-20 pacientes es de 538 bolivianos. El cincuenta por ciento se adiciona para cubrir gastos administrativos, electricidad, espacio e implementos. Un grupo costaría Bs. 807. Dividido entre el número de pacientes por grupo que es de 10 a 12; esto implicaría un costo aproximado de 80.70 por fumador participante en un grupo de cesación del hábito de fumar.
Tomando en cuenta el costo del sector privado, que es de 45 bolivianos la hora, el costo aumenta a Bs. 915. Adicionando 50% por costos extras, el grupo costaría Bs. 1372 lo cual dividido entre 10 a 12 pacientes implicaría un costo aproximado de Bs. 135 por fumador participante en un programa grupal de cesación tabáquica.
Como ejemplo en el LALCEC: Cuesta Bs.215 el tratamiento completo (Incluye 92 horas de reuniones).
Un tratamiento intensivo cognitivo conductual GRANTAHI (Hospital Italiano): Bs. 135 (6 2 ½-horas de reunión) para miembros y Bs. 405 por pacientes privados.
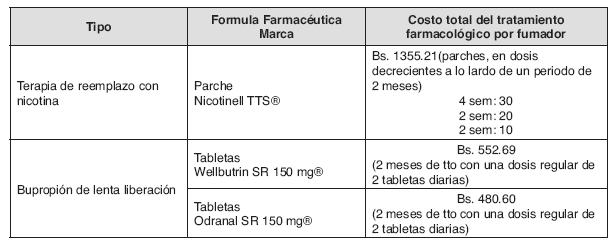
El costo total del tratamiento para la cesación tabáquica (incluyendo tratamiento farmacológico y cognitivo conductual) para la población argentina preparada para dejar de fumar, adaptada a la población y moneda boliviana.
Costo del tratamiento cognitivo conductual: 100% de los fumadores recibirían este tratamiento.
1,141,447 fumadores x 0.10 (% supuesto the aquellos que desean dejar de fumar): 114,144 smoking cessation attempts with professional help in one year.
Si consideramos que un poco más del 10% tiene financiamiento privado, podriamos estimar esta figura en 102,000.
Beneficiarios de Sector publico: 51,000 x Bs.80.70 (costo de la terapia conductual)= Bs. 4,115,700
Beneficiarios del sector de la seguridad social: 51,000 x Bs. 135 (costo de la terapia conductual) = Bs. 6,885,000
Total: $ 11,000,700
Costo del tratamiento farmacológico: Considerando que solo 68% de los fumadores recibirían drogas (% de aquellos que fuman la primera hora del día), el número de fumadores que requerirían terapia en un año seria algo de 69,360.
% 50 recibirían parches: 34,680 fumadores x Bs 1355.21= 46, 998, 682
% 50 recibirían Bupropión: 34,680 fumadores x Bs. 480.60= 16, 667, 208
Total: Bs. 63,666,190
Porque 90% del costo del tratamiento viene de drogas, comprándolos directamente de las compañías farmacéuticas esto implicaría una reducción en su costo y en consecuencia un importante descenso en el presupuesto nacional para la cobertura de cesación tabáquica.
Por ejemplo, una reducción del 40% en el costo (lo cual es factible respecto al precio reducido) podría implicar un descenso en gastos de drogas de Bs.38,199,714.
Si consideramos la cobertura para dos intentos por año, esto podría ser estimado en un incremento del 40% en su uso, entonces el costo total del tratamiento farmacológico y cognitivo conductual de 102,000 fumadores por año seria igual a Bs. 79, 067,170
Esto representa el costo total para el sistema público y la seguridad social para los tratamientos de la población preparada para dejar de fumar.
DISCUSIÓN Y CONCLUSIONES
Las conclusiones de este trabajo son las siguientes:
• Existen distintas intervenciones terapéuticas de apoyo al abandono del consumo de tabaco y de mantenimiento de la abstinencia que son eficaces y coste-efectivas, ampliamente avaladas por estudios que cumplen con los criterios de calidad para vigilancia, estas deben ser utilizadas de forma adecuada a las necesidades de cada fumador que solicita apoyo para dejar de fumar.
• Se identificaron las fuentes de información relacionadas a las políticas del cese de fumar mediante una búsqueda bibliográfica sistemática, exhaustiva y estructurada en PUBMED, EMBASE, Colaboración Cochrane, base de datos de resúmenes y revisiones de efectividad, LILACS, fuentes no indexadas, donde no se encontraron datos locales en lo absoluto, por lo que además se revisaron de forma manual todas las referencias de los documentos localizados y se realizaron contactos directos con expertos que trabajaron en este campo con el fin de localizar trabajos no recuperados por los métodos anteriores, donde tampoco se encontraron datos locales sólidos sobre políticas de cese, solo normas promulgadas referentes al tema.
• No existe información específica necesaria acerca del costo efectividad de los tratamientos para tabaco dependencia en La Paz- Bolivia , por lo cual se acudió a literatura internacional basada en evidencia científica y se accedió a fuentes de información de países vecinos para adaptar un modelo de evaluación económica parcial.
• El único estudio de costo atribuible al tabaco en el país seria el estudio del licenciado en economía Vladimir Alcaraz, en el cual hace un análisis del consumo de tabaco en Bolivia, la actividad económica relacionada con éste, su comercio, contrabando, precios, impuestos, ingresos estatales y elasticidad, hace una revisión de las políticas de control del tabaco, realiza recomendaciones en materia de políticas y finalmente hace un ejercicio de simulación de incremento en los precios de cigarrillos (5, 10 y 20%) derivado de un incremento en el impuesto al consumo específico, con el cual establece dos efectos: disminuciones en el consumo y mayores recaudaciones por concepto de tributos al Estado. Según su estudio el incremento a los impuestos seria el método más costo- efectivo para disminuir el tabaquismo en Bolivia.
• Si existen estudios acerca de la prevalencia del tabaquismo, los seis estudios realizados por CELIN no tienen base poblacional, incluyen la pregunta de hábito tabáquico como parte del consumo de otras sustancias y el GYTS (Global Youth Tabaco Survey) solo en un grupo etáreo de 13-15 años, la encuesta nacional de Demografía y Salud, (Endsa) en noviembre de 2003 ha investigado el hábito de fumar en mujeres; este estudio si tiene base poblacional, ya que un total de 20,000 hogares fueron seleccionados para la aplicación del cuestionario y dentro de cada uno de ellos la aplicación del cuestionario individual a la población de mujeres elegibles (15-49 años).
• No existen otros estudios de epidemiología del tabaquismo ni existen estudios de la epidemiología de las enfermedades relacionadas, ni siquiera de los recién nacidos pre- termino, existen algunos datos de frecuencia que se podrían extraer de los principales hospitales para crear una base de datos.
• El desarrollo de una política eficaz de asistencia a los fumadores que desean dejar de fumar es un elemento esencial para abordar el control del tabaquismo y reducir sus efectos sobre la salud de la población. El incremento potencial en las tasas de abandono logrado se traslada en beneficios directos a corto plazo en las personas que reciben la intervención. Sin embargo en La Paz Bolivia actualmente el acceso a intervenciones eficaces dirigidas al apoyo terapéutico de fumadores que desean dejar de fumar es nulo.
• Se han detectado necesidades de formación y capacitación específica de los profesionales sanitarios para el manejo adecuado de los instrumentos de intervención disponibles. Ello hace necesaria una mayor sensibilización y formación continuada de los profesionales sanitarios que mejore su capacitación en el uso apropiado de los procedimientos de apoyo a la cesación más eficaces.
• En Bolivia, aun estamos en la etapa de promoción en salud y no se ha hecho nada en materias de intervención para el cese de tabaquismo, e incluso la promoción es deficiente ya que se limita al día mundial sin tabaco que se celebra el 31 de mayo. Se puede afirmar que en el país no existe una política definida o plan integral para reducir el consumo de Tabaco, solo un conjunto de normas promulgadas que van evolucionando a partir de los años 70, lo último en materia de políticas de control del tabaco en el país es el Convenio Macro para el Control del Tabaco que Bolivia suscribió durante el Gobierno de Carlos Mesa en febrero de 2005, cuyo instrumento legal recién se pondrá en vigencia.
• No existen estudios de costos y ni recursos asociados con intentos de abandono para las diferentes intervenciones de cese de tabaquismo.
• El costo total para el sistema público y la seguridad social del tratamiento farmacológico y cognitivo conductual para la población preparada para dejar de fumar si consideramos la cobertura para dos intentos por año será igual a Bs. 79, 067,170 estimado para 102,000 fumadores por año de acuerdo a las ultimas tasas de prevalencia, suponiendo por fórmula que se trata del 10% de los fumadores actuales, lo cual supone un ahorro importante para el sistema de salud del país en cuanto a enfermedades crónicas se refiere.
REFERENCIAS
1. World Health Organization. International Statistical Classification of Diseases and related Health problems. 10th revision. Geneva : World Health Organisation; 1992. [ Links ]
2. American Psychiatric Association (APA). Diagnostic and Statistical Manual of Mental Disorders. 4ª ed. (DSM-IV). Washington : American Psychiatric Association; 1995. [ Links ]
3. Pichon A. Towards an evidence-based coveraged policy in tobacco dependence treatment: cost-effectiveness of smoking cessation interventions in Latin American. Protocol Outline. De próxima aparición. [ Links ]
4. Wilkins N, Yürekli A, Teh-wei H. Manual sobre la economía del tabaco: Herramienta 3: análisis de la demanda: Análisis económico de la demanda de tabaco. Washington, D.C.: OPS/Banco Mundial. 2004. [ Links ]
5. Jorenby DE , Leischow SJ, Nides MA, Rennard SI, Johnston JA, Hughes AR , et al. A controlled trial of sustained-release Bupropion, a nicotine patch, or both for smoking cessation. N Engl J Med. 1999; 340: 685-91 [ Links ]
6. 6. Canadian Lung Association. Quit Smoking Guide. [Serial Online]; [Consulta 3 de Julio de 2005]. Disponible en URL: http://www.lung.ca/smoking/
7. 7. Noble M., Tratamiento de deshabituación de tabaquismo. [Serial Online]. Buenos Aires. [Consulta 3 de Julio de 2005]. Disponible en URL: http://www.samig.org.ar/emc/TABAQUISMO%20(1).rtf
8. 8. Henniengfield J .Nicotine medications for smoking cessation. N Engl J Med. 1995; 333: 1196
9. 9. Brown R, Larkin J, Davis R. Current concepts in the management of smoking cessation: a review. American Journal Manage Care 2000; 6:394-404.
10. 10. Cinciripini P, McClure J. Smoking cessation - recent developments in behavioural and pharmacologic interventions. Oncology 1998; 12:249.
11. 11. Skaar K, Tsoh J, McClure J, Cinciripini P, Friedman K, Wetter D, et al. Smoking cessation: 1. An overview of research. Behavioural Med 1997; 23:5-13.
12. 12. NHS Centre for Reviews and Dissemination. Smoking cessation: what the health service can do. Effectiveness Matters 1998; 3:1-4.
13. 13. US Department of Health and Human Services, 1990; Comité Nacional para la Prevención del Tabaquismo, 1998.
14. 14. Prochaska J, DiClemente C. The transtheoretical approach. Illinois : Dow Jones-Irwin; 1984.
15. 15. Richmond R, Kehoe L, Webster I. Multivariate models for predicting abstention following intervention to stop smoking by general practitioner. Addiction 1993; 88:1127-1135.
16. 16. Silagy C. Consejo médico para dejar de fumar (Revisión Cochrane). [Serial Online]. Cochrane Library Plus, Número 2, 2002. Oxford: Update Software. [Consulta 3 de Julio de 2005]. Disponible en: http://www.cochrane.org/cochrane/revabstr/ g160index.htm
17. 17 Fiore M, Bailey W, Cohen S, et al. Treating Tobacco Use and Dependence. Quick Reference Guide for Clinicians. [Serial Online]. Rockville , MD : U.S. Department of Health and Human Services. Public Health Service. October 2000. [Consulta 3 de Julio de 2005]. Disponible en: http://www.surgeongeneral.gov/tobacco/tobaqrg.htm
18. 18 Guía para ayudar a la gente a dejar de fumar. Programa de actividades de prevención y promoción de la salud de la Sociedad Española de Medicina Familiar y Comunitaria. [Serial Online]. [Consulta 3 de Julio de 2005]. Disponible en: http://www.almirallprodesfarma.com/guies/g3.html
19. White A, Rampes H, Ernst E. Acupuncture for smoking cessation (Cochrane Review). In: The Cochrane Library, Issue 2. Oxford : Update Software; 2003.
20. Agency for Health Care Policy and Research. Smoking Cessation Clinical Practice Guideline. JAMA 1996; 275:1270-80.
21. Benowitz N. Nicotine replacement therapy during pregnancy. JAMA 1991; 266:3174
22. Kottke T. Attributes of succesful smoking Cessation interventions in medical practices: metaanalisis of 39 controlled trials. JAMA 1988;259:2883
23. Fiore M. Cigarette Smoking. The Medical Clinics of North America 1992.Vol 76. No 2
24. Anda R. Depression and the dynamics of smoking: A national perspective. JAMA 1990; 264: 1541
25. Glassman A. Smoking cessation and major depression. JAMA 1990; 264: 1546
26. Woolacott N, Jones L, Forbes C, Mather L, Sowden A, Song F, et al. A rapid and systematic review of the clinical and cost effectiveness of Bupropión SR and nicotine replacement Therapy (NRT) for smoking cessation. NHS Centre for Reviews and Dissemination. The National Institute for Clinical Excellence, ed. York : University of York , 2002.
27. Drummond F, Stodart G, Torrance G. Métodos para la evaluación económica de los programas de atención de la salud. Análisis coste-efectividad. Madrid-España: Ed. Diaz de Santos;1991; p. 91-129
28. Parrott S, Godfred C, Raw M, West R, McNeill A. Guidance for commissioners on the cost effectiveness of smoking cessation interventions. Thorax 1998; 53 (Suppl 5 Pt2): S1-S38.
29. Orme M, Hogue S, Kennedy L, Paine A, Godfrey C. Development of the health and economic consequences of smoking interactive model. Tobacco Control;2001;10:55-61
30. Croghan I, Offord K, Evans T, Schmidt S, Gomez-Dahl L, Schroeder D, et al. Cost-effectiveness of treating nicotine dependence: the Mayo Clinic experience. Mayo Clinic Proceedings 1997, 72 (10):917-924.
31. Crealey G, McElnay J, Maguire T, ONeill C. Costs and effects associated with a community pharmacy-based smoking cessation programme. PharmacoEconomics; 1998;14(3):323-333












 uBio
uBio 



