Cuadernos Hospital de Clínicas
versión impresa ISSN 1562-6776
Cuad. - Hosp. Clín. vol.50 no.2 La Paz 2005
CASOS CLINICOS
Síndrome de Loeffler(1): Presentación de un caso
Dra. Indhira Alparo Herrera (*), Dr. Luís Tamayo Meneses (**)
(*): Pediatra Gastroenteróloga -Adjunta al Hospital del Niño
(**): Docente Emérito Cátedra de Pediatría UMSA
(1) CLASIFICACIÓN INTERNACIONAL DE LAS ENFERMEDADES (CIE 10) POR: DMMEDUSA disponible en: http://www.rolaqp.pe.nu/CIE 10: j82 Neumonía de Loeffler
(1) Botero D, Restrepo M.. Parasitosis humanas. 3o Ed., Medellín Colombia: Corporación para Investigaciones Biológicas 1998. Síndrome de Loeffler.
(1) Diccionario Mossby Pocket de Medicina y Ciencias de la Salud, 1a edición: Editorial Harcourt Brace; 1998; Síndrome de Lóffler; p. 868
RESUMEN
Presentamos el caso de un niño pre escolar procedente de Los Yungas Paceños, que ingresó al Hospital del Niño de la ciudad de La Paz, por disentería, desnutrición y antecedentes de eliminación de Ascaris por boca, nariz y recto. Recibió mebendazol para su enteroparasitosis, con franca mejoría de su cuadro enteral, permaneciendo hospitalizado para otros agentes de disentería y rehabilitación nutricional. A los siete días de internación presenta en forma súbita dificultad respiratoria, datos clínicos de pulmón sibilante (sibilancias, roncus y crépitos finos en ambos pulmones), marcada eosinofília periférica de 24% (recuento absoluto de eosinófilos 3.360) e imágenes radiográficas de tórax con infiltrado intersticial difuso, bilateral compatible con una neumonía difusa intersticial. Por proceder de una región con elevada incidencia de enteroparasitosis masiva, eliminación de nematodos, eosinofilia simultánea, compromiso pulmonar sibilante, intersticial y transitorio antes descrito; se considera el cuadro como síndrome de Loeffler, recibiendo tratamiento como tal, con mejoría clínica.
Palabras clave
Rev. Cuadernos 2005;50(2):69-73 Síndrome de Loeffler, Parasitosis, pulmón sibilante, eosinofilia periférica.
ABSTRACT
We present the case of a preschool child coming from the Yungas of La Paz which was admitted to the Hospital del Niño in La Paz with dysentery , malnutrition and a history of elimination of Ascaris through mouth, nose and rectum. The child received mebendazol against the enteroparasites, resulting in a clear improvement of the dysentery, while remaining hospitalized for treatment of other dysentery agents and nutritional rehabilitation. At seven days of his stay, the child suddenly presented breathing difficulty, clinical signs of a "sibilant lung" (crepitating, sibilant and roncus sounds in both lungs), marked peripheral eosinophilia of 24% ( eosinophil count 3,360 cells) and radiografíc images of the torax with diffuse bilateral interstitial infiltrations compatible with diffuse interstitial pneumonía . Since the child comes from a region with a high incidence of massive enteroparasitism, elimination of nematodes, simultaneous eosinophilia, sibilant lung, interstitial and temporal previously described, the disease is considered as Loeffler's Syndrome and treated accordingly with clinical improvement.
INTRODUCCION
En 1932 Loeffler describe un síndrome caracterizado por sintomatología respiratoria compatible con "pulmón sibilante", radiografía de tórax con infiltrado intersticial bilateral, difuso, abigarrado y transitorio compatible con neumonitis asociada de modo obligatorio a eosinofilia periférica. Este síndrome clásicamente se presenta cuando existe migración parasitaria alveolo capilar pulmonar y es causado por larvas de parásitos con ciclo hístico tisular como Ascaris I, Strongyloides s, Ancylostoma duodenale, Necator americanus y Filarías (1-2-3) excepcionalmente está asociado al síndrome de larva migrans cutánea (1).
La invasión por larvas de helmintos puede originar infiltración pulmonar, con marcada dificultad respiratoria por el espasmo bronco-alveolar como respuesta a la invasión parasitaria (pulmón sibilante), cuadro pulmonar inflamatorio transitorio, con respuesta alérgica local que explica y exige para su diagnóstico, una intensa eosinofilia periférica(5-6-7) Este síndrome es más frecuente en personas que se infectan por primera vez o que viven en zonas no endémicas; por hipersensibilidad a las larvas presentandose como una neumonía eosinofílica, aguda, benigna y con infiltrados pulmonares migratorios y transitorios(7), no existiendo restricción para ninguna edad, describiéndose aun en neonatos ya desde el año 2001 con cuadro clínico similar al de niños de mayor edad (4).
CASO CLINICO
Paciente masculino de 4 años de edad, procedente de Coripata (Yungas-La Paz) con cuadro clínico de más de dos semanas de evolución, con deposiciones líquidas sanguinolentas, palidez intensa, eliminación de parásitos por boca, nariz y recto, alza térmica y edema en miembros inferiores.
Es producto de cuarto embarazo gemelar, parto institucional, sin otros antecedentes de importancia.
Examen físico de ingreso: Evaluación antropométrica: Peso 13.200 g (con edemas en dorso de manos y en pies, hasta tercio medio de piernas). Talla 92 cm, P/E -1 DE, T/E-2 DE, P/T Mediana; palidez, signos de desnutrición, caries dental, sin manifestaciones respiratorias y auscultación pulmonar normal.
Hemograma de ingreso: Hto 22%, Leucocitos 15.600 (S 56, E 6, L 23, M 2), Plaquetas normales, VES 34 mm/1a hora. Glicemia, creatinemia y calcemia dentro de valores de referencia normales; proteínas totales 5,7 g/dL, albúmina 3,7 g/dL.
Ingresa al protocolo de manejo del desnutrido grave. Por antecedente de eliminación de Ascaris I por varios orificios naturales e identificarse además en heces Trichuris t, Uncinarias y Ascaris I. recibe tratamiento con mebendazol, con evolución favorable.
Al séptimo día de internación presenta en forma súbita dificultad respiratoria, cianosis y a la auscultación pulmonar: sibilancias, roncus y crepitas finos en ambos hemitórax, compatibles con cuadro de broncoespasmo severo. El hemograma del mismo día muestra: Hto 25%, leucocitos 14.000, diferencial de S 35, L 39, M 1, con eosinofilia de 24%. (Recuento absoluto de eosinófilos 3.360) Plaquetas normales y VES 68 mm.
En el estudio radiográfico de tórax se evidencia infiltrado intersticial, difuso, abigarrado bilateral, compatible con neumonitis, además de sobredistensión pulmonar. (Figura N° 1). Por todo lo anterior se considera el caso como síndrome de Loeffler, por lo que recibe corticoides y broncodilatadores con evolución favorable y mejoría franca en seis días. Hemograma realizado tres días después del primero muestra una persistencia de la eosinofilia de 15%. Previo a su egreso examen coproparasitológico seriado negativo.
DISCUSION Y ACTUALIZACION
Cuadro clínico del síndrome de Loeffler:
El síndrome de Loeffler se presenta como un cuadro respiratorio agudo, muy raras veces febril, con tos espasmódica, expectoración ocasionalmente hemoptoica, sibilancias, estertores de fina burbuja y signos de consolidación pulmonar de distribución periférica no segmentaria, simulando una neumonía atípica. El broncoespasmo, a veces severo, remeda una crisis asmática aguda y existe una asociación estricta y obligatoria de eosinofilía en sangre periférica de intensidad variable, pero generalmente elevada. El cuadro clínico es de corta duración, puede ceder en forma espontánea, aunque ocasionalmente puede progresar a falla respiratoria con necesidad de empleo de esteroides y soporte ventilatorio mecánico.
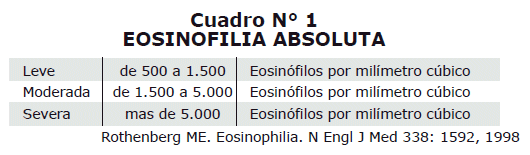
Se considera eosinofilía absolula lo detallado en el Cuadro N° 1, para efectos de diferenciación con otros procesos.
Los eosinófilos pertenecen a una estirpe celular que emerge de la médula ósea en un tiempo menor a 18 horas. En este caso se considera que la estimulación es debida a los antígenos parasitarios, con el objeto de producir daño al parásito mediante complejos inmunes antígeno parasitario y participación de anticuerpos IgG e IgE (8-10)
En el cuadro N° 2 detallamos las principales causas de Eosinofilia aguda en niños, destacando que los niveles más altos de eosinófilos se hallan en el síndrome de Loeffler.

PATOLOGÍA
El paso de las larvas por el pulmón, produce ruptura de capilares, de la pared alveolar y de los tabiques; como consecuencia se presenta abundante exudado inflamatorio, infiltrados linfoplasmocitarios y eosinófílos en tabiques y alvéolos con congestión y focos de micro hemorragias, los cuales se observan en las radiografías como opacificaciones diseminadas en ambos campos pulmonares, de carácter transitorio e intermitente que desaparecen al cabo de varias semanas (5).
Ocasionalmente las larvas no desarrollan el ciclo normal por el pulmón y van hacia la circulación arterial diseminándose en diferentes órganos, originando granulomas de cuerpo extraño, hecho observado más frecuentemente en la infestación por Strongyloides e, a través de su ciclo endógeno. La respuesta toxialérgica es proporcional al número de larvas en migración e infecciones anteriores que hayan sensibilizado al huésped (3).
DIAGNOSTICO
El diagnóstico etiológico específico es difícil pues es raro encontrar las larvas en el esputo y las pruebas serológicas son poco sensibles y específicas. Pacientes con eosinofilia periférica, multiparasitados, con imágenes de opacificaciones fugaces en radiografías seriadas, deben sugerir síndrome de Loeffler.(1-4)
DIAGNÓSTICO DIFERENCIAL
La clínica descrita anteriormente compatible con síndrome de Loeffler, la eosinofilia periférica y radiografías pulmonares descritas en el acápite correspondiente, entran en el diagnóstico diferencial con las siguientes patologías:
Poli-arteritis nodosa
Eosinofilia pulmonar con asma
Eosinofilia pulmonar tropical
Eosinofilia pulmonar prolongada (4)
Edema agudo de pulmón (*)
Insuficiencia cardiaca (*)
Edema pulmonar de altura (*)
(*): Ingresan como diagnóstico diferencial en fase inicial considerando ausencia de eosinofília.
La eosinofilia tropical o pulmón eosinofílico, presenta un cuadro clínico difícil de diferenciar del síndrome de Lóeffer. Son neumonitis con tos, expectoración, y eosinofilia periférica, atribuidas generalmente a filariosis oculta hipereosinofílica, presente en zonas endémicas de esta parasitosis (2).
Las neumonías eosinofílicas o pulmones eosinofílicos pueden tener diferentes etiologías con infiltrados eosinofílicos pulmonares y eosinofilia periférica. En el Cuadro N° 3 describimos los principales agentes etiológicos que originan eosinofilia pulmonar y en el Cuadro N° 4, detallamos la etiología de las neumonías eosinofílicas.


En los casos de enteroparasitosis severa como el descrito en este artículo, la migración transalveolar es masiva lo que origina no solo daño mecánico, sino también respuesta alérgica exagerada con el consiguiente compromiso del aparato respiratorio y su repercusión sistémica. Los Yungas (que por definición significa región intermedia entre valle y trópico) se caracterizan porque su población se halla exageradamente infestada con parásitos propios de la región. Se considera que el presente caso llena todos los requisitos clínicos y de exámenes complementarios como para encajar en la complicación de las enteroparasitosis con ciclo hístico tisular denominada Síndrome de Loeffler.
REFERENCIAS
1.- Del Giudice P, Desalvador F, Bernard E, Caumes E, vandenbos F, et al. 2002. Lóffler's syndrome and cutaneous larva migrans: a rare association. British J Dermatol 2002; 147: 385- 7
2. Botero D, Restrepo M. Parasitosis Humanas. 3° Ed., Medellín Colombia: Corporación para Investigaciones Biológicas 1998. [ Links ]
3.- Noemí I, Atias A. Eosinofilia y parasitosis. En Atias A. Parasitología Médica. Mediterráneo, Santiago-Chile. 2000. [ Links ]
4.- Fujimura J, Murakami Y, Tsuda A, Chiba T, Migita M, Fukunaga Y. 2001.A neonate with Loeffler syndrome.Journal of Perinatology 2001; 21: 207-8
5.- Hunninghake GW, RichersonHB. Neumonitis por hipersensibilidad y neumonías eosinófilas. En Harrison TR. Principios de Medicina Interna. 15°Ed. McGraw-Hill -Interamericana de España, Madrid- España. 2001 [ Links ]
6.- Chusid MJ. Eosinophilia in childhood. Immunol and Allergy Clinics North America 1999; 19: 327-46 [ Links ]
7.- Rothenberg ME. Eosinophilia N Engl J Med 1998; 338: 1592 [ Links ]
8.- Noemi IH. Eosinofilia y parasitosis. Rev. Chil. Pediatr. 1999; 70: 1-7 [ Links ]
9.- Hotez PJ, Broker S, Bethony JM, Bottazzi ME, Loukas A. Hookworm Infection. N Engl. J Med 2004; 351(8): 799-808 [ Links ]
10.- Yilderan A, Ikinciogullari A. In the light of recent advances: eosinophil, eosinophilia and idiopathic hypereosinophilic syndrome. Turk Haematol 2005; 22(3): 107-16 [ Links ]












 uBio
uBio 

