Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Sociedad Boliviana de Pediatría
versión On-line ISSN 1024-0675
Rev. bol. ped. vol.53 no.3 La Paz 2014
ACTUALIZACIÓN
Accidente cerebrovascular: un manto oscuro en pediatría
Stroke: a dark velum in pediatrics
Drs.: Carlos Benjamin Dabdoub*, Carlos Mercado**, Orlando Jordán***, José Luis Ferrufino*, Elisabeth N. Silveira*, Carlos Dabdoub Arrien*
* Unidad de Neurocirugía Pediátrica. Hospital Universitario Japonés. Santa Cruz de la Sierra, Bolivia.
** Unidad de Neurología Pediátrica. Hospital Universitario Japonés. Santa Cruz de la Sierra, Bolivia.
*** Departamento de Pediatría. Hospital Universitario Japonés. Santa Cruz de la Sierra, Bolivia.
Correspondencia: Dr. Carlos Dabdoub, correo electrónico: carlosdabdoub@hotmail.com
Conflicto de intereses: ninguno que declarar.
Articulo recibido el 8/5/14 y que fue aceptado para su publicación el 23/07/14.
Resumen
El actual arsenal de exámenes de laboratorio y de neuroimagen permite afirmar que las enfermedades cerebrovasculares (ECV) en pediatría, desde la etapa prenatal hasta la adolescencia, ya no constituyen una patología inusual, ni idiopática, ni tampoco benigna. Asimismo, los actuales procedimientos en las terapias intensivas, el uso de fármacos neuroprotectores y antiagregantes plaquetarios o las nuevas técnicas de neurorradiología intervencionista, también han modificado favorablemente la morbimortalidad de estos pacientes. A pesar del impacto de las ECV en la salud pública de los niños, todavía no existen guías o protocolos consensuados para tratar las diversas patologías vasculares en estos grupos. Se presenta una sucinta revisión bibliográfica respecto a su presentación clínica, actual abordaje diagnóstico y terapéutico.
Palabras clave:
Rev Soc Bol Ped 2014; 53 (3): 129-36: Enfermedad cerebrovascular, niños, cardiopatías congénitas, craniectomía descompresiva.
Abstract
The current arsenal of laboratory tests and neuroimaging suggests that pediatric cerebrovascular disease, from prenatal through adolescence, are not an unusual, or idiopathic disease, nor benign pathology. Moreover, the current procedures in intensive care, the use of neuroprotective therapy or antiplatelet drugs, also have changed favorably the morbidity and mortality of these patients. Despite the impact of cerebrovascular diseases on children, guidelines or consensus for treating them in this age group have not been developed yet. In addition, this study encouraged us to make a brief literature review regarding clinical presentation, diagnostic and therapeutic approach.
Key words:
Rev Soc Bol Ped 2014; 53 (3): 129-36: Stroke, child, congenital heart diseases, decompressive craniectomy.
Introducción
La enfermedad cerebrovascular (ECV) o accidente cerebrovascular (ACV) - en contrapartida al término anglosajón stroke o ictus -, es todo trastorno en un área del encéfalo que sufre de forma transitoria o permanente una isquemia o una hemorragia, causadas por el compromiso de uno o más vasos cerebrales1. Si bien se presume que las patologías cerebro vasculares son infrecuentes en niños, hoy con la disponibilidad de nuevos y mejores métodos diagnósticos, más la supervivencia de pacientes con enfermedades antes letales, se han incrementado nuevos casos pediátricos en los últimos años2, estimándose una incidencia anual entre 2.5-3 casos/100.000 niños/año y 13/100.000 niños/año3. La frecuencia de la ECV en pediatría es similar a la de los tumores del sistema nervioso central y en aproximadamente un 50% de los casos, se instala en un niño previamente sano4. Su incidencia anual aumenta con la edad, pasando de 2-3/100.000 en los primeros cinco años a 8/100.000 hasta los 14 años1. Actualmente se encuentra entre las 10 primeras causas de muerte en niños6.
Fullerton y cols, encontraron rangos similares de mortalidad entre los diferentes grupos étnicos, pero comparando con las mujeres, los hombres presentaron mayor porcentaje de mortalidad en los ictus isquémicos (17% vs. 12%; p = 0.002), mas no en cuanto a la hemorragia cerebral o subaracnoidea. En cambio, otras series no demuestran diferencias en cuanto al sexo7,8. Por otro lado, la recurrencia puede alcanzar un 25%9.
Estos datos constituyen una voz de alerta a médicos pediatras para realizar un diagnóstico precoz de estas enfermedades, pues un tratamiento oportuno influye directamente en la morbi-mortalidad de cualquier ECV, aunque a diferencia de lo que ocurre con los mayores, en el niño no es fácil ni frecuente el abordaje diagnóstico y terapéutico precoz de dichos enfermos10. La urgente necesidad de enfocar todos los esfuerzos en la prevención, el diagnóstico temprano y el tratamiento adecuado de una patología, muchas veces subestimada durante la edad pediátrica, exige el trabajo conjunto de un equipo multidisciplinario.
La ECV puede ser isquémico (ECVI), hemorrágico (ECVH) o provocada por trombosis venosa. Existe una incidencia levemente superior de ECVI (1.2/100.000) sobre la ECVH (1.1/100.000), con una relación arterial venosa de 3/1 en niños y de 2/1 en neonatos7. Estudios retrospectivos indican que la mortalidad en la ECVH pediátrica es de casi 25% y la discapacidad moderada o severa puede alcanzar el 42% de los que sobreviven6.
Aunque las malformaciones cardiacas congénitas son una fuente principal de ictus isquémicos en pediatría (15-30%)11, existen otras numerosas causas que pueden provocarlos, muchas de las cuales no suelen presentarse en la vida adulta2 (Cuadro #1). Asimismo, deben diferenciarse la ECV del periodo neonatal de las que suceden en la infancia o adolescencia, pues la incidencia, la etiología y la evolución son diferentes11. Igualmente, algunas veces, un ictus puede ser el primer signo de una enfermedad sistémica subyacente y puede estar asociado a una combinación de múltiples factores de riesgo, tanto genéticos como adquiridos12.
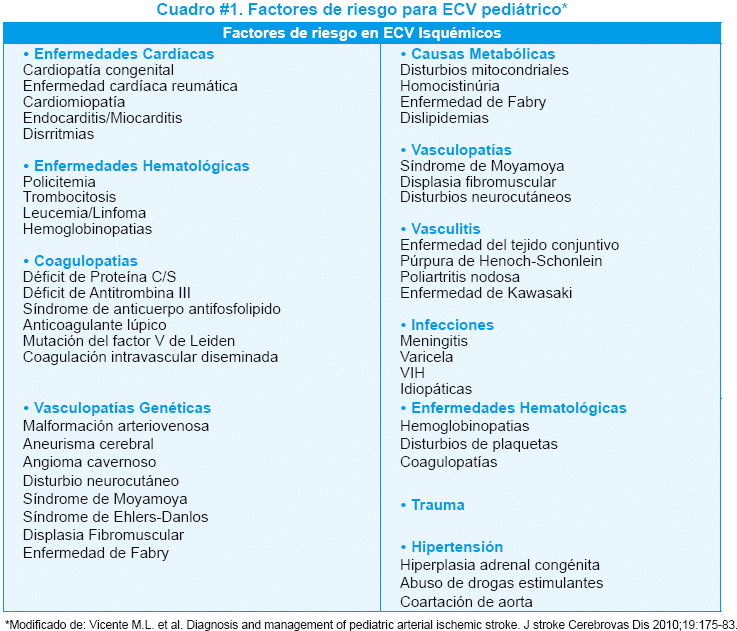
A continuación revisamos la bibliografía sobre esta patología en niños, respecto a su presentación clínica, actual abordaje diagnóstico, proponiendo finalmente algunas pautas sobre su tratamiento.
Ictus neonatal
Este grupo incluye a toda ECV que sucede después de las 20a semana de gestación y antes de los 28 días de vida postnatal, siendo que el periodo perinatal es una de las etapas que presenta mayor riesgo de padecer ECV (diecisiete veces más frecuente que en la edad pediátrica)13. Durante este periodo, suceden un 25% de las ECVI agudos y el 43% de los eventos de trombosis venosa14. De 46 niños estudiados por ECVI, Ranzan y Rotta verificaron un 37% en neonatos9. En este periodo, su prevalencia oscila entre 25-28/100.000 nacidos vivos, menores de 1 mes de vida (7-8/100.000 para ECVH y 18-19/100.000 para ECVI), lo que puede suceder una incidencia de 1/4.000 nacidos vivos por año. El riesgo de recurrencia de un ictus en el periodo neonatal es del 3-5 %, siendo que casi un tercio de los supervivientes tienen un desarrollo normal. La mayoría de los casos se dan en el territorio de la arteria cerebral media (ACM), con predominancia en el hemisferio izquierdo, que podría deberse a un ductus arteriovenoso (émbolo paradojal) o por una ruta más directa, a través de la arteria carótida común izquierda15.
Los principales factores de riesgo asociados con las ECVI perinatal dependientes de la madre, comprenden a mujeres primíparas o con historia de infertilidad, antecedentes de ovario poliquístico y de trombocitopenia, cetoacedosis diabética, enfermedades autoinmunes, deficiencia de proteína S o proteína C y medicación antiepiléptica, entre otras15. Los factores relacionados con el embarazo incluyen: pre eclampsia, exposición a cocaína, hemorragia o desprendimiento placentario, gestación múltiple, etc. La hemorragia intracraneana en prematuros con bajo peso, es otro factor predisponente importante, al igual que la deficiencia de vitamina K, que puede producir hemorragias tardías entre la 2a y 12a semana de vida16.
Además, con alguna frecuencia se observan casos de vasculitis, generalmente a consecuencia de agentes infecciosos (meningitis tuberculosa, encefalopatía postvaricela, micosis o viral, como el virus de Inmunodeficiencia Humana (VIH). En el caso del VIH, Park y cols. sostienen que mientras las lesiones isquémicas son secundarias a daño vascular y trombosis, quizás debido a un estado de hipercoagulabilidad, dado que varios estudios mencionan una mayor frecuencia de anticardiolipina y deficiencia de proteína S, mientras que el ictus hemorrágico sería consecuencia de una diátesis hemorrágica. Asimismo, la presencia de aneurismas fusiformes y panarteritis con oclusión vascular, no son raras de encontrarlas en niños con VIH. En el primer año de infección por el VIH, la incidencia de complicaciones neurológicas es mayor en pediatría que en adultos (9.98% vs 0,3%) (19) y las complicaciones neurológicas en pacientes infectados por el VIH ocurren entre un 40% y 70% de los enfermos seropositivos17-20.
Ictus en la infancia y adolescencia
La incidencia de ECV entre los 30 días de vida y los 18 años es de 2-3/100.000 niños por año, siendo que la tasa de mortalidad oscila entre el 7% y el 28%.
Entre 25% y 50% de las ECVI, la causa es una cardiopatía, siendo las cianogénicas con cortocircuito derecho-izquierdo, las que tienen las tasas más altas de complicación, mientras que la enfermedad de células falciformes es la causa más frecuente de ictus en la raza negra, cuyo riesgo es hasta 400 veces mayor que en niños sin esta patología1,5.
En una serie de 62 ictus infantiles, se observó que 20 de ellos (32%) tenían una cardiopatía de base, siendo que 90% correspondían a enfermedades congénitas, que en su mayoría, eran del tipo complejas. La edad media de presentación fue de 35 meses y los síntomas más comunes fueron las convulsiones, seguidas de la hemiparesia2.
En este periodo, la infección por varicela también puede causar angiopatía cerebral, pudiendo llegar a alcanzar un 30% de los ictus isquémicos entre 6 meses y 10 años de edad. Otras causas de ECV son la arteritis de Takayasu, que causa vasoconstricción, generando trombosis y hemorragia intracraneal secundaria a hipertensión arterial por estenosis de la arteria renal o el Síndrome Moyamoya, que produce múltiples oclusiones a nivel de las arterias cerebrales, observándose en la angiografía cerebral un aspecto de "bocanada de humo". Su mayor incidencia ocurre en los primeros 5 años de edad21.
La ECVH es menos común que la ECVI. Su incidencia es de 1/100.000, aunque entre el 10 y 20% pueden ser asintomáticas durante la infancia. Mayormente se localiza en la región supratentorial, el 10% en la fosa posterior y un 5 a 10% en la línea media. Puede producir hemorragia intraparenquimatosa o subaracnoidea y son múltiples en el 17% de los casos. Entre 22 niños con ECVH, se encontraron una anomalía vascular en 20 (91%) (MAV: 55%, cavernoma: 32% y aneurisma cerebral: 4.5%). Dichas malformaciones suelen presentarse después de la primera década de vida. Otras patologías capaces de producir una ECVH son los trastornos hematológicos (leucemia, trombocitopenia, trastornos de la coagulación y deficiencia de vitamina K) y rara vez, las drogas de uso ilícito1,4,22.
Finalmente, la trombosis venosa, cuyo origen suele ser séptico, tiene una incidencia en la infancia de 0.6/100.000 al año, siendo mayor en el primer año de vida. Por otro lado, la deshidratación grave, las cardiopatías congénitas cianógenas y la leucemia, pueden causar también una trombosis venosa no infecciosa6.
Cuadro clínico y diagnóstico
Después de la encefalopatía hipóxica-isquémica, el ictus isquémico representa la segunda causa más frecuente de convulsiones en el recién nacido a término. En el estudio de Steinlin y cols, el 83% de los neonatos con ECV presentaron convulsiones al inicio del cuadro clínico y Golomb y cols. observaron que aproximadamente el 60% de pacientes con ECV perinatal, presentaban epilepsia a los 6 meses. Otras manifestaciones clínicas son todavía menos específicas16,23-25.
Cuanto menor sea la edad del niño, mayor es la tendencia a presentarse con una encefalopatía y a medida que la edad aumenta, la sintomatología tiende a parecerse más a la del adulto (déficit motor, alteración del nivel de conciencia, hipertensión intracraneana). También, la ECVI puede tener un modo de presentación diferente, según sea por una oclusión arterial por un trombo o por un émbolo. En el primer caso, el tiempo de inicio suele ser más impreciso y menos brusco. Cuando la ECV es de origen embolico, generalmente el cuadro clínico es de aparición brusca. En las trombosis venosas son más frecuentes los signos encefálicos difusos, convulsiones (más en lactantes y preescolares) y signos neurológicos focales26.
La ECV de la circulación anterior predomina sobre la posterior (71% vs 21%), llegando a ser bilateral en el 8%26. La topografía de la ECVI responde en gran medida al territorio vascular comprometido, siendo lo más frecuente el déficit motor y las crisis convulsivas. En una serie de 46 casos, Ranzan y Rotta9 observaron con mayor frecuencia crisis focales (43,5%), hemiparesia (41.3%) y convulsiones generalizadas (10.9%). Generalmente no existe pérdida del conocimiento. En cambio, el ictus hemorrágico suele ser abrupto y casi siempre con alteración de la conciencia, precedida muchas veces por un cuadro de hipertensión endocraneal. Por otro lado, la afectación de la circulación posterior provoca ataxia, vértigo y ceguera cortical, a veces asociada a un compromiso ipsilateral de los pares craneales.
Ante la sospecha de una ECV, se deben investigar antecedentes de cardiopatía, fiebre, infecciones recientes, como la varicela, ingestión de medicamentos, retraso mental, historia familiar de trastornos hematológicos, traumatismo craneoencefálico (TCE) o cervical, porque el trauma puede precipitar un infarto cerebral, sobre todo a nivel de los ganglios de la base y la cápsula interna27.
En cuanto al estudio analítico rutinario, se recomienda un hemograma, gases arteriales y un perfil bioquímico, lipídico y de coagulación, pruebas funcionales de hígado y riñón, además de un examen cardiológico exhaustivo. Otros procedimientos más especializados a realizar posteriormente, (Proteína C y S, Antitrombina III, Factor V de Leiden, homocisteina, electroforesis de hemoglobina, etc.), dependerán de cada caso y de los medios de diagnóstico con que se cuentan.
Con relación a los estudios de neuroimagen, la ecografía transfontanelar es adecuada para valorar la hemorragia intracerebral. La TAC de cráneo suele ser el primer examen que se indica en todo niño con sospecha de ECV. La presencia de múltiples infartos en diferentes áreas es sugestiva de trastornos tromboembólicos, mientras que lesiones multifocales pequeñas, principalmente en la transición sustancia blanca-sustancia gris, sugiere vasculitis28. La resonancia magnética nuclear (RMN) suele ser la técnica de elección, pues identifica con precisión infartos recientes, ayudada por técnicas de difusión-perfusión, FLAIR, etc. Otros estudios adicionales pueden ser la Angio-TAC, la Angio-RMN o la angiografía cerebral selectiva. El EEG sólo tiene valor pronóstico, pues un trazado anormal muchas veces está asociado a una mala evolución8.
Con todo este arsenal de exámenes complementarios, se pueden encontrar uno o más factores etiológicos de las ECV. Algunos autores relatan que en el 50% se constata un factor de riesgo y en el 75% de los casos, más de uno. Varios trabajos también refieren hasta un 25% de casos, donde no se pudo detectar la causa del ictus4-5,21-26.
Tratamiento
El tratamiento basado en la evidencia de la ECV sigue siendo todavía controversial, pues influyen los factores de riesgo, las diferencias que existen de acuerdo a la edad del paciente y los disímiles resultados obtenidos. Todo ello hace más complejo su manejo terapéutico29.
Durante la fase aguda de la ECV habrá que garantizar una buena función cardiorrespiratoria, manteniendo una adecuada presión de perfusión cerebral. Como medidas neuroprotectores habrá que evitar la fiebre y mantener normales la presión arterial y la oxigenación, la glicemia, el balance hidro-electrolítico y ácido-base. La deshidratación y la anemia son factores de riesgo para provocar trastornos vasculares isquémicos, especialmente de carácter trombótico. Deben tratarse las complicaciones como infecciones, convulsiones o la hipertensión endocraneal, no siendo de uso corriente los corticoides en estos casos.
El tratamiento agudo de la ECVI incluye la terapia antitrombolítica (heparina no fraccionada, heparina de bajo peso molecular o warfarina) y los antiplaquetarios (ácido acetil salicílico (AAS) y clopidogrel), mientras que en la anemia falciforme se recomiendan transfusiones sanguíneas30. En el Reino Unido, el AAS se usa como terapia de primera línea en el ictus isquémico agudo con una dosis inicial de 5 mg/kg/día. También se ha demostrado que el clopidogrel es un medicamento seguro en niños con ECVI, cuando hay intolerancia al AAS. La dosis varía de 1-5 mg/kg/día. En etapas secundarias, dependiendo de cada caso, se busca la prevención de nuevos episodios mediante el uso de anticoagulantes o antiplaquetarios, incluyendo la rehabilitación por discapacidad física, deterioro emocional o neuropsicológico. El uso del AAS sigue siendo para algunos el pilar para la prevención a largo plazo del ictus isquémico en niños. En caso de fracaso, se puede considerar la anticoagulación29-33.
Respecto a la trombólisis en la ECVI, las directrices existentes sobre la misma en los adultos, no pueden ser aplicadas de la misma manera en pediatría. Hay relatos de casos aislados que han demostrado la seguridad y su eficacia, así como otras publicaciones con malos resultados. Una revisión reciente de la literatura llevó a la conclusión que la trombólisis no se aconseja en niños fuera de los ensayos clínicos, siendo que en los adolescentes, no existe consenso sobre su uso. Respecto a la utilidad de la trombofilia en ictus con cardiopatía, hay controversias, si bien otros lo recomiendan2,33-36.
Craniectomía descompresiva
Al igual que en los adultos, ciertos niños con ECVI pueden presentar el llamado "infarto cerebral maligno", donde no suele ser efectivo el tratamiento clínico y que en personas mayores, causa la muerte hasta en un 80% de los casos. En estos enfermos puede considerarse como tratamiento de 'segunda línea' la craniectomía descompresiva (CD). Ella puede reducir la mortalidad y mejorar el pronóstico en estos pacientes. Sin embargo, hay poca información respecto a esta conducta en pediatría37,38. Montgomery y cols.39 refieren que de 4 niños sometidos a una CD por presentar un infarto cerebral isquémico severo en la circulación de la arteria cerebral posterior, dos mostraron un déficit funcional mínimo, mientras que los otros 2 evidenciaron algunas limitaciones funcionales motoras. Por su parte, Farooq y cols.38 obtuvieron un excelente resultado en una niña de sólo 19 meses intervenida por un infarto masivo en el territorio de la arteria carótida. Aunque no está claro el momento óptimo para la cirugía y pese a no existir pruebas concluyentes, la CD en las primeras 48 horas parece ser más beneficiosa, si bien Ramasway y cols. sometieron a 4 niños a CD dentro de las 72 horas del ictus, con buena evolución37.
Shah y cols.40 relatan 3 niños con infarto cerebral maligno de la ACM y anisocoria, logrando una buena evolución, después de la CD. Además, estos autores revisaron 26 casos de la literatura, concluyendo que aún con signos de herniación uncal, bajo puntaje preoperatorio en la escala de Glasgow, o cirugías más allá de las 48 horas de ocurrido el ictus, es posible alcanzar un mejor pronóstico.
Smith y cols.41 reunieron 7 pacientes con "infarto maligno" de la ACM y que fueron sometidos a CD. Cinco de ellos tenían una escala de coma de Glasgow menor de 8 (rango 3-9) que fueron intervenidos entre 18 y 291 horas después del ictus. Todos ellos sobrevivieron y la evolución fue satisfactoria. Estos autores concluyen recomendando esta técnica en estos pacientes, independientemente de la etiología, el puntaje mínimo del coma, la participación de múltiples territorios vasculares o el hemisferio dominante.
Aunque la experiencia es limitada, los resultados alcanzados en estos casos quirúrgicos disminuyó la mortalidad y mejoró la evolución, si se compara con el tratamiento médico convencional, lo que alienta a tener en cuenta la CD como una terapia alternativa en niños con edema cerebral refractario al manejo clínico31.
Conclusiones
La ECV en los niños tiene una mortalidad cercana al 10%, siendo una de las diez primeras causas de mortalidad en pediatría. Tres cuartas partes de los sobrevivientes tienen déficits neurológicos a largo plazo23. Sin embargo, todavía no existen guías o protocolos consensuados para tratar las diversas patologías vasculares en estos grupos. Siguen siendo asuntos controversiales la influencia real de ciertos factores de riesgo, la efectividad de la prevención y los tratamientos utilizados en estos pacientes. Según Chabrier y cols42, es importante poder determinar el mecanismo del ictus y la edad de presentación, porque influye mucho la causa y el factor riesgo en el pronóstico, y en consecuencia, en el tratamiento. El porcentaje de recurrencia en el ictus isquémico varía entre un 5% y un 19%43. En cambio, el riesgo de recurrencia después de una hemorragia intracerebral o subaracnoidea es aproximadamente 6%44. En estos casos, dependiendo de la causa y situación clínica del enfermo, el tratamiento podrá ser quirúrgico, endovascular, por radiocirugía o mixto.
Referencias
1. González G, Russi ME, Crosa R. Accidente cerebro-vascular en la infancia y la adolescencia. En: González G, Arroyo HA, eds. Accidente cerebrovascular en la infancia y la adolescencia. Buenos Aires: Editorial Journal; 2011.p.1-14. [ Links ]
2. Huidobro-Fernández B, Tolín-Hernani MM, Vázquez-López M, Martín Del Valle F, de Castro-De Castro P. Ictus arteriales isquémicos en niños con cardiopatías. Rev Neurol 2009;49:234-9. [ Links ]
3. Gabis LV, Yangala R, Lenn NJ. Time lag to diagnosis of stroke in children. Pediatrics 2002;110:924-8. [ Links ]
4. Jordan LC, Hillis AE. Hemorrhagic stroke in children. Pediatr Neurol 2007;36:73-80. [ Links ]
5. Arroyo H, Tamer I. Enfermedad cerebrovascular en la infancia y la adolescencia. Accidente isquémico cerebral. Rev Neurol 2002;34:133-44. [ Links ]
6. Lynch JK, Hirtz DG, De Veber G, Nelson KB. Report of the National Institute of Neurological Disorders and Stroke workshop on perinatal and childhood stroke. Pediatrics 2002;109:116-23. [ Links ]
7. Fullerton HJ, Wu YW, Zhao S, Johnston SC. Risk of stroke in children: ethnic and gender disparities. Neurology 2003;22:189-94. [ Links ]
8. Matta AP, Galvão KR, Oliveira BS. Cerebrovascular disorders in childhood: etiology, clinical presentation, and neuroimaging findings in a case series study. Arq Neuropsiquiatr 2006;64:181-85. [ Links ]
9. Ranzan J, Rotta NT. Ischemic stroke in children. Arq Neuropsiquiatr 2004;62:618-25. [ Links ]
10. Suárez Rodríguez A, Robles García, B. Infarto cerebral en el niño. Necesidad de prevención. Bol Pediatr 2003;43:281-3. [ Links ]
11. Kirkham FJ, Hogan AM. Risk factors for arterial ischemic stroke in childhood.CNS Spectr 2004;9:451-64. [ Links ]
12. Barreirinho S, Ferro A, Santos M, Costa El, Pinto-Basto J, Sousa A, Sequeiros J, Maciel P, Barbot C, Barbot J. Inherited and acquired risk factors and their combined effects in pediatric stroke. Pediatr Neurol 2003;28:134-8. [ Links ]
13. Cardo Jalón E, Clar MJ. Accidente cerebrovascular fetal y neonatal. En: González G, Arroyo HA, eds. Accidente cerebrovascular en la infancia y la adolescencia. Buenos Aires: Editorial Journal. 2011.p.235-52. [ Links ]
14. DeVeber G. Stroke and the childs brain: an overview of epidemiology, syndromes and risk factors. Curr Opin Neurol 2002;15:133-8. [ Links ]
15. Gippini Requeijo I, Virseda de Antonio A, Hernández Sánchez A, Villó Sirerol N, Cristóbal García I. Trombosis de la arteria cerebral media en un neonato afectado de déficit de proteína C. Prog Obstet Ginecol 2010;53:106-11. [ Links ]
16. Benders M, Groenendaal, F. Uiterwaal C, De Vries LS. Perinatal arterial stroke in the preterm infant. Semin Perinatol 2008;32:344-9. [ Links ]
17. Park YD, Belman AL, Kim TS, Kure K, Llena JF, Lantos G, Bernstein L, Dickson DW. Stroke in pediatric acquired immunodeficiency syndrome. Ann Neurol 1990;28:303-11. [ Links ]
18. Shah SS, Zimmerman RA, Rorke LB, Vezina LG. Cerebrovascular complications of HIV in children. Am J Neuroradiol 1996:17:1913-7. [ Links ]
19. Tardieu M, Le Chenadec J, Persoz A, MeyerL, Blanche S, Mayaux M. HIV-1 related encephalopathy in infants compared with children and adults. French Pediatric HIV Infection Study and the Seroco Group. Neurology 2000;54:1089-95. [ Links ]
20. Costa Gomes B, Nunes J, Pinto J, Gouveia P, Pais RP. Neuroimagem na Infecção Vírus da Imunodeficiência Humana. Acta Med Port 2012;25:7-12. [ Links ]
21. Kuroda S, Houkin K. Moyamoya disease: current concepts and future perspectives. Lancet Neurol. 2008;7:1056-66. [ Links ]
22. Beslow LA, Licht DJ, Smith SE, Storm PB, Heuer GG, Zimmerman RA, Feiler AM, Kasner SE, Ichord RN, Jordan LC. Predictors of outcome in childhood intracerebral hemorrhage: a prospective consecutive cohort study. Stroke. 2010;41:313-8. [ Links ]
23. Steinlin M, Pfister I, Pavlovic J, Everts R, Boltshauser E, Capone Mori A, Gubser Mercati D, Hänggeli CA, Keller E, Luetschg J, Marcoz J, Ramelli GP, Roulet Perez E, Schmitt-Mechelke T, Weissert M. The first three years of the Swiss Neuropaediatric Stroke Registry (SNPSR): apopulationbased study of incidence, symptoms and risk factors. Neuropediatrics 2005;36:90-7. [ Links ]
24. Golomb MR, Garg BP, Carvalho KS, Johnson CS, Williams LS. Perinatal stroke and the risk of developing childhood epilepsy. J Pediatr 2007;151:409-13. [ Links ]
25. Laugesaar R, Kolk A, Tomberg T, Metsvaht T, Lintrop M, Varendi H, et al. Acutely and retrospectively diagnosed perinatal stroke: a population-based study. Stroke 2007;38:2234-40. [ Links ]
26. Sofronas M, Ichord RN, Fullerton HJ, Lynch JK, Massicotte MP, Willan AR, deVeber G. Pediatric stroke initiatives and preliminary studies: What is known and what is needed? Pediatr Neurol 2006;34:439-45. [ Links ]
27. Shaffer L, Rich PM, Pohl KR, Ganesan V. Can mild head injury cause ischaemic stroke? Arch Dis Child 2003;88:267-9. [ Links ]
28. Gadian DG, Calamante F, Kirkham FJ, Bynevelt M, Johnson CL, Porter DA, et al. Diffusion and perfusion magnetic resonance imaging in childhood stroke. J Child Neurol 2000;15:279-83. [ Links ]
29. Kirton A. Tratamiento del accidente cerebrovascular isquémico. En: González G, Arroyo HA, eds. Accidente cerebrovascular en la infancia y la adolescencia. Buenos Aires: Editorial Journal; 2011;311-51. [ Links ]
30. Beslow LA, Jordan LC. Pediatric Stroke: The Importance of Cerebral Arteriopathy and Vascular Malformations. Childs Nerv Syst 2010;26:1263-73. [ Links ]
31. Pediatric Stroke Working Group. Stroke in Childhood: Clinical Guidelines for Diagnosis, Management and Rehabilitation. Londres: Royal Collegue of Physicians of London, 2004. [ Links ]
32. Soman T, Rafay MF, Hune S, Allen A, Mac Gregor D, de Veber G. The risk and safety of clopidogrel in pediatric arterial ischemic stroke. Stroke 2006;37:1120-2. [ Links ]
3 3. Simma B, Höliner I, Luetschg J. Therapy in pediatric stroke. Eur J Pediatr 2013; 172:867-75. [ Links ]
34. Janjua N, Nasar A, Lynch JK, Qureshi AI. Thrombolysis for ischemic stroke in children: data from the natiowide in patient simple. Stroke 2007;38:1850-5. [ Links ]
35. Arnold M, Steinlin M, Baumann A, Nedeltchev K, Remonda L, Moser SJ, et al. Thrombolysis in childhood stroke: report of 2 cases and review of the literature. Stroke 2009;40:801-7. [ Links ]
36. Haywood S, Liesner R, Pindora S, Ganesgan V. Thrombophilia and first arterial ischaemic stroke: a systematic review. Arch Dis Child 2005;90:402-5. [ Links ]
37. Ramaswamy V, Mehta V, Bauman M, Richer L, Massicotte P, Yager JY. Decompressive hemicraniectomy in children with severe ischemic stroke and life-threatening cerebral edema. J Child Neurol 2008;23:889-94. [ Links ]
38. Farooq MU, Abbed KM, Fletcher JJ. Decompressive hemicraniectomy in a 19-month-old female after malignant cerebral infarction. Pediatr Neurosurg 2009;45:146-50. [ Links ]
39. Montgomery AK, Maixner WJ, Wallace D, Wray A, Mackay MT Decompressive craniectomy in childhood posterior circulation stroke: a case series and review of the literature. Pediatr Neurol 2012;47:193-7. [ Links ]
40. Shah S, Murthy SB, Whitehead WE, Jea A, Nassif LM. Decompressive Hemicraniectomy in Pediatric Patients with Malignant Middle Cerebral Artery Infarction: Case Series and Review of the Literature. World Neurosurgery 2013;80:126-33. [ Links ]
41. Smith SE, Kirkham FJ, Deveber G, Millman G, Dirks PB, Wirrell E, Telfeian AE, Sykes K, Barlow K, Ichord R. Outcome following decompressive craniectomy for malignant middle cerebral artery infarction in children. Dev Med Child Neurol 2011;53:29-33. [ Links ]
42. Chabrier S, Husson B, Lasjaunias, P, Landrieu R Tardieu M. Stroke in chilhood: outcome and recurrence risk by mechanism in 59 patients. J Child Neurol 2000;15:290-4. [ Links ]
43. Buompadre MC, Arroyo HA. Accidente cerebro-vascular isquémico de la arteria cerebral media. En: González G, Arroyo HA, eds. Accidente cerebrovascular en la infancia y la adolescencia. Buenos Aires: Editorial Journal; 2011.p.78. [ Links ]
44. Lynch JK, Han CJ. Pediatric stroke: what do we know and what do we need to know?. Semin Neurol 2005;25:410-23. [ Links ]














