Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Revista de la Sociedad Boliviana de Pediatría
versión On-line ISSN 1024-0675
Rev. bol. ped. v.52 n.1 La Paz 2013
ACTUALIZACION
Coqueluche en niños
Pertussis in childhood
Dr.: Héctor Mejía Salas*
* Pediatra. Magister en Epidemiología Clínica. Unidad de Emergencias. Hospital del Niño "Dr. Ovidio Aliaga Uría"
Correspondencia: Dr. Héctor Mejía Salas: hmejia44@hotmail.com
Conflicto de intereses: Ninguno que declarar
Antecedentes
La coqueluche o tos ferina es una enfermedad respiratoria producida por Bordetella pertussis, afecta a cualquier grupo etario produciendo el clásico síndrome clínico que varía en intensidad dependiendo del estado inmunológico y la edad del paciente. Otras especies de Bordetella que pueden causar enfermedad en humanos son B. bronchiseptica, B. holmessi y B. parapertussis, esta última produce una enfermedad parecida a la coqueluche pero más leve, pues no produce la toxina. Algunos gérmenes como el Mycoplasma pneumoniae, Chlamydia pneumoniae, virus sincitial respiratorio y adenovirus pueden producir tos y clínica similar a la coqueluche, por lo cual algunos la denominan síndrome coqueluchoide1.
La coqueluche es una enfermedad altamente contagiosa, se transmite por las gotas de saliva que son eliminadas al toser, se calcula que un caso primario podría transmitir la enfermedad a 17 casos secundarios, pero en última instancia esto está determinado por la inmunidad del caso primario y los expuestos1,2.
Epidemiologia
La coqueluche continúa siendo una importante causa de morbilidad y mortalidad, se estima que cada año en el mundo se registran 50 millones de casos produciendo unas 300.000 defunciones. La mayor tasa de letalidad se observa entre niños menores de 6 meses (hasta 4%). De acuerdo al Centro para control de enfermedades y prevención de Estados Unidos (CDC), 50% de los niños menores de 1 año con coqueluche requieren internación, de estos 50% desarrollará neumonía y 1 % de ellos tiene riesgo de morir por complicaciones. En Latinoamérica es un importante problema de salud pública pues a pesar de las tasas altas de vacunación se reportan 15.000 a 30.000 casos anualmente2.
Desde el 2012 existe una tasa creciente de casos entre países latinoamericanos, Bolivia no ha estado exenta a este problema y en enero del 2013 el PAI Nacional informó de casos confirmados por reacción en cadena de polimerasa (PCR) en la ciudad de Sucre, por lo cual ha trabajado en un plan de contención de esta enfermedad3.
La enfermedad no es exclusiva de los niños, afecta a cualquier edad, incluidos los recién nacidos. Los niños con escasa inmunidad o ninguna vacuna son expuestos a la enfermedad principalmente por los miembros jóvenes de su familia (madres jóvenes y adolescentes) en quienes la enfermedad solo puede presentarse como una tos prolongada sin la clínica clásica.
La vigilancia epidemiológica de coqueluche en muchos países se basa en reportes de notificación clínica y de laboratorio; esto produce dificultad al comparar tasas ya que las definiciones clínicas de casos pueden variar.
Algunas explicaciones a la aparición de brotes a pesar de buenas coberturas de vacunación son: la duración de la protección e inmunidad seguida a la vacunación o infección es decreciente en el tiempo; existen personas con vacunación incompleta; polimorfismo del germen; adultos y adolescentes como fuentes y reservorios de infección o existe un mejor diagnóstico y reporte de casos4.
Presentación clínica
La enfermedad es polimórfica en su presentación, puede producir desde manifestaciones de rinitis hasta tos inespecífica, lo cual hace su diagnóstico clínico más difícil.
La presentación clásica describe 3 fases, que se observan sobre todo en niños no inmunizados, quienes presentan los cuadros más graves4,5:
Fase catarral: dura aproximadamente 1 a 2 semanas, incluye síntomas no específicos, es decir fiebre leve, tos y rinorrea simulando un resfriado común. Esta es la fase de mayor contagiosidad y donde menos puede diferenciarse de otros cuadros respiratorios altos.
Fase paroxística: dura 2 a 6 semanas, se caracteriza por un empeoramiento de la tos que se presentan en accesos de 5 a 10 intercurrencias, seguidas por un estridor durante la inspiración (gallo inspiratorio), que finalmente puede terminar en vómito. Esta triada clásica puede acompañarse de cianosis, lagrimeo y agotamiento del paciente. Los niños menores de 6 meses tienen una presentación atípica presentando solo tos y periodos de apnea, sin la presencia del "gallo inspiratorio".
Fase de convalecencia: dura 1 a 2 semanas, en esta disminuyen gradualmente los accesos de tos.
En adolescentes y adultos no se observan las 3 fases descritas anteriormente, el cuadro se presenta más bien como una tos persistente indistinguible de otros cuadros respiratorios, un estudio demostró sin embargo que la naturaleza paroxística de la tos y la emesis post tos son predictores de coqueluche6.
Es importante considerar la definición epidemiológica de caso, especialmente cuando se tienen casos esporádicos o endémicos, esto incrementa la sensibilidad y especificidad para la captura de casos que luego serán confirmados por laboratorio.
Definición de caso clínico, tos de por lo menos 2 semanas de duración con uno de los siguientes: accesos de tos paroxística, gallo inspiratorio o vómito post acceso de tos7.
Caso probable, caso que reúne la definición clínica, pero no está confirmado por laboratorio y no está ligado epidemiológicamente a otro caso confirmado.
Caso confirmado, Caso con tos de cualquier duración con cultivo positivo para B. pertussis; que reúne los criterios clínicos y está confirmado por PCR ó que reúne la definición clínica y está ligado epidemiológicamente a un caso confirmado por cultivo o PCR.
Las definiciones anteriores son importantes para realizar la vigilancia epidemiológica en caso de brotes epidémicos.
Diagnóstico
La coqueluche puede ser diagnosticada por clínica, pero la presentación clínica en adolescentes y adultos puede ser solo tos inespecífica prolongada, lo cual hace perder sensibilidad en el diagnóstico. Por otro lado las infecciones por B pertussis y B. parapertussis no se pueden distinguir clínicamente por lo cual requieren confirmación con exámenes de laboratorio2.
El aislamiento por cultivo de B. pertussis de hisopado o aspirado nasofaríngeo es el "estándar de oro" para el diagnóstico, lamentablemente la sensibilidad de este método es del 12 a 60%, con una mejor recuperación de la bacteria solo en las 2 primeras semanas de enfermedad (cuando la coqueluche no puede distinguirse de otras infecciones respiratorias), luego de ese tiempo la recuperación de la bacteria es baja. Por otro lado el tiempo entre la toma de muestra y el aislamiento puede tardar por lo menos 5 días, es decir cuando un esquema de tratamiento está finalizando1,2.
La PCR actualmente está reemplazando al cultivo porque es rápida y tiene una sensibilidad de 70 a 99%, con una especificidad de 86 a 96%. Permite detectar la bacteria incluso después de las 2 primeras semanas de enfermedad (hasta la mitad de la fase paroxística), puede ser positiva incluso cuando el paciente recibió antibióticos por lo menos 7 días. Sin embargo es importante mencionar que las pruebas deben ser estandarizadas en los diferentes laboratorios, algunos "primers" pueden no diferenciar B. pertussis de la B. parapertussis, por lo cual es importante indagar este dato2.
La leucocitosis con linfocitosis absoluta pueden ser hallazgos de infección por B. pertussis, se dice que el grado de leucocitosis correlaciona con la gravedad de la enfermedad.
Tratamiento
La B. pertussis es sensible a una gran variedad de antibióticos, es importante remarcar que la principal indicación del tratamiento es la interrupción de la cadena de transmisión eliminando la contagiosidad del paciente después de 5 a 7 días de tratamiento. Los pacientes que reciben tratamiento en la fase paroxística modifican muy poco la evolución del cuadro clínico.
Según varios ensayos clínicos los antimicrobianos preferidos son los mácrolidos de nueva generación ya que producen menos reacciones adversas y tienen mejor adherencia que la eritromicina (30% de efectos indeseables gastrointestinales), este último además no debe ser administrado en menores de un mes debido a su asociación con la hipertrofia de píloro8-10. Ver cuadro #1

Una revisión de medicina basada en evidencia del Cochrane demostró que el cotrimoxazol es efectivo en esquemas inclusive de 7 días de tratamiento por lo cual se convierte también en una alternativa válida de tratamiento11.
Habiéndose generado una alarma epidemiológica de un probable brote de coqueluche en la ciudad de Sucre, el Ministerio de Salud y Deportes a través del PAI Nacional, junto a la Sociedad Boliviana de Pediatría definió el siguiente esquema terapéutico considerando aspectos epidemiológicos, costos de medicamentos y sobre todo evitar el uso indiscriminado de antimicrobianos3: Ver figura #1
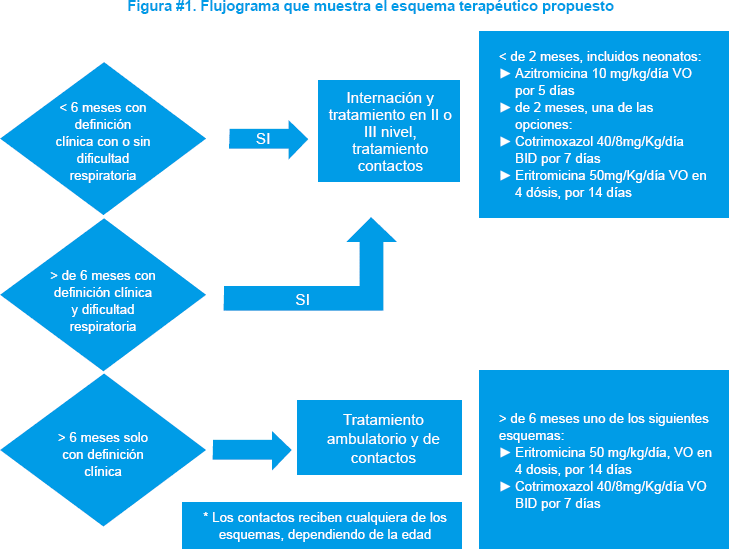
El uso de corticoides, salbutamol, difenhidramina o inmunoglobulinas no han demostrado efectividad en reducir o controlar los síntomas de la enfermedad, por lo cual no están recomendados.
Los menores de 6 meses generalmente deben ser internados para asistir los eventos de apnea, bradicardia e hipoxia. Se debe prestar especial atención a las necesidades oxígeno, aspiración de secreciones, alimentación e hidratación.
Sin duda alguna la mejor forma de prevención de la enfermedad es la vacunación universal de la serie completa (2 - 4 y 6 meses, más refuerzos a los 18 meses y 4 años). Algunos países optaron por aplicar dosis de refuerzo en adolescentes, debido a que la inmunidad creada por la vacuna disminuye en el tiempo; es decir adultos y adolescentes vacunados en la infancia son susceptibles, tienen enfermedad más leve pero se convierten en importantes reservorios y fuentes de transmisión a niños pequeños.
Una cohorte de más de 400.000 niños con 5 dosis de DPTa demostró que a partir del año de la última dosis comienza a incrementar el riesgo de contraer coqueluche, siendo esta máxima a los 6 años, por lo cual la recomendación del refuerzo a los 10 a 11 años debe ser revisada. La anterior investigación demuestra que la inmunización para coqueluche es decreciente en el tiempo12. Sin embargo la finalidad última es contar con coberturas de vacunación por encima de 90% de manera que los lactantes menores que son los que cursan con enfermedad grave estén protegidos.
En casos de brotes epidémicos existen estrategias como el de la vacunación abreviada que implica colocar la primera dosis a las 6 semanas de vida y las subsiguientes a las 10 y 14 semanas. Este esquema no incrementa el número de reacciones adversas en lactantes.
Otras estrategias implican vacunar a mujeres por encima de 20 semanas de gestación y adolescentes del entorno familiar de manera que se disminuye el riesgo de enfermedad en lactantes pequeños, sobre todo neonatos; esta situación es denominada "estrategia capullo".
Respecto a los contactos del caso índice, estos deben recibir profilaxis antimicrobiana con los mismos esquemas usados en el tratamiento, sin importar el estado vacunal. Se considera "contacto" a toda persona que estuvo en relación con el caso índice por lo menos una hora y/o en contacto con secreciones orales o nasales de pacientes.
Referencias
1. Heininger U. Pertussis. What the pediatric infectious disease specialist should know. Pediatr Infect Dis J 2012;31:78-9. [ Links ]
2. Snyder J, Fisher D. Pertussis in childhood. Ped in Rev 2012;33:412-20. [ Links ]
3. Plan de acción para el control de brote de coqueluche en Bolivia. PAI Nacional, Ministerio de Salud y Deportes, 2013
4. Wood N, McIntyre P. Pertussis: review of epidemiology, diagnosis, management and prevention. Paediatric Respiratory Reviews 2010;9:201-12. [ Links ]
5. Tozzi AE, Rava L, Ciofi degli Atti ML, Salmaso S. Clinical presentation of pertussis in unvaccinated and vaccinated chlidren in the first six years of life. Pediatrics 2003; 112:1069-75. [ Links ]
6. Hewlett EL, Edwards KM. Pertussis-not just for kids. N Engl J Med 2005;352:1215-22. [ Links ]
7. Center for Disease control And Prevention. Chapter 10: Pertussis. In VPD surveillance manual, 5th edition´2011. p.1-11.
8. Langley JM, Halperin SA, Boucher FD, Smith B. Azithromycin is as effective as and better tolerated than erythromycin estolate for the treatment of pertussis. Pediatrics 2004;114:96e-101e. [ Links ]
9. Center for Disease control And Prevention. Recommendend antimicrobial agents for the treatment and postexposure prophlylaxis of pertussis. 2005 CDC guidelines. MMWR 2005;54 (RR14):1-16. [ Links ]
10. Sabella C. Pertussis (whooping cough). In McInerny TK, Adam HM, Campbell DE, Kamat DM, Kelleher KJ, editors. American Academy of Pediatrics Text-book of Pediatric Care. Elk Grove Village, Illinois, 2009.p.2419-24. [ Links ]
11. Altunaiji SM, Kukuruzovic RH, Curtis NC, Massie J. Antibiotics for whooping cough (pertussis). Evid Based Child Health 2012;3:893-956. [ Links ]
12. Liko J, Zell E, Martin S, Messonnier NE, Clark TA, Tartof SY, Lewis M, et al. Waning immunity to pertussis following 5 doses of DTaP. Pediatrics 2013;131:1047-52. [ Links ]














