Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de la Sociedad Boliviana de Pediatría
On-line version ISSN 1024-0675
Rev. bol. ped. vol.49 no.2 La Paz 2010
CASO CLINICO
Infección por Mycoplasma neumoniae complicada con neumonía necrotizante
Mycoplasma pneumoniae infection complicated by necrotizing pneumonia
Drs.: Pablo Strauch Cevallos*, Polec Cardona Materna*, Nieves Quispe Condori*, Jorge Salazar Fuentes**
* Médico Interno. Caja Petrolera de Salud. La Paz
** Pediatra Intensivista. Caja Petrolera de Salud. La Paz
Articulo recibido el 15/5/10 y fue aprobado para publicar 20/6/10.
Resumen:
La Neumonía producida por Mycoplasma pneumoniae es una patología normalmente benigna y auto limitada, sin embargo existe un porcentaje de casos que cursan con complicaciones respiratorias severas. Presentamos el caso de una niña de 5 años de edad con neumonía necrotizante por Mycoplasma Pneumonía y que necesitó atención en la Unidad de Cuidados Intensivos Pediátricos.
Palabras claves:
Rev Soc Bol Ped 2010; 49 (2): 89-93 Mycoplasma pneumoniae, neumonía necrotizante, neumatocele.
Abstract:
The pneumonía caused by Mycoplasma pneumoniae is a usually benign and self-limiting condition. However there are a percentage of cases tends to produce severe respiratory complications. We present the case of a girl of 5 years of age with necrotizing pneumonía by Mycoplasma pneumoniae, and needed attention in the Intensive Care Unit.
Key words:
Rev Soc Bol Ped 2010; 49 (2): 89-93: Mycoplasma pneumoniae, necrotizing pneumonía, pneumatocele.
Introducción
La neumonía adquirida en la comunidad (NAC) es la primera causa de mortalidad infantil en los países en vías de desarrollo.
La neumonía por Mycoplasma pneumoniae es una infección normalmente auto limitada que afecta mayormente a la niños de edad pre escolar y escolar, es poco común que las infecciones por Mycoplasma concluyan con severas secuelas, actualmente se informa mayor incidencia de casos en niños menores de 5 años, en los cuáles se observan mayores complicaciones.
Se presenta caso de una niña de 5 años con el diagnóstico de Neumonía por Mycoplasma pneumoniae que posteriormente evolucionó hacia una neumonía necrotizante. Esta publicación resalta el curso de una neumonía por Mycoplasma pneumoniae en niños.
Caso clínico
Paciente femenino de 5 años de edad que se hospitaliza por presentar un cuadro clínico de una semana de evolución, caracterizado por: alzas térmicas no cuantificadas, tratadas con Ibuprofeno que mejora temporalmente por dos días y luego reaparece la fiebre y se añade tos no productiva, taquipnea y malestar general. Al examen físico se observa paciente en mal estado general, febril, hipoactiva, álgida, piel y mucosas deshidratadas y pálidas. El examen neumológico resalta: taquipnea, sonido mate a la percusión en ambos tercios inferiores del tórax con vibraciones vocales y murmullo vesicular disminuido; también se auscultaron estertores crepitantes y sibilancias en ambos hemitórax.
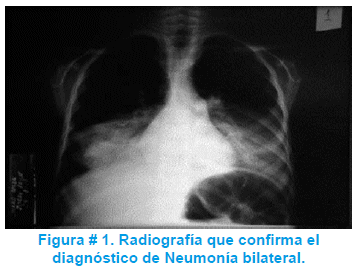
Los estudios complementarios a su ingreso destacan: hemograma con 8400 glóbulos blancos, 93.3% de neutrofilos y PCR elevada. Radiografía de tórax con imágenes de relleno alveolar en ambas bases pulmonares e infiltrado intersticial y broncograma aéreo en base derecha (figura # 1).
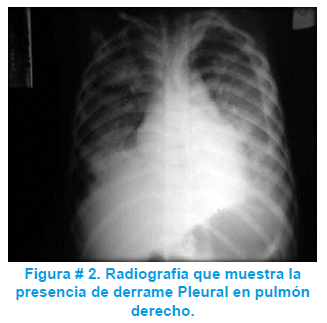
Se inicio tratamiento con cefotaxima y cloxacilina. A las 48 hrs continúa con datos de respuesta inflamatoria sistémica y datos dificultad respiratoria y en la radiografía de control se observa un derramen pleural izquierdo (figura # 2).
Se realizó toracocentesis obteniéndose un líquido amarillo opalescente, con pH 8, densidad 1015, glucosa: 69.7 mg/dL, proteínas: 3.2 mg/dL, LDH 1.805 U/L, leucocitos 18.7 x 103 (neutrofilos 95%, linfocitos 4%, monocitos 1%). Se envío muestra a cultivo, el cual fue reportado como negativo. Se agregó al tratamiento: claritromicina, presumiendo que el agente etiológico es M. pneumoniae. 48 horas después presenta datos de insuficiencia respiratoria, ingresa a cuidados intensivos (UTI) y requiere asistencia mecánica respiratoria (índice PaO2/fiO2: 58). Durante su internación en UTI, presenta nuevo derrame pleural con neumotorax en hemitórax derecho, por lo que se realiza una nueva toracocentesis evacuatoria y sello de agua. El líquido pleural obtenido es enviado a laboratorio para su estudio; el informe muestra líquido amarillo, límpido, pH 8, glucosa: 64mg/dl, proteínas: 4.3g/dL (exudado), LDH: 1.038U/L, sin presencia de coágulos, hematíes: 1-2 por campo, leucocitos: 1-3 por campo.
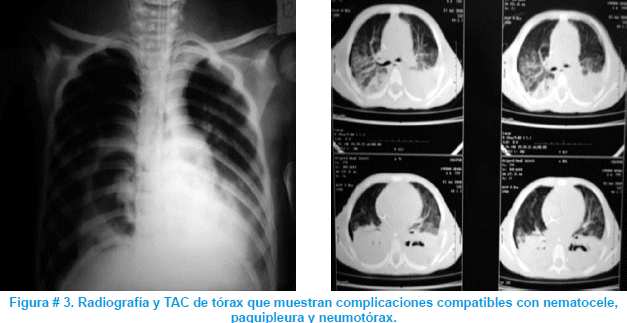
A los 10 días de ingresada a la UTI, se solicita una nueva radiografía de tórax que muestra una lesión localizada en región pericárdica derecha, compatible con neumatocele y persistencia de neumotorax laminar; se opta realizar tomografía axial computarizada (TAC) de tórax donde de igual forma se observa neumotorax derecho, lesiones compatibles con neumatocele, pleuritis derecha con adherencias, paquipleura derecha, ver figura # 3.
Al mismo tiempo se toma una segunda muestra para serología de Mycoplama pneumoniae que es IgM positivo, confirmando el diagnóstico. El cultivo muestra crecimiento de Enterococcus spp, sensible a ampicilina, teicoplanina y vancomicina.
Durante su estancia en UTI la evolución fue lenta y una vez estabilizada la paciente se indica pasar a terapia intermedia, posteriormente es llevada a sala de pediatría indicándose completar el tratamiento con claritromicina. La evolución clínica fue satisfactoria y sin complicaciones hasta el día de su egreso y aún se mantiene en observación por bula residual.
Discusión
Las neumonías necrozantes en niños son raras, los agentes etiológicos aislados con más frecuencia se han ampliado a Streptococcus pneumoniae, Haemophilus influenzae tipo B, Streptococcus pyogenes y algunos casos descritos en la literatura debidos a Mycoplasma pneumoniae.1-3
El mecanismo por el cual se produce la necrosis pulmonar está relacionado con la oclusión trombótica de capilares alveolares asociado con inflamación adyacente lo que da como resultado isquemia y necrosis del parénquima pulmonar.1
La infección por M. pneumoniae puede ser asintomática en hasta 20% de los casos o puede afectar la vía aérea superior y/o inferior. Las manifestaciones clínicas se desarrollan gradualmente, en un período de varios días, inicialmente con síntomas de la vía aérea superior, como odinofagia y/o disfonía, que luego progresan a la vía aérea inferior, agregándose tos.1,4-5
El cuadro clínico se acompaña de cefalea, malestar general y fiebre, manifestándose más frecuentemente como cuadros tipo faringitis y/o bronquitis. En menos del 10% de los casos el cuadro evoluciona a una NAC. En general, las manifestaciones clínicas son inespecíficas y no permiten distinguir la infección por M. pneumoniae de la producida por otros agentes etiológicos, incluso virales. La sintomatología puede persistir por semanas o meses.1-5
Las manifestaciones clínicas varían según la edad del paciente. Se ha descrito que en menores de 5 años habitualmente predominan síntomas respiratorios altos y sibilancias, aumentando la prevalencia de NAC en el grupo entre 5 y 15 años.2-5
Para la detección de M. pneumoniae existen múltiples métodos. El cultivo se puede realizar a partir de muestras de secreción faríngea, pero es difícil de realizar debido a los altos requerimientos nutritivos del M. pneumoniae. Su sensibilidad no supera el 60%, pero tiene la ventaja de ser 100% específico. El tiempo de incubación depende en gran parte del inoculo inicial y varía entre 4 días a varias semanas.6-8
El método más utilizado actualmente para el diagnóstico de infección por M. pneumoniae en pediatría es la serología. La IgM aparece a los 7-9 días de iniciada la infección, presentando un pico a la 4-6 semanas y luego inicia su descenso a partir de los 4-6 meses. La sensibilidad de la detección de IgM varía entre 42-67% para la muestra en fase aguda y entre 75-100% para las muestras de fase aguda y crónica combinadas; la especificidad varía entre 92-98% y 89-98%, respectivamente. Las alteraciones de laboratorio en la infección por M. pneumoniae son inespecíficas, y no permiten distinguirla de la producida por otros microorganismos.6-8
Nuevas pruebas diagnosticas se desarrollaron para detectar la presencia de este germen, pues como en el caso presentado el diagnostico inicial no fue posible de realizar, estos incluyen: Reacción de polimerasa de doble cadena (sensibilidad de 92% y especificidad de 98%) (26), detección de antígenos (Ag-EIA).6-8
En relación a la radiografía de tórax se describió la presencia de infiltrados reticulares difusos, siendo infrecuentes los focos de condensación y los derrames pleurales significativos. Predomina el compromiso de lóbulos inferiores y hasta 20% de los casos pueden mostrar compromiso bilateral. Las alteraciones en la radiografía de tórax pueden persistir por semanas.6-8
La infección por M. pneumoniae es muchas veces autolimitada sin tratamiento la fiebre, cefalea y compromiso del estado general se resuelven en aproximadamente 10 días, con persistencia de tos, que se resuelve más lentamente.1-6
El inicio temprano del tratamiento disminuye el riesgo de alteraciones posteriores de la capacidad de difusión pulmonar. A pesar de esto, el tratamiento antibiótico no disminuye el riesgo de contagio a otras personas ya que se ha documentado persistencia de transmisión a contactos familiares de pacientes con infección por M. pneumoniae a pesar de haber recibido un tratamiento antibiótico adecuado.6-9
El M. pneumoniae es susceptible a antibióticos que interfieren con la síntesis de proteínas o ADN, como tetraciclinas, macrólidos y quinolonas. De estos últimos, sólo pueden utilizarse macrólidos en forma segura en niños, debido a los posibles efectos adversos asociados al uso de tetraciclinas y quinolonas en niños pequeños. Se prefiere el uso de macrólidos nuevos, como claritromicina y azitromicina, por sobre la eritromicina, debido a que son más fáciles de administrar y a su mejor tolerancia.6-9
La recomendación actual de la Academia Americana de Pediatría es el uso de macrólidos como tratamiento de primera línea en la NAC por M. pneumoniae en niños menores de 8 años, se puede utilizar eritromicina (20-50 mg/kg/día por 10-14 días), Claritromicina (15 mg/kg/día por 7 días) o azitromicina (10 mg/kg por un día, seguido de 5 mg/kg/día completando un total de 5 días). La duración del tratamiento puede prolongarse dependiendo de la severidad de la enfermedad.
La infección por M. pneumoniae puede complicarse con una neumonía necrotizante, como el caso que presentamos y estar relacionado con una elevada mortalidad si no son diagnosticados y tratados oportunamente en unidades de cuidados intensivos.10,11
Referencias
1. Ubeda M, Murcia J. Protocolo de neumonía adquirida en la comunidad, puesta al día. Rev Pediatr Aten Primaria 2008; 10;S 19-28. [ Links ]
2. Salas A. Infección por mycoplasma pneumoniae en niños hospitalizados por neumonía. Rev Soc Bol Ped 2007;46:163-70. [ Links ]
3. Waites K. New Concepts of mycoplasma pneumoniae infections in children. Pediatr Pulmonol 200336:267-78. [ Links ]
4. Ferwerda A, Mol H, De Groot R. Respiratory tract infections by mycoplasma pneumoniae in children: a review of diagnostic and therapeutic measures. Eur J Pediatr 2001;160:483-91. [ Links ]
5. Palma C, Martínez MA, Salinas M, Rojas P. Portación faríngea de mycoplasma pneumoniae en niños chilenos. Rev Chil Infect 2005;22:247-50. [ Links ]
6. Principi N, Esposito S. Emerging role of mycoplasma pneumoniae and chlamydia pneumoniae in paediatric respiratory-tract infections. Lancet Infect Dis 2001; 1:334-44. [ Links ]
7. John S, Ramanathan J, Swischuk L. Spectrum of clinical and radiographic findingsin pediatrie mycoplasma pneumonia. Radiographics 2001;21:121-31. [ Links ]
8. Paúl M, Vega-Briceño L, Potin M, Ferrés M, Pulgar D, García C, Holmgren L, Sánchez I, Características clínicas de la enfermedad respiratoria causada por mycoplasma pneumoniae en niños hospitalizados. Rev Chil Infect 2009;26:343-9. [ Links ]
9. Yu J, Yoo Y, Kim D, Kang H, Koh Y, Distributions of antibody titers to mycoplasma pneumoniae in korean children in 2000-2003. J Korean Med Sci 2005;20:542-7. [ Links ]
10. Wang R, Wang Sy Hsieh K, Chiou Y, Huang I, Cheng M, Chiou C, Necrotizing pneumonitis caused by mycoplasma pneumoniae in pediatric patients. Report of five cases and review of literature. Pediatr Infect Dis J 2004;23:189-96. [ Links ]
11. Chiu C, Chjang L, Chen T, Mycoplasma pneumoniae infection complicated by necrotizing pneumonitis with massive pleural effusion. Eur J Pediatr 2006; 165:275-7. [ Links ]














