Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Revista de la Sociedad Boliviana de Pediatría
versión On-line ISSN 1024-0675
Rev. bol. ped. v.46 n.1 La Paz 2007
EDUCACION MEDICA CONTINUA
Treatment of “shigellosis”
Dr. Hector Mejia Salas, M.Sc.*
* Pediatra Magíster en Epidemiología Clínica. Consultor de Salud UNICEF Bolivia
Hospital del Niño Ovidio Aliaga U. La Paz Bolivia. hmejia@unicef.org-hmejia44@hotmail.com
Antecedentes
La Shigella es una bacteria aeróbica Gram negativa que no fermenta la lactosa. Se considera la primera causa de disentería en nuestro país al igual que en todos los países subdesarrollados. Existen 4 especies que causan enfermedad gastrointestinal: S. dysenteriae (serogrupo A), S. flexneri (serogrupo B), S. boydii (serogrupo C) y S. sonnei (serogrupo D). La S. flexneri es la principal causa de shigellosis endémica en los países subdesarrollados. La S. dysenteriae es la que produce una potente citotoxina (toxina shiga), causa una enfermedad más severa, prolongada y fatal. Al mismo tiempo la resistencia antimicrobiana es más frecuente con esta especie1.
Se calcula que estos gérmenes pueden producir alrededor de 164 millones de episodios, de los cuales 163 millones ocurrirían en países subdesarrollados. Este germen es caracterizado porque pequeñas cantidades de inóculo son capaces de producir enfermedad; es así que en voluntarios adultos inclusive 10 bacterias produjeron enfermedad.
La ruta fecal-oral es la forma principal de transmisión a través de la ingestión de alimentos o agua contaminada, siendo los niños de 1 a 4 años de edad los más afectados. Los síntomas se presentan en forma abrupta después de 2 a 4 días de incubación con presencia de fiebre elevada, toxicidad, anorexia, náusea, vómitos, calambres abdominales y diarrea. Inicialmente la diarrea implica la aparición de deposiciones líquidas abundantes (afectación de intestino delgado), seguido de deposiciones mucosanguinolentas frecuentes de pequeño volumen, asociada a pujo y tenesmo (compromiso de intestino grueso). Más del 50% de casos es posible que no progresen a una disentería1,2.
Casi un tercio de niños puede llegar a presentar manifestaciones neurológicas como convulsiones, desorientación y letargia. Estas en el pasado se atribuyeron solo a la producción de una neurotoxina, actualmente se atribuyen a varias causas como la simple presencia de fiebre, hipoglucemia y edema cerebral debido a hiponatremia; pues se vio que las bacterias aisladas de pacientes con convulsiones no producían neurotoxina. De cualquier forma su presencia incrementa el riesgo de muerte: en un estudio se observó un 23% más de muertes en pacientes con manifestaciones neurológicas3.
Aunque la acción patógena de shigella se circunscribe a la mucosa colónica y su capacidad de invadirla, se ha visto que dependiendo de la virulencia y la respuesta del huésped pueden producirse ocasionalmente septicemias principalmente en pacientes desnutridos e infectados por S. dysenteriae. También se han reportando infecciones urogenitales, específicamente vulvovaginitis con presencia de flujo y sangrado. Otras complicaciones de la shigellosis son: alteraciones metabólicas, sepsis, megacolon tóxico, perforación intestinal, síndrome urémico hemolítico y prolapso rectal4.
Si bien el rotavirus es la causa más frecuente de diarrea en niños, las diarreas disentéricas producidas por shigella pueden ser causa de un 15% de muertes, por lo cual su tratamiento antimicrobiano es importante, para acortar el periodo de enfermedad y el tiempo de eliminación del patógeno. Pero se debe asegurar un tratamiento de bajo costo y con buena adherencia5.
La mayoría de las diarreas son autolimitadas y por lo tanto solo deben ser manejadas con una adecuada terapia de rehidratación oral, un pequeño porcentaje de infecciones por bacterias o protozoos se beneficia de la terapia antimicrobiana (ver cuadro # 1).
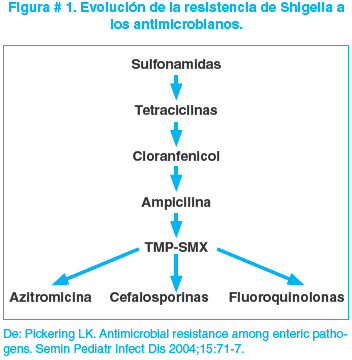
Lamentablemente el uso de antibióticos en las diarreas ha sido generalizado, justificando su uso por el solo hecho de la presencia de fiebre, “apariencia tóxica del niño”, exámenes de laboratorio incongruentes, presión de los padres para acortar el período de enfermedad. Esto ha generado una creciente multiresistencia antimicrobiana de la Shigella spp (no solo a antibióticos de un mismo grupo si no a muchos) en el tiempo. (Figura # 1).
El Instituto Nacional de Laboratorios en Salud (INLASA) reporta una resistencia de la Shigella al cotrimoxazol cercana al 50%.
Los mecanismos de resistencia de la shigella son los siguientes:
- Producción de enzimas que inactivan los antibióticos, con enzimas como las B-lactamasas que clivan la estructura del anillo de B-lactamasa de los antibióticos B-lactámicos, desactivando antibióticos como las cefalosporinas. Existen B-lactamasas de espectro ampliado que pueden generar a todas las penicilinas incluidas las cefalosporinas de tercera generación (ceftazidima, cefotaxima y ceftriaxona) y el aztreonam. Otra enzima que inactiva los aminoglucósidos es la acetiltransferasa que se adhiere a la parte externa del antibiótico, impidiendo que este se ligue apropiadamente al ribosoma y no pueda interrumpir la síntesis proteíca.
- Reducción de la concentración intracelular del antibiótico para este cometido las bacterias producen membranas proteicas que sacan los antibióticos de la célula y mantienen concentraciones bajas de este. Afecta principalmente la acción de antibióticos como los macrólidos, tetraciclinas y fluoroquinolonas. Otra forma de disminuir la concentración en la célula es alterar la permeabilidad de la membrana (penicilinas, macrólidos y fluroquinolonas).
- Alteración del sitio blanco del antibiótico, de esta manera el antibiótico no puede unirse apropiadamente. Las fl uoroquinolonas interactúan con la ADN girasa y la topoisomerasa IV previniendo la replicación y transcripción del ADN la resistencia se confiere por mutación de los genes que codifican la girasa y la topoisomerasa.
- Eliminación del sitio blanco, con la producción de menos enzima o enzimas alternativas como cuando se genera resistencia al cotrimoxazol6,7.
Todos los casos de disentería o shigellosis deben ser tratados con antimicrobianos, pero sin olvidar la terapia de rehidratación oral y el uso de zinc. Este último en un ensayo clínico demostró que incrementa la seroconversión de anticuerpos antishigella1,4,8.
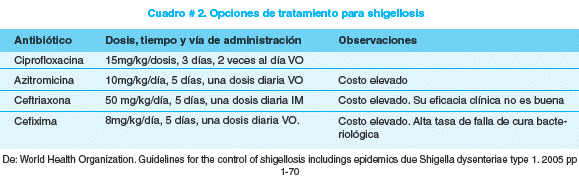
La elección del antimicrobiano debe estar en base a los patrones de sensibilidad de shigella locales. Lamentablemente la resistencia a ampicilina, cotrimoxazol y ácido nalidíxico se ha diseminado, dejando muy pocas alternativas costo efectivas (ver cuadro # 2).
Actualmente la ciprofloxacina se convierte en el antimicrobiano de primera elección para shigellosis, a continuación se muestran algunas investigaciones que demuestran su eficacia clínica:
El grupo multicéntrico para el estudio de disentería de Zimbabwe, Bangladesh y Sud África (ZIMBASA) condujo un ensayo clínico, aleatorizado y a doble ciego en niños de 1 a 12 años con shigellosis por S. dysenteriae tipo 1, comparando un curso de 3 contra 5 días de tratamiento con ciprofl oxacina VO a 15mg/Kg dos veces al día. Los resultados de cura clínica y bacteriológica fueron iguales con ambos esquemas. Se informó de dolor articular en 8 pacientes (4 en ambos grupos), pero en ningún caso se comprobó artropatía debido al antibiótico en un seguimiento de 14 días después del tratamiento9.
Leibovitz, en un ensayo clínico aleatorizado y a doble ciego en niños de 6 meses a 10 años con diarrea invasiva por diferentes gérmenes (Shigella, Salmonella, Campylobacter), comparó 3 días de tratamiento con ciprofloxacina oral 10mg/kg dos veces al día contra ceftriaxona IM 50mg/kg una vez al día. Con ambas opciones encontró buena cura clínica y bacteriológica. No encontró reacciones adversas severas como artropatía, después de 3 a 4 semanas de seguimiento. Una crítica a esta investigación es que fue patrocinada por la Bayer, por lo cual tiene conflicto de intereses10.
Martin y cols., condujeron un ensayo clínico aleatorizado a doble ciego, comparando cefixima 8mg/kg/ día en una dosis oral en un esquema de 2 contra 5 días de tratamiento. Existió una mejoría de síntomas al tercer día con ambos tratamientos, pero con una recaída de más del 20% en ambos grupos, además una falla bacteriológica (cultivos positivos al día 7) de 55% en grupo de 2 días y de 14% en el grupo de 5 días. Se comenta que la falla bacteriológica es alta, lo cual no es deseable como tratamiento en epidemias donde los gérmenes se diseminan fácilmente11.
Basualdo y cols. en el Paraguay en un ensayo clínico, aleatorizado no cegado, compararon un curso de 5 días de azitromicina de 12 mg/ka/dosis el primer día seguido de 6mg/kg/dosis los siguientes 4 días, contra 6mg/kg/dosis de cefixima en niños de 6 meses a 5 años con disentería por shigella. Se encontró una mejor cura clínica y bacteriológica con la azitromicina, mostrando una vez más una importante tasa de falla bacteriológica con cefixima12.
Zamir y cols. en Israel condujo un estudio aleatorizado en pacientes adultos con diarrea infecciosa comparando dosis únicas de fl uoroquinolonas (levofloxacina y ciprofloxacina) contra 5 días de tratamiento, demostró un acortamiento de síntomas y la efectividad de dosis únicas, con lo cual también demuestra la costo-efectividad de esta modalidad de tratamiento13.
La OMS en sus guías de manejo de la shigellosis publicadas en el 2005, recomienda a las fluoroquinolonas como la droga de elección por las siguientes razones5:
- Alta resistencia al cotrimoxazol y otras drogas.
- El ácido nalidíxico (aprobada por la FDA en niños) no es una buena opción porque produce resistencia más rápida y cruzada con las fluoroquinolonas y paradójicamente tiene más efectos artropáticos que la ciprofloxacina, además el costo es mayor al de las fluoroquinolonas.
- El uso de otras drogas como los aminoglucósidos, nitrofuranos que muestran sensibilidad in vitro no está indicado debido a su pobre penetración a mucosa intestinal.
- Otras opciones efectivas como la azitromicina no son posibles debido a su elevado costo.
- Las cefalosporinas de tercera generación como la cefixima, fuera de su costo elevado, tienen una alta tasa de falla de cura bacteriológica con posibilidad de recaída.
- La toxicidad de fluoroquinolonas reportada en animales, es poco probable en niños tratados con un esquema corto (3 días)
La Academia Americana de Pediatría en septiembre de 2006 publica una revisión sobre el uso de fluoroquinolonas en niños, donde recomienda el uso de estas como tratamiento de segunda elección ante casos de shigellosis multiresistentes. Respecto a la potencial toxicidad de estas, existe una revisión donde se realiza una crítica a las investigaciones donde se le atribuía una elevada producción de artropatías en niños, similar a la encontrada en animales jóvenes. Las mencionadas investigaciones eran retrospectivas y en muchos casos no aleatorizadas, lo cual desde el punto de vista de medicina basada en evidencia le quita jerarquía. Un estudio aleatorizado a doble ciego, prospectivo, usando ciprofloxacina contra ceftriaxona en niños con shigellosis demostró un 1% de manifestaciones articulares, reversibles al suspender el fármaco14,15,16.
Actualmente al parecer las opciones de tratamiento de shigellosis no son muchas; sin embargo es importante remarcar que existe un alto riesgo de generar resistencia a ciprofloxacina no solo limitado a gérmenes enterales, si no ampliado inclusive a neumococo de la comunidad, si es que no existe un uso racional, controlado y limitado solo en diarreas disentéricas. Actualmente a través del AIEPI-Nut en Bolivia basados en los conocimientos de resistencia locales y las normas de la OMS se recomienda el uso de ciprofloxacina en dos dosis diarias por tres días en casos de disentería. Con fines operativos la definición de caso de disentería es la presencia de sangre visible en las heces. Aunque sabemos que casi la mitad de los casos de shigellosis pueden cursar sin disentería, una medida de control puede ser recomendar ciprofloxacina estrictamente solo en niños con presencia de sangre visible en heces y datos clínicos de shigellosis.
Referencias
1. Ashkenazi S. Shigella infections in children: new insights. Semin Pediatr Infect Dis 2004;15:246-52. [ Links ]
2. Cheng Ac,Mc Donald JR,Thielman NM.Infectious diarrhea in developed and developing countries. J Clin Gastroenterol 2005;39:757-73. [ Links ]
3. Khan WA, Dhar U, Salam MA, Griffi ths JK, Rand W Bennish ML. Central nervous manifestations of childhood shigellosis: prevalence, risk factors, and outcome. Pediatrics 1999; 103:e18. [ Links ]
4. Elliot EJ. Acute gastroenteritis in children.BMJ 2007:334:35-40. [ Links ]
5. World Health Organization. Guidelines for the control of shigellosis includings epidemics due Shigella dysenteriae type 1. 2005 pp 1-70. [ Links ]
6. Brueggemann AB. Antibiotic resistence mechanisms among pediatric respiratory and enteric pathogens. A current update. Pediatr Infect Dis J 2006;25:969-73. [ Links ]
7. Pickering LK. Antimicrobial resistance among enteric pathogens. Semin Pediatr Infect Dis 2004;15:71-7. [ Links ]
8. Rahman MJ, Sarker P, Roy SK, Ahmad SM, Chisti J, Azim T, et al. Effects of zinc supplementation as adjunct therapy on the systemic immune responses in shigellosis. Am J Clin Nutr 2005;81:495-502. [ Links ]
9. The Zimbabwe, Bangladesh, South Africa (ZIMBASA) Dysentery Study Group. Multicenter, randomized, double blinded clinical trial of short course versus standard course oral ciprofl oxacin for Shigella dysenteriae type 1 dysentery in children. Pediatr Infect Dis J 2002;21:1136-41. [ Links ]
10. Leibovitz E, Janco J, Piglansky L, et al. Oral ciprofl oxacin vs. intramuscular ceftriaxone as empiric treatment of acute invasive diarrhea in children. Pediatr Infect Dis J 2000;19:1060-7. [ Links ]
11. Martin JM, Pitetti R, Maffei F, Tritt J, Smail K, Wald ER. Treatment of shigellosis with cefi xime: two day vs. five days. Pediatr Infect Dis J 2000:19:522-6. [ Links ]
12. Basualdo W, Arbo A. Randomized comparison of azithromycin versus cefi xime for treatment of shigellosis in children. Pediatr Infect Dis J 2003;22:374-7. [ Links ]
13. Zamir D, Weiler Z, Kogan E, Ben-Valid E, Hay E, Reiblat T, et al. Single-dosis quinolone treatment in acute gastroenteritis. J Clin Gastroenterol 2006;40:186-90. [ Links ]
14. Committee on infectious diseases. The use of systemic fluoroquinolones. Pediatrics 2006;118:1287-92 [ Links ]
15. Leivobitz E. The use of fluoroquinolones in children. Curr Opin Pediatr 2006;18:64-70. [ Links ]
16. Gendrel D,Chalumeau M,Moulin F, Raymond J. Fluoroquinolones in paediatrics: a risk for the patient o for the community?. Lancet Infect Dis 2003;3:537-46 [ Links ]