Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Sociedad Boliviana de Pediatría
versión On-line ISSN 1024-0675
Rev. bol. ped. v.45 n.3 La Paz ago. 2006
CASO CLINICO
Juvenile idiopathic arthritis, variety systemic arthritis. A case report
Drs.: Emilio Navalón Ramon*, Esperanza Martínez Ruiz**, Paloma Muñoz Jaramillo***
*Médico especialista en Medicina Familiar y Comunitaria. Hospital Lluís Alcanyís. Valencia, España.
**Médico especialista en Dermatología. Hospital Lluís Alcanyís. Valencia, España.
***Médico especialista en Pediatría. Hospital Lluís Alcanyís. Valencia, España.
Artículo recibido 14/10/06, fue aprobado para publicación 20/11/06
Resumen
La artritis idiopática juvenil es una artritis de etiología desconocida que se inicia antes de cumplir los 16 años y que persiste durante más de 6 semanas. La variedad sistémica de la artritis idiopática juvenil asocia a la artritis fiebre y una de las siguientes características clínicas: exantema eritematoso evanescente; adenopatías generalizadas; hepatomegalia y/o esplenomegalia y serositis.
Presentamos el caso de un niño de 8 años afecto de artritis en 3 articulaciones, fiebre y exantema evanescente, que fue diagnosticado de artritis idiopática juvenil en su variedad artritis sistémica.
Palabras claves: Rev Soc Bol Ped 2006; 45 (3): 163-5 Artritis idiopática juvenil, pediatría.
Abstract
The juvenile idiopathic arthritis is an arthritis of unknown etiology that begins before the 16th birthday and that prevails for at least 6 weeks. The systemic subtype (systemic arthritis) of the juvenile idiopathic arthritis is associated with arthritis, fever, and one or more of the following clinic features: evanescent erythematous rash; generalized lymph node enlargement; hepatomegaly and/or splenomegaly and serositis.
We report a case of an 8-year-old male child suffering from arthritis in 3 joints, fever and evanescent rash, who was diagnosed of systemic arthritis (juvenile idiopathic arthritis’ subtype).
Key words: Rev Soc Bol Ped 2006; 45 (3): 163-5 Juvenile idiopathic artritis, pediatrics.
Introducción
La artritis idiopática juvenil (AIJ) es una enfermedad crónica de la infancia caracterizada por la presencia de artritis en una o más articulaciones, en un paciente menor de 16 años, una vez excluida cualquier otra causa de artritis y por un periodo superior a seis semanas. Es la artropatía crónica más frecuente en la infancia1 y la que causa mayor grado de invalidez2.
La International League of Associations for Rheumatology, en una reunión en 2001, definió la clasificación de la AIJ en una serie de categorías homogéneas y excluyentes entre sí3: artritis sistémica, oligoartritis (que puede ser extendida o persistente), poliartritis con factor reumatoide positivo, poliartritis con factor reumatoide negativo, artritis psoriásica, artritis asociada a entesitis y artritis no diferenciada.
La artritis sistémica es aquélla que ocurre en una o más articulaciones, precedida o acompañada de fiebre de al menos dos semanas de duración en forma de picos febriles y que asocia una o más de las siguientes manifestaciones clínicas:
1) Exantema eritematoso evanescente.
2) Aumento de tamaño generalizado de ganglios linfáticos.
3) Hepatomegalia y/o esplenomegalia.
4) Serositis.
Presentamos el caso de un varón de 8 años de edad que es ingresado para estudio tras presentar clínica de 30 días de evolución consistente en dolor, tumefacción y limitación de la movilidad en muñeca izquierda, tobillo izquierdo y codo derecho que posteriormente agregó fiebre en picos de hasta 39,6ºC y exantema de color asalmonado generalizado coincidiendo con los picos febriles. Sus antecedentes personales patológicos no revestían interés clínico. El embarazo fue controlado, normal y el parto fue eutócico. El peso al nacimiento fue de 3120 g. Recibió lactancia materna durante 12 meses y su desarrollo psicomotor fue normal.
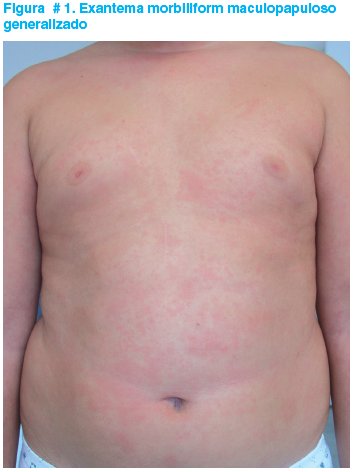
En la exploración se observó un peso de 38,1 kg, talla de 130,5 cm, frecuencia cardíaca de 100 pulsaciones por minuto y frecuencia respiratoria de 20 respiraciones por minuto. La temperatura rectal era de 39,4ºC y la tensión arterial de 105/60mmHg. Presentaba un estado general aceptable y en el resto de la exploración destacaba la faringe hiperémica, un exantema maculopapuloso generalizado, de tipo morbiliforme, mínimamente pruriginoso (figura #1) y tumefacción y signos infl amatorios: dolor, tumefacción y movilidad limitada en muñeca izquierda, tobillo izquierdo y codo derecho. No se hallaron adenopatías ni visceromegalias.
El hemograma mostró una leucocitosis de 17,700x109/L, con neutrofilia(87%). El estudio de la coagulación y la bioquímica básica fueron normales. La proteína C reactiva (PCR) era de 452mg/dL. La velocidad de sedimentación globular (VSG) fue elevada (120mm). El factor reumatoide (7UI/mL) y el antígeno HLA-B27 fueron negativos. La radiografía de tórax, la ecografía abdominal, el electrocardiograma, la ecocardiografía, el frotis faríngeo, la morfología de la sangre periférica y el estudio citológico de la médula ósea resultaron normales. También se practicaron estudios serológicos de hepatitis B, hepatitis C, toxoplasmosis, brucelosis, citomegalovirus, virus cocksackie y borreliosis, que en todos los casos resultaron negativos. Los hemocultivos, el coprocultivo, el estudio del líquido cefalorraquídeo, el urocultivo y el estudio de anticuerpos antinucleares tampoco mostraron hallazgos significativos.
Durante la estancia hospitalaria mantuvo el estado general, apareciendo únicamente una ligera astenia. Persistió la fiebre moderada en picos y no contínua; el exantema macular generalizado, aunque variable en cuanto a distribución y extensión y las artritis. Ante la presencia de fiebre, exantema y artritis, se llegó al diagnóstico de artritis idiopática juvenil en su forma sistémica. Se inició tratamiento con naproxeno (250mg c/12h) por vía oral. Ante la evolución favorable, se dió de alta tras 14 días de hospitalización, siendo controlado en consulta externa.
Aunque la artritis idiopática juvenil siempre ha supuesto un reto diagnóstico para el clínico, el caso presentado es una artritis idiopática juvenil, variedad artritis sistémica, pues cumple todos los criterios diagnósticos de la misma y no presenta ninguno de los criterios de exclusión, que en este caso son los siguientes: a) psoriasis o historia de psoriasis en el paciente o en un familiar de primer grado; b) artritis en un varón HLA-B27 positivo tras cumplir seis años de edad; c) espondilits anquilosante, artritis asociada a entesitis, sacroileítis con enfermedad inflamatoria intestinal, síndrome de Reiter o uveítis anterior aguda o historia de una de estas enfermedades en un pariente de primer grado; y d) presencia de factor reumatoide IgM al menos en dos ocasiones con un intervalo entre ambas determinaciones de al menos tres meses.
La causa de la enfermedad es desconocida. Ésta se manifiesta en niños con una predisposición genética, sobre los que actuarían factores ambientales y también se ha estudiado su relación con los virus: influenza, rubéola, parvovirus B19, Epstein-Barr; Escherichia coli y factores inmunológicos4-6.
Sobre la incidencia anual de la enfermedad, ésta difiere dependiendo de los diferentes estudios y zonas geográficas objeto de los mismos, entre un 4 y un 10,9 por 100000 niños7,8,9.
Clínicamente, la variedad sistémica de la artritis idiopática juvenil se caracteriza por accesos de fiebre alta refractaria a los antipiréticos habituales, acompañados a menudo por una erupción cutánea de color asalmonado, evanescente y que aumenta con la fiebre. El exantema es pruriginoso en un 25% de los casos. Otros síntomas incluyen dolores musculares, hepatomegalia, esplenomegalia, adenopatías, así como pericarditis, pleuritis o peritonitis. La artritis, habitualmente poliarticular, puede presentarse al inicio de la enfermedad o aparecer más adelante. Suele presentarse con un entumecimiento matutino que mejora a medida que transcurre el día; cualquier articulación puede verse afectada.
La enfermedad puede afectar a niños de cualquier edad. Aproximadamente la mitad de los pacientes con esta forma de AIJ se caracterizan por los síntomas sistémicos; estos pacientes tienden a tener el mejor pronóstico a largo plazo. En la otra mitad, los síntomas sistémicos tienden a desaparecer con el tiempo, mientras que la afectación de las articulaciones va siendo más importante. En una minoría de pacientes, los síntomas sistémicos persisten junto con la artritis. La AIJ sistémica representa menos del 10% de los todos los casos de AIJ y no existe un claro predominio de sexos.
Analíticamente hay un aumento notable de los reactantes de fase aguda: VSG y PCR. Habitualmente se halla leucocitosis y trombocitosis y puede aparecer una ligera anemia. Son de utilidad en el diagnóstico la radiología convencional, la ecografía, la tomografía axial computarizada, la gammagrafía y la resonancia magnética, aunque el de AIJ es un diagnóstico fundamentalmente de exclusión. Las patologías que con más frecuencia se deben descartar son la artritis infecciosa, enfermedad de Lyme, mononucleosis infecciosa, salmonelosis, fiebre reumática, leucemias, linfomas, dermatomiositis y lupus eritematoso sistémico.
No hay tratamiento definitivo para la AIJ. El objetivo del tratamiento es permitir que el niño haga una vida normal y prevenir el daño articular o de otros órganos mientras la enfermedad entra en remisión espontánea. Como tratamiento farmacológico se usan antiinflamatorios no esteroideos (los más usados son el naproxeno, el ibuprofeno y el tolmetino), glucocorticoides sistémicos e intraarticulares, sales de oro, D-penicilamina, metotrexato, sulfasalazina, hidroxicloroquina, inmunosupresores (ciclosporina A, azatioprina) y fármacos como el factor de necrosis tumoral (TNF-α), infliximab o etanercept. También la cirugía ortopédica tiene un papel importante en el tratamiento de la AIJ. Están en estudio nuevos tratamientos con anakinra, interferón β-1a, interferón γ y rituximab.10-12
Referencias
1. Olson JC. Juvenile idiopathic arthritis: an update. WMJ 2003; 102: 45-50. [ Links ]
2. Packham JC, Hall MC. Long-term follow-up of 246 adults with juvenile idiopathic arthritis: functional outcome. Rheumatology (Oxford) 2002; 41: 1428-35. [ Links ]
3. Petty RE, Southwood TR, Manners P, Baum J, Glass DN, Goldenberg J, et al. International League of Associations for Rheumatology Classification oj Juvenile Idiopathic Arthritis:Second Revision, Edmonton, 2001. J Rheumatol 2004; 31:390-2. [ Links ]
4. Bosma TJ, Etherington J, O’Shea S, Corbett K, Cottam F, Holt L, et al. Rubella virus and chronic joint disease: is there an association? J Clin Microbiol 1998; 36: 3524-6.
5. Young NS, Brown KE. Parvovirus B19. N Engl J Med 2004; 350: 586-97. [ Links ]
6. Cassidy JT, Petty RS. Immunodeficiences and rheumatic diseases. En: Cassidy JT, Petty RS, eds. Textbook of Pediatric Rheumatology. Filadelfia: WB Saunders; 1995.p. 466-86. [ Links ]
7. Denardo BA, Tucker LB, Miller LC, Szer IS, Schaller JG. Demography of a regional pediatric rheumatology patient population. Affiliated Children’s Arthritis Center of New England. J Rheumatol 1994; 21: 1553-61.
8. Gare BA, Fasth A. Epidemiology of juvenile chronic arthritis in southwestern Sweden: a 5-year prospective population study. Pediatrics 1992; 90: 950-8. [ Links ]
9. Huemer C, Huemer M, Dorner T, Falger J, Schacherl H, Bernecker M, et al. Incidence of pediatric rheumatic diseases in a regional population in Austria. J Rheumatol 2001; 28:2116-9. [ Links ]
10. Cimaz R. Actualización en reumatología pediátrica. An Pediatr (Barc) 2005; 63: 293-8. [ Links ]
11. Gerloni V, Pontikaki I, Gattinara M, Desiati F, Lupi E, Lurati A, et al. Efficacy of repeated intravenous infusions of an antitumor necrosis factor alpha monoclonal antibody, infl iximab, in persistently active, refractory juvenile idiopathic arthritis:results of an open-label prospective study. Arthritis Rheum 2005; 52: 548-53. [ Links ]
12. Lovell DJ, Giannini ED, Reiff A, Cawkwell G, Silverman ED, Nocton JJ, et al. Etanercept in children with polyarticular juvenile rheumatoid arthritis. Pediatric Rheumatology Collaborative Study Group. N Engl J Med 2000; 342:763-9 [ Links ]