Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Sociedad Boliviana de Pediatría
versión On-line ISSN 1024-0675
Rev. bol. ped. v.45 n.3 La Paz ago. 2006
ARTICULO ORIGINAL
Detección de ambliopía en niños de 3 a 6 años en el “Hospital del Niño Dr. Ovidio Aliaga Uría”
Amblyopia detected in children aged 3-6 years
Drs.: Viviana Salazar Cuba*, Alexia Romanelli Zuazo**
* Médico Pediatra – Planificadora del Hospital del Niño “Dr. Ovidio Aliaga Uría” La Paz, Bolivia.
** Oftalmóloga – Especialista en Estrabismo - Instituto Nacional de Oftalmología La Paz, Bolivia.
Artículo recibido el 18/10/06, fue aprobado para publicación 20/11/06
Resumen
La visión es una función sensorial evolutiva que se inicia al nacimiento para completar su crecimiento y desarrollo alrededor de los seis años de edad, y ambliopía es la disminución de la agudeza visual unilateral o bilateral después de la corrección óptica.
El diagnóstico de ambliopía se establece cunado la agudeza visual uni o bilateral es igual o menor a 20/50 en niños de 3 años y de 20/40 en niños de 4 a 6 años de edad, obtenida con la mejor corrección.
Este estudio prospectivo de corte transversal fue realizado en el servicio de consulta externa del “Hospital del Niño Dr. Ovidio Aliaga Uría” durante el año 2000, incluyendo 146 niños entre tres a seis años que acudieron a este servicio para consulta externa.
Palabras clave: Ambliopía, agudeza visual, oftalmología pediátrica
Abstract
Vision is a sensitive function who develops since birth and it is completed by 6 years old. Ambliopy means a diminished visual disorder wich could be unilateral or bilateral and presented after optical correction. The diagnosis is stablished when visual capacity is minor than 20/50 in children less than 3 years old and 20/40 in children 4 to 6 years old obtained after the best correction.
This research is prospective, transversal and it was realized in “El Hospital del Niño” offices during 2000. The sample included 146 children between three to six years old who attended to the hospital.
Key words: Ambliopy, visual performance, pediatric ophtalmology.
Introducción
La visión es una función sensorial evolutiva que se inicia desde el nacimiento para completar su crecimiento y desarrollo alrededor de los seis años de edad. Es importante hacer una detección temprana y tratar de inmediato los trastornos oculares en niños para evitar que sufran un daño visual de por vida. El iniciar la evaluación visual a partir del nacimiento ha sido respaldado por la Academia Americana de Pediatría, la Asociación Americana de Oftalmología y Estrabismo Pediátricos y la Academia Americana de Oftalmología. El examen de la vista deberá iniciarse a partir del nacimiento y continuar durante las visitas de rutina al médico. La medición de la agudeza visual deberá realizarse a la edad más temprana posible que sea práctica (por lo general, aproximadamente a los 3 años de edad)1-2.
Debido a que los niños no se quejan de dificultades visuales, la medición de la exactitud visual (evaluación de la vista) es una parte importante de una atención ocular pediátrica completa, que deberá iniciar a la edad de 3 años. Para lograr una prueba lo más exacta posible, los procedimientos para la evaluación de la vista varían de acuerdo a la edad y para niños de 3 a 5 años son3:
Cuadro # 1. Lineamientos de la evaluación ocular*
2. Evaluación ocular (ver cuadro # 1)
3. Inspección externa de los ojos y párpados
4. Evaluación del movimiento ocular
5. Examen de la pupila
6. Examen del reflejo rojo
7. Medición de la agudeza visual de acuerdo a la edad del niño
8. Intento en oftalmoscopía
Para un desarrollo visual normal el cerebro debe recibir de ambos ojos imágenes similares e igualmente claras para convertirlas en una sola, si las imágenes son diferentes, el cerebro no puede combinarlas y genera diplopía. El cerebro tiene la capacidad de suprimir la imagen borrosa, y por tanto, el ojo del cual proviene la imagen borrosa pierde la capacidad de desarrollarse.
La ambliopía es la disminución o pérdida de la visión unilateral o bilateral después de la corrección óptica4 y según Albrecht Von Graefe, es aquella condición en la cual el observador no ve nada y el paciente ve muy poco. El diagnóstico de ambliopía se establece cuando la agudeza visual uni o bilateral es igual o menor a 20/50 en niños de 3 años y de 20/40 en niños de 4 a 6 años de edad, obtenida con la mejor corrección. Aunque la prevalencia de ambliopía esta entre el 2 a 5%, frecuentemente no se prioriza la detección temprana4.
Las condiciones más importantes que causan ambliopía son:
- Estrabismo unilateral con desarrollo del ojo alineado y supresión del ojo desviado.
- Anisometropia, diferencia de refracción entre ambos ojos de 1.5 dioptrías.
- Ametropías, con agudeza visual ≤ a 20/50 en menores de 3 años e ≤ a 20/40 en niños de cuatro a seis años.
- Deprivación de la visión por falta de estimulación visual (catarata o ptosis congénita, opacidad corneal, hemangioma palpebral o periorbitario, parches en los ojos).
- Orgánica, pérdida de la visión por lesión estructural de la retina, del nervio óptico, cuerpo geniculado lateral o corteza visual (toxoplasmosis congénita, trauma macular y otros)
Los factores de riesgo de ambliopía son: prematurez, niños de madres con dependencia a drogas y niños con daño neurológico.
El objetivo del presente estudio fue medir la prevalencia de ambliopía en niños de 3 a 6 años en la ciudad de La Paz, sin antecedentes de patología ocular.
El estudio de corte transversal, prospectivo fue aplicado por una residente de primer año de pediatría, y la supervisión de una oftalmóloga especialista en estrabismo. La investigación se realizó en la consulta externa del “Hospital del Niño Dr. Ovidio Aliaga Uría” durante el último trimestre del año 2000. El tamaño muestral se calculó en el Programa estadístico Epi-info 3.1 con una población de 7.700 niños menores de 5 años, una frecuencia esperada de 8%, el peor valor alcanzable de 3% y con un nivel de confianza de 99%, se estableció en 145 niños. La selección fue al azar y en todos los casos se aplicó consentimiento informado a los padres para la realización del examen visual.
Los criterios de exclusión fueron: menores de 3 años o mayores de 6 años y 11 meses, retraso psicomotor y deficiencias auditivas o del lenguaje. La historia ocular contenía la edad, sexo, antecedentes familiares (enfermedades oculares y otras) y una pregunta abierta sobre la percepción de los padres o tutores sobre la función visual de su niño(a).
El examen clínico consistió en:
- Exploración externa del aparato visual que incluye el examen de párpados, pestañas y córnea con una fuente de luz que permita identificar normalidad anatómica.
- Agudeza visual tomada con una cartilla de Snellen con optotipo “E”: para lo que se situaba al niño a 3 metros de distancia y con un oclusor de plástico se cubría uno de los ojos. Se mide la agudeza visual del ojo descubierto (derecho) y luego el otro ojo (izquierdo). El niño tenía que indicar manualmente la dirección de las “patas de la E” de la cartilla de Snellen en forma descendente, y según la edad del niño se calificaba su agudeza visual con los valores de referencia de la cartilla.
- Visión binocular con la cartilla de Lang II: que es una tarjeta de plástico de 15 por 20 cm que tiene imágenes habituales para los niños (estrella, luna, automóvil y elefante) que pueden ser identificadas sólo con visión binocular; se consideró 200” como normal y los valores de 400 y 600” como anormales.
- Hirshberg con pantalleo alterno, a los 30 cm y a lo lejos.
- Prueba de Bruckner, reflejo luminoso corneal realizado con un oftalmoscopio a un metro de distancia en un cuarto oscuro.
- Refracción con retinoscopía bajo cicloplegia con Ciclopentolato al 1%.
- Fondo de ojo.
Las variables fueron recolectadas en un formulario y el análisis de los resultados se realizó en la base datos Access y en la hoja de cálculo Excel.
Resultados
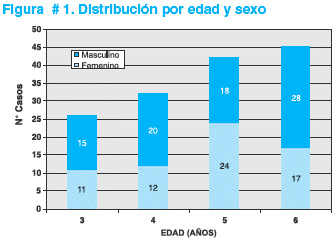
Se estudiaron 145 pacientes, 64 niñas y 81 niños, 26 de 3 años, 32 de 4, 42 de 5 y 45 de 6 años (ver figura # 1).
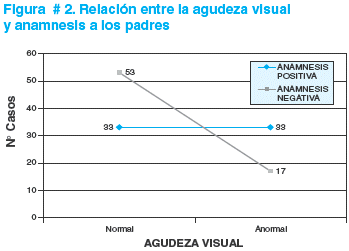
Durante la historia ocular, 79 padres o tutores no identificaban ningún problema acerca de las características anatómicas y funcionales de la visión del niño(a). Realizada la comparación entre la historia y el resultado del examen visual muestra que 53 de ellos tenían agudeza visual normal, 17 de ellos anormal y 8 de ellos no cooperaron con el examen. Por tanto, la posibilidad de que los padres o tutores identifiquen problemas respecto a la función visual del niño no tiene una correlación estadística, con una p = 0,52 puede ser considerada como valor predictivo negativo para el diagnóstico de ambliopía.
Por otro lado, los padres o tutores referían alguna característica anormal orgánica o funcional del aparato visual de sus hijos y no se correlacionaba ni con normalidad o anormalidad de la agudeza visual (ver figura # 2).
Del total de pacientes, el 11% tenía antecedentes familiares, de los cuales 12 refirieron que los padres usaban lentes por algún defecto de refacción, 3 padres referían que después de haber recibido información de lo que es ambliopía ellos padecían la misma enfermedad y uno de los padres refería estrabismo.
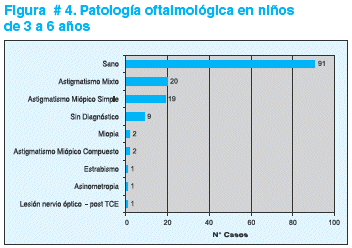
El examen oftalmológico general fue normal en 91/146 niños (62,3%) y fue anormal en 55/146 niños (37,7%). Durante la exploración externa, cinco niños tenían epicanto, un niño epibléfaro derecho, un niño nevos de células azules en escleras y un niño hiperemia conjuntival.
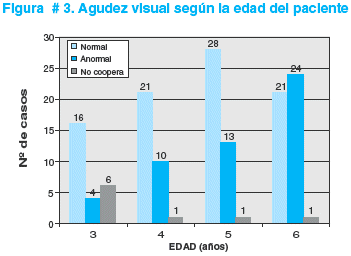
La medición de la agudeza visual se pudo registrar en 137 niños, 9 no colaboraron con la prueba; fue normal en 86 (63%) y anormal en 51 (37%) (ver figura # 3).
El reflejo rojo fue normal en todos los niños, la prueba de fijación (Hirshberg) con pantalleo alterno, a los 30 cm de distancia y a lo lejos fue normal en 142/146 (92,7%) y cuatro tenían exoforias menores de las cuales una calificada como estrabismo con una exotropia intermitente con exceso de divergencia.
La visión binocular o estereoscopía realizada con la prueba de Lang II se realizó en 65 niños de los 146.
No colaboraron 13 y no se realizó en 80 de ellos por la falta de material. Fue normal en 46/52 (88%) y anormal en 6 (12%) de los niños.
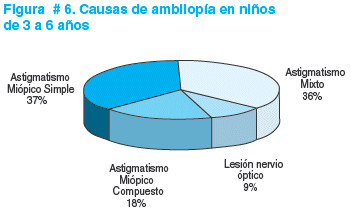
La historia ocular y las pruebas realizadas, permiten clasificar la patología oftalmológica en los siguientes diagnósticos: astigmatismo miópico mixto en 20/146 casos, astigmatismo miópico simple en 19/146 casos, astigmatismo miópico compuesto en 2/146 casos, miopía en 2/146 casos y estrabismo, anisometropía y lesión del nervio óptico post-traumatismo cráneo encefálico severo a un caso respectivamente (ver figura # 4).
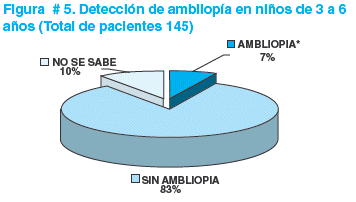
El diagnóstico de ambliopía se identificó en 11/146 niños de 3 a 6 años que corresponde al 7,5% de la población universo estudiada y de 6,1% excluyendo a los pre-escolares con estrabismo y lesión de nervio óptico (ver figura # 5). En la figura # 6, se describen las causas de ambliopía encontradas.
Las normas internacionales recomiendan evaluar la visión en edad pre-escolar en la consulta pediátrica o de medicina familiar en el primer nivel de atención; es evidente que en nuestro país tampoco se cumple como lo refieren otros estudios5.
La factibilidad de efectuar la historia oftalmológica y las pruebas de evaluación de la visión por un médico o personal de salud entrenado es posible y la colaboración de los niños entre los 3 a 6 años es alrededor del 80% como lo refieren otros estudios y lo comprobamos en el presente5,10-11.
La causa más común de la pérdida de la visión en niños es la ambliopía y tiene una prevalencia en edad escolar entre 2 a 5%6-8. Otros estudios documentan que la incidencia de ambliopía en la población en general es de 1 a 4%, y en niños de edad preescolar oftalmológicamente sanos de 3,5 a 5,3% y de 30,2% en pacientes con problemas oftalmológicos4. En nuestro estudio la prevalencia es del 7 % que se encuentra por encima de los valores de la bibliografía consultada, que es una alarma para tomar en cuenta en las políticas de salud pública.
La ambliopía es un problema socioeconómico que crece debido a una sociedad que demanda del individuo, cada vez más, una agudeza visual perfecta. La efectividad de la detección de problemas de la visión en esta edad es una medida apropiada de salud pública para evitar la ceguera.
Referencias
1. American Academy of Pediatrics, Section on Ophtalmology. Proposed vision screening guidelines. AAP News. 1995;11:25. [ Links ]
2. American Academy of Pediatrics, Committee on Practice and Ambulatory Medicine. Recommendations for preventive pediatric health care. Pediatrics 1995;96:373-4. [ Links ]
3. Academia Americana de Pediatría. Declaración de la Norma. Examen ocular realizado por pediatras en lactantes, niños y adultos jóvenes Pediatrics 2003;4:902-7. [ Links ]
4. Kemper AR, Margolis PA, Downs SM, Bordley WC. A Systematic Review of Vision Screening Tests for the Detection of Amblyopia. Pediatrics 1999;104;1220-2. [ Links ]
5. Hered RW, Rothstein M. Preschool Vision Screening Frequency After an Office-Based Training Session for Primary Care Staff. Pediatrics 2003;112;17-21. [ Links ]
6. Preslan MW, Novak A. Baltimore Vision Screening Project. Ophthalmology 1996;103:105–9.
7. Thompson JR, Woodruff G, Hiscox FA, Strong N, Minshull C. The incidence and prevalence of amblyopia detected in childhood. Public Health 1991;105:455–62.
8. Hartmann EE, Dobson V, Hainline L, et al. Preschool vision screening: summary of a task force report. Ophthalmology 2001;108:479–86.
9. Bacharach JA. Lazy eyes and public vision: health department focus on preschool vision testing. Am J Public Health 1991;81:1668–9.
10. Simons K. Preschool vision screening: rationale, methodology and outcome. Surg Ophthalmol 1996;41:3–30.
11. Hered RW, Murphy S, Clancy M. Comparison of the HOTV and Lea Symbols charts for preschool vision screening. J Pediatr Ophthalmol Strabismus 1997;34:24–8.